علامات الذبحة الصدرية من رعاية الطوارئ. علاج مرض الشريان التاجي: كيفية إيقاف المرض وإنقاذ الأرواح من نوبة قلبية. كيف تحافظ على توتر عضلة القلب
6773 0
هو مرض قلبي حاد أو مزمن ناتج عن انخفاض أو توقف توصيل الدم إلى عضلة القلب بسبب عملية تصلب الشرايين في الأوعية التاجية و (أو) اضطرابات في حالتها الوظيفية (تشنج ، خلل في النغمة).
العوامل الممرضة الرئيسية لـ IHD هي:
- تضيق عضوي للشرايين التاجية الناجم عن آفات تصلب الشرايين ؛
- تشنج الأوعية التاجية ، وعادة ما يقترن بتغيرات تصلب الشرايين فيها (تضيق ديناميكي) ؛
- ظهور تكتلات الصفيحات العابرة في الدم (بسبب عدم التوازن بين البروستاسكلين ، الذي له نشاط مضاد للتجمعات ، وثرموبوكسان ، وهو مضيق قوي للأوعية ومحفز لتكدس الصفائح الدموية).
الموت المفاجئ (السكتة القلبية الأولية)
تعتبر الوفاة المفاجئة طبيعية (غير عنيفة) تحدث بشكل غير متوقع خلال 6 ساعات (حسب بعض المصادر - 24 ساعة) من البداية أعراض حادة. في الغالبية العظمى من الحالات ، يكون سبب الوفاة المفاجئة هو مرض القلب التاجي (قصور الشريان التاجي الحاد أو احتشاء عضلة القلب) ، الذي يعقد بسبب عدم الاستقرار الكهربائي. الأسباب الأقل شيوعًا مثل التهاب عضلة القلب الحاد ، وضمور عضلة القلب الحاد (على وجه الخصوص ، المسببات الكحولية) ، والانسداد الرئوي ، وإصابة القلب المغلقة ، والإصابة الكهربائية ، وعيوب القلب.يحدث الموت المفاجئ في الأمراض العصبية ، وكذلك أثناء التدخلات الجراحية وغيرها (قسطرة الأوعية الكبيرة وتجويف القلب ، تصوير الأوعية الدموية ، تنظير القصبات ، إلخ). تم الإبلاغ عن حالات الموت المفاجئ باستخدام بعض أدوية(جليكوسيدات القلب ، نوفوكيناميد ، حاصرات بيتا ، الأتروبين ، إلخ.)
الآلية الأكثر شيوعًا للموت المفاجئ هي الرجفان البطيني (الرفرفة) ، في كثير من الأحيان أقل - توقف الانقباض والتفكك الكهروميكانيكي (يحدث الأخير في الصدمة وفشل القلب والحصار الأذيني البطيني).
عوامل الخطر للموت المفاجئ:ذبحة برنزميتال لأول مرة ، المرحلة الأكثر حدة من احتشاء عضلة القلب (70٪ من حالات الرجفان البطيني تسقط في أول 6 ساعات من المرض مع ذروتها في أول 30 دقيقة) ، اضطرابات الإيقاع: إيقاع الجيوب الأنفية الصلب (فترات زمنية) R-R أقل 0.05 ث) ، متكرر (أكثر من 6 في الدقيقة) ، جماعي ، متعدد التنظير ، انقباضات بطينية غير منتظمة ؛ إطالة فترة OT مع انقباضات مبكرة من النوع R / T ونوبات من تسرع القلب البطيني متعدد الأشكال ؛ عدم انتظام دقات القلب البطيني، خاصة القادمة من البطين الأيسر ، بالتناوب وثنائي الاتجاه ؛ متلازمة WPW مع نوبات الارتجاف والرجفان الأذيني عالي التردد مع مركبات QRS الشاذة ؛ بطء القلب الجيبي؛ حصار AV تلف الحاجز بين البطينين (خاصةً مع تلف الجدار الأمامي للبطين الأيسر) ؛ إدخال جليكوسيدات القلب في مرحلة حادة MI ، الجلطات (متلازمة ضخه) ؛ تسمم الكحول نوبات فقدان الوعي على المدى القصير.
يسبب فشل الدورة الدموية الموت السريع بسبب نقص الأكسجين الدماغي إذا لم يتم استعادة الدورة الدموية والتنفس في غضون ثلاث إلى خمس دقائق كحد أقصى. يؤدي انقطاع تدفق الدم إلى الدماغ لفترة أطول إلى تغييرات لا رجعة فيها ، مما يحدد مسبقًا تشخيصًا غير مواتٍ حتى في حالة استعادة نشاط القلب في فترة لاحقة.
العلامات السريرية لتوقف القلب المفاجئ: 1) فقدان الوعي. 2) قلة النبض على الشرايين الكبيرة (السباتي والفخذ) ؛ 3) عدم وجود أصوات القلب. 4) توقف التنفس أو ظهور نوع ناهض التنفس ؛ 5) اتساع حدقة العين ، عدم تفاعلهم مع الضوء ؛ 6) تغير في لون الجلد (رمادي مع مسحة مزرقة).
لتشخيص السكتة القلبية ، يكفي ذكر العلامات الأربع الأولى. فقط التشخيص الفوري والرعاية الطبية الطارئة يمكن أن ينقذ المريض.
- يوضع المريض على ظهره بدون وسادة على قاعدة صلبة ؛
- تحقق من وجود نبض على الشريان السباتي أو الفخذ ؛
- عند اكتشاف السكتة القلبية ، يبدأون على الفور بتدليك القلب الخارجي والتنفس الاصطناعي.
إذا لم يتم تحديد آلية الوفاة ، فيجب إجراء محاولة إزالة الرجفان الكهربائي في أسرع وقت ممكن ، متبوعة بتسجيل مخطط كهربية القلب. إذا لم يكن هناك تأثير من EIT أو إذا كان من المستحيل إجراؤه (لا يوجد مزيل الرجفان!) 300-600 مجم من Ornid ، 300-600 مجم من Lidocaine ، 5-10 مجم Obzidan أو 250-500 مجم من Novocainamide ، 20 مل من بانانجين ، 1.0 ملغ من الأدرينالين تدار عن طريق الوريد. تدار الأدوية بالتتابع ، يتكرر EIT بين إدارة الأدوية ، يستمر تدليك غير مباشرالقلب والتهوية الميكانيكية.

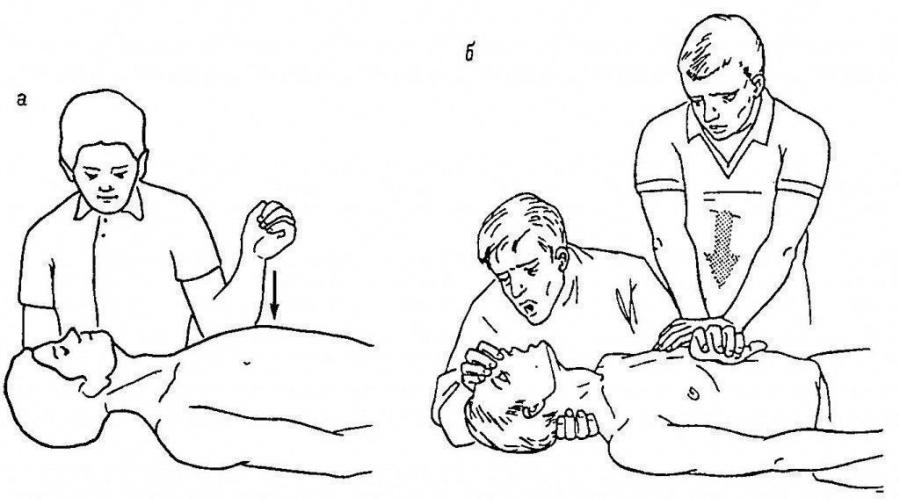
أرز. 1 ، أ - بداية الإنعاش: لكمة واحدة على الجزء الأوسط من القص ؛ ب - تدليك القلب غير المباشر والتهوية الاصطناعية للرئتين ("من الفم إلى الفم")
معايير فعالية تدابير الإنعاش هي:
- انقباض التلاميذ مع ظهور رد فعلهم على الضوء ؛
- ظهور نبض على الشرايين السباتية والفخذ.
- تحديد أقصى ضغط شرياني عند مستوى 60-70 مم زئبق. فن.؛
- الحد من الشحوب والزرقة.
- في بعض الأحيان - ظهور حركات تنفسية مستقلة.

أرز. 2 - الأحكام الرئيسية المستخدمة في نقل المرضى والمصابين على الدرع والنقالة:
أ - في حالة الاشتباه في حدوث كسر في العمود الفقري (يتم الحفاظ على الوعي) ؛ ب ، ج - الإصابة القحفية الدماغية (ب - يتم الحفاظ على الوعي ، ولا توجد علامات للصدمة ، ج - الوضع المائل مع خفض الطرف بما لا يزيد عن 10-15) ؛ د ، هـ - للضحايا المعرضين لخطر الإصابة بفقدان حاد للدم أو صدمة ، وكذلك في وجودهم (د - يتم خفض الرأس ، ورفع الساقين بمقدار 10-15 ؛ هـ - ثني الساقين في شكل سكين) ؛ ه - ضرر أو الأمراض الحادةجثث صدريرافقه فشل تنفسي حاد. ز - تلف الأعضاء تجويف البطنوالحوض ، كسور عظام الحوض ، أمراض أعضاء البطن والحوض. ح - جروح منطقة الوجه والفكين ، معقدة بسبب النزيف ؛ - الوضع الجانبي الثابت لنقل المصابين الذين فقدوا الوعي
في حالة وجود عوامل خطر للموت المفاجئ (انظر أعلاه) ، يوصى بإدخال الليدوكائين (80-100 مجم في الوريد. 200-500 مجم في العضل) مع الزخرفة (100-150 مجم في العضل) ؛ مع انخفاض في ضغط الدم - 30 ملغ من بريدنيزولون في الوريد.
يبدأ علاج توقف الانقباض بلكمات حادة على الجزء الأوسط من القص و تدليك مغلقالقلب مع تهوية الرئة الاصطناعية ؛ يتم إعطاء 0.5-1.0 مجم من الأدرينالين عن طريق الوريد كل 3-5 دقائق ، أو 05 مجم من الأوبنت ، أو 3-5 مجم من الإيزادرين بمعدل 1-4 ميكروجرام / دقيقة. أو 30 مجم بريدنيزولون في الوريد. مع توقف الانقباض المنعكس (TELA) ، يشار إلى إدخال 1 ملغ من الأتروبين عن طريق الوريد. طريقة الاختيار هي تسريع CPCR.
للأغراض الوقائية في حالة MI الأمامي مع تطور الحصار AV. متلازمة ضعف العقدة الجيبية ، خاصة على خلفية فقدان الوعي الفردي وزيادة قصور القلب ، حصار التشعب الثنائي لأرجل حزمة له ، عدم الكفاءة علاج بالعقاقيريتم إدخال مجس القطب في المريء (مع منظم ضربات القلب الشغاف - في تجويف البطين الأيمن). إذا لم يكن من الممكن استخدام CHPKS أو EKS ، فيمكن أيضًا استخدام مزيل الرجفان الكهربائي لإثارة النشاط الكهربائي للقلب.
لعلاج التفكك الكهروميكانيكي ، يتم استخدام الأدرينالين ، والأتروبين ، والألبنت ، والإيزادرين ، وتسريع إنزيم CPKS.
لا يتم إعطاء جليكوسيدات القلب في حالة الموت المفاجئ.
بعد استعادة الدورة الدموية ، يتم نقل المريض ، وهو مستلق على نقالة ، بواسطة فريق إنعاش القلب (تحت مراقبة القلب) بشرط الاستمرار التدابير الطبية، توفير الوظائف الحيوية (انظر أعلاه) ، لأقرب قسم للإنعاش القلبي (الشكل 2).
ج. أباناسينكو ، أ. نجنبيد
إن عبارة "حالة ما قبل الاحتشاء" تحدد بشكل واضح مدى خطورة الوضع. يكون الشخص المصاب بمثل هذا التشخيص على وشك الإصابة باحتشاء عضلة القلب - موت جزء أكبر أو أصغر من عضلة القلب.
تتطور حالة ما قبل الاحتشاء بسبب توقف تدفق الدم عبر أحد الشرايين العديدة التي تغذي القلب. حاليًا ، تسمى حالة ما قبل الاحتشاء الذبحة الصدرية غير المستقرة - وهذا مصطلح أكثر صحة ، لأن النوبة القلبية في "حالة ما قبل الاحتشاء" تتطور ، لحسن الحظ ، ليس دائمًا. قد يستقر الوضع مع العلاج المستمر.
لذا دعونا نتعرف على كيفية ظهور حالة ما قبل الاحتشاء.
بادئ ذي بدء ، إنها متلازمة ألم مميزة في الصدر - الذبحة الصدرية ،
آلام الخبز أو الضغط خلف القص (في الوسط) ، يمكن أن ينتشر الألم (يعطي) إلى الجانب الأيسر من الجسم ، والظهر ، وغالبًا ما تكون المعدة.
لأول مرة ، تعتبر الذبحة الصدرية دائمًا حالة ما قبل الاحتشاء وتتطلب علاجًا وعلاجًا عاجلًا في المستشفى.
ومع ذلك ، في بعض المرضى ، تحدث نوبات الذبحة الصدرية 3-4 مرات في اليوم ، ولا تعتبر حالة ما قبل الاحتشاء ، أي المرضى الذين يعانون من الذبحة الصدرية المستقرة. بالنسبة لهذه المجموعة من المرضى ، تختلف معايير التشخيص إلى حد ما: انخفاض عتبة الحمل التي يحدث عندها الألم ، ويصبح الألم أطول ، وأكثر حدة ، وأكثر تكرارا ويزول النتروجليسرين بشكل أسوأ.
من أجل الاشتباه في تشخيص حالة ما قبل الاحتشاء ، في بعض الحالات ليس من الضروري رؤية مخطط كهربية القلب ، يتم تحديد هذا التشخيص على أساس شكاوى واستجواب المريض. ومع ذلك ، فإن التغييرات الإضافية (الجديدة) في تخطيط القلب تجعل التشخيص موثوقًا ، كما تتيح استبعاد بعض أنواع احتشاء عضلة القلب.
كيمياء الدم
يشير هذا إلى الإنزيمات التي تشير إلى تلف عضلة القلب (تروبونين ، كرياتين كيناز). إذا كان مستواها مرتفعًا ، فهذا يشير إلى تطور احتشاء عضلة القلب ، وإذا لم يكن الأمر كذلك ، فلا تزال هذه حالة ما قبل الاحتشاء (الذبحة الصدرية غير المستقرة) ومن الممكن تجنب النوبة القلبية. إن وجود أو عدم موت خلايا عضلة القلب ، وفقًا لفحص الدم ، هو ما يميز هذين الشرطين.
يتم التعامل مع حالة ما قبل الاحتشاء بنفس طريقة علاج احتشاء عضلة القلب ، يمكنك أن تقرأ عن ذلك في القسم المناسب.
الشيء الوحيد الذي أود إضافته هو أن الطريقة الأكثر حداثة وفعالية لعلاج حالة ما قبل الاحتشاء من حيث الوقاية من احتشاء عضلة القلب هي ما يسمى بالإنقاذ PCI.
يجب أن تعرف أيضًا عن الإسعافات الأولية للذبحة الصدرية غير المستقرة.
1. خذ النتروجليسرين تحت اللسان ، إذا لم يكن هناك تأثير خلال 1-2 دقيقة ، خذ جرعة أخرى ، إذا لم يكن هناك تأثير ، فاتصل بالإسعاف على الفور.
2. تناول 300 مجم من الأسبرين أو 300 مجم من عقار كلوبيدوجريل ، ولكن يجب مناقشة هذا الأمر مع طبيبك أولاً. إذا كنت قد تناولت هذه الأدوية من قبل ، فإن الخطر آثار جانبيةسيكون الحد الأدنى.
3. تخلص من الحمل تمامًا - من الأفضل الاستلقاء والتحرك بأقل قدر ممكن.
عوامل الخطر والعلاج والوقاية من النوبات القلبية
القلب عضو ذو بنية معقدة تضمن عدم انقطاع الدورة الدموية. من أجل الأداء الطبيعي لعضلة القلب ، من الضروري إمدادها المستمر بالأكسجين. يتم توصيل الدم المؤكسج إلى عضلة القلب عبر شبكة من الشرايين التاجية. إذا تم حظر تدفق هذا الدم لأي سبب من الأسباب ، فإن الأنسجة العضلية تعاني من المجاعة للأكسجين ، مما يؤدي إلى نخر منطقة معينة من عضلة القلب أو نقص التروية. لهذا السبب ، يصاب الشخص بنوبة قلبية - وهي حالة خطيرة تزيد من خطر الوفاة.
هذه الحالة هي أحد مضاعفات تصلب الشرايين ، وهو مرض في الأوعية الدموية يحدث فيه ، بسبب ترسب الدهون والكوليسترول (لويحات الكوليسترول) على جدرانها ، يضيق التجويف ويتعطل تدفق الدم إلى الأعضاء بشكل كبير. تحدث النوبة القلبية لسببين:
- يتم تشكيل كسر على لوحة تصلب الشرايين ، والتي تمتلئ على الفور بالصفائح الدموية ، مما يؤدي إلى تكوين جلطة دموية. إذا انغلق تجويف الشريان بسبب جلطة دموية ولوحة كولسترول ، ويتوقف تزويد عضلة القلب بالأكسجين ، وتؤدي هذه الحالة إلى حدوث نوبة.
- تزداد لوحة تصلب الشرايين ، ويضيق تجويف الوعاء تدريجياً ويصبح مسدودًا. يتلقى القلب كمية ضئيلة من الدم الغني بالأكسجين ، مما يؤدي إلى نخر أنسجته العضلية.

عوامل الخطر
من الضروري معرفة ليس فقط ما هي النوبة القلبية ، ولكن أيضًا ما هي العوامل التي تزيد من خطر حدوثها. وتشمل هذه:
- العمر: يزداد خطر الإصابة بنقص تروية القلب بشكل ملحوظ لدى كبار السن. تحدث حوالي 85٪ من الوفيات الناجمة عن النوبة القلبية لدى الأشخاص الذين تزيد أعمارهم عن 65 عامًا.
- الجنس: تحت سن 65 ، يكون الرجال أكثر عرضة للخطر نوبة قلبيةمن النساء. ومع ذلك ، بعد بداية انقطاع الطمث بين النساء ، تزداد احتمالية الإصابة بأمراض القلب والأوعية الدموية بشكل كبير. بالإضافة إلى ذلك ، فإن معدل نجاة النساء من النوبات القلبية أقل بعدة مرات من معدل الرجال.
- الوراثة العائلية: إذا كان أي من أقارب الشخص مصابًا بأمراض تؤدي إلى تلف الأوعية الدموية (ارتفاع ضغط الدم ، داء السكري ، تصلب الشرايين) ، يزداد احتمال الإصابة بنوبة قلبية.
- نمط الحياة:
- الأشخاص الذين يعانون من قلة النشاط البدني هم أكثر عرضة للإصابة بنقص تروية القلب ، حيث أن دمهم قليل التشبع بالأكسجين ، ويعاني القلب من نقصه المستمر ؛
- يؤدي التدخين إلى زيادة ضغط الدم ، وهو انتهاك لعملية التمثيل الغذائي للدهون ، مما يزيد من خطر حدوث جلطات الدم ؛
- يتسبب تعاطي الكحول في حدوث تشنج وعائي ، مما يقلل من نفوذه ؛
- سوء التغذية ، على وجه الخصوص ، إساءة استخدام الأطعمة الغنية بالدهون والكوليسترول ، يثير تطور تصلب الشرايين.
- العوامل الطبية:
- تزيد السمنة بشكل كبير من خطر الإصابة بأمراض القلب والأوعية الدموية التي تسبب نوبة قلبية ، وكذلك مرض السكري ؛
- يتسبب ارتفاع ضغط الدم في تشنج الأوعية الدموية وفقدان مرونتها ، مما يعطل إمداد القلب بالدم ؛
- يسبب داء السكري تدميرًا تدريجيًا لجدران الأوعية الدموية ، مما يؤدي إلى توقف الأخيرة عن العمل بشكل كامل ، بما في ذلك إمداد القلب بالدم.
علامات
النوبة القلبية هي حالة تهدد الحياة ، خاصة في الشيخوخة. إذا لم يتم تزويد المريض بالإسعافات الأولية في الوقت المناسب ، تزداد مخاطر الإعاقة والوفاة بشكل كبير. من أجل مساعدة شخص ما في الوقت المناسب وإنقاذه من الموت ، تحتاج إلى معرفة كيفية التعرف على النوبة القلبية. تظهر الأعراض الأولى للحالة قبل عدة أشهر (أيام) من النوبة. وتشمل هذه:
- ضيق في التنفس أثناء الراحة وأثناء المجهود البدني ؛
- ألم في الجانب الأيسر من الصدر يشع في الكتف والفك والرقبة.
- الدوخة وعدم التنسيق.
- فقدان القوة حتى بعد الراحة الجيدة (النوم) ؛
- تورم في الوجه والأطراف.
- التعرق الغزير؛
- الأرق والقلق غير المعقول والخوف.
- سرعة النبض؛
- نوبة واحدة على الأقل من فقدان الوعي ؛
- اضطرابات من الجهاز الهضمي.
إذا وجدت اثنين على الأقل من هذه الأعراض ، يجب عليك استشارة الطبيب على الفور. قد تشير أعراض النوبة القلبية إلى أمراض أخرى تتطلب تشخيصًا وعلاجًا عاجلين. هناك أيضًا أعراض غير نمطية للهجوم القريب:
- حرقة من المعدة؛
- الشخير الليلي
- أعراض الانفلونزا (الحمى وآلام المفاصل) ؛
- التهاب اللثة.
تختلف أعراض النوبة القلبية عند الرجال عن تلك التي تظهر عند النساء. ومع ذلك ، بالنسبة إلى الأخير ، من المهم إنشاء تشخيص دقيق في أسرع وقت ممكن وبدء العلاج ، لأن الهجوم أكثر خطورة على النساء منه على الرجال. تشمل نفس مظاهر النوبة القلبية لدى الرجال والنساء ما يلي:
- التعرق الغزير؛
- ضيق في التنفس
- تقلبات في ضغط الدم.
- سجود؛
- استفراغ و غثيان؛
- ألم يشع في الذراع (الكتف والرقبة والفك).
العلامات النموذجية للنوبة القلبية عند النساء:
- آلام الظهر.
- حرقة شديدة
- سعال؛
- الخوف والذعر غير المعقول.
- الشعور ب "ارتعاش" القلب.
على عكس الرجال ، تقل احتمالية شعور النساء بألم حاد أثناء النوبة. في الأشخاص الذين تزيد أعمارهم عن 75 عامًا ، قد يكون مرض الشريان التاجي بدون أعراض.
إسعافات أولية
إذا لاحظ الشخص بعض علامات النوبة القلبية لبعض الوقت ، فعليه استشارة الطبيب على الفور. ولكن غالبًا ما تظهر أعراض النوبة لأول مرة ، عندما يحدث بالفعل نخر في عضلة القلب. لذلك ، تعتمد حياة الشخص بشكل مباشر على كيفية تقديم الإسعافات الأولية في الوقت المناسب لنوبة قلبية.
بادئ ذي بدء ، يجب على الشخص الذي كان مع الضحية استدعاء سيارة إسعاف وتوضيح أن المريض يعاني من أعراض نوبة قلبية (يجب على طبيب القلب زيارة المريض). لحين وصول الفريق الطبي ، يجب طمأنة المريض ، ثم وضعه على سطح أفقي ، ووضع وسادة تحت رأسه. يجب إمالة الرأس إلى الجانب ، وإلا فقد يختنق الشخص أثناء نوبة القيء. يجب تهوية الغرفة التي يوجد بها الشخص ؛ إذا كانت الضحية ترتدي ملابس ضيقة فيجب خلعها. إذا لم يكن لدى رجل أو امرأة مريضة قرحة في المعدة (الأمعاء) ، يمكنك إعطاء الأسبرين مع النتروجليسرين: سيمنع الأسبرين تكوين جلطات الدم ، وسوف يخفف النتروجليسرين الألم. ومع ذلك ، فإن النتروجليسرين هو بطلان في انخفاض ضغط الدم.
علاج او معاملة
يتم إدخال الشخص المصاب بإقفار عضلة القلب المشتبه به إلى المستشفى على الفور في وحدة العناية المركزة. قبل البدء في العلاج ، يجب على الأطباء إجراء تشخيص دقيق للمريض. ماذا تفعل في حالة الإصابة بنوبة قلبية (مستمرة أو مقتربة):
- تخطيط القلب الكهربي.
- مخطط صدى القلب.
- تصوير الأوعية.
- فحص الدم (تحديد التروبونين والكرياتين كيناز).
إجراءات الطوارئ للنوبة القلبية:
- إمداد الأكسجين من خلال أنبوب أو قناع.
- إدخال الأسبرين (إذا لم يتناوله الشخص في المنزل).
- الحقن في الوريد من النتروجليسرين والمورفين.
يصاحب النوبة القلبية تكوين جلطات دموية في الشرايين التاجية. كلما تمت إزالتها بشكل أسرع ، زادت فرصة البقاء على قيد الحياة. طرق إزالة الخثرة:
- رأب الوعاء: يتم إجراؤه في أول 90 دقيقة بعد بداية النوبة. يتم زرع دعامة في الشريان التاجي لتحسين سالكية الشريان.
- العلاج حال التخثر: الاستقبال ( الوريد) مستحضرات خاصة تعزز إذابة جلطات الدم. يتم العلاج في أول 3 ساعات بعد بداية النوبة. موانع الاستعمال: السكتة الدماغية السابقة ، فقدان الدم بشكل كبير ، العمر فوق 75 سنة ، الحمل ، ضغط الدم فوق 180 ملم زئبق. الفن. القرحة الهضمية.
- تطعيم مجازة الشريان التاجي: يتم إجراؤه في حالة فشل رأب الوعاء (علاج التخثر). هذه العملية معقدة للغاية لأنها تتضمن فتح الصدر والسكتة القلبية وزرع تحويلات.
بعد نوبة قلبية ، يعالج المريض في المستشفى لعدة أسابيع. بعد الخروج من المستشفى ، يتم عرض إجراءات إعادة التأهيل تحت إشراف الطبيب المعالج. أثناء إعادة التأهيل ، يتم وصف الأدوية التالية للمرضى:
- الأسبرين (الأسبرين-كارديو).
- حاصرات بيتا (ميتوبرولول ، نيبليت).
- الأدوية الخافضة للدهون (سيمفاستاتين ، نياسين).
- مثبطات الإنزيم المحول للأنجيوتنسين (Alkadil ، Bagopril ، Vasolapril ، Quadropril).
يتم استخدام الأدوية بدقة وفقًا للمخطط الذي يحدده الطبيب. التطبيب الذاتي غير مقبول! تلعب المساعدة النفسية للمريض دورًا مهمًا في إعادة التأهيل بعد النوبة القلبية.
الوقاية
لمنع النوبة القلبية ، عليك اتباع بعض الإجراءات الوقائية. وتشمل هذه:
- المراقبة المنتظمة من قبل طبيب القلب (ذات الصلة بكبار السن من النساء والرجال) ؛
- أسلوب حياة صحي
- الرفض عادات سيئة;
- التحكم في الوزن وضغط الدم.
لأي علامات لأمراض القلب والأوعية الدموية ، يجب استشارة الطبيب في أسرع وقت ممكن.
فشل الجهاز التنفسي ومظاهره
فشل الجهاز التنفسي (RD) ليس مرضًا مستقلاً ، ولكنه يعتبر متلازمة تصاحب الحالات المرضية مع ضعف التمثيل الغذائي للأكسجين في الرئتين.
مع هذه العملية ، تحدث اضطرابات إما في تكوين غازات الدم ، أو تحدث صيانتها بسبب الجهد الزائد للنظام الذي يوفر التنفس الخارجي. 
ما هي الأنواع؟
تنقسم هذه الأعراض إلى عملية حادة ومزمنة. يتجلى الفشل التنفسي الحاد بسرعة كبيرة.
مع ذلك ، تتطور الصورة السريرية في غضون ساعات ، وبدون مساعدة عاجلة تشكل تهديدًا خطيرًا لحياة الإنسان. يمكن أن تحدث في وجود عملية مزمنة أثناء تفاقمها.
يمكن ملاحظة القصور المزمن لدى المريض لسنوات عديدة. يحدث بسبب أنواع معينة من الأمراض ، وكذلك نتيجة لعملية حادة لم يتم علاجها بشكل كامل.
هناك ثلاث درجات من شدة فشل الجهاز التنفسي:
- الدرجة الأولى - يظهر ضيق التنفس فقط مع الحمل الزائد.
- والثاني يتميز بضيق في التنفس عند القيام بالأنشطة اليومية.
- في الدرجة الثالثة ، يكون ضيق التنفس موجودًا باستمرار ، حتى في حالة الراحة الكاملة.
بناءً على نوع اضطراب عمليات تبادل الغازات ، يتم تمييز أشكال نقص الأكسجة و hypercapnic. 
ما علم الأمراض الذي يسبب المرض؟
للمساعدة في هذه الحالة ، من المهم جدًا معرفة العمليات المرضية التي يمكن أن تؤدي إلى تطورها. بسبب حدوث DN ينقسم إلى عدة أصناف:
- انسداد. في هذا الشكل ، هناك صعوبة في الزفير. يحدث في الربو القصبي, جسم غريبفي الجهاز التنفسي ، والتهاب الشعب الهوائية ، وانضغاط القصبة الهوائية والشعب الهوائية ، أو بنيتها.
- تقييدي. مع ذلك ، يتم انتهاك الحد الأقصى من إمكانية الاستنشاق. لوحظ مع التهاب الرئة ، استرواح الصدر وأمراض أخرى موضعية في التجويف بين غشاء الجنب. في بعض الأحيان يكون السبب هو انتهاك لحركة الأضلاع مع تقوس العمود الفقري.
- مختلط. مع وجود مشكلة طويلة الأمد في عضلة القلب والجهاز الرئوي ، في بعض الحالات ، يتطور نوع مختلط من القصور ، بينما لا يزال أحدهما سائدًا.
- الدورة الدموية. يحدث نتيجة لاضطرابات الدورة الدموية. غالبًا ما يتم ملاحظته مع الجلطات الدموية ، عند انسداد جزء من الرئة ، أو مع أمراض القلب (بسبب اختلاط الدم الوريدي والشرياني).
غالبًا ما يحدث فشل الجهاز التنفسي عند الأطفال في العمليات الالتهابية الحادة ، أو نتيجة الاضطرابات الخلقية في بنية الجهاز التنفسي. 
مظهر من مظاهر المتلازمة
في الإصدار الكلاسيكي ، يتجلى علم الأمراض في شكل زيادة في التنفس ، مما يشير إلى ردود الفعل التعويضية للجسم استجابة لنقص الأكسجين.
تترافق هذه المتلازمة أحيانًا مع حركات متناقضة في الصدر. عند الفحص ، يتسم المريض بوضعية يجلس فيها ، متكئًا على ذراعيه ممدودتين ، وميلًا للأمام قليلًا.
نظرًا لحدوث زيادة في الضغط في الدورة الدموية الرئوية ، يتفاعل الجسم مع هذه الحالة بنبض قلب سريع.
يؤدي تجويع الأكسجين في الدماغ إلى حقيقة أن المريض قد يفقد وعيه في الحالة الحادة. في بعض الأحيان ، مع زيادة كمية ثاني أكسيد الكربون في الدم ، تحدث غيبوبة ، وقد يموت المريض.
عند القياس ، يكون لدى مثل هذا المريض انخفاض في الضغط ، فإن العديد من الأمراض التي تنتهي بفشل الجهاز التنفسي مصحوبة بسعال جاف أو رطب.
يؤدي تجويع خلايا الدماغ للأكسجين ، بالإضافة إلى مشاكل في عمل القلب ، إلى الخوف من الموت والإفراط في الإثارة. نقص تروية الأنسجة - إلى زرقة الجلد (زراق).
عند الفحص ، من علامات القصور المزمن متلازمة "عصي الطبل" و "نظارات المراقبة" (سماكة مميزة للكتائب الطرفية للأصابع والأظافر).
كيف تساعد في فشل الجهاز التنفسي؟
تعتمد طرق المساعدة على شدة العملية. أثناء تطور الحالة الحادة ، يحتاج المريض إلى مساعدة طارئة لاستعادة التنفس الحر.
في حالة القصور المزمن ، يكون العلاج بشكل رئيسي من الأعراض.
النقص الحاد
لا يمكن إلا لأخصائي متمرس توفيره ، ويتم تنفيذه ، حسب السبب ، على عدة مراحل:
- تنفيذ IVL ؛
- إزالة (إن وجدت) جسم غريب ؛
- القصبة الهوائية؛
- ثقب غشاء الجنب مع إزالة السوائل ؛
- تخفيف الوذمة
- إزالة نوبة الربو.
تستخدم أيضا في حالات القصور الحاد الأدوية المضادة للبكتيرياإذا كان السبب هو التهاب جرثومي. مع تجلط الوريد الرئوي ، من الضروري إدخال مضادات التخثر ، وفي حالة التسمم - إزالة السموم. 
القصور المزمن
في أغلب الأحيان ، لا تتطلب رعاية القصور المزمن بقاء المريض في المستشفى ، إلا في الحالات التي يحدث فيها تفاقم.
يخضع المريض لفحص وفحص دوري ، ويتلقى العلاج الذي يصفه الطبيب.
علاج طبي
الأدوية التالية شائعة الاستخدام:
- مطهرات الجهاز التنفسي.
- مدرات البول.
- الأدوية حال للبلغم والبلغم.
- موسعات الشعب الهوائية.
- القشرانيات السكرية.
حمية
يجب أن تتنوع تغذية مثل هذا المريض لتلبية احتياجات الجسم وتقويته. يجب أن تحتوي الوجبات على الكثير من البروتينات والفيتامينات. 
إذا لزم الأمر ، يأخذ المريض معقدات فيتامين إضافية.
الملح والأطباق التي تسبب تكوين غازات مفرط في الأمعاء تخضع للقيود. لتحسين الحالة العامة ، ينصح المريض بالامتثال للنظام ، والقضاء على العادات السيئة ، واستخدام تقنيات العلاج الطبيعي والطب التقليدي.
في الحالات القصوى ، قد يقترح الطبيب زراعة الرئة. ومع ذلك ، فإن هذه العملية مكلفة للغاية ولا تؤدي دائمًا إلى نتيجة إيجابية.
الذبحة الصدرية هي مظهر من مظاهر أمراض القلب التاجية ، حيث تحدث بسبب تضيق شريان القلب على خلفية قصور الشريان التاجي. تم تصميم رعاية الطوارئ المناسبة للذبحة الصدرية لمنع تطور النوبة القلبية.
إشارة بدء النوبة هي إحساس بضيق في الصدر ، كأن شيئًا ثقيلًا يقع عليه ، وكذلك شعور بالألم الذي ينتشر في الصدر. اليد اليسرىوالكتف والرقبة وحتى الفك. يزيد التعرق ، وينشأ شعور بالخوف.
عادة ما تصاحب نوبات الذبحة الصدرية النشاط البدني أو إجهاد شديد(الذبحة الصدرية) ، في حالة الراحة تحدث بشكل أقل (الذبحة الصدرية أثناء الراحة). في الحالة الثانية ، يمكن أن تحدث النوبة حتى أثناء النوم بسبب تدفق الدم إلى نظام الشريان الرئوي ، وزيادة طلب الأكسجين في عضلة القلب. يمكن أن تحدث الذبحة الصدرية الحقيقية بشكل عفوي دون عوامل مسببة.
الإسعافات الأولية لهجوم الذبحة الصدرية
يمكن أن تظهر أعراض الألم فجأة أثناء المجهود أو أثناء الراحة ، في الشارع أو في المنزل. لذلك ، فإن الإسعافات الأولية للذبحة الصدرية لها فروقها الدقيقة في كل حالة. عند المشي أو صعود السلالم ، يحتاج المريض إلى التوقف عن النشاط البدني أو التوقف أو الجلوس. في المنزل ، تحتاج إلى فك الملابس الضيقة ، وفتح نافذة للهواء النقي ، وسيساعد الجو الهادئ على زيادة سرعة الهجوم.
 إذا كان المريض قد عانى بالفعل من نوبات الذبحة الصدرية ، فأنت بحاجة إلى استخدام الدواء الذي وصفه الطبيب. كقاعدة عامة ، هو النتروجليسرين في أقراص تحت اللسان (تحت اللسان) أو في شكل رذاذ. يجب أن تكون الجرعة الأولى ضئيلة ، إذا لم يكن هناك تأثير ، خذها مرة أخرى بعد 5-6 دقائق. الجرعات الكبيرة ممنوعة لأنها يمكن أن تجعل الجسم يدمن المخدرات.
إذا كان المريض قد عانى بالفعل من نوبات الذبحة الصدرية ، فأنت بحاجة إلى استخدام الدواء الذي وصفه الطبيب. كقاعدة عامة ، هو النتروجليسرين في أقراص تحت اللسان (تحت اللسان) أو في شكل رذاذ. يجب أن تكون الجرعة الأولى ضئيلة ، إذا لم يكن هناك تأثير ، خذها مرة أخرى بعد 5-6 دقائق. الجرعات الكبيرة ممنوعة لأنها يمكن أن تجعل الجسم يدمن المخدرات.
الذبحة الصدرية: الإسعافات الأولية
يتطلب الهجوم عناية طبية إلزامية وعلى الفور. هناك عدة تقنيات من شأنها أن تخفف من حالة المريض وتحسن حالته. تشمل الإسعافات الأولية الأنشطة التالية:

تعمل الأدوية المهدئة على تعزيز تأثير الأدوية المضادة للذبحة الصدرية (النتروجليسرين) والأدوية الخافضة للضغط. لذلك يحتاج المريض إلى تناول المهدئات لتخفيف الشعور بالخوف على حياته.
الذبحة الصدرية: خوارزمية للمساعدة
يرتبط تطور أعراض الألم بانتهاك تدفق الدم إلى منطقة معينة من عضلة القلب. إذا لم يتم استعادة تدفق الدم في غضون 20 دقيقة ، تحدث تغييرات لا رجعة فيها تؤدي إلى عدم انتظام ضربات القلب ونخر عضلة القلب. لذلك ، يحتاج الجميع إلى معرفة ما يجب فعله مع الذبحة الصدرية. في حالة الإصابة بنوبة قلبية ، عليك اتباع هذه الخوارزمية البسيطة للمساعدة:
- حاول أن تهدأ ، واجلس ، واجعل نفسك مرتاحًا.
- يمكنك استخدام كل من أقراص النتروجليسرين ومحلولها. في حالة الصداع ، تناول نصف قرص.
- إذا لم يساعد استخدام الدواء ، فمن الجدير بعد خمس دقائق تكرار الجرعة ، ولكن ليس أكثر من ثلاث مرات.
- مع زيادة الصداع ، تحتاج إلى إعطاء ضحية الهجوم ، ساليدول وسيترامون ، وكذلك الشاي الدافئ.
- من الضروري أن يكون لديك نظائر من النتروجليسرين في خزانة الدواء في حالة عدم التسامح.
- يتم وصف حاصرات الأدرينوبلات إذا صاحب النوبة تسرع القلب واضطراب ضربات القلب.
 تعتبر أدوية Nitropreparations من أدوية الإسعافات الأولية ، والتي تعمل على توسيع الأوعية التاجية واستعادة الدورة الدموية في الشرايين القلبية. مع انخفاض ضغط الدم ، لا يشار إلى النتروجليسرين ، لأنه في هذه الحالة يساهم الدواء في انخفاض ضغط الدم و "يسرق" تدفق الدم التاجي. مع شكل خاص من الذبحة الصدرية ، يشار إلى حاصرات الكالسيوم (فيراباميل ، نيفيديبين). الهجوم المستعصي يتطلب مكالمة سيارة إسعاف.
تعتبر أدوية Nitropreparations من أدوية الإسعافات الأولية ، والتي تعمل على توسيع الأوعية التاجية واستعادة الدورة الدموية في الشرايين القلبية. مع انخفاض ضغط الدم ، لا يشار إلى النتروجليسرين ، لأنه في هذه الحالة يساهم الدواء في انخفاض ضغط الدم و "يسرق" تدفق الدم التاجي. مع شكل خاص من الذبحة الصدرية ، يشار إلى حاصرات الكالسيوم (فيراباميل ، نيفيديبين). الهجوم المستعصي يتطلب مكالمة سيارة إسعاف.
الذبحة الصدرية: معيار الرعاية
في سيارة الإسعاف ، يراقب الطاقم الطبي حالة المريض باستمرار. في حالة عدم انتظام ضربات القلب ، يتم إجراء علاج النبض الكهربائي. مقدار المساعدة ل مرحلة ما قبل دخول المستشفىيتوافق مع المعايير الطبية.
يتم وضع قناع أكسجين خاص على الوجه لتحسين التنفس. يتم إعطاء النتروجليسرين وأدوية أخرى ، مثل الهيبارين ، عن طريق الوريد. يتم مراقبة ضغط دم المريض ومعدل النبض. إن وصول سيارة الإسعاف في الوقت المناسب وتسليم المريض إلى المستشفى يقلل بشكل كبير من خطر الوفاة.
يتلقى المرضى المصابون بالذبحة الصدرية رعاية طبية وفقًا للأمر رقم 229. يتضمن الدراسات الإضافية التالية:

في مخطط كهربية القلب (ECG) ، يمكنك أن ترى تحول المقطع ST إلى الأسفل ، أو السعة المنخفضة أو الموجة T السلبية. في المرضى الأصغر سنًا أو أولئك الذين عانوا مؤخرًا من المرض ، قد يبدو مخطط كهربية القلب طبيعيًا. بعد وقف الهجوم والألم ، من الممكن إعادة النمط إلى النموذج القياسي.
من الضروري تمييز المرض عن العديد من الأمراض الأخرى التي تظهر أعراضًا مماثلة. تتميز الذبحة الصدرية بألم في الصدر يحدث مع نشاط بدني إضافي ويتم التخلص منه بواسطة النتروجليسرين. يتوصل طبيب القلب إلى استنتاج بناءً على سوابق مرضية تم جمعها بعناية وتخطيط كهربائي للقلب يقرأ بشكل صحيح.
الذبحة الصدرية: الإسعافات الأولية
في بعض الأحيان تكون هناك حالات شديدة عندما لا تكون الإسعافات الأولية كافية للتخلص من نوبة الذبحة الصدرية. إذا لم يخفف قرص ثاني من النتروجليسرين ، بعد ربع ساعة ، من الحالة ، فأنت بحاجة إلى استدعاء سيارة إسعاف على وجه السرعة.
مع ضعف شديد للمريض ، دوار ، ألم شديد في منطقة القلب ، ظهور عرق لزج بارد ، يجب عدم تناول جرعات كبيرة من مستحضرات النيتروبلايس. تشير الأعراض إلى انخفاض ضغط الدم ، وفي هذه الحالة يمنع استخدام النتروجليسرين. تحتاج إلى إعطاء المريض الأسبرين وتغطيته ببطانية وطلب المساعدة الطبية على وجه السرعة. من الضروري خلق السلام ، واستبعاد التدخين في وجود مريض مصاب بالذبحة الصدرية.
Validol ليس فعالًا جدًا كإسعافات أولية ، يمكن أن يطيل النوبة. بعد تحسين الحالة ، يجب أن تستلقي ، وتستريح جيدًا. يجب أن تكون البيئة هادئة ، ولا ينبغي بأي حال من الأحوال القيام بعمل بدني أو عقلي. من الضروري مقارنة هذا الهجوم بالهجوم السابق. إذا ظهرت أعراض جديدة أو تغير توطين الإحساس بالألم ، فاتصل بالطبيب على الفور ، وتناول Corvalol ، والراحة في الفراش مطلوبة.
امتثال أسلوب حياة صحيستؤدي الحياة وغياب العادات السيئة وتجنب الأطعمة الدهنية والنشاط البدني المفرط إلى تحسين نوعية حياة المريض المصاب بالذبحة الصدرية بشكل كبير.
شكرًا
يوفر الموقع معلومات اساسيةلأغراض إعلامية فقط. يجب أن يتم تشخيص وعلاج الأمراض تحت إشراف أخصائي. جميع الأدوية لها موانع. مطلوب مشورة الخبراء!
الذبحة الصدريةهي متلازمة ألم في منطقة القلب ، بسبب عدم كفاية إمداد عضلة القلب بالدم. بعبارة أخرى ، الذبحة الصدرية ليست مرضًا مستقلاً ، ولكنها مجموعة من الأعراض المرتبطة بمتلازمة الألم. متلازمة الذبحة الصدرية أو الذبحة الصدرية ببساطة هي مظهر من مظاهر أمراض القلب التاجية (CHD).جوهر (الفيزيولوجيا المرضية) الذبحة الصدرية
غالبًا ما يُطلق على الذبحة الصدرية أيضًا اسم "الذبحة الصدرية" ، نظرًا لأن جوهرها هو ألم ذو طبيعة مختلفة ، موضعي خلف القص ، في الجزء المركزي من الصدر في منطقة القلب. عادةً ما يتم وصف الذبحة الصدرية على أنها شعور بالألم أو الثقل أو الضغط أو الضغط أو عدم الراحة أو الحرق أو الانقباض أو الألم في الصدر. أحاسيس غير سارةفي الصدر يمكن أن ينتشر إلى الكتفين والذراعين والرقبة والحلق والفك السفلي والكتف والظهر.يحدث ألم الذبحة الصدرية بسبب عدم كفاية إمدادات الدم إلى عضلة القلب في مرض القلب التاجي. اللحظات التي يوجد فيها نقص حاد في إمداد عضلة القلب بالدم تسمى الإقفار. مع أي إقفار ، يحدث نقص الأكسجين ، حيث يتم إحضار دم غير كافٍ إلى عضلة القلب لتلبية احتياجاتها بالكامل. يسبب نقص الأكسجين أثناء الإقفار الألم في منطقة القلب ، والتي تسمى الذبحة الصدرية.
عادة ما يحدث نقص تروية عضلة القلب بسبب تصلب الشرايين في الأوعية التاجية (القلب) ، حيث توجد لويحات بأحجام مختلفة على جدران شرايين الدم تغلق وتضيق تجويفها. ونتيجة لذلك ، تتلقى الشرايين التاجية لعضلة القلب كمية دم أقل بكثير من اللازم ، ويبدأ العضو في "الجوع". في لحظات الجوع الشديد بشكل خاص ، يتطور هجوم ، والذي من وجهة نظر علم وظائف الأعضاء يسمى نقص التروية ، ومن وجهة نظر المظاهر السريرية - الذبحة الصدرية. وهذا يعني أن الذبحة الصدرية هي المظهر السريري الرئيسي لأمراض القلب التاجية المزمنة ، حيث تشعر عضلة القلب بتجويع الأكسجين الواضح ، حيث لا يتم إمدادها بالدم الكافي من خلال الأوعية ذات التجويف الضيق.
يمكن مقارنة حالة أمراض القلب التاجية ، والتي تتمثل أهم مظاهرها في الذبحة الصدرية ، تقريبًا بالأنابيب القديمة الصدئة ، والتي يكون تجويفها مسدودًا برواسب وأوساخ مختلفة ، ونتيجة لذلك يتدفق الماء من الصنبور في رقيقة جدا تيار. وبالمثل ، يتدفق القليل جدًا من الدم عبر الشرايين التاجية لتلبية احتياجات القلب.
لأن IHD هو مرض مزمن، تتدفق لفترة طويلة ، ثم مظهرها الرئيسي - الذبحة الصدرية تحدث أيضًا في الشخص لسنوات. عادةً ما يكون للذبحة الصدرية صفة النوبة التي تحدث استجابةً للزيادة الحادة في حاجة القلب للأكسجين ، على سبيل المثال ، أثناء المجهود البدني أو التجربة العاطفية القوية أو الإجهاد. في حالة الراحة ، يكون ألم الذبحة الصدرية غائبًا دائمًا. يمكن تكرار نوبات الذبحة الصدرية ، اعتمادًا على الظروف المعيشية ووجود عوامل استفزازية وعلاجها ، بترددات مختلفة - من عدة مرات في اليوم إلى عدة نوبات في الشهر. يجب أن تعلم أنه بمجرد إصابة الشخص بنوبة الذبحة الصدرية ، فإن هذا يشير إلى جوع الأكسجين في عضلة القلب.
الذبحة الصدرية - أعراض (علامات) النوبة
 أعراض الذبحة الصدرية قليلة ولكنها مميزة للغاية ، وبالتالي يسهل تمييزها عن مظاهر الأمراض الأخرى. لذلك ، تتجلى الذبحة الصدرية من خلال الضغط الشديد أو الضغط أو الشعور بالثقل والحرق وعدم الراحة في الصدر خلف القص مباشرة. قد ينتشر الألم أو الثقل أو الحرق إلى الذراع الأيسر أو الكتف الأيسر أو الرقبة أو الفك السفلي أو الحلق. نادرًا ما ينتشر الألم إلى الجانب الأيمن من الصدر أو الذراع اليمنى أو الجزء العلويبطن.
أعراض الذبحة الصدرية قليلة ولكنها مميزة للغاية ، وبالتالي يسهل تمييزها عن مظاهر الأمراض الأخرى. لذلك ، تتجلى الذبحة الصدرية من خلال الضغط الشديد أو الضغط أو الشعور بالثقل والحرق وعدم الراحة في الصدر خلف القص مباشرة. قد ينتشر الألم أو الثقل أو الحرق إلى الذراع الأيسر أو الكتف الأيسر أو الرقبة أو الفك السفلي أو الحلق. نادرًا ما ينتشر الألم إلى الجانب الأيمن من الصدر أو الذراع اليمنى أو الجزء العلويبطن. الذبحة الصدرية هي دائمًا نوبة من الآلام الموصوفة في منطقة القلب. خارج النوبة ، الذبحة الصدرية لا تظهر بأي شكل من الأشكال. عادة ، يتطور هجوم الذبحة الصدرية على خلفية النشاط البدني، تأثير عاطفي قوي ، درجة حرارة الهواء البارد ، رياح قوية. مدة الهجوم من دقيقة إلى خمس عشرة دقيقة. تبدأ نوبة الذبحة الصدرية دائمًا بشكل حاد ومفاجئ ومفاجئ في ذروة النشاط البدني. أكثر الأنشطة البدنية التي تسبب الذبحة الصدرية في كثير من الأحيان هي المشي السريع ، خاصة في الطقس الحار أو البارد أو الرياح القوية ، وكذلك المشي بعد تناول وجبة ثقيلة أو صعود السلالم.
يمكن أن يختفي الألم من تلقاء نفسه بعد توقف النشاط البدني أو التأثير العاطفي ، أو تحت تأثير النتروجليسرين بعد 2-3 دقائق من الابتلاع. النتروجليسرين لديه القدرة على توسيع تجويف الأوعية التاجية بشكل كبير ، مما يزيد من تدفق الدم إلى عضلة القلب ، مما يقضي على تجويع الأكسجين في العضو ، والذي يمر أيضًا بنوبة الذبحة الصدرية.
بما أن الألم يختفي بعد توقف النشاط البدني ، فإن الشخص المصاب بالذبحة الصدرية يضطر إلى التوقف بشكل متكرر عند التحرك من أجل انتظار عودة الحالة إلى طبيعتها وتوقف الهجوم. بسبب هذا التقطع ، مع التوقفات المتكررة والمتعددة للحركة ، يُطلق على الذبحة الصدرية اسمًا مجازيًا "مرض مراقبي نوافذ المتاجر".
الأعراض الموصوفة للذبحة الصدرية كلاسيكية ، ولكن هناك أيضًا مظاهر غير نمطية لنقص تروية عضلة القلب. في الرجال ، كقاعدة عامة ، تقدم الذبحة الصدرية الكلاسيكية متلازمة الألمفي منطقة القلب.
أعراض الذبحة الصدرية اللانمطية
 قد تظهر نوبة الذبحة الصدرية غير النمطية بألم في الذراع أو الكتف أو الأسنان أو ضيق في التنفس. وقد لا تعاني النساء أو كبار السن أو مرضى السكري من أي ألم أثناء نوبة الذبحة الصدرية. في هذه الفئة من الناس ، تتجلى الذبحة الصدرية في تكرار ضربات القلب والضعف والغثيان والتعرق الشديد. في حالات نادرة ، تكون الذبحة الصدرية بدون أعراض تمامًا ، وفي هذه الحالة تسمى إقفار التروية "الصامت".
قد تظهر نوبة الذبحة الصدرية غير النمطية بألم في الذراع أو الكتف أو الأسنان أو ضيق في التنفس. وقد لا تعاني النساء أو كبار السن أو مرضى السكري من أي ألم أثناء نوبة الذبحة الصدرية. في هذه الفئة من الناس ، تتجلى الذبحة الصدرية في تكرار ضربات القلب والضعف والغثيان والتعرق الشديد. في حالات نادرة ، تكون الذبحة الصدرية بدون أعراض تمامًا ، وفي هذه الحالة تسمى إقفار التروية "الصامت". بشكل عام ، هناك نوعان من المظاهر غير النمطية للذبحة الصدرية:
1.
ضيق في التنفس عند الشهيق والزفير. سبب ضيق التنفس هو الارتخاء غير الكامل لعضلة القلب.
2.
التعب الشديد والشديد مع أي حمل ، والذي يحدث بسبب عدم كفاية إمداد عضلة القلب بالأكسجين ونشاط تقلص القلب المنخفض.
تسمى العلامات غير النمطية للمتلازمة الآن بمكافئات الذبحة الصدرية.
الذبحة الصدرية - التصنيف
حاليًا ، بناءً على خصائص الدورة السريرية ، يتم تمييز ثلاثة أنواع رئيسية من الذبحة الصدرية:1. الذبحة الصدرية المستقرة التي لا يتغير مسارها بمرور الوقت. ينقسم هذا البديل من مسار الذبحة الصدرية إلى أربع فئات وظيفية اعتمادًا على تحمل الإجهاد البدني والعاطفي.
2. تتميز الذبحة الصدرية غير المستقرة بمسار متنوع للغاية ، حيث لا ترتبط نوبات الألم بالنشاط البدني تمامًا. الذبحة الصدرية غير المستقرة هي نوبة تختلف عن المعتاد ، أو تحدث بشكل عفوي على خلفية الراحة التامة أو الراحة. الذبحة الصدرية غير المستقرة أكثر شدة من الذبحة الصدرية المستقرة ، وتستمر النوبة لفترة أطول ، وتحدث بسبب الحد الأدنى من الإجهاد. يعتبر ظهور الذبحة الصدرية غير المستقرة نذير نوبة قلبية أو نوبة قلبية. لذلك ، تتطلب الذبحة الصدرية غير المستقرة دخول المستشفى الإلزامي والعلاج المؤهل ، والذي يختلف اختلافًا جوهريًا عن العلاج المستقر.
3. ذبحة برنزميتال (الذبحة الصدرية المتغيرة). تتطور الهجمات على خلفية الراحة ، أو أثناء النوم ليلاً ، أو عندما تكون في غرفة باردة أو في الشارع. تتطور ذبحة برنزميتال مع تشنج حاد في الأوعية التاجية. يتطور هذا النوع من الذبحة الصدرية مع انسداد شبه كامل لتجويف الأوعية التاجية.
الذبحة الصدرية المستقرة (الذبحة الصدرية)
 يُطلق على الذبحة الصدرية المستقرة أيضًا الذبحة الصدرية الجهدية ، حيث يرتبط تطور النوبات بالعمل المكثف للغاية لعضلة القلب ، والتي تضطر إلى ضخ الدم عبر الأوعية ، حيث يضيق تجويفها بنسبة 50-75٪. حاليًا ، وجد الأطباء والعلماء أن الذبحة الصدرية لا يمكن أن تتطور إلا عندما يضيق تجويف الأوعية التاجية بنسبة 50٪ على الأقل. إذا لم يبدأ العلاج الضروري بعد ظهور النوبات الأولى من الذبحة الصدرية ، فسوف يتطور تضيق الأوعية ، وليس 50٪ من التجويف ، ولكن 75-95٪ سوف يتم انسدادها. في مثل هذه الحالة ، عندما يضيق تجويف الأوعية الدموية ، يتدهور تدفق الدم إلى القلب ، وتتطور نوبات الذبحة الصدرية في كثير من الأحيان.
يُطلق على الذبحة الصدرية المستقرة أيضًا الذبحة الصدرية الجهدية ، حيث يرتبط تطور النوبات بالعمل المكثف للغاية لعضلة القلب ، والتي تضطر إلى ضخ الدم عبر الأوعية ، حيث يضيق تجويفها بنسبة 50-75٪. حاليًا ، وجد الأطباء والعلماء أن الذبحة الصدرية لا يمكن أن تتطور إلا عندما يضيق تجويف الأوعية التاجية بنسبة 50٪ على الأقل. إذا لم يبدأ العلاج الضروري بعد ظهور النوبات الأولى من الذبحة الصدرية ، فسوف يتطور تضيق الأوعية ، وليس 50٪ من التجويف ، ولكن 75-95٪ سوف يتم انسدادها. في مثل هذه الحالة ، عندما يضيق تجويف الأوعية الدموية ، يتدهور تدفق الدم إلى القلب ، وتتطور نوبات الذبحة الصدرية في كثير من الأحيان. الذبحة الصدرية المستقرة ، اعتمادًا على شدة المسار وطبيعة النوبات ، تنقسم إلى الفئات الوظيفية التالية:
- أنا فئة وظيفيةتتميز بحدوث نادر للنوبات قصيرة المدى. يتطور ألم الذبحة الصدرية بنوع غير عادي من النشاط البدني الذي يتم إجراؤه بسرعة كبيرة. على سبيل المثال ، إذا لم يكن الشخص معتادًا على حمل أشياء ثقيلة وغير مريحة ، فقد يصبح النقل السريع لعدة أحواض أو دلاء من الماء من نقطة إلى أخرى محفزًا لنوبة الذبحة الصدرية ؛
- الدرجة الوظيفية الثانيةتتميز بتطور نوبات الذبحة الصدرية عند صعود السلالم بسرعة وكذلك عند المشي أو الجري السريع. يمكن أن تكون عوامل الاستفزاز الإضافية الطقس الفاتر أو الرياح القوية أو الطعام الكثيف. وهذا يعني أن التحرك بسرعة في الرياح الباردة سيسبب الذبحة الصدرية أسرع من مجرد المشي بسرعة عالية ؛
- الدرجة الوظيفية الثالثةتتميز بتطور نوبات الذبحة الصدرية حتى عند المشي ببطء لمسافة تزيد عن 100 متر أو عند صعود السلالم إلى طابق واحد. يمكن أن يحدث الهجوم فور الخروج في طقس بارد أو عاصف. أي إثارة أو تجربة عصبية يمكن أن تثير نوبات الذبحة الصدرية. مع الفئة الوظيفية الثالثة من الذبحة الصدرية ، يكون لدى الشخص نشاط بدني يومي عادي محدود للغاية ؛
- الدرجة الوظيفية السادسةتتميز بتطور نوبات الذبحة الصدرية مع أي نشاط بدني. يصبح الشخص غير قادر على أداء أي نشاط بدني بسيط وخفيف (على سبيل المثال ، كنس الأرض بالمكنسة ، والمشي لمسافة 50 مترًا ، وما إلى ذلك) دون نوبات الذبحة الصدرية. بالإضافة إلى ذلك ، تتميز الفئة الوظيفية الرابعة بظهور الذبحة الصدرية الراحة ، عندما تظهر الهجمات دون ضغوط جسدية أو نفسية سابقة.
يعد تعريف الفئة الوظيفية للذبحة الصدرية ضروريًا ، لأن هذا هو أساس الاختيار أدويةوالتوصيات بشأن المقدار الممكن والآمن للنشاط البدني الذي يمكن القيام به.
الذبحة الصدرية غير المستقرة
يعتبر التغيير في طبيعة ومسار الذبحة الصدرية الموجودة بمثابة تطور للذبحة الصدرية غير المستقرة. أي أن الذبحة الصدرية غير المستقرة هي مظهر غير نمطي تمامًا للمتلازمة ، عندما يستمر الهجوم لفترة أطول أو ، على العكس من ذلك ، أقصر من المعتاد ، بسبب أي عوامل غير متوقعة تمامًا أو تتطور حتى على خلفية الراحة الكاملة ، إلخ. تشير الذبحة الصدرية غير المستقرة حاليًا إلى الحالات التالية:- الذبحة الصدرية الأوليةالتي نشأت لأول مرة في الحياة ولم تدوم أكثر من شهر ؛
- الذبحة الصدرية التقدميةتتميز بزيادة مفاجئة في وتيرة نوبات الذبحة الصدرية وعددها وشدتها ومدتها. ظهور نوبات الذبحة الصدرية في الليل هو سمة مميزة ؛
- بقية الذبحة الصدريةتتميز بتطور الهجمات على خلفية الراحة ، في حالة استرخاء ، لم يسبقها أي نشاط بدني أو ضغط عاطفي لعدة ساعات ؛
- الذبحة الصدرية التالية للاحتشاء- هذا ظهور نوبات ألم في منطقة القلب عند الراحة خلال 10-14 يوم بعد احتشاء عضلة القلب.
يعد تطور الذبحة الصدرية غير المستقرة مؤشرًا على العناية الطبية العاجلة أو استدعاء سيارة إسعاف. الحقيقة هي أن الذبحة الصدرية غير المستقرة تتطلب علاجًا إلزاميًا وفوريًا في وحدة العناية المركزة. إذا لم يتم تنفيذ العلاج اللازم ، يمكن أن تؤدي الذبحة الصدرية غير المستقرة إلى نوبة قلبية.
طرق التمييز بين الذبحة الصدرية المستقرة وغير المستقرة
للتمييز بين الذبحة الصدرية المستقرة وغير المستقرة ، يجب تقييم العوامل التالية:1. ما هو مستوى النشاط البدني الذي يثير نوبة الذبحة الصدرية ؛
2. مدة الهجوم
3. فعالية النتروجليسرين.
في حالة الذبحة الصدرية المستقرة ، يحدث الهجوم بنفس المستوى من الإجهاد البدني أو العاطفي. في حالة الذبحة الصدرية غير المستقرة ، يحدث الهجوم بسبب نشاط بدني أقل أو حتى يحدث أثناء الراحة.
مع الذبحة الصدرية المستقرة ، لا تزيد مدة النوبة عن 5-10 دقائق ، وفي حالة الذبحة الصدرية غير المستقرة ، يمكن أن تستمر لمدة تصل إلى 15 دقيقة. من حيث المبدأ ، فإن أي إطالة في مدة النوبة مقارنة بالعادة هي علامة على الذبحة الصدرية غير المستقرة.
في حالة الذبحة الصدرية المستقرة ، يتم إيقاف الهجوم عن طريق تناول قرص واحد فقط من النتروجليسرين. يختفي الألم في غضون 2 إلى 3 دقائق بعد تناول قرص النتروجليسرين. في حالة الذبحة الصدرية غير المستقرة ، لا يكفي قرص واحد من النتروجليسرين لوقف النوبة. يضطر الشخص إلى تناول أكثر من قرص واحد من النتروجليسرين لوقف الألم. أي إذا كان تأثير قرص واحد من النتروجليسرين لتخفيف الألم في منطقة القلب كافياً ، فإننا نتحدث عن الذبحة الصدرية المستقرة. إذا كانت حبة واحدة لا تكفي لوقف النوبة ، فإننا نتحدث عن الذبحة الصدرية غير المستقرة.
ذبحة برنزميتال
 يسمى هذا النوع من الذبحة الصدرية أيضًا بالذبحة الصدرية المتغيرة أو التشنجية الوعائية. تحدث نوبة ذبحة برنزميتال عندما يكون هناك تشنج مفاجئ وشديد (تشنج وعائي) في الأوعية الدموية التي تنقل الدم إلى عضلة القلب. لا تتطور ذبحة برنزميتال دائمًا على خلفية أمراض القلب التاجية. يمكن أن يحدث هذا النوع من الذبحة الصدرية عند الأشخاص المصابين بمرض صمام القلب (تضيق الأبهر) ، أو فقر الدم الحاد ، أو عضلة القلب المتضخمة (الضخامية). في كل هذه الحالات ، يمكن لأي شخص أن يصاب بضيق انعكاسي تشنجي للأوعية الدموية ، وهو السبب المباشر لذبحة برنزميتال.
يسمى هذا النوع من الذبحة الصدرية أيضًا بالذبحة الصدرية المتغيرة أو التشنجية الوعائية. تحدث نوبة ذبحة برنزميتال عندما يكون هناك تشنج مفاجئ وشديد (تشنج وعائي) في الأوعية الدموية التي تنقل الدم إلى عضلة القلب. لا تتطور ذبحة برنزميتال دائمًا على خلفية أمراض القلب التاجية. يمكن أن يحدث هذا النوع من الذبحة الصدرية عند الأشخاص المصابين بمرض صمام القلب (تضيق الأبهر) ، أو فقر الدم الحاد ، أو عضلة القلب المتضخمة (الضخامية). في كل هذه الحالات ، يمكن لأي شخص أن يصاب بضيق انعكاسي تشنجي للأوعية الدموية ، وهو السبب المباشر لذبحة برنزميتال. تتميز الذبحة الصدرية المتغيرة بتطور النوبات في الليل أو في الصباح الباكر على خلفية الراحة الكاملة وعدم وجود أي نشاط بدني سابق لعدة ساعات. تكون النوبات قصيرة المدة ، بمتوسط 2 إلى 5 دقائق. يتم إيقاف هجوم الذبحة الصدرية جيدًا عن طريق تناول قرص واحد من النتروجليسرين تحت اللسان. أيضًا ، يتم إيقاف ذبحة برينزميتال بسرعة عن طريق تناول أي دواء من مجموعة حاصرات قنوات الكالسيوم ، على سبيل المثال ، نيفيديبين ، أملوديبين ، نورموديبين ، أوكتوديبين.
الذبحة الصدرية Vasospastic (ذبحة Prinzmetal): الأسباب والأعراض والعلاج - فيديو
العلاقة بين النوبة القلبية والذبحة الصدرية
النوبة القلبية والذبحة الصدرية خيارات مختلفة مظاهر سريريةمرض القلب الإقفاري (CHD). جوهر IHD هو أن عضلة القلب تعاني باستمرار من المجاعة للأكسجين بسبب نقص إمدادات الدم. يمكن أن تكون أسباب نقص إمداد الدم إلى عضلة القلب بالأكسجين عوامل مختلفة ، مثل:- تضيق تجويف أوعية القلب بواسطة لويحات تصلب الشرايين (تصلب الشرايين في الأوعية التاجية) ؛
- تشنج (تضيق حاد) في أوعية القلب على خلفية الإثارة القوية أو المجهود البدني المفرط أو العيوب أو الأمراض الالتهابيةقلوب ، وما إلى ذلك ؛
- زيادة مفرطة في طلب الأكسجين في عضلة القلب أثناء النشاط البدني أو التجربة العاطفية.
يتميز مرض نقص تروية القلب بوجود دائم لنقص تروية عضلة القلب متفاوتة الشدة. إذا كان IHD في حالة مغفرة ، فإن مظاهر نقص التروية هي نوبات الذبحة الصدرية. إذا دخل مرض القلب الإقفاري إلى مرحلة حادة ، فإن مظاهره هي احتشاء عضلة القلب. وبالتالي ، فإن الذبحة الصدرية والنوبة القلبية هي مظاهر للمسار المزمن والحاد لنفس المرض - مرض الشريان التاجي.
نظرًا لأن كلا من احتشاء عضلة القلب والذبحة الصدرية من مظاهر مرض الشريان التاجي ، فقد يسبق كل منهما الآخر. لذلك ، وفقًا للإحصاءات ، مع ظهور الذبحة الصدرية ، يصاب 10 ٪ من الأشخاص باحتشاء عضلة القلب في غضون عام. وبعد نوبة قلبية في الشخص ، قد تصبح نوبات الذبحة الصدرية أكثر تكرارا ، أي أن فئتها الوظيفية ستصبح أعلى.
الذبحة الصدرية ليست حالة ما قبل الاحتشاء ، ولكن وجودها يشير إلى وجود مخاطر عالية للإصابة باحتشاء عضلة القلب. وأي نوبة قلبية منتقلة يمكن أن تؤدي إلى ظهور الذبحة الصدرية الموجودة أو تفاقمها. ومع ذلك ، لا يوجد اتصال مباشر بين هذين التجليين من IHD.
الذبحة الصدرية - الأسباب
يمكن أن تكون أسباب الذبحة الصدرية هي العوامل التالية:- بدانة. علاوة على ذلك ، كلما كانت السمنة أقوى ، زادت مخاطر الإصابة بالذبحة الصدرية وأسرع. لا تلعب الأسباب المباشرة للسمنة دورًا في الإصابة بالذبحة الصدرية ؛
- التدخين. كلما زاد تدخين الشخص ، زادت احتمالية إصابته بالذبحة الصدرية وأسرع ؛
- ارتفاع نسبة الكوليسترول في الدم.
- داء السكري ، والذي يؤدي وجوده إلى زيادة خطر الإصابة بالذبحة الصدرية مرتين. في الوقت الحالي ، يعتقد العلماء والأطباء أنه مع وجود داء السكري لمدة 10 سنوات على الأقل ، فإن الشخص إما مصاب بالفعل بالذبحة الصدرية ، أو أنه سيظهر في المستقبل القريب ؛
- الإجهاد العاطفي الشديد أو الحمل العصبي.
- قلق مزمن؛
- عدم كفاية النشاط البدني (قلة النشاط البدني) ؛
- ارتفاع ضغط الدم الشرياني (ارتفاع ضغط الدم).
- زيادة تخثر الدم (قيم عالية من PTI و INR و APTT و TV) ، مما يؤدي إلى تكوين جلطات دموية عديدة تسد تجويف الأوعية الدموية. تجلط الشرايين التاجية هو السبب المباشر لتطور نوبات الذبحة الصدرية أو احتشاء عضلة القلب.
- الميل إلى تجلط الدم ، التهاب الوريد الخثاري أو تجلط الدم.
- متلازمة التمثيل الغذائي (السمنة + ارتفاع ضغط الدم + ارتفاع نسبة الكوليسترول في الدم).
كل هذه العوامل هي أسباب الذبحة الصدرية ، لكن المحرضين المباشرين للهجوم هم المجهود البدني أو الخبرة العاطفية أو الظروف الجوية السيئة. هذا يعني أنه تحت تأثير الأسباب يصاب الشخص بالذبحة الصدرية ، لكن هجماتها تتطور فقط تحت تأثير العوامل الاستفزازية.
تشخيص الذبحة الصدرية
 لتشخيص الذبحة الصدرية ، من الضروري تقييم الأعراض السريرية ، وكذلك إنتاج عدد من الدراسات المختبرية والأدوات والاختبارات التشخيصية الوظيفية ، والتي تعد ضرورية لتحديد شدة الدورة والفئة الوظيفية لعلم الأمراض.
لتشخيص الذبحة الصدرية ، من الضروري تقييم الأعراض السريرية ، وكذلك إنتاج عدد من الدراسات المختبرية والأدوات والاختبارات التشخيصية الوظيفية ، والتي تعد ضرورية لتحديد شدة الدورة والفئة الوظيفية لعلم الأمراض. في عملية تشخيص الذبحة الصدرية ، يكتشف الطبيب أولاً ما إذا كان الشخص يعاني من الأعراض السريرية التالية:
- الشعور بانضغاط وانفجار وحرق وثقل في منطقة القلب.
- الإحساس بالضغط والانفجار والحرق والثقل موضعي خلف القص ، ولكن يمكن أن ينتشر إلى الذراع اليسرى والكتف الأيسر وكتف الكتف الأيسر والرقبة. في كثير من الأحيان ، قد تنتشر الأحاسيس إلى الفك السفلي والنصف الأيمن من الصدر والذراع الأيمن وأعلى البطن.
- تحدث الإحساس بالضغط أو الانفجار أو الثقل أو الاحتراق في الهجمات. علاوة على ذلك ، فإن مدة الهجوم دقيقة واحدة على الأقل ، ولكن لا تزيد عن 15 دقيقة.
- تحت أي ظروف يتطور الهجوم - فجأة ، في ذروة النشاط البدني (المشي ، الجري ، صعود السلالم حتى لمسيرة واحدة ، تناول وجبة كبيرة ، التغلب على رياح قوية ، إلخ).
- ما يوقف النوبة - يحدث انخفاض في الألم بسرعة كبيرة ، بعد توقف النشاط البدني أو بعد تناول قرص واحد من النتروجليسرين.
إذا كان لدى الشخص واحد فقط من أي من الأعراض المذكورة ، فإن هذه الآلام تكون من أصل غير قلبي ، أي أنها ليست ناجمة عن الذبحة الصدرية ، ولكن بسبب مسار غير نمطي من قرحة المعدة أو الاثني عشر ، وأمراض المريء ، وتنخر العظم الغضروفي صدريالعمود الفقري ، القوباء المنطقية ، الالتهاب الرئوي أو ذات الجنب. في مثل هذه الحالة ، يقوم طبيب القلب بإحالة الشخص إلى أخصائي آخر ، والذي سيصف الفحوصات اللازمة للكشف عن قرحة المعدة أو الاثني عشر ، وأمراض المريء ، وداء العظم الغضروفي في العمود الفقري الصدري ، والقوباء المنطقية ، والالتهاب الرئوي أو فحوصات ذات الجنب (على سبيل المثال ، EFGDS (التسجيل), x-ray (كتاب)إلخ.).
بعد على أساس علامات طبيهالشخص المصاب بالذبحة الصدرية يقوم الطبيب بإجراء فحص عام يقوم خلاله بتقييم الحالة جلد, من نظام القلب والأوعية الدمويةوالجهاز التنفسي ووزن الجسم.
في عملية تقييم حالة الجلد ، يلفت الطبيب الانتباه إلى العلامات غير المباشرة لانتهاك التمثيل الغذائي للدهون ووجود تصلب الشرايين ، وهو أحد العوامل المسببة للذبحة الصدرية. لذلك ، فإن العلامة الأولى والرئيسية لتصلب الشرايين هي xanthelasmas و xanthomas - تراكمات صغيرة صفراء من الدهون تبرز فوق سطح الجلد فوق سطح الجسم بالكامل. العلامة الثانية لتصلب الشرايين هي قوس القرنية ، وهو عبارة عن شريط رمادي فاتح على طول حافة القرنية.
لتقييم حالة نظام القلب والأوعية الدموية ، يقوم الطبيب بقياس ضغط الدم ، ويشعر بالنبض وطرق حدود القلب و تسمع أصوات القلب (الاشتراك). الضغط الشريانيمع الذبحة الصدرية ، وعادة ما تكون أعلى القيم العادية. ولكن عادة ما يتم حساب النبض بالتزامن مع الاستماع إلى أصوات القلب ، حيث يمكن أن يكون معدل ضربات القلب في حالة الذبحة الصدرية أعلى من النبض.
الإيقاع هو النقر على الصدر بالأصابع ، واعتمادًا على التغيير في نغمات الصوت ، يتم تحديد حدود القلب. نتيجة للقرع في الذبحة الصدرية ، غالبًا ما يتم اكتشاف إزاحة حدود القلب إلى اليسار بسبب سماكة عضلة القلب.
الاستماع هو الاستماع إلى أصوات القلب باستخدام منظار السمع. مع الذبحة الصدرية ، تكون أصوات القلب مكتومة ، وهناك نفخات قلبية مرضية ، ونبض القلب نادر جدًا أو متكرر ، ويمكن أيضًا سماع عدم انتظام ضربات القلب.
يتم تسجيل وزن الجسم وحساب مؤشر كتلة الجسم (BMI) ، وهو أمر ضروري لتحديد درجة السمنة ، لأن العديد من مرضى الذبحة الصدرية يعانون من زيادة الوزن.
في عملية تقييم حالة الجهاز التنفسي ، تتم دراسة تواتر وطبيعة التنفس (ضحل ، قسري ، إلخ) ، مشاركة الصدر في فعل الشهيق والزفير ، ووجود ضيق في التنفس. يتم تسمع الرئتين والشعب الهوائية أيضًا باستخدام منظار السمع. في كثير من الأحيان ، في الذبحة الصدرية الشديدة ، تسمع الحشائش الرطبة بسبب الوذمة الرئوية.
ما الاختبارات التي يمكن أن يصفها الطبيب للذبحة الصدرية؟
بعد الفحص العام وتحديد الهوية أعراض مرضيةالذبحة الصدرية ، يجب أن يصف الطبيب فحص دم عام واختبار دم كيميائي حيوي. التحليل العامهناك حاجة إلى الدم بشكل أساسي للتحكم في مستوى الهيموجلوبين والصفائح الدموية. كجزء من اختبار الدم البيوكيميائي للذبحة الصدرية ، يتم تحديد تركيز الجلوكوز والكوليسترول الكلي والبروتينات الدهنية منخفضة الكثافة والبروتينات الدهنية عالية الكثافة ومؤشر تصلب الشرايين والدهون الثلاثية ونشاط AST و ALT.بالإضافة إلى ذلك ، في حالة الاشتباه في مرض الغدة الدرقية ، بالإضافة إلى الذبحة الصدرية ، فحص الدم لتحديد تركيز هرمونات الغدة الدرقية (اشترك)- T3 و T4.
إذا اشتبه الطبيب في حدوث نوبة قلبية مؤخرًا ، والتي عانى منها الشخص ، والتي تسمى "على قدميه" ، يتم وصف اختبار الدم لتحديد نشاط تروبونين ، CPK-MB (كرياتين فوسفوكيناز ، وحدة فرعية MB) ، ميوغلوبين ، LDH (نازعة هيدروجين اللاكتات) ، AST (الأسبارتات أمينوترانسفيراز). إن نشاط هذه الإنزيمات يجعل من الممكن اكتشاف حتى النوبات القلبية الصغيرة التي سارت بسهولة نسبيًا ، متنكّرة في شكل نوبة من الذبحة الصدرية.
بالإضافة إلى ذلك ، غالبًا ما يتم الجمع بين رأب الأوعية التاجية مع دعامة الأوعية الدموية ، وحرق لويحات تصلب الشرايين بالليزر أو تدميرها باستخدام المثقاب. دعامة الوعاء هي تركيب طرف اصطناعي عليها ، وهو عبارة عن إطار معدني يحافظ على ثبات تجويف الشعيرات الدموية.
يتم إجراء عملية رأب الأوعية التاجية وفقًا للإشارات التالية:
- الذبحة الصدرية III - فئة وظيفية IV ، ضعيفة الاستجابة أو غير قابلة للعلاج بالعقاقير ؛
- تلف شديد في واحد أو أكثر من الشرايين التاجية.
تطعيم مجازة الشريان التاجي هو تدخل جراحيصوت عالي. كما يوحي اسم العملية ، يكمن جوهرها في حقيقة أن التحويلة الالتفافية يتم تطبيقها من الشريان أسفل مكان تضييقه إلى أوعية قلبية أخرى ، مما يسمح بإيصال الدم إليها ، على الرغم من الانسداد الموجود. أي ، تم إنشاء المجازة الجانبية بشكل مصطنع لنقل الدم إلى عضلة القلب. خلال العملية ، يمكن تطبيق عدة تحويلات ، والتي ستوفر إمدادات الدم لجميع مناطق عضلة القلب التي تعاني من نقص التروية.
يتم إجراء تطعيم مجازة الشريان التاجي وفقًا للإشارات التالية:
- الذبحة الصدرية III - IV الفصول الوظيفية ؛
- تضيق تجويف الشرايين التاجية بنسبة 70٪ أو أكثر.
تسمح لك العملية بالقضاء التام على الذبحة الصدرية ، ولكن لمنع الانتكاس ، سيتعين عليك إجراء علاج محافظ طوال حياتك. تحدث الذبحة الصدرية المتكررة في 20-25٪ من الأشخاص في غضون 8-10 سنوات بعد جراحة مجازة الشريان التاجي.
الذبحة الصدرية: الأسباب والأعراض والعلاج - فيديو
الوقاية من الذبحة الصدرية
حاليًا ، طريقة الوقاية من الذبحة الصدرية بسيطة جدًا وتتكون من الأداء قواعد I.B.S.، أينويعني التخلص من دخان التبغ. إذا كان الشخص يدخن ، فعليك الإقلاع عنه. إذا كنت لا تدخن ، يجب أن تتجنب الأماكن التي يوجد فيها خطر كبير لاستنشاق دخان التبغ ؛
بيعني التحرك أكثر ؛
منيعني إنقاص الوزن.
هذه المجموعة البسيطة من آي.بي.إس. يمنع بشكل فعال تطور الذبحة الصدرية في أي شخص ، بغض النظر عن الجنس والعمر والأمراض المصاحبة.
الذبحة الصدرية - العلاج البديل
 يمكن استخدام العلاجات الشعبية فقط لوقف نوبة الذبحة الصدرية ، وكذلك لمنع حدوثها. ومع ذلك ، للسيطرة الكاملة على مسار المرض ، سيظل الشخص بحاجة إلى العلاج بالأدوية التقليدية. لهذا الطرق الشعبيةيمكن أن يكون إضافة جيدة للعلاج الرئيسي للذبحة الصدرية.
يمكن استخدام العلاجات الشعبية فقط لوقف نوبة الذبحة الصدرية ، وكذلك لمنع حدوثها. ومع ذلك ، للسيطرة الكاملة على مسار المرض ، سيظل الشخص بحاجة إلى العلاج بالأدوية التقليدية. لهذا الطرق الشعبيةيمكن أن يكون إضافة جيدة للعلاج الرئيسي للذبحة الصدرية. نتيجة قصور الشريان التاجي نتيجة انخفاض تجويف الشريان القلبي.
أثناء نوبة الذبحة الصدرية في الصدر ، هناك شعور بانقباض أو ثقل في القص ، ينتشر الألم إلى الجانب الأيسر من الذراع أو الكتف أو الفك. الشخص يتعرق كثيرا ، لديه شعور بالخوف.
تحدث النوبات في القلب على خلفية مجهود بدني أو تجربة عاطفية قوية تتوقف عند الراحة. هذا هو المكان الذي تحدث فيه الذبحة الصدرية. يمكن أن تحدث النوبة أيضًا أثناء الراحة ، أي بعد النوم في الصباح أو في الليل. هذا هو الراحة الذبحة الصدرية.
قد تحدث الذبحة الصدرية الليلية نتيجة لفشل البطين الأيسر العابر في وضع الاستلقاء ، وزيادة حجم الدم داخل الصدر والأكسجين الضروري لاحتياجات عضلة القلب. ومع ذلك ، الذبحة الصدرية الحقيقية لا ترتبط في جميع الحالات بعوامل استفزازية.
الإسعافات الأولية للذبحة الصدرية
نوبة الذبحة الصدرية هي مظهر خطير إلى حد ما للمرض الذي يتطلب رعاية عاجلة. أثناء الهجوم ، يُنصح الشخص باللجوء إلى خوارزمية المساعدة التالية:
- خلق راحة كاملة لتقليل الحمل على القلب.
- إذا لم تساعد البيئة الهادئة ، يجب أن تأخذ قرصًا من النتروجليسرين ، وتضعه تحت اللسان. عادة ما تكون 1-2 حبة كافية ، وفي الحالات الشديدة تكون 3-5 أقراص كافية.
- إذا لم يزول الهجوم ، يجب على المريض الاستلقاء ، ورفع رأسه ، وفك طوق ملابسه ، وفك حزام سرواله والقيام ببعض حركات التنفس. من خلال فتح النوافذ والأبواب ، من الضروري توفير الهواء النقي للغرفة ، وكذلك إرفاق وسادات تدفئة دافئة بالساقين.
- أثناء الهجوم ، يشعر الشخص بالقلق الشديد من الخوف على حياته ، لذلك يجب أن تتناول نوعًا من المهدئات ، مثل seduxen أو فاليريان. عادةً ما تكون كل هذه الإجراءات كافية للقضاء على أشد الهجمات.
إذا لم تتوقف نوبة الذبحة الصدرية ، فإن الألم لا يختفي و إعادة القبوللا يعمل النتروجليسرين في غضون 15 دقيقة ، يجب عليك استدعاء سيارة إسعاف.
النتروجليسرين هو أحد الأدوية الأكثر فاعلية في تخفيف النوبات القلبية بسرعة.
يقلل من طلب القلب للأكسجين ، ويحسن إيصاله إلى المناطق المصابة من عضلة القلب ، ويزيد من انقباض عضلة القلب ويزيل التشنج في الشرايين التاجية. يحدث التخدير بالنيتروجليسرين بسرعة ، وبعد 45 دقيقة يخرج الدواء من الجسم.
عادة ما يتم استهلاك الأشكال التالية من النتروجليسرين: أقراص أو كبسولات أو قطرات.
يتم تناول الدواء على النحو التالي: قرص أو كبسولة من النتروجليسرين توضع تحت اللسان دون بلع. يذوب الدواء تدريجياً وبعد دقيقة أو دقيقتين يأتي التأثير المسكن.
في حالة القطرات ، يتم تقطير 2-3 قطرات من محلول النتروجليسرين على مكعب سكر وتوضع تحت اللسان. لا تبتلع ، ولكن انتظر حتى يتم حلها. يمكنك الاستغناء عن السكر عن طريق إسقاط 3 قطرات من الدواء على اللسان أو تحته.
إذا لم يتم تحمل النتروجليسرين جيدًا ، يتم استخدام قطرات تحتوي على النتروجليسرين وصبغة زنبق الوادي والمنثول والبلادونا. يتحمل المرضى هذا المزيج جيدًا ، حيث يقلل المنثول من الألم الناتج عن النتروجليسرين. في وقت واحد ، يتم استخدام 10-12 قطرة من الصبغة.
لا يمكنك تحمل الألم في القلب ، يجب تناول النتروجليسرين في أسرع وقت ممكن لأطول فترة ممكنة. من الصعب إيقاف الألم الذي طال أمده ، والذي يهدد بمضاعفات خطيرة. أيضا ، لا ينبغي أن تؤخذ إلا في حالة الضرورة القصوى. خاصة في حالة التوقف الذاتي للنوبة القلبية - عندما تمر هي نفسها في حالة راحة خلال 1-2 دقيقة. يجب أن يكون دائما في متناول اليد.
يجب توخي الحذر بشكل خاص عند تناول ناتروغليسرين إذا كان الشخص يعاني من الجلوكوما أو كان يعاني من اضطراب الجلوكوما الحاد. الدورة الدموية الدماغية. في مثل هذه الحالات ، من الضروري إجراء استشارة مفصلة مع الطبيب.
إذا لم يكن هناك نيتروجليسرين في خزانة الأدوية المنزلية ، فيمكن تناول الكورنفار أو الكوردافين أو الفينيجيدين تحت اللسان بدلاً من ذلك. يمكن ملاحظة التأثير بعد 3-5 دقائق ، ومدة عمل هذه الأدوية تصل إلى 5 ساعات.
بعد انتهاء النوبة القلبية ، لا يجب عليك النهوض من الفراش على الفور ، ولكن من الأفضل الاستلقاء لمدة ساعة إلى ساعتين ، مع مراعاة الهدوء الجسدي والنفسي التام. إذا لم يتم استدعاء سيارة إسعاف ، فمن الأفضل أن تطلب المساعدة من طبيبك المحلي ، وإلى أن يصل ، اتبع نظامًا منزليًا ، وتجنب الإجهاد البدني والعاطفي الكامل.
الأدوية مثل Validol أو valocarmid أو valocordin تكون أقل فعالية في مثل هذه الحالات. على الرغم من أنها يمكن أن تسبب خلفية مواتية لتسهيل آثار الأدوية الأخرى.
فيديو
شاهد في الفيديو كيفية تقديم الإسعافات الأولية لهجمة الذبحة الصدرية:
خوارزمية الطوارئ
