الطاعون: تشخيصه وعلاجه. الطاعون - مرض معدي حاد وخطير بشكل خاص. طاعون أي نوع من المرض منه
ستجد قائمة بها في أسفل الصفحة.
الطاعون مميت مرض خطيرتسببها بكتيريا الطاعون يرسينيا بيستيس). يمكن أن ينتقل إلى الإنسان عن طريق القوارض والبراغيث والأطعمة غير المطهية جيدًا وحتى عن طريق استنشاق الهواء. جعلت التحسينات في الصرف الصحي ومستويات المعيشة تفشي الطاعون نادرًا للغاية ، على الرغم من أنها لا تزال تحدث في بعض أنحاء العالم. احمِ نفسك وأحبائك من التعرض المحتمل للطاعون: تجنب الاتصال بالحيوانات التي تحمله ، واحترم قواعد النظافة بصرامة ، واطلب العناية الطبية الفورية. رعاية طبيةإذا كنت تشك في احتمال إصابتك بالمرض.
خطوات
الجزء 1
منع الطاعون- يمكن الحكم على وجود الفئران من خلال فضلاتهم. إذا وجدت فضلات الفئران ، فقم بإزالتها على الفور. كن حذرًا ، حيث يمكن أن تعيش عصية الطاعون وتنتقل إليك عن طريق لمس البراز المصاب.
- قبل تنظيف فضلات الفئران ، تأكد من ارتداء القفازات وتغطية فمك وأنفك (على سبيل المثال ، بضمادة شاش أو منديل) لتجنب ملامسة البكتيريا المسببة للأمراض.
-
لا تلمس الحيوانات المريضة أو النافقة.بعد موت الحيوان ، قد تبقى عصية الطاعون النشطة في أنسجتها أو في البراغيث التي تعيش عليها. الابتعاد عن الحيوانات المريضة أو النافقة التي تظهر عليها علامات الطاعون. يمكن أن ينتقل الطاعون إلى عائل حي من خلال الأنسجة والسوائل المصابة.
استخدم طارد البراغيث عند الخروج.ضع رذاذ أو مرهم DEET إذا كنت ستبقى بالخارج لفترة طويلة. غالبًا ما ينتشر الطاعون من خلال لدغات البراغيث التي تعيش في فراء القوارض وتتغذى على الدم المصاب. سوف يقوم ثنائي إيثيل تولواميد وغيره من المواد الطاردة للحشرات بطرد البراغيث وتجنب الإصابة.
اغسل بانتظام وبشكل كامل.اغسل يديك ووجهك بالماء والصابون المطهر عدة مرات على مدار اليوم ، وفي كل مرة تعود فيها من الخارج أو تتلامس مع الحيوانات أو فضلاتها. يمكن أن تدخل عصية الطاعون الجسم من خلال الأنسجة الرقيقة للفم والأنف والعينين. اتبع القواعد الأساسية للنظافة بعناية وكن على دراية بعوامل الخطر من حولك.
- حاول أن تلمس وجهك بأقل قدر ممكن. يخترق المرض الأنسجة الحساسة بسهولة ، ولا تعرف أبدًا ما إذا كنت قد لمست مؤخرًا شيئًا قد يحتوي على بكتيريا مسببة للأمراض.
-
انتبه لأعراض الطاعون.قد لا يصاحب الطاعون أي أعراض لعدة أيام. في غضون أسبوع ، يبدأ المريض في تطوير أعراض تشبه أعراض الأنفلونزا ، بما في ذلك القشعريرة والحمى والتعرق البارد والغثيان والقيء. مع تقدم المرض ، تصبح الغدد الليمفاوية منتفخة ومؤلمة حيث يقاوم الجسم العدوى. في المراحل اللاحقة ، يصاحب الطاعون تعفن الدم ، أي عدوى الدم ، وتحلل أنسجة الجسم. في النهاية يأتي الموت.
تخلص من الموائل المناسبة للقوارض حول منزلك.ينتشر الطاعون بين الفئران التي تصاب بالعدوى نتيجة لدغات البراغيث باستخدام هذه القوارض كمضيف. استبعد المواقع الممكنةموائل الفئران داخل وحول منزلك. تحقق من وجود آثار الفئران في غرف المرافق ، والغابات الكثيفة من الشجيرات ، والأقبية ، والمرائب والسندرات.
الطاعون صعب عدوىالمتعلقة بأمراض الحجر الصحي. تسببه بكتيريا اليرسينيا الطاعونية. تم اكتشاف عامل الطاعون في عام 1894 بشكل مستقل من قبل العالم الفرنسي أ. يرسين (1863-1943) والعالم الياباني S. Kitasato (1852-1931).
إن ميكروب الطاعون حساس للمطهرات الشائعة ويموت في غضون دقيقة واحدة في الماء المغلي. ومع ذلك ، في جثث الحيوانات ، يمكن أن تستمر لمدة تصل إلى 60 يومًا ، وتتحمل درجات الحرارة المنخفضة والتجميد جيدًا.
ظهر جائحة الطاعون الأول ، الذي دخل الأدب تحت اسم "طاعون جستنيان" ، في القرن السادس في الإمبراطورية الرومانية الشرقية. خلال هذا الوباء ، مات حوالي 100 مليون شخص في 50 عامًا. بدأ الوباء الثاني في القرن الرابع عشر في شبه جزيرة القرم ، وانتشر بسرعة إلى البحر الأبيض المتوسط وأوروبا الغربية. على مدى 5 سنوات من الوباء ، مات حوالي 60 مليون شخص. في نهاية القرن التاسع عشر ، ظهر جائحة ثالث بدأ في هونغ كونغ ، وكان الجناة جرذان من السفن. وقد أدى ذلك إلى انتشار الأوبئة في أكثر من 100 ميناء في العديد من البلدان. في الهند وحدها ، أودى هذا الوباء بحياة 12 مليون شخص.
في روسيا ، المناطق التي يتوطنها الطاعون هي الأراضي المنخفضة لبحر قزوين ، وكذلك منطقة شرق الأورال وستافروبول وترانسبايكاليا وألتاي.
مصادر العدوى
غالبًا ما تنقل العدوى القوارض - الجرذان والفئران ، وكذلك السناجب و كلاب برية. ينتقل الطاعون إلى الإنسان من خلال لدغة حيوان مصاب أو براغيث تعيش عليه. يمكنك أيضًا أن تصاب بالعدوى عن طريق الاتصال والقطرات المحمولة جواً من شخص مريض.
ماذا يحدث؟
عادة ما تكون فترة حضانة الطاعون من 2 إلى 5 أيام ، ونادرًا ما تتراوح من بضع ساعات إلى 12 يومًا. يبدأ المرض بقشعريرة ، ارتفاع حاد في درجة الحرارة إلى 39 درجة مئوية ، والنبض يتسارع ، وضغط الدم ينخفض. هناك هذيان ، ارتباك ، ضعف في التنسيق.
هناك عدة أشكال من الطاعون: الدبلي ، الرئوي ، الإنتاني والخفيف (ما يسمى بالطاعون الصغير).
في شكل دبلي تتضخم الغدد الليمفاوية (buboes) ، وتصبح مؤلمة للغاية ، وقاسية ، ولكنها ليست ساخنة (محاطة بأنسجة منتفخة). قد يتضخم الكبد والطحال ، وهو ما يمكن ملاحظته عند الفحص. تمتلئ الغدد الليمفاوية بالصديد وقد تتمزق. تحدث وفاة مريض مصاب بالطاعون الدبلي دون علاج بين اليوم الثالث والخامس من المرض. أكثر من 60٪ من المرضى يموتون.
في طاعون رئوي يحدث تلف في الرئة. في ال 24 ساعة الأولى ، يصاب المريض بسعال ، في البداية يتلوث البلغم الواضح بالدم. يموت المريض في غضون 48 ساعة ، فقط العلاج الذي بدأ في المراحل الأولى من المرض يكون فعالاً.
في شكل للصرف الصحي تنتشر الميكروبات بالدم في جميع أنحاء الجسم ، ويموت الإنسان في غضون يوم واحد على الأكثر.
في المناطق الموبوءة بالطاعون ، قد يكون هناك شكل صغير طاعون. يتجلى من خلال الزيادة الغدد الليمفاويةوالحمى والصداع. تختفي هذه الأعراض في غضون أسبوع.
التشخيص والعلاج
لتشخيص الطاعون ، يقومون بما يلي:
- الثقافة المخبرية وعزل البكتيريا من الدم أو البلغم أو أنسجة العقدة الليمفاوية ؛
- التشخيص المناعي
- PCR (تفاعل البلمرة المتسلسل).
في حالة الاشتباه في الإصابة بالطاعون ، يتم عزل المريض ، ويجب على الموظفين ارتداء بدلات مضادة للطاعون. بعد الخروج من المستشفى ، يكون الشخص تحت إشراف الأطباء لمدة 3 أشهر.
إذا بدأ العلاج في الوقت المناسب ، فسيتم علاج الطاعون بنجاح بالمضادات الحيوية المناسبة.
يوجد لقاح مضاد للطاعون ، لكنه لا يحمي 100٪ من المرض. يتم تقليل معدل الإصابة بين الملقحين بمقدار 5-10 مرات ، ويستمر المرض نفسه بشكل أكثر اعتدالًا.
السياسيون الذين بدأوا الحروب ليسوا مسؤولين عن أكبر عدد من القتلى في التاريخ. كانت أوبئة الأمراض الرهيبة هي سبب أكبر عدد من الوفيات والمعاناة بين الناس. كيف كان وأين هو الطاعون والجدري والتيفوس والجذام والكوليرا الآن؟
طاعون
حقائق تاريخية عن الطاعون
تسبب جائحة الطاعون في حدوث أكبر معدل وفيات في منتصف القرن الرابع عشر ، حيث اجتاحت أوراسيا وادعى ، وفقًا لأكثر التقديرات تحفظًا لمؤرخي الحياة ، 60 مليون شخص. إذا أخذنا في الاعتبار أنه في ذلك الوقت كان عدد سكان الأرض 450 مليونًا فقط ، فيمكن للمرء أن يتخيل النطاق الكارثي لـ "الموت الأسود" ، كما كان يسمى هذا المرض. في أوروبا ، انخفض عدد السكان بنحو الثلث ، وشعر نقص القوى العاملة هنا لمدة 100 عام على الأقل ، وتم التخلي عن المزارع ، وكان الاقتصاد في حالة مروعة. في جميع القرون اللاحقة ، لوحظت فاشيات كبيرة للطاعون ، ولوحظ آخرها في 1910-1911 في الجزء الشمالي الشرقي من الصين.
أصل اسم الطاعون
الاسم يأتي من اللغة العربية. أطلق العرب على الطاعون اسم "جمعة" أي "الكرة" أو "الفول". كان سبب ذلك مظهر خارجيالتهاب العقدة الليمفاوية لمريض الطاعون - بوبو.
طرق انتشار واعراض الطاعون
هناك ثلاثة أشكال من الطاعون: الدبلي ، والطاعون الرئوي ، والتفسخ. كل هذه الأمراض ناتجة عن بكتيريا واحدة ، اليرسينيا الطاعونية ، أو ببساطة عصية الطاعون. وحاملاته عبارة عن قوارض ذات مناعة ضد الطاعون. والبراغيث التي عضت هذه الفئران ، من خلال لدغة أيضًا ، تنقلها إلى شخص. تصيب البكتيريا مريء البراغيث ، مما يؤدي إلى انسدادها ، وتصبح الحشرة جائعة إلى الأبد ، وتلدغ الجميع على التوالي وتنتقل العدوى على الفور من خلال الجرح الناتج.
طرق مكافحة الطاعون
في العصور الوسطى ، تم قطع أو كي الغدد الليمفاوية الملتهبة بالطاعون (الدبلات) ، وفتحها. كان الطاعون يعتبر نوعًا من التسمم ، حيث يدخل بعض الميازا السامة إلى جسم الإنسان ، لذلك كان العلاج يتمثل في تناول الترياق المعروف آنذاك ، على سبيل المثال ، المجوهرات المكسرة. في عصرنا ، تم التغلب على الطاعون بنجاح بمساعدة المضادات الحيوية الشائعة.
الطاعون الآن
كل عام يصاب حوالي 2.5 ألف شخص بالطاعون ، لكن هذا لم يعد في شكل وباء جماعي ، بل حالات في جميع أنحاء العالم. لكن عصية الطاعون تتطور باستمرار ، والأدوية القديمة ليست فعالة. لذلك ، على الرغم من أن كل شيء ، كما يمكن القول ، يخضع لسيطرة الأطباء ، إلا أن خطر حدوث كارثة ما زال قائماً حتى اليوم. ومن الأمثلة على ذلك وفاة شخص ، سُجل في مدغشقر عام 2007 ، من سلالة من عصية الطاعون ، حيث لم تساعد 8 أنواع من المضادات الحيوية.
جدري
حقائق تاريخية عن الجدري
خلال العصور الوسطى ، لم يكن هناك الكثير من النساء اللواتي لم يكن لديهن آثار لآفات الجدري على وجوههن (الجدري) ، وكان على البقية إخفاء الندوب تحت طبقة سميكة من مستحضرات التجميل. أثر هذا على موضة الشغف المفرط بمستحضرات التجميل ، والتي بقيت حتى وقتنا هذا. وفقًا لعلماء اللغة ، فإن جميع النساء الآن مع مجموعات الحروف في الألقاب "ripple" (Ryabko ، Ryabinina ، إلخ.) ، شادر وغالبًا ما تكون كريمة (Shchedrins ، Shadrins) ، Koryav (Koryavko ، Koryaeva ، Koryachko) أسلاف مبهرجون (روان ، كريم ، إلخ ، حسب اللهجة). توجد إحصاءات تقريبية للقرنين السابع عشر والثامن عشر وتشير إلى ظهور 10 ملايين مريض جديد بالجدري في أوروبا وحدها ، وكان هذا مميتًا لـ 1.5 مليون منهم. من خلال هذه العدوى استعمر الرجل الأبيض الأمريكتين. على سبيل المثال ، في القرن السادس عشر ، جلب الإسبان الجدري إلى أراضي المكسيك ، حيث مات حوالي 3 ملايين من السكان المحليين - لم يكن لدى الغزاة من يقاتل معه.
أصل اسم الجدري
"الجدري" و "الطفح الجلدي" لهما نفس الجذر. على ال اللغة الانجليزيةيسمى الجدري "الطفح الجلدي الصغير" (الجدري). ويسمى مرض الزهري في نفس الوقت بطفح جلدي كبير (الجدري الكبير).
طرق انتشار وأعراض مرض الجدري
بعد دخول الجسم البشري ، يؤدي الجدري varionas (Variola major و Variola) إلى ظهور حويصلات - بثرات على الجلد ، ثم تتندب أماكن تكوينها ، إذا نجا الشخص بالطبع. ينتشر المرض عن طريق الرذاذ المحمول جواً ، كما يظل الفيروس نشطاً في قشور من جلد الشخص المريض.
طرق مكافحة الجدري
جلب الهندوس هدايا غنية إلى إلهة الجدري مارياتيلا لإرضائها. كان سكان اليابان وأوروبا وأفريقيا يؤمنون بخوف شيطان الجدري من اللون الأحمر: كان على المرضى ارتداء ملابس حمراء والتواجد في غرفة ذات جدران حمراء. في القرن العشرين ، بدأ علاج الجدري بالعقاقير المضادة للفيروسات.
الجدري في عصرنا
في عام 1979 ، أعلنت منظمة الصحة العالمية رسميًا أنه تم القضاء تمامًا على الجدري بفضل تطعيم السكان. لكن في دول مثل الولايات المتحدة وروسيا ، لا تزال مسببات الأمراض مخزنة. يتم ذلك "من أجل البحث العلمي" ، ومسألة التدمير الكامل لهذه المخزونات تتأجل باستمرار. من الممكن أن تخزن كوريا الشمالية وإيران سرًا فيروسات الجدري. يمكن لأي صراع دولي أن يكون ذريعة لاستخدام هذه الفيروسات كسلاح. لذلك من الأفضل أن تحصل على لقاح ضد الجدري.
كوليرا
حقائق تاريخية عن الكوليرا
هذه عدوى معويةحتى نهاية القرن الثامن عشر ، تجاوزت أوروبا في الغالب واندلعت في دلتا نهر الغانج. ولكن بعد ذلك حدثت تغيرات في المناخ ، وغزو المستعمرين الأوروبيين في آسيا ، وتحسن نقل البضائع والأشخاص ، وكل هذا غير الوضع: في 1817-1961 ، حدثت ستة أوبئة للكوليرا في أوروبا. الضخم (الثالث) أودى بحياة 2.5 مليون شخص.
أصل اسم الكوليرا
كلمة "الكوليرا" مشتقة من الكلمة اليونانية "bile" و "flow" (في الواقع ، كل السائل الداخلي يتدفق من المريض). الاسم الثاني للكوليرا بسبب اللون الأزرق المميز لجلد المرضى هو "الموت الأزرق".
طرق انتشار واعراض الكوليرا
ضمة الكوليرا هي بكتيريا Vibrio choleare التي تعيش في المسطحات المائية. عندما يدخل الأمعاء الدقيقة للشخص ، فإنه يطلق سمًا معويًا ، مما يؤدي إلى الإسهال الغزير ، ثم القيء. في حالة المسار الحاد للمرض ، يجف الجسم بسرعة كبيرة بحيث يموت المريض بعد ساعات قليلة من ظهور الأعراض الأولى.
طرق مكافحة الكوليرا
تم وضع السماور أو المكاوي على أقدام المرضى للتدفئة ، وتم إعطاء دفعات من الهندباء والشعير للشرب ، وفرك الجسم بزيت الكافور. أثناء الوباء ، كان يُعتقد أنه من الممكن التخلص من المرض بحزام مصنوع من الفانيلا الأحمر أو الصوف. في عصرنا ، يتم علاج المصابين بالكوليرا بشكل فعال بالمضادات الحيوية ، وبالنسبة للجفاف يُسمح لهم بالشرب بالداخل أو يتم إعطاء محاليل الملح الخاصة عن طريق الوريد.
الكوليرا الآن
تدعي منظمة الصحة العالمية أن العالم يمر الآن بجائحة الكوليرا السابعة ، ابتداء من عام 1961. حتى الآن ، معظم سكان البلدان الفقيرة مرضى ، ولا سيما في جنوب آسيا وأفريقيا ، حيث يصاب 3-5 ملايين شخص بالمرض كل عام ولا يعيش 100-120 ألف منهم. أيضًا ، وفقًا للخبراء ، بسبب التغيرات السلبية العالمية في بيئةقريبا ستكون هناك مشاكل خطيرة مع المياه النظيفة في البلدان المتقدمة. بالإضافة إلى ذلك ، سيؤثر الاحترار العالمي على حقيقة أن بؤر الكوليرا ستظهر في المناطق الشمالية من الكوكب. للأسف لا يوجد لقاح ضد الكوليرا.
TIF
حقائق تاريخية عن التيفوس
حتى النصف الثاني من القرن التاسع عشر ، كان هذا هو اسم جميع الأمراض التي كانت تعاني من حمى شديدة وتشوش ذهني. من بينها ، كان التيفوس والتيفوئيد والحمى العاكسة أخطرها. Sypnoy ، على سبيل المثال ، في عام 1812 قلص جيش نابليون الذي يبلغ قوامه 600000 جندي إلى النصف تقريبًا ، والذي غزا روسيا ، وكان ذلك أحد أسباب هزيمته. بعد قرن ، في 1917-1921 ، توفي 3 ملايين مواطن من الإمبراطورية الروسية بسبب التيفوس. جلبت الحمى الراجعة الحزن بشكل رئيسي لسكان إفريقيا وآسيا ، في 1917-1918 ، فقط سكان الهند ، مات منهم حوالي نصف مليون.
أصل اسم التيفود
يأتي اسم المرض من الكلمة اليونانية "التيفوس" ، والتي تعني "الضباب" ، "الذهن المشوش".
طرق انتشار واعراض التيفود
مع التيفوس ، تتشكل طفح جلدي وردي صغير على الجلد. عندما يتكرر بعد النوبة الأولى ، يبدو أن المريض يتحسن لمدة 4-8 أيام ، ولكن بعد ذلك يقرع المرض مرة أخرى. حمى التيفوئيد هي عدوى معوية يصاحبها إسهال.
البكتيريا المسببة للتيفوس والحمى الناكسة ينقلها القمل ، ولهذا السبب تتفشى هذه العدوى في الأماكن المزدحمة أثناء الكوارث الإنسانية. عندما يلدغ أحد هذه المخلوقات ، من المهم عدم الحكة - فمن خلال الجروح الممشطة تدخل العدوى إلى مجرى الدم. تحدث حمى التيفوئيد بسبب بكتيريا السالمونيلا التيفية ، والتي إذا تم تناولها مع الطعام والماء ، فإنها تؤدي إلى تلف الأمعاء والكبد والطحال.
طرق محاربة التيفوئيد
خلال العصور الوسطى ، كان يُعتقد أن مصدر العدوى هو الرائحة الكريهة التي تأتي من المريض. ارتدى القضاة في بريطانيا ، الذين اضطروا للتعامل مع المجرمين مع التيفوس ، أزهارًا من الزهور ذات الرائحة النفاذة كوسيلة للحماية ، ووزعوها أيضًا على أولئك الذين قدموا إلى المحكمة. كانت فائدة ذلك جمالية فقط. منذ السابع عشر ، بذلت محاولات لمكافحة التيفوس باستخدام لحاء الكينا ، المستورد من أمريكا الجنوبية. لذلك عالج بعد ذلك جميع الأمراض التي ارتفعت فيها درجة الحرارة. في هذه الأيام ، نجحت المضادات الحيوية في التعامل مع التيفود.
التيفوس الآن
قائمة منظمة الصحة العالمية للأمراض الخطيرة التي تنتكس والتيفوس تركت في عام 1970. حدث هذا بفضل الكفاح النشط ضد القمل (القمل) ، الذي تم تنفيذه في جميع أنحاء الكوكب. لكن لا تزال حمى التيفود تسبب مشاكل للناس. أكثر الظروف ملاءمة لتطور الوباء هي الحرارة وعدم كفاية مياه الشرب ومشاكل النظافة. لذلك ، فإن المتنافسين الرئيسيين على تفشي وباء التيفود هم إفريقيا وجنوب آسيا وأمريكا اللاتينية. وبحسب خبراء وزارة الصحة ، فإن 20 مليون شخص مصابون بالتيفود كل عام ، و 800 ألف منهم قاتل.
جذام
حقائق تاريخية عن الجذام
يُعرف أيضًا باسم الجذام ، وهو مرض بطيء. على عكس الطاعون ، على سبيل المثال ، لم ينتشر في شكل أوبئة ، ولكنه غزا الفضاء بهدوء وتدريجيا. في بداية القرن الثالث عشر ، كان هناك 19000 مستعمرة لمرض الجذام في أوروبا (مؤسسة لعزل الجذام ومكافحة المرض) وكان الضحايا الملايين. بحلول بداية القرن الرابع عشر ، انخفض معدل الوفيات من الجذام انخفاضًا حادًا ، لكن لم يكن من المحتمل أن يكونوا قد تعلموا كيفية علاج المرضى. فقط فترة الحضانة لهذا المرض هي 2-20 سنة. تسببت عدوى مثل الطاعون والكوليرا في أوروبا في مقتل العديد من الأشخاص حتى قبل تصنيفه على أنه مصاب بالجذام. بفضل تطور الطب والنظافة ، لا يوجد الآن أكثر من 200 ألف مصاب بمرض الجذام في العالم ، وهم يعيشون بشكل أساسي في آسيا وأفريقيا وأمريكا اللاتينية.
أصل اسم الجذام
يأتي الاسم من الكلمة اليونانية "الجذام" ، والتي تعني "المرض الذي يجعل الجلد متقشرًا". يسمون الجذام في روسيا - من كلمة "تمرين" ، أي يؤدي إلى تشويه وتشويه. هناك أيضًا عدد من الأسماء الأخرى لهذا المرض ، على سبيل المثال ، المرض الفينيقي ، "الموت الكسول" ، مرض هانسن ، إلخ.
طرق انتشار واعراض الجذام
لا يمكن الإصابة بالجذام إلا عن طريق ملامسة جلد حامل العدوى لفترة طويلة ، وكذلك إذا دخلت إفرازاته السائلة (اللعاب أو من الأنف) إلى الداخل. ثم يمر وقت طويل إلى حد ما (السجل المسجل 40 عامًا) ، وبعد ذلك تقوم عصية هانسن (Mucobacterium leprae) أولاً بتشويه الشخص ، وتغطيته بالبقع والنمو على الجلد ، ثم يجعل الشخص المعاق يتعفن على قيد الحياة. كما أن الجهاز العصبي المحيطي يتضرر ويفقد الشخص المريض القدرة على الشعور بالألم. يمكنك أن تأخذ وتقطع جزءًا من جسمك ، دون أن تفهم إلى أين ذهب.
طرق مكافحة الجذام
خلال العصور الوسطى ، تم إعلان موت المصابين بالجذام خلال حياتهم ووضعهم في مستعمرات الجذام - وهي نوع من معسكرات الاعتقال ، حيث كان المرضى محكوم عليهم بالموت البطيء. وحاولوا علاج المصابين بمحلول من بينها الذهب وسفك الدماء والاستحمام بدماء السلاحف العملاقة. في الوقت الحاضر ، يمكن القضاء على هذا المرض تمامًا بمساعدة المضادات الحيوية.
(1 التصنيفات ، متوسط: 5,00 من 5)
الطاعون ("الطاعون الأسود" ، الطاعون) - خطير بشكل خاص ، حاد ، بؤري طبيعي للحيوان العضدي * عدوى بكتيرية، مع طرق انتقال متعددة ، وتتميز بمتلازمة تسمم محموم ، فضلاً عن آفة سائدة في الجلد والرئتين.
موجز تاريخي موجز: بدون مبالغة ، يمكن للمرء إضافة البادئة "الأكثر" إلى الخصائص التالية - الأقدم والأكثر خطورة حتى يومنا هذا ، وتحطيم الأرقام القياسية لشدة الدورة وأعلى معدل وفيات ، بالإضافة إلى مستوى العدوى (العدوى) - في كل هذه النقاط ، لا مثيل للطاعون عمليًا.
لا يزال السكان الأصليون الأميون تمامًا من جيل إلى جيل ينقلون التجربة اليومية: عندما ظهرت الفئران الميتة في الكوخ ، غادرت القبيلة بأكملها المنطقة ، وفرضت المحرمات ولم تعد أبدًا.
هناك 3 أوبئة طاعون رئيسية في تاريخ العالم:
في القرن الثالث كان هناك أول وصف ، في المناطق التي تقع فيها الآن ليبيا وسوريا ومصر.
جائحة القرن السادس في الإمبراطورية الرومانية حتى نهاية عهد جستنيان - "جائحة جستنيان". خلال هذه الفترة وبفضل الخبرة المتراكمة بدأ العمل بالحجر الصحي لمدة 40 يومًا من أجل منع انتشار العدوى.
نهاية القرن التاسع عشر هي ثالث جائحة ينتشر في الموانئ البحرية. أيضًا ، أصبح هذا القرن نقطة تحول ، لأنه خلال هذه الفترة اكتشف العالم الفرنسي يرسين العامل المسبب للطاعون في عام 1894.
قبل هذه الأوبئة بوقت طويل ، كان هناك العديد من الأوبئة التي لا حصر لها ... كان أحد أكبرها في فرنسا ، في القرن السادس عشر ، حيث عاش أحد أشهر الوسطاء والأطباء والمنجمين ، نوستراداموس. لقد نجح في محاربة "الموت الأسود" بمساعدة طب الأعشاب ، وبقيت وصفته حتى يومنا هذا: نشارة خشب السرو الصغيرة ، والسوسن الفلورنسي ، والقرنفل ، والكالاموس المعطر ، وبتلات الصبار الخشبية ، وقد اختلطت مع كل هذه المكونات و من هذا الخليط صنعوا أقراص "حبوب وردية". لسوء الحظ ، لم يستطع نوستراداموس إنقاذ زوجته وأولاده من الطاعون ...
تم حرق العديد من المدن التي ساد فيها الموت ، وقام الأطباء المحليون ، في محاولة لمساعدة المصابين ، بارتداء "درع" خاص لمكافحة الطاعون: عباءة جلدية حتى الكعب ، قناع بأنف طويل - تم وضع أعشاب مختلفة في هذا تسبب قسم الأنف والهواء الساخن عند استنشاقه في تبخر المواد المطهرة الموجودة في الأعشاب ، وكان الهواء المستنشق معقمًا عمليًا. كان هذا القناع محميًا بعدسات كريستالية ، وكانت الخرق عالقة في الأذنين ، و تجويف الفميفرك بالثوم النيء.
يبدو أن عصر "المضادات الحيوية" سيقضي إلى الأبد على خطر الطاعون ، لذلك فكروا لفترة قصيرة ، حتى قام العلماء بيكون بنمذجة طفرة جينية للطاعون - سلالة مقاومة للمضادات الحيوية. أيضًا ، لا يمكن تقليل اليقظة لأنه كانت هناك دائمًا بؤر طبيعية (عدوانية إقليمية). الاضطراب الاجتماعي والاكتئاب الاقتصادي من العوامل المؤهبة لانتشار هذه العدوى.
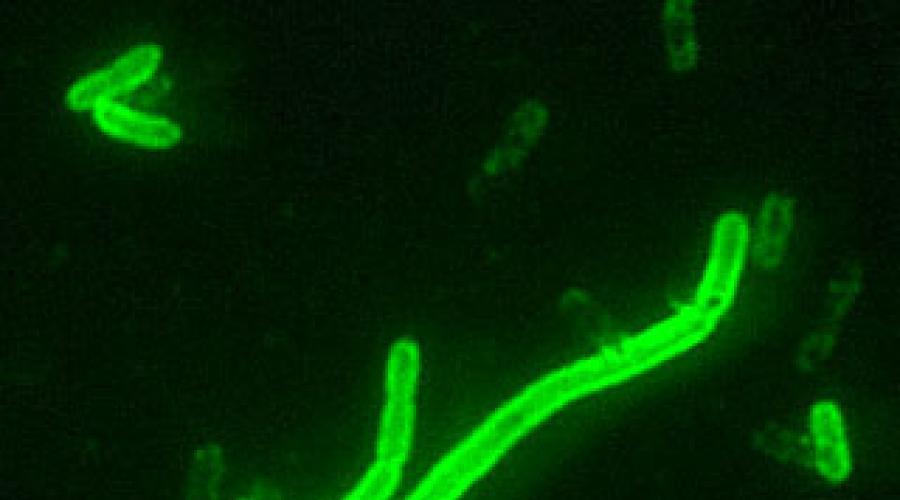
العامل المسبب - Yersinia Pestis ، يشبه عصا بيضاوية الشكل ، G- ، لا تحتوي على جراثيم وسوط ، ولكنها تشكل كبسولة في الجسم. على وسط المغذيات ، يعطي نموًا مميزًا: على مرق أجار - مقرنصات الطاعون ، على وسط كثيف ، أول 10 ساعات على شكل "زجاج مكسور" ، بعد 18 ساعة على شكل "مناديل دانتيل" وبحلول 40 ساعة تتشكل "المستعمرات البالغة".

هناك عدد من الخصائص الهيكلية التي تشكل مكونات عوامل الإمراضية:
الكبسولة - يثبط نشاط الضامة.
شرب (الزغابات الصغيرة) - يمنع البلعمة ويسبب إدخال العامل الممرض في البلاعم.
Plasmocoagulase (نفس تجلط الدم) - يؤدي إلى تخثر البلازما وانتهاك الخصائص الانسيابية للدم.
Neurominidase - يوفر التصاق الالتصاق للممرض بسبب إطلاق مستقبلاته على السطح.
يتم تصنيع المستضد المحدد pH6 عند درجة حرارة 36 درجة مئوية وله نشاط مضاد للخلايا المحببة ونشاط سام للخلايا.
المستضدات W و V - توفر تكاثر العامل الممرض داخل الضامة.
يقوم نشاط الكاتلاز الذي يوفره محلقة الأدينيلات بقمع الانفجار التأكسدي في البلاعم ، مما يقلل من قدرتها الوقائية.
Aminopeptidases - توفر تحلل البروتين (الانقسام) على سطح الخلية ، وتعطيل البروتينات المنظمة وعوامل النمو.
المبيدات الحشرية - المكونات النشطة بيولوجيًا لـ Y.pestis التي تمنع نمو ممثلين آخرين من جنس Yersinia (Yersiniosis).
الفيبرينوليسين - يوفر تقسيم الجلطة الدموية ، مما يؤدي لاحقًا إلى تفاقم انتهاك التخثر.
Hyaluronidase - يضمن تدمير الروابط بين الخلايا ، مما يسهل تغلغلها في الأنسجة العميقة.
البيورينات الذاتية (دور وجودها ليس واضحًا تمامًا ، ولكن عندما تتحلل فإنها تشكل حمض البوليك ، والذي يحتمل أن يكون سامًا).
الذيفان الداخلي هو مركب عديد السكاريد الدهني ، وله تأثير سمية ومسبب للحساسية.
النمو السريع عند درجة حرارة 36.7-37 درجة مئوية - هذه الميزة ، جنبًا إلى جنب مع العوامل المضادة للخلايا (المذكورة أعلاه) ، تجعل نمو وتكاثر مسببات الطاعون بلا عوائق عمليًا.
قدرة العامل الممرض على امتصاص (تجميع / تجميع) الهيمين (مشتق من الهيم ، الجزء غير البروتيني من ناقل Fe3 + في الدم) - تضمن هذه الخاصية تكاثر العامل الممرض في الأنسجة.
ذيفان الفأر (قاتل = ذيفان سي) - له سمية قلبية (تلف القلب) ، سمية كبدية (تلف الكبد) وسمية شعيرية (يضعف نفاذية الأوعية الدموية ويسبب اعتلال الصفيحات). يتجلى هذا العامل من خلال الحصار المفروض على نقل الإلكتروليت في الميتوكوندريا ، أي الحصار المفروض على مستودع الطاقة.
تتحكم الجينات في جميع مسببات الأمراض (الضرر) (لا يوجد سوى 3 منها) - أثر لحم الخنزير المقدد عليها من خلال نمذجة طاعون مقاوم للمضادات الحيوية ، وبالتالي حذر البشرية من تهديد متحرك في سياق الاستخدام غير المناسب وغير المنضبط للمضادات الحيوية.
مقاومة مرض الطاعون:
يبقى في البلغم لمدة 10 أيام.
على الكتان والملابس والأدوات المنزلية الملطخة بالمخاط - لأسابيع (90 يومًا) ؛
في الماء - 90 يومًا ؛
في الجثث المدفونة - ما يصل إلى عام ؛
في الأماكن الدافئة المفتوحة - حتى شهرين ؛
في الصديد (العقدة الليمفاوية المتضخمة) - 40 يومًا ؛
في التربة - 7 أشهر ؛
التجميد والذوبان ، وكذلك درجات الحرارة المنخفضة ، لها تأثير ضئيل على العامل الممرض ؛
اتضح أنها قاتلة: الأشعة فوق البنفسجية المباشرة والمطهرات تسبب الموت الفوري عند 60 درجة مئوية - تموت في غضون 30 دقيقة ، عند 100 درجة مئوية - الموت فوري.
يشير الطاعون إلى الإصابات البؤرية الطبيعية ، أي أن هناك مناطق وبائية خطيرة من الناحية الإقليمية ، وهناك 12 منها على أراضي الاتحاد الروسي: في شمال القوقاز ، كاباردينو - بلقاريا ، داغستان ، ترانسبايكاليا ، توفا ، ألتاي ، كالميكيا ، سيبيريا ومنطقة استراخان. توجد بؤر طبيعية على نطاق عالمي في جميع القارات باستثناء أستراليا: في آسيا وأفغانستان ومنغوليا والصين وأفريقيا وأمريكا الجنوبية.
بالإضافة إلى المناطق البؤرية الطبيعية (الطبيعية) ، هناك أيضًا بؤر توليفية (بشرية) - حضرية ، ميناء ، سفينة.
الحساسية عالية ، دون قيود على الجنس والعمر.
أسباب الإصابة بالطاعون
مصدر وخزان (حارس) العدوى هو القوارض ، lagomorphs ، الجمال ، الكلاب ، القطط ، المرضى. الناقل هو برغوث معدي لمدة تصل إلى عام. يتكاثر ميكروب الطاعون في الأنبوب الهضمي للبراغيث ويشكل "كتلة طاعون" في جزئه الأمامي - سدادة من كمية كبيرة من العامل الممرض. مع اللدغة ، مع التدفق العكسي للدم ، يتم غسل جزء من البكتيريا من هذه السدادة - هكذا تحدث العدوى.
طرق الإصابة:
قابل للانتقال (من خلال لدغات البراغيث) ؛
التلامس - من خلال الجلد والأغشية المخاطية التالفة عند سلخ الحيوانات المصابة ، وأثناء الذبح وذبح الجثث ، وكذلك عند ملامستها سوائل بيولوجيةشخص مريض
الاتصال بالمنزل - من خلال الأدوات المنزلية الملوثة بالبيئة البيولوجية للحيوانات / البشر المصابين ؛
المحمولة جواً (عن طريق الهواء ، من مريض مصاب بالطاعون الرئوي) ؛
غذائي - عند تناول الأطعمة الملوثة.
أعراض الطاعون
تعتبر فترة الحضانة من لحظة إدخال العامل الممرض إلى الأول الاعراض المتلازمة، مع الطاعون ، يمكن أن تستمر هذه الفترة من عدة ساعات إلى 12 يومًا. غالبًا ما يخترق العامل المسبب للمرض الجلد المصاب أو الأغشية المخاطية للجهاز الهضمي / الجهاز التنفسي ؛ يتم التقاطه بواسطة الضامة النسيجية ، ويظل جزء من العامل الممرض عند بوابة المدخل ، وينتقل جزء من الضامة إلى العقد الليمفاوية الإقليمية (القريبة) . ولكن في حين أن العامل الممرض يسيطر على البلعمة ويثبط عملها ، فإن الجسم لا يعرف العامل الممرض كجسم غريب. لكن البلعمة لا يتم قمعها بالكامل ، وتموت بعض مسببات الأمراض ، وبعد الموت ، يتم إطلاق السموم الخارجية ، وعند الوصول إلى تركيزه العتبة ، تبدأ المظاهر السريرية.
تبدأ فترة المظاهر السريرية دائمًا بشكل حاد ، ومفاجئ ، مع ظهور الأعراض الأولى للتسمم على شكل قشعريرة ، وارتفاع في درجة الحرارة> 39 درجة مئوية لمدة 10 أيام و / أو حتى الموت ، والضعف الشديد ، وآلام الجسم ، والعطش ، والغثيان ، والقيء ؛ يصبح الوجه مزرقًا ، مع وجود دوائر داكنة تحت العينين - هذه التغييرات على خلفية تعبير عن المعاناة والرعب تسمى "قناع الطاعون". اللسان مغطى بطبقة بيضاء سميكة - "لسان طباشيري". هناك مجموعة أعراض مرضية معيارية (أي ، بسبب الآلية المحددة لعمل العامل الممرض ، تتشكل 4 أعراض قياسية بدرجات متفاوتة من المظاهر):
في مكان بوابة الدخول ، يتم تكوين بؤرة أساسية يمكن أن تتحمل المراحل وتتوقف عند أحدها: بقعة - حطاطة - حويصلة.
زيادة في الغدد الليمفاوية الإقليمية (تكوين "طاعون بوبو") إلى حجم مثير للإعجاب (تفاح) بسبب تكاثر العامل الممرض فيه وتشكيل تفاعل التهابي وذمي. ولكن يحدث غالبًا أن تستمر العملية بسرعة كبيرة لدرجة أن الموت يحدث حتى قبل تطور الطاعون بوبو.
تتطور ITS (الصدمة السامة المعدية) نتيجة تحلل العدلات (Nf) وموت العامل الممرض مع إطلاق الذيفان الداخلي. يتميز بدرجة معينة من المظاهر ومعايير التشخيص الرئيسية هي: التغييرات في الجهاز العصبي(حالة الوعي) + أو ↓ t ° من الجسم + طفح جلدي نزفي (طفح جلدي محدد في البلعوم الفموي) + نزيف في الأغشية المخاطية + اضطرابات الدورة الدموية الطرفية (برودة ، شحوب أو أطراف زرقاء ، مثلث أنفي ، وجه) + تغيرات في النبض و ضغط الدم(↓) + تغير في الضغط داخل الجمجمة (↓) + تكوين فشل كلوي ، يتجلى في انخفاض إدرار البول اليومي + تغير في التوازن الحمضي القاعدي (الحالة الحمضية القاعدية) نحو الحماض
DIC (التخثر المنتشر داخل الأوعية) هو حالة خطيرة للغاية ، ويعتمد على عدم تنظيم نظام التخثر ومانع تخثر الدم. تحدث DIC بالتوازي مع تطور TSS وتتجلى على أنها ↓ Tr + وقت التخثر + درجة تقلص الجلطة + اختبار تحفيز التخثر الإيجابي.
الأشكال السريرية للمرض:
مترجمة (جلد ، دبلي) ؛
معمم (رئوي ، إنتاني).
يتم سرد أشكال المرض في التسلسل الذي يمكن أن يتطور فيه المرض في حالة عدم وجود علاج.
شكل الجلد: تحدث تغيرات في الأنسجة في موقع بوابة الدخول (أحد الأعراض القياسية الأربعة) ، في الحالات الشديدة أو الخاطفة ، قد يتطور صراع (فقاعة) مليء بمحتويات النزف المصلي ، وتحيط به منطقة ارتشاح مع احتقان ووذمة. عند الجس ، يكون هذا التكوين مؤلمًا ، وعند الفتح تتشكل قرحة مع نخر أسود (جرب) في الأسفل - ومن هنا جاء اسم "الموت الأسود". تلتئم هذه القرحة ببطء شديد وتترك ندوبًا دائمًا بعد الشفاء ، وغالبًا ما تتشكل عدوى بكتيرية ثانوية بسبب بطء الالتئام.
شكل دبلي: "الطاعون بوبو" عبارة عن عقدة ليمفاوية متضخمة ، إما واحدة أو عدة عقدة. يمكن أن تكون الزيادة من حجم حبة الجوز - إلى تفاحة ، والجلد لامع وأحمر مع صبغة مزرقة ، والاتساق كثيف ، والجس مؤلم ، وليس ملحومًا بالأنسجة المحيطة ، والحدود واضحة بسبب إلى ما يصاحب ذلك من التهاب الغدد اللمفاوية (التهاب الأنسجة المحيطة بالمفاوي) ، في اليوم الرابع يخف البوبو ويظهر تقلب (شعور بالإثارة أو التردد عند النقر) ، في اليوم العاشر يتم فتح هذا البؤرة اللمفاوية ويكون الناسور مع تعبير شكلت. يمكن أن يؤدي هذا الشكل إلى مضاعفات إنتانية جرثومية ثانوية ومضاعفات الطاعون الإنتاني (أي تجرثم الطاعون في الدم) مع إدخال مسببات الطاعون في أي أعضاء وأنسجة.
شكل للصرف الصحي: يتميز بالتطور السريع لمتلازمة التهابات الجهاز التنفسي الحادة ومرض DIC ، ويبرز نزيف متعدد على الجلد والأغشية المخاطية ، وينفتح النزيف أثناء اعضاء داخلية. هذا الشكل أساسي - عندما تدخل جرعة كبيرة من العامل الممرض ، وثانوي - مع مضاعفات بكتيرية ثانوية.
شكل رئويالأخطر بالمعنى الوبائي. البداية حادة ، كما هو الحال في أي شكل آخر ، إلى 4 معايير أعراض مرضيةتنضم الأعراض الرئوية وتظهر على المقلاة الأولى (بسبب ذوبان جدران الحويصلات الهوائية): يظهر سعال جاف ، يصبح منتِجًا بعد يوم أو يومين - يكون البلغم في البداية مزبدًا ، زجاجيًا ، شفافًا ومتناسقًا مثل الماء ، وبعد ذلك يصبح دمويًا بحتًا ، مع محفزات لا حصر لها. هذا الشكل ، مثل الإنتان ، يمكن أن يكون أوليًا - مع الالتهابات الهوائية ، والثانوي - من مضاعفات الأشكال الأخرى المذكورة أعلاه.
تشخيص الطاعون
1. تحليل البيانات السريرية والوبائية: بالإضافة إلى المظاهر السريرية القياسية ، يتم فحص مكان الإقامة أو الموقع في الوقت الحالي وما إذا كان هذا المكان يتوافق مع التركيز الطبيعي.
2. معايير المختبر:
- KLA: Lts و Nf مع تحول الصيغة إلى اليسار (أي P / I ، S / I ، إلخ) ، ESR ؛ تقع الزيادة في العدلات في المرحلة التعويضية ، بمجرد استنفاد المستودع ، Nf ↓ (قلة العدلات).
- تقييم معاملات التوازن الحمضي القاعدي: كمية البيكربونات ، والقواعد العازلة ، والأكسجين ، وسعة الأكسجين في الدم ، إلخ.
- OAM: بروتينية ، بيلة دموية ، بيلة جرثومية - كل هذا سيشير فقط إلى درجة التفاعل التعويضي والتلوث.
- التشخيص بالأشعة السينية: ↓ العقد الليمفاوية المنصفية ، الالتهاب الرئوي البؤري / الفصيصي / الكاذب ، RDS (متلازمة الضائقة التنفسية).
- البزل القطني لأعراض السحايا (تيبس الرقبة ، وعلامات كيرينغ الإيجابية وعلامات برودزينسكي) ، والتي تكشف: كثرة العدلات المكونة من 3 أرقام + [بروتين] + ↓ [غراء].
- فحص ثقب الدمبل / القرحة / الجمرة / البلغم / مسحة البلعوم الأنفي / الدم / البول / البراز / السائل النخاعي - أي حيث تهيمن الأعراض ، ويتم إرسال المادة البيولوجية للفحص البكتريولوجي والبكتريولوجي - نتيجة أولية في غضون ساعة ، والنهائي بعد 12 ساعة (مع ظهور التهاب قرون الطاعون - وهذا يجعل التشخيص لا جدال فيه).
- RPHA (تفاعل التراص الدموي السلبي) ، RIF ، ELISA ، RNGA

في حالة الاشتباه في الإصابة بالطاعون ، يتم إجراء الفحوصات المخبرية ببدلات مكافحة الطاعون ، في ظروف معملية متخصصة ، باستخدام الأواني والباكسات المصممة خصيصًا ، بالإضافة إلى وجود المطهرات الإلزامية.
علاج الطاعون
يتم الجمع بين العلاج والراحة في الفراش واتباع نظام غذائي بسيط (الجدول أ).
1. العلاج الموجه ضد العوامل المسببة للأمراض (موجه ضد العامل الممرض) - يجب أن تبدأ هذه المرحلة بشبهة واحدة من الطاعون ، دون انتظار تأكيد جرثومي. باستخدام شكل معين ، يتم استخدام مجموعة مختلفة من الأدوية ، بالتناوب بينها ، والتركيبات الأكثر نجاحًا في هذه الحالة:
- سيفترياكسون أو سيبروفلوكساسين + ستربتومايسين أو جنتاميسين أو ريفامبيسين
- ريفامبيسين + ستربتومايسين
2. العلاج الممرض: مكافحة الحماض ، فشل القلب والأوعية الدموية والجهاز التنفسي ، ITSH و DIC. في هذا العلاج ، يتم إعطاء المحاليل الغروانية (rheopolyglucin ، البلازما) والبلورات (10٪ جلوكوز).
3. علاج الأعراض حيث تظهر أعراض معينة سائدة.
مضاعفات الطاعون
تطوير مراحل لا رجعة فيها من TSS و DIC ، والتعويض من الأعضاء والأنظمة ، والمضاعفات البكتيرية الثانوية ، والموت.
منع الطاعون
غير محدد: المراقبة الوبائية للبؤر الطبيعية ؛ تقليل عدد القوارض المصابة بالتطهير ؛ المراقبة المستمرة للسكان المعرضين للخطر ؛ إعداد المؤسسات الطبية والطاقم الطبي للعمل مع مرضى الطاعون ؛ منع الاستيراد من دول أخرى.
محدد: التحصين السنوي بلقاح حي ضد الطاعون للأشخاص الذين يعيشون في مناطق معرضة للخطر أو يسافرون هناك ؛ يتم إعطاء الأشخاص الذين يتعاملون مع مرضى الطاعون وممتلكاتهم وجثث الحيوانات العلاج الوقائي الطارئ بالمضادات الحيوية بنفس الأدوية المستخدمة في العلاج.
يُعتقد أن مناعة ما بعد الإصابة قوية وطويلة الأمد ، ولكن تم الإبلاغ عن حالات عودة العدوى.
* تصنف المبادئ التوجيهية الوطنية للأمراض المعدية الطاعون على أنه مرض حيواني المصدر ، أي أنه لا يمكن أن ينتشر من شخص لآخر. ولكن هل يمكن اعتبار هذا أمرًا مشروعًا ، مع تذكر التاريخ الوبائي لأوروبا في القرن الرابع عشر ، عندما في 1346-1351 ، من بين 100 مليون شخص ، بقي 70 مليونًا فقط - لا أعتقد أن هذا التوصيف مناسب ، لأن تلك الأمراض فقط الانتقال من الحيوانات يسمى "الأمراض الحيوانية المنشأ" إلى الحيوانات ويكون الشخص "طريقًا مسدودًا معديًا" ، أي بدون إمكانية إصابة أشخاص آخرين ، و "داء حيواني الحيوان" يعني العدوى ليس فقط بين الحيوانات ، ولكن أيضًا بين البشر.
المعالج Shabanova I.E.
الطاعون هو عدوى حيوانية المنشأ شديدة الخطورة وتسبب تسممًا شديدًا ، وكذلك التهابًا نزفيًا مصليًا في الرئتين والعقد الليمفاوية والأعضاء الأخرى ، وغالبًا ما يكون مصحوبًا بالتطور.
معلومات تاريخية موجزة
لم يحدث قط في تاريخ البشرية أن كان هناك مثل هذا القاسي الأمراض المعديةمثل الطاعون. لقد دمر المدن ، مما تسبب في معدل وفيات قياسي للسكان. وصلت المعلومات إلى عصرنا أنه في العصور القديمة أودت أوبئة الطاعون بحياة عدد كبير من البشر. كقاعدة عامة ، بدأت الأوبئة بعد ملامسة أشخاص مصابين بالحيوانات المصابة. في كثير من الأحيان تحول انتشار هذا المرض إلى جائحة ، وهناك ثلاث حالات معروفة من هذا القبيل.
تم تسجيل أول جائحة يسمى طاعون جستنيان في مصر والإمبراطورية الرومانية الشرقية في الفترة من 527 إلى 565. والثاني أطلق عليه الموت "الكبير" و "الأسود" ، لمدة 5 سنوات ، ابتداء من عام 1345 ، واحتدم في دول البحر الأبيض المتوسط وأوروبا الغربية وشبه جزيرة القرم ، مما أدى إلى مقتل حوالي 60 مليون إنسان. بدأ الوباء الثالث في هونغ كونغ عام 1895 وانتشر لاحقًا إلى الهند ، حيث مات أكثر من 12 مليون شخص.
خلال الجائحة الأخيرة ، تم اكتشاف اكتشافات مهمة ، بفضلها أصبح من الممكن تنفيذ الوقاية من المرض ، مسترشدة ببيانات عن مسببات المرض المحددة. كما ثبت أن الفئران تساهم في انتشار العدوى. في عام 1878 ، اكتشف البروفيسور جي إن مينك العامل المسبب للطاعون ؛ وفي عام 1894 أيضًا ، عمل العالمان S. Kitazato و A.
كانت هناك أوبئة طاعون في روسيا أيضًا - بدءًا من القرن الرابع عشر ، أعلن هذا المرض الرهيب عن نفسه بشكل دوري. قدم العديد من العلماء الروس مساهمة كبيرة في دراسة هذا المرض. قام علماء مثل I. وفي القرن العشرين ، طور G. P. Rudnev و N.N.Jukov-Verezhnikov و E. I.

العامل المسبب للعدوى هو بكتيريا لاهوائية اختيارية غير متحركة سالبة الجرام Y. pestis ، تنتمي إلى جنس اليرسينيا وعائلة البكتيريا المعوية. تشبه عصيات الطاعون ، في خصائصها البيوكيميائية والمورفولوجية ، العوامل المسببة لأمراض مثل السل الكاذب ، وداء البستر ، وداء اليرسينيا والتولاريميا - يكون البشر والقوارض عرضة للإصابة بها. يتميز العامل المسبب بتعدد الأشكال ، وله مظهر قضيب بيضاوي ، وهو ملون ثنائي القطب. هناك عدة أنواع فرعية من هذا العامل الممرض ، والتي تختلف في ضراوتها.
يحدث نمو العامل الممرض في وسط غذائي ؛ لتحفيز النمو ، يحتاج إلى كبريتات الصوديوم أو الدم المنحلل. تم العثور على أكثر من 30 مستضد ، وكذلك السموم الخارجية والداخلية ، في التركيبة. تمنع الكبسولات امتصاص البكتيريا بواسطة الكريات البيض متعددة الأشكال ، وتحمي المستضدات V و W من التحلل في سيتوبلازم الخلايا البلعمية ، وهذا هو سبب تكاثرها داخل الخلايا.
يمكن للعامل المسبب للطاعون أن يستمر ليس فقط في الفضلات المصابة ، ولكن أيضًا في الكائنات المختلفة من البيئة الخارجية التي تحتويها. على سبيل المثال ، في صديد البوبو ، يمكن أن يستمر لمدة 30 يومًا ، وفي جثث القوارض والجمال والناس - حوالي شهرين. حساسية العامل الممرض لأشعة الشمس والأكسجين ودرجات الحرارة المرتفعة وردود الأفعال البيئة الحمضيةوكذلك بعض الكيماويات والمطهرات. محلول التسامي (1: 1000) قادر على تدمير العامل الممرض في دقيقتين. لكن العامل الممرض يتحمل درجات الحرارة المنخفضة والبرودة الجيدة.
علم الأوبئة
المصدر الرئيسي للطاعون وخزانه هو القوارض البرية ، والتي يوجد منها حوالي 300 نوع ، وهي منتشرة في كل مكان. لكن ليست كل الحيوانات قادرة على الاحتفاظ بالعوامل الممرضة. في كل تركيز طبيعي ، هناك أنواع رئيسية تخزن وتحمل العدوى. المصادر الطبيعية الرئيسية هي السناجب المطحونة ، والغرير ، والفئران ، والجربوع ، والبيكا وغيرها. بالنسبة لبؤر الطاعون البشرية - المدن والموانئ ، فإن التهديد الرئيسي هو الفئران المخلقة. من بينها ، يمكن للمرء أن يميز الجرذ الرمادي ، والذي يسمى أيضًا pasyuk. تعيش عادة في نظام الصرف الصحي في المدن الكبيرة. وأيضًا أسود - فأر مصري أو إسكندري ، يعيش في منازل أو على متن سفن.
إذا ظهر شكل حاد من المرض في القوارض ، فإن الحيوانات تموت بسرعة ، ويتوقف انتشار العدوى (الوباء). لكن بعض القوارض ، على سبيل المثال ، الغرير ، السناجب الأرضية ، الطربان ، الوقوع في السبات ، تحمل المرض في شكل كامن ، وفي الربيع تصبح مصادر للطاعون ، وهذا هو سبب ظهور بؤرة طبيعية للعدوى في موطنها.
يصبح الأشخاص المصابون أيضًا مصادر للطاعون. على سبيل المثال ، إذا كان الشخص مصابًا بمرض مثل الطاعون الرئوي ، وأيضًا في حالة حدوث تلامس مع صديد البوبو ، أو إذا كانت البراغيث مصابة من مريض مصاب بتسمم الدم. غالبًا ما يكون سبب انتشار العدوى جثث مرضى الطاعون. من بين كل هذه الحالات ، يعتبر الأشخاص المصابون بالطاعون الرئوي من الخطورة بشكل خاص.
يمكنك أيضًا أن تصاب بالعدوى عن طريق التلامس ، على سبيل المثال ، من خلال الغشاء المخاطي أو الآفات الموجودة على الجلد. يمكن أن يحدث هذا عند تقطيع ومعالجة جثث الحيوانات المصابة (الأرانب البرية والثعالب والسايجا وغيرها) ، وكذلك عند تناول هذا اللحم.
الناس معرضون جدًا للإصابة ، بغض النظر عن طريقة الإصابة والفئة العمرية التي ينتمي إليها الشخص. إذا كان الشخص مصابًا بالطاعون ، فإنه يتمتع ببعض المناعة ضد هذا المرض ، ولكن لا يتم استبعاد إمكانية إعادة العدوى. علاوة على ذلك ، فإن الإصابة بالطاعون مرة ثانية ليست حالة نادرة ، والمرض شديد الخطورة.
أهم العلامات الوبائية للطاعون
يمكن أن تحتل بؤر الطاعون في الطبيعة حوالي 7 ٪ من الأرض ، وقد تم الإبلاغ عنها في جميع القارات تقريبًا (الاستثناءات الوحيدة هي أستراليا والقارة القطبية الجنوبية). يُصاب بالطاعون عدة مئات من الأشخاص حول العالم كل عام. على أراضي رابطة الدول المستقلة ، تم تحديد 43 بؤرة طبيعية ، تبلغ مساحتها 216 مليون هكتار على الأقل. تقع الفاشيات في السهول - الصحراء والسهوب والمرتفعات.
وتنقسم البؤر الطبيعية إلى نوعين: الطاعون "البري" وطاعون الفئران. في ظل الظروف الطبيعية ، يكون للطاعون شكل وبائي من القوارض و lagomorphs. القوارض التي تنام في الشتاء تحمل المرض في الطقس الدافئ (الربيع) ، والحيوانات التي لا تدخل في سبات تساهم في تكوين قمتين موسميتين من الطاعون ، والتي تحدث في وقت تكاثرها النشط. كقاعدة عامة ، من المرجح أن يصاب الرجال بالطاعون - ويرجع ذلك إلى حقيقة أنهم مجبرون على البقاء في البؤرة الطبيعية للطاعون في كثير من الأحيان (الأنشطة المرتبطة بالصيد وتربية الحيوانات). في ظروف المدينة ، يفترض دور الناقلات - الرمادي والأسود.
إذا قارنا وبائيات نوعين من الطاعون - الدبلي والطاعون الرئوي ، يمكننا ملاحظة اختلافات كبيرة. بادئ ذي بدء ، يتطور الطاعون الدبلي ببطء إلى حد ما ، ويمكن أن ينتشر الشكل الرئوي على نطاق واسع جدًا في أقصر وقت ممكن - ويرجع ذلك إلى سهولة انتقال البكتيريا. الأشخاص الذين يعانون من الطاعون الدبلي يكادون غير معديين وغير معديين. لا توجد مسببات الأمراض في إفرازاتهم ، وهناك عدد غير قليل منهم في صديد الدبل.
إذا انتقل المرض إلى شكل إنتاني أو كان للطاعون الدبلي مضاعفات مع الالتهاب الرئوي الثانوي ، والذي يسمح بانتقال العامل الممرض عن طريق الرذاذ المحمول جواً ، تبدأ أوبئة الطاعون الرئوي من النوع الأولي ، والتي تتميز بدرجة عالية من العدوى. في أغلب الأحيان ، يظهر الطاعون الرئوي بعد الطاعون الدبلي ، ثم ينتشر معه وينتقل بسرعة كبيرة إلى الشكل الوبائي والسريري الرائد.
هناك رأي مفاده أن العامل المسبب للعدوى قادر على البقاء في التربة ، في حالة غير مزروعة لفترة طويلة. في الوقت نفسه ، تتلقى القوارض التي تحفر ثقوبًا في التربة الملوثة عدوى أولية. يؤكد العلماء هذه الفرضية من خلال الدراسات التجريبية ، وكذلك من خلال البحث عن العامل المسبب للطاعون بين القوارض في الفترات الوبائية الوبائية ، والتي تتيح لنا عدم فعاليتها استخلاص بعض الاستنتاجات.

من المعروف أن فترة حضانة الطاعون تتراوح من 3 إلى 6 أيام ، ولكن في حالة الوباء أو الإنتان يمكن تقليلها إلى يوم واحد. أقصى فترة حضانة تم تسجيلها هي 9 أيام.
يبدأ المرض بشكل حاد مصحوبًا بارتفاع سريع في درجة حرارة الجسم وقشعريرة شديدة وعلامات تسمم. غالبًا ما يشكو المرضى من آلام في العضلات وآلام في العجز وفي الرأس. يتقيأ الشخص (أحيانًا بالدم) ، ويعذبه العطش. في الساعات الأولى من المرض ، لوحظ التحريض النفسي. يصبح المريض مضطربًا ونشطًا للغاية ، وهناك رغبة في الهروب (هذا هو المكان الذي تتجذر فيه جذور القول المأثور "يجري كالمجنون") ، ثم تظهر الهلوسة والهذيان. لم يعد بإمكان الشخص التحدث بوضوح والمشي بشكل مستقيم. في بعض الأحيان ، على العكس من ذلك ، يلاحظون اللامبالاة والخمول ، وبسبب ضعف المريض لا يستطيع النهوض من الفراش.
من العلامات الخارجية ، انتفاخ الوجه ، احتقان الدم ، وحقن الصلبة. يأخذ تعبير الوجه نظرة معاناة ، يحمل علامة الرعب ، أو ، كما يقولون ، "قناع الطاعون". في الحالات الشديدة ، يظهر طفح جلدي نزفي على الجلد. يزداد حجم اللسان مغطى بطبقة بيضاء تشبه الطباشير. لاحظ أيضًا أنه يتناقص تدريجياً. حتى الأشكال المحلية للمرض تتميز بتطور انقطاع البول ، قلة البول ، تسرع النفس. هذه الأعراض أكثر وضوحا في المرحلة الأوليةولكنها تصاحب جميع أشكال الطاعون.
في عام 1970 ، اقترح GP Rudnev التصنيف السريري التالي للطاعون:
الأشكال المحلية (الدبلي ، والجلد ، والجلد الدبلي) ؛
معمم (أولي وثانوي إنتان) ؛
منتشر خارجيًا (رئوي أولي وثانوي ، وكذلك معوي).
شكل الجلد
يتميز هذا الشكل من المرض بالظهور في المكان الذي غزا فيه العامل الممرض. أولاً ، تتشكل بثرة على الجلد (يكون المظهر مصحوبًا بألم حاد) بمحتويات حمراء داكنة. يقع على النسيج الوذمي تحت الجلد ، حوله منطقة احتقان وتسلل. إذا تم فتح البثرة ، تظهر قرحة ذات قاع مصفر في مكانها. ثم يتم تغطية هذا القاع بقشرة سوداء ، وهي مرفوضة تاركة وراءها ندبات.
شكل دبلي
هذا هو الشكل الأكثر شيوعًا للمرض. يصيب الطاعون الدبلي العقد الليمفاوية الأقرب إلى مكان دخول العامل الممرض. عادة ما تكون هذه العقد الأربية ، وأحيانًا - إبطية ، وفي كثير من الأحيان - عنق الرحم. غالبًا ما تكون الدبلات عازبة ، ولكنها يمكن أن تكون متعددة. يحدث الألم في موقع البوبو التالي ، وهذا مصحوب بالتسمم.
من الممكن ملامسة الغدد الليمفاوية بعد يوم أو يومين من ظهورها ، يتغير القوام الصعب تدريجيًا إلى أكثر ليونة. يتم دمج العقد في تكتل غير نشط ، والذي يمكن أن يتقلب أثناء الجس بسبب وجود التهاب حول الغدد الصماء فيه. يتطور المرض لمدة 7 أيام ، تليها فترة نقاهة. يمكن للعقد المتضخمة أن تحل أو تتقرح أو تصلب ، وهذا يسهله النخر والتهاب النزيف المصلي.
شكل الجلد الدبلي
هذا منهو تغيير في الغدد الليمفاوية و الآفات الجلدية. يمكن أن تتحول الأشكال المحلية للمرض إلى التهاب رئوي ثانوي وطاعون ثانوي تعفن الدم. لا تختلف الخصائص السريرية لهذه الأشكال عن الأشكال الأولية لهذه الأمراض نفسها.
يظهر الشكل الإنتاني الأولي لفترة وجيزة (1-2 يوم) فترة الحضانةويصاحبه ظهور سريع للتسمم ، وكذلك مظاهر نزفية - نزيف معدي معوي أو كلوي ، نزيف في الأغشية المخاطية والجلد. في أقصر وقت ممكن ، تتطور صدمة سامة معدية. إذا لم يتم علاج المرض ، فلا مفر من الموت.
يظهر الشكل الرئوي الأولي بعد العدوى الهوائية. لها فترة حضانة قصيرة - يمكن أن تكون عدة ساعات ، بحد أقصى يومين. يتطور المرض بشكل حاد ، أولاً هناك متلازمة التسمم. في اليوم الثاني أو الثالث يوجد سعال وألم في الصدر وضيق في التنفس. عندما يكون الجسم الزجاجي (في البداية) ، ثم السائل الرغوي يخرج بالدم.
البيانات الفيزيائية الناتجة عن الرئتين نادرة للغاية ، وتظهر علامات التهاب الرئة الفصي أو البؤري على الصورة الشعاعية. يزداد قصور القلب والأوعية الدموية ، والذي يظهر في عدم انتظام دقات القلب والانخفاض التدريجي في ضغط الدم ، يتطور الازرقاق. على ال المرحلة النهائيةيدخل المرضى في حالة مضطربة ، مصحوبة بضيق في التنفس ، مظاهر نزفية (نزيف واسع النطاق) ، وبعد ذلك يدخل الشخص في غيبوبة.
في الشكل المعوي ، يعاني المرضى من تسمم حاد ، وفي نفس الوقت ألم حاد في البطن ومستمر يصاحبه زحير. تظهر إفرازات مخاطية ودموية في البراز. المظاهر المماثلة هي أيضًا سمة لأشكال أخرى من الطاعون (ربما بسبب العدوى المعوية) ، لذا فإن مسألة وجود الشكل المعوي لهذا المرض كمستقل لا يزال موضع جدل.

تشخيص متباين
يجب التمييز بين أشكال مختلفة من الطاعون - الدبلي والجلد والجلد الدبلي - عن أمراض مثل تضخم العقد اللمفية والدمامل. ويمكن أن يكون للأشكال الإنتانية والرئوية أعراض تشبه أمراض الرئة والإنتان ومسببات المكورات السحائية.
تتميز جميع أشكال الطاعون بالتسمم الشديد ، وتظهر علاماته التدريجية في بداية المرض. ترتفع درجة حرارة الإنسان ، تظهر قشعريرة ، يتقيأ ، يعذبه العطش. الانفعالات النفسية الحركية والقلق والهلوسة والهذيان هي أيضا مقلقة. عند الفحص ، يتم الكشف عن كلام غير مستقر ، مشية غير مستقرة ، ينتفخ الوجه ، يظهر عليه تعبير عن المعاناة والرعب ، واللسان أبيض. يطور قصور القلب والأوعية الدموية ، قلة البول ، تسرع التنفس.
يمكن التعرف على أشكال الطاعون الجلدية والدبلي من خلال ألم حاد في المناطق المصابة ، ومن السهل تحديد مراحل تطور الجمرة (أولاً بثرة ، ثم قرحة ، ثم قشرة سوداء وندبة) ، لوحظ أثناء تكوين البوبو.
يصاحب الأشكال الرئوية والتفسخية تطور سريع للغاية للتسمم ، بالإضافة إلى مظاهر متلازمة النزف والصدمة السامة المعدية. يترافق تلف الرئتين مع ألم حاد في الصدر وسعال عنيف مصحوب بجسم زجاجي ، وبعد بلغم رغوي مصحوب بالدم. غالبًا ما لا تتوافق البيانات المادية مع حالة المريض الخطيرة الملحوظة.
التشخيصات المخبرية
يعتمد هذا النوع من التشخيص على استخدام الأساليب البيولوجية والميكروبيولوجية والمناعية والوراثية. يُظهر مخطط الدم زيادة عدد الكريات البيضاء والعدلات مع تحول إلى اليسار ، بالإضافة إلى زيادة في ESR. يتم عزل العامل المسبب في مختبرات متخصصة حساسة مصممة خصيصًا للعمل مع مسببات الأمراض من العدوى الأكثر خطورة. التحقيقات جارية لتأكيد حالات الطاعون الظاهرة سريريًا ، وفحص الأشخاص الذين هم في بؤرة العدوى ، ودرجة حرارة أجسامهم أعلى من المعدل الطبيعي. تخضع المواد المأخوذة من مرضى الطاعون أو الذين ماتوا بسبب هذا المرض للتحليل البكتيريولوجي. تؤخذ النقط من الدمامل والدُبل ، كما يتم فحص القرحة والبلغم والمخاط والدم. يجرون تجارب على حيوانات المختبر ، والتي ، بعد إصابتها بالطاعون ، يمكن أن تعيش لمدة 7 أيام تقريبًا.
بالنسبة للطرق المصلية ، يتم استخدام RNAG و RNGA و RNAT و RTPGA و ELISA. إذا أعطت نتيجة إيجابية ، فبعد 6 ساعات من الاختبار ، يمكننا التحدث عن وجود الحمض النووي لميكروب الطاعون وتأكيد التشخيص الأولي. من أجل تأكيد وجود مسببات الطاعون أخيرًا ، يتم عزل وتحديد ثقافة نقية للعامل الممرض.

يمكن أن يتم علاج المرضى حصريًا في المستشفى. يتم تحديد الاستعدادات للعلاج موجه للسبب وجرعاتها وأنظمة العلاج اعتمادًا على شكل المرض. عادة ما تكون دورة العلاج من 7 إلى 10 أيام ، بغض النظر عن شكل المرض. في هذه الحالة ، يتم استخدام الأدوية التالية:
شكل الجلد - كوتريموكسازول (4 أقراص في اليوم) ؛
الشكل الدبلي هو الليفوميسيتين (الجرعة: 80 مجم / كجم في اليوم) والستربتومايسين يستخدم في نفس الوقت (الجرعة: 50 مجم / كجم في اليوم). تدار الأدوية عن طريق الوريد. لوحظت فعالية التتراسيكلين.
الأشكال الرئوية والتفسخية - مزيج من الكلورامفينيكول مع الستربتومايسين + الدوكسيسيكلين (الجرعة: 0.3 جرام يوميًا) أو التتراسيكلين (4-6 جم / يوم) ، يؤخذ عن طريق الفم.
إلى جانب ذلك ، يتم إجراء علاج واسع النطاق لإزالة السموم: الألبومين ، والبلازما الطازجة المجمدة ، والمحاليل البلورية الوريدية ، وطرق إزالة السموم خارج الجسم. الأدوية الموصوفة التي تعمل على تحسين دوران الأوعية الدقيقة: picamilon ، trental بالاشتراك مع solcoseryl. إدرار البول الإجباري ، جليكوسيدات القلب ، بالإضافة إلى المسكنات التنفسية والأوعية الدموية ، والأدوية الخافضة للحرارة.
كقاعدة عامة ، يعتمد نجاح العلاج على مدى توقيت إجراء العلاج. عادة ما توصف الأدوية الموجه للمضادات عند أول اشتباه في الإصابة بالطاعون ، بناءً على البيانات السريرية والوبائية.
الترصد الوبائي
إن التنبؤ بالوضع الوبائي والأوبئة الحيوانية في البؤر الطبيعية الفردية يحدد طبيعة واتجاه ونطاق التدابير للوقاية من المرض. يأخذ هذا في الاعتبار البيانات التي تم الحصول عليها من تتبع الزيادة في عدد المصابين بالطاعون في جميع أنحاء العالم. يجب على جميع البلدان إبلاغ منظمة الصحة العالمية عن حالات الطاعون وحركة العدوى والأوبئة الحيوانية بين الحيوانات ، وكذلك التدابير المتخذة لمكافحة المرض. عادة ، يتم تطوير نظام جواز السفر في الدولة ، والذي يحدد البؤر الطبيعية للطاعون ويسمح بتقسيم المنطقة وفقًا لحجم الوباء.
إجراءات إحتياطيه

إذا لوحظ وجود وباء طاعون في القوارض أو تم اكتشاف حالات مرض بين الحيوانات الأليفة ، وأيضًا إذا كان من المحتمل أن ينتقل العدوى من قبل شخص مصاب ، يتم إجراء التحصين الوقائي للسكان. يمكن إجراء التطعيم دون استثناء أو بشكل انتقائي - فرادىالذين لديهم صلة بتلك المناطق التي يوجد بها أوبئة (الصيادون والمهندسون الزراعيون والجيولوجيون وعلماء الآثار). يجب أن يكون لدى جميع المرافق الصحية مخزون من الأدوية ، بالإضافة إلى معدات الحماية والوقائية ، ويجب تطوير مخطط لتوصيل المعلومات وتنبيه الموظفين. يتم تنفيذ التدابير الوقائية في المناطق الموبوءة ، وكذلك للأشخاص الذين هم على اتصال بمسببات الأمراض من العدوى الخطيرة ، من قبل العديد من مؤسسات مكافحة الطاعون والعديد من مؤسسات الصحة العامة الأخرى.
الأنشطة في بؤرة الوباء
إذا تم تحديد حالة الطاعون ، أو كان هناك اشتباه في أن الشخص حامل لهذه العدوى ، فيجب اتخاذ تدابير عاجلة لتحديد مكان تفشي المرض والقضاء عليه. بناءً على الوضع الوبائي أو الوبائي ، يتم تحديد حجم المنطقة التي يجب فيها تطبيق التدابير التقييدية - يجب إدخال الحجر الصحي -. تؤخذ أيضًا في الاعتبار عوامل التشغيل المحتملة التي يمكن من خلالها انتقال العدوى ، والظروف الصحية والنظافة ، وعدد الأشخاص المهاجرين وخطوط النقل مع المناطق المجاورة.
تشرف اللجنة الاستثنائية لمكافحة الأوبئة على الأنشطة في منطقة بؤرة العدوى. يجب التقيد الصارم بنظام مكافحة الوباء ، ويجب على موظفي اللجنة استخدام بدلات واقية. تتخذ اللجنة الاستثنائية قرارًا بشأن إدخال الحجر الصحي طوال فترة تفشي المرض.
يتم إنشاء مستشفيات متخصصة لمرضى الطاعون وأولئك الذين يعانون من أعراض مشبوهة. نقل المصابين بطريقة محددة بدقة وفق التيار القواعد الصحيةالسلامة البيولوجية. يمكن وضع المصابين بالطاعون الدبلي في عدة أشخاص في غرفة واحدة ، ويجب توزيع مرضى الشكل الرئوي في غرف منفصلة. يُسمح بإخراج شخص مصاب بالطاعون الدبلي بعد 4 أسابيع على الأقل من الشفاء السريري (وجود نتائج سلبية للاختبارات البكتريولوجية). في حالة الإصابة بالطاعون الرئوي ، يجب أن يبقى الشخص في المستشفى بعد الشفاء لمدة 6 أسابيع على الأقل. بعد مغادرة المريض المستشفى تتم مراقبته لمدة 3 أشهر.
بؤرة العدوى تخضع للتطهير الشامل (الحالي والنهائي). يتم عزل الأشخاص الذين تعاملوا مع المصابين وممتلكاتهم وجثثهم وكذلك المشاركين في ذبح الحيوانات المريضة لمدة 6 أيام ويخضعون للإشراف الطبي. في حالة الإصابة بالطاعون الرئوي ، فإن العزلة الفردية لمدة 6 أيام ضرورية لجميع الأشخاص الذين يمكن أن يصابوا بالعدوى ، وتزويدهم بالمضادات الحيوية الوقائية (ريفامبيسين ، ستربتومايسين وما شابه).
تعليم:في عام 2008 حصل على دبلوم في تخصص "الطب العام (الرعاية العلاجية والوقائية)" من جامعة الأبحاث الروسية الطبية على اسم ن. آي. بيروغوف. اجتاز التدريب على الفور وحصل على دبلوم في العلاج.