Клинические проявления вич инфекции на коже. Себорейный дерматит как вид поражения кожи при ВИЧ. Диагностика неприятной патологии

Все поражения кожи при ВИЧ можно условно разделить на 3 группы:
1 - инфекционные, микотические и вызванные простейшими;
2 - опухоли (саркома Капоши, лимфома, карцинома);
3 - прочие дерматозы.
По данным некоторых авторов, 95% ВИЧ-инфицированных имели 1 и более поражений кожи и слизистых. При этом кандидоз полости рта выявлен у 34% больных, зудящие папулезные высыпания у 32%, себорейный дерматит - у 21%, опоясывающий лишай - у 16%, волосатая лейкоплакия полости рта - у 15%, простой герпес - у 11%, онихомикоз - у 9%, микоз кожи - у 8%, псориаз - у 6%, фолликулиты - у 5,5%.
Классификация:
I. А - ангиоретикулез Капоши или саркома Капоши (сюда входят все новообразования кожи при ВИЧ).
II. Б - бактерии (пиодермии);
III.В - вирусы (прежде всего вирус герпеса и др.);
IV. Г - грибы (прежде всего кандидоз);
V. Д - дерматит себорейный (или себорейная экзема);
VI. Прочие дерматозы.
I. А - Ангиоретикулез (саркома) Капоши.
Наиболее достоверным клиническим критерием при распознавании СПИДа, бесспорно, следует признать саркому Капоши (СК). Как клиническая манифестация ВИЧ она встречается более чем у 30% больных. 40-50% больных эпидемической формой СК - это гомосексуалисты, что можно объяснить их высокой инфицированностью цитомегаловирусом и вирусом Эпштейна-Барр, которым в настоящее время приписывают предрасполагающую роль в возникновении СК. Источником развития опухоли служат ретикулярные элементы околососудистой ткани. Заболевание начинается с появления эритематозных или геморрагических пятен, узловатых инфильтратов различной величины. Узелковые и бляшечные элементы сливаются, нередко в месте изъязвлений наблюдаются кровоизлияния. При тяжелых формах ВИЧ часто наблюдается такой симптом СК, как депигментация кожи. Типичные места локализации процесса - суставные выступы нижних конечностей (лодыжки, пальцы, тыл стопы). Заболевание может проявиться на любом участке кожи, слизистых, чаще полости рта, наружных половых органах. Часто наблюдается отек конечностей (вплоть до слоновости), который может предшествовать появлению основных симптомов болезни за несколько месяцев и даже лет. В ряде случаев (10% больных) СК сопровождается висцеральными поражениями, наиболее часто - л/у, ЖКТ, легкие, печень, сердце, кости. К нетипичным локализациям СК относят мягкое небо, гортань, трахею, пищевод, глаза. В результате диссеминации на определенном этапе разница между висцеральным и дермальным типом стирается. СК при ВИЧ свойственны следующие клинические проявления: молодой возраст больных, яркая окраска и сочность элементов сыпи, их локализация на голове, особенно на лице, полости рта, на шее, туловище, на гениталиях, быстрая диссеминация с вовлечением в процесс л/у и внутренних органов. Подобную эволюцию СК проделывает за 1,5-2 года.
У больных ВИЧ наблюдают и другие опухоли, в т.ч. первичную лимфому головного мозга, лимфому Беркита, иммунобластическую саркому или лимфому. Необычными проявлениями ВИЧ являются мелкоклеточная карцинома прямой кишки, карцинома ротовой полости. У таких больных, как правило, развивается также пневмония или сепсис листериозной природы, абсцесс селезенки.
II. Б - бактерии или пиодермии.
Пиококковые поражения кожи как спутники ВИЧ многочисленны и разнообразны. Наиболее частым клиническим признаком ВИЧ следует считать вегетирующую, диффузную и, особенно, шанкриформную пиодермию. Вегетирующая пиодермия поражает преимущественно крупные складки, клинически симулирует широкие кондиломы. Шанкриформная пиодермия помимо своей обычной локализации в области половых органов развивается на верхней губе, в области ягодиц; представлено эрозивно-язвенным дефектом на плотно-эластическом основании, далеко выходящим за его пределы. У детей раннего возраста может быть диффузная разновидность шанкриформной пиодермии. Она проявляется крупными очагами инфильтрации, кожа над которыми синюшно-розовая, покрыта чешуйками, серозно-кровянистыми корочками, эрозиями и фликтенами; при локализации на лице может сочетаться с заедами. Возможны обширные очаги, занимающие значительные поверхности кожных покровов, например, поясницу и т.п.
Частым проявлением пиодермии у ВИЧ-инфицированных являются фолликулиты, напоминающие юношеские угри. В настоящее время описаны так называемые ВИЧ-ассоциированные эозинофильные фолликулиты. Первоначально в Японии и Италии наблюдали много случаев этого заболевания на поздних стадиях ВИЧ в виде зудящих папуло-нодулярных высыпаний с быстрым распространением на коже лица и периодическим спонтанным улучшением.
У больных СПИДом описаны атипичные редкие варианты пиококковой инфекции: целлюлита, пиомиозита, стафилококкового ожогового синдрома, трудно отличимого от синдрома Лайела. Следует учитывать также возможность возникновения на фоне иммунодепрессии свищей, абсцессов и других поражений кожи язвенно-деструктивного типа под влиянием условно патогенной бактериальной флоры.
III. В - вирусные поражения кожи.
Вирусные заболевания кожи и слизистых при ВИЧ - частое явление. На фоне иммунодепрессии наступает активизация вируса простого герпеса (ВПГ), вируса опоясывающего герпеса (ВОГ), цитомегаловируса (ЦМВ). Они вызывают эрозивные и язвенные поражения кожи и слизистых. Следует отметить, что простой герпес может протекать с нетипичной для него клиникой - склонностью к изъязвлению, диссеминации, упорной невралгией. Рецидивирующий характер этого заболевания становится особенно упорным, резистентным к терапии. ЦМВ, вызывающей аногенитальные и оральные изъязвления, а также петехиальные, пурпурозные, везикулобуллезные высыпания, чаще всего выступает в ассоциации с ВПГ и ВОГ. Выявление этих вирусных ассоциаций у ВИЧ-инфицированных имеет большое прогностическое значение, так как они рассматриваются не только как оппортунистические инфекции, но и как кофактор патогенеза СПИДа и причины смерти больных. ЦМВ часто вызывает разнообразные поражения различных органов, тканей и систем. В зависимости от ведущего клинического синдрома и данных аутопсии различают легочную, гепатолиенальную, кишечную и церебральную формы генерализованной цитомегалии. Представляет особый интерес выделения ЦМВ из высыпаний СК. Цитомегаловирусное поражение кожи - плохой прогностический признак, особенно при одновременном поражении внутренних органов и ЦНС.
Из других вирусных инфекций кожи частыми являются контагиозный моллюск, вульгарные бородавки и остроконечные кондиломы, вызванные папилломовирусами. Контагиозный моллюск как признак ВИЧ локализуется у взрослых на лице (обычная локализация - аногенитальная область), быстро диссеминирует с распространением на шею и в/ч головы. Элементы увеличиваются и сливаются друг с другом вплоть до формирования массивных образований. После удаления рецидивы почти неизбежны.
Вульгарные бородавки отчетливо склонны к увеличению и распространению по кожному покрову; они густо покрывают в первую очередь кисти, стопы и лицо, аногенитальную область. Кроме этого, известно, что папилломавирусы могут быть этиологическим агентом плоскоклеточных карцином человека.
IV. Г - грибковые поражения кожи.
Частым клиническим признаком ВИЧ является кандидоз с характерными особенностями поражения лиц молодого возраста, чаще мужчин; преимущественное вовлечение в процесс слизистых оболочек полости рта, гениталий, и перианальной области; тенденция к образованию обширных очагов, сопровождающихся болезненностью, склонностью к эрозированию и ульцерации. Возможна генерализация процесса.
Как и кандидоз, весьма часто встречаются руброфития, паховая эпидермофития, разноцветный лишай. Общими их особенностями следует считать быструю генерализацию с образованием обширных очагов, расположенных по всему покрову, включая волосистую часть головы, лицо, кисти, стопы; хроническое течение, резистентность к терапии.
Руброфития может давать необычные клинические варианты в виде МЭЭ, себорейного дерматита, ладонно-подошвенной кератодермии. При разноцветном лишае отдельные пятна могут достигать 3 см в диаметре; иногда пятна имеют слабовыраженную инфильтрацию.
V. Д - Дерматит себорейный.
Во всех стадиях ВИЧ наблюдается себорейный дерматит, нередко с нетипичными для него локализацией (плечи, ягодицы, бедра), обширностью поражения и четкими границами. Выявлены общие черты заболевания: себорейное поражение лица, вовлечение складок и кистей, пустулез ладоней и подошв и частые артриты.
VI. Прочие дерматозы:
У ВИЧ-инфицированных описаны также своеобразные папулезные высыпания (от единичных до многих сотен), базально-клеточные эпителиомы; диффузное и очаговое выпадение волос; синдром желтых ногтей.
На лекарства часто бывали высыпания, похожие на коревые, сопровождались лихорадкой. Встречались такие тяжелые формы, как МЭЭ, ТЭН, крапивница, васкулит и токсидермия. Причиной чаще всего были прием с/а, ампициллина и туберкулостатиков.
Таким образом, поражение кожи и слизистых является частым клиническим проявлением ВИЧ-инфекции. В процессе эволюции ВИЧ-инфекции поражения кожи могут регрессировать, появляться вновь, сменяться одно другим, давать разнообразные сочетания. При фатальной фазе (собственно СПИДе) они могут принимать не свойственные им черты, быть весьма распространенными и принимать тяжелое течение.
– аллергическая реакции кожи, проявляющаяся в виде четко очерченных областей эритемы и отека, обычно затрагиваются не только верхние слои кожи, но и довольно глубокие.
Болезнь часто сопровождается сильным зудом, жжением, иногда болью.
Она может проявиться (хронической (> 6 недель).
Крапивницу легко спутать с целым рядом других дерматологических заболеваний, которые похожи на нее по симптоматике, поэтому важно своевременно обратиться к врачу , чтобы специалист поставил верный диагноз и назначил правильный курс лечения.
Рассмотрим симптомы и методы лечения крапивницы на фоне других заболеваний.
Вконтакте
При ВИЧ
 ВИЧ-инфекция
– это заболевание, вызванное иммунной недостаточностью. Оно атакует иммунную систему больного, которая является естественной защитой организма. Если человек заражен ВИЧ, его организму труднее бороться с инфекциями.
ВИЧ-инфекция
– это заболевание, вызванное иммунной недостаточностью. Оно атакует иммунную систему больного, которая является естественной защитой организма. Если человек заражен ВИЧ, его организму труднее бороться с инфекциями.
У ВИЧ-инфицированных пациентов с низким количеством белых кровяных клеток были отмечены серьезные аллергические реакции , проявляющиеся на коже в виде сыпи и гиперемии, в то время как высокие концентрации лейкоцитов говорят о заболеваниях кожи, связанных с гиперчувствительностью.
Понимание природы кожных проявлений ВИЧ-инфекции может помочь определить иммунный статус пациента.
проявляется очень резко и внезапно :- Крапивница часто возникает в месте инъекции (например, наркотиков).
- Холодовая аллергия также связана с ВИЧ-инфекцией и иногда является одним из отличительных симптомов, по которому специалист может определить, что больной инфицирован.
- Себорейный дерматит наблюдается у многих больных СПИДом.
- Псориаз и реактивный артрит также довольно распространены среди больных ВИЧ. На фоне этих заболеваний на коже проявляются болезненные волдыри или бляшки.
- ВИЧ-инфицированные пациенты очень чувствительны к солнечному свету, на фоне его воздействия у них часто развивается солнечная аллергия.
Препараты, которые принимает больной для поддержания иммунитета, часто отрицательно взаимодействуют с антигистаминными препаратами и глюкокортикостероидами, применяемыми в борьбе с крапивницей.
 В этом случае, специалист скорее всего назначит негормональные мази
(Фенистил-гель).
В этом случае, специалист скорее всего назначит негормональные мази
(Фенистил-гель).
Также ВИЧ-инфицированные пациенты с острой и тяжелой формами крапивницы (волдыри и бляшки воспалены) должны быть очень осторожны, потому что часто воспаления и сыпь кровоточат.
Это представляет собой риск для здоровых людей заразиться от ВИЧ-инфицированного больного.
При гриппе
Иногда крапивница является ответом иммунной системы на недавно перенесенную инфекцию, например, простуду или грипп.
Заболевание иногда возникает на фоне приема таких средств как:
- Тиленол;
- Аспирин;
- а также многих жаропонижающих составов (Терафлю, Колдрекс) при наличии аллергии на витамин С.
Крапивница при гриппе неопасна , обычно симптомы проходят в течение нескольких дней (максимум недели). Если сыпь зудит, то следует воспользоваться негормональным препаратом Фенистил-гель, либо принять таблетку Тавегил или Кларитин. В этом случае к врачу обращаться не нужно.
При глистах
При исследовании 50 больных с хронической крапивницей были взяты образцы крови (общий анализ крови) и кровь на содержание эозинофилов (подвид лейкоцитов) для выявления аллергена, а также анализ кала. У всех пациентов были положительные результаты на глисты.
- Зуд в заднем проходе (а также гиперемия слизистых оболочек).
- Головокружение.
- Тошнота и рвота.
- Небольшое повышение температуры.
- Запор либо диарея.
Если Вы сдали анализы на глисты, и они оказались положительными, и у Вас есть симптомы крапивницы, Вам стоит немедленно обратиться к аллергологу .
Когда есть глисты и крапивница, специалисты назначают для облегчения симптомов, а также антигельминтные препараты
(Гельминтокс, Немозол, Пиркон). Курс лечения антигельминтными препаратами составляет порядка 14 дней
. А симптомы крапивницы проходят уже на второй день.
Пациенты с лямблиозом и развивающейся на его фоне крапивницей испытывают следующие симптомы :
- повышенная усталость;
- тошнота, рвота, потеря аппетита;
- диарея, вздутие живота, метеоризм, спазмы;
- характерные красноватые высыпания, сыпь часто зудит, волдыри обычно отсутствуют.
Эпизоды крапивницы часто коррелирует с наличием Giardia lamblia в кале.
 Лечение
лямблиоза полностью снимает симптомы крапивницы и включает в себя
:
Лечение
лямблиоза полностью снимает симптомы крапивницы и включает в себя
:
- Метронидазол – антибиотик (может вызвать тошноту).
- Тинидазол – аналог метронидазола.
- Нитазоксанид – популярный вариант для лечения детей, доступен в жидкой форме.
- Паромомицин – можно с осторожностью принимать во время беременности.
При панкреатите
Панкреатит – это воспаление поджелудочной железы. Ему часто сопутствует крапивница. Она может проявиться как аллергическая реакция на препараты, используемые для лечения болезни, а также стать симптомом желтухи. Желтуха обусловлена наращиванием билирубина в крови и тканях организма. Наиболее очевидным признаком желтухи является желтая кожа и желтые белки глаз.
Лечится крапивница при панкреатите комплексно . Основным фактором риска развития панкреатита является чрезмерное потребление алкоголя (который также является распространенным аллергеном) или наличие камней в желчном пузыре.
Лечение острого панкреатита осуществляется в стационаре , и цель состоит в том, чтобы облегчить симптомы, пациент чаще всего принимает антибиотики, заместительные ферменты (Мезим, Креон). Лечение хронического панкреатита проводится с помощью антибиотиков, обезболивающих препаратов и путем изменений в диете и добавления в нее витаминов.
Симптомы крапивницы проходят на фоне такой терапии через несколько недель (до месяца).
Антигистаминные препараты, а также глюкокортикостероиды редко назначаются врачом, так как они негативно взаимодействуют с препаратами для лечения панкреатита.
При кандидозе
Кандидоз – это грибковая инфекция (часто встречается у женщин — молочница ). В нормальных условиях организм может содержать небольшие количества этого грибка, но бывают случаи, когда он начинает размножаться.
 Большинство инфекций вызваны типом грибка под названием Candida Albicans.
Большинство инфекций вызваны типом грибка под названием Candida Albicans.
Как правило, кандидоз не является серьезным состоянием и хорошо поддается лечению .
Но игнорирование симптомов и несвоевременное обращение к врачу может привести к потенциально опасным для жизни проблемам, особенно у лиц с ослабленной иммунной системой.
Существуют разные виды кандидоза – кишечный, фекальный, диффузионный (в кишечнике), перианальный. Именно кишечному кандидозу обычно сопутствует крапивница. Его симптомы включают в себя:
- Хроническая усталость.
- Со стороны ЖКТ: повышенное газообразование, вздутие живота и спазмы, ректальный зуд, запор или понос.
- Со стороны нервной системы: депрессия, раздражительность, проблемы с концентрацией.
- Со стороны иммунной системы: появление аллергии и гиперчувствительности к определенным химическим веществам – сыпь может возникнуть на различных участках тела, но обычно проявляется на лице, руках или же затрагивает слизистые оболочки.
При кандидозе важно обратиться за медицинской помощью. Специалист, скорее всего, назначит противогрибковые препараты (Флюкостат, Флуконазол, Интраконазол, Дифлюкан), противогрибковые мази (Клотримазол, Пимафуцин), а также лекарства для восстановления кишечной флоры (Линекс, Бифидумбактерин, Бактисубтил).
На фоне их приема симптомы крапивницы проходят в течение нескольких дней. Прием антигистаминных препаратов не требуется.
При холецистите
Может развиться на фоне холецистита. Это воспаление желчного пузыря. Наиболее распространенным симптомом острого холецистита является боль в верхней области живота .
Другие симптомы могут включать в себя:
- боль в лопатке;
- тошнота, рвота;
- лихорадка.
 Все эти симптомы обычно возникают после приема жирной пищи
.
Все эти симптомы обычно возникают после приема жирной пищи
.
Так как это заболевание инфекционной природы, то оно может вызвать крапивницу у пациентов с аллергией. Обострение холецистита часто является причиной острой формы крапивницы или отека Квинке.
В этом случае нужно немедленно обратиться к врачу. Специалист назначит сбалансированную диету, обезболивающие препараты (в основном, спазмолитики – Но-шпа, Спазмолгон), а также желчегонные препараты.
Для устранения местных воспалений крапивницы назначаются негормональные мази – Фенистил-гель.
хорошо поддается лечению , а аллергические симптомы проходят в течение нескольких дней (до недели).При гепатите С
Вирус гепатита С – это инфекция, поражающая печень. Хронические случаи при отсутствии лечения могут привести к печеночной недостаточности.
Кожные высыпания могут быть признаком гепатита С, и их нельзя игнорировать. Крапивница при гепатите С также может быть связана с повреждением печени или быть побочным эффектом от применения противогепатитных препаратов.
На фоне гепатита С развивается только острая форма болезни , но редко она может перерасти в хроническую.
Кожные признаки острого вирусного гепатита :
- Острая крапивница обычно наблюдается у больных с вирусными инфекциями, в том числе гепатит А, В, С.
- Крапивница сопровождается лихорадкой, головной болью и болью в суставах.
- Сыпь обычно красного цвета (иногда бордового), могут появиться волдыри.
- При развитии крапивницы при гепатите С следует немедленно обратиться к врачу скорой помощи.
 Обострение гепатита С обычно длится до 6 недель
. Периодические эпизоды крапивницы могут сопутствовать всему периоду обострения. Высыпания развиваются в течение нескольких минут и длятся несколько часов, затем утихают.
Обострение гепатита С обычно длится до 6 недель
. Периодические эпизоды крапивницы могут сопутствовать всему периоду обострения. Высыпания развиваются в течение нескольких минут и длятся несколько часов, затем утихают.
При остром гепатите С, лучший курс действий для лечения крапивницы – прием антигистаминных препаратов и использование мазей и гелей для облегчения зуда.
Хронические высыпания — более сложны для лечения из-за продолжающегося характера заболевания. Специалист также посоветует Вам:
- ограничить пребывание на солнце;
- принимать теплую ванну;
- использовать увлажняющие средства для тела, отказаться от хозяйственного мыла.
Лучше всего обратиться к врачу, как только Вы заметили какие-либо необычные изменения кожи.
При экземе
Экзема – это термин для группы заболеваний, которые вызывают раздражение или воспаление кожных покровов. Наиболее распространенный тип экземы – атопический дерматит . В отличие от крапивницы зуд экземы не вызван высвобождением гистамина. Экзема скорее является следствием крапивницы, чем сопутствующим заболеванием.
Лечение может назначить только специалист (аллерголог, дерматолог). Но, если вызывающий аллергию агент не может быть устранен или идентифицирован, то предпринимаются шаги для облегчения аллергической реакции :
- Нанесение на пораженные участки нестероидных кремов (Гидрокортизон) наряду с противозудными лосьонами (например, Каламин).
- Бенадрил в виде таблеток.
- Кортикостероиды.
- Иммунодепрессанты – препараты, которые подавляют иммунную систему (циклоспорин, азатиоприн, метотрексат).
- Иммуномодуляторы (Элидел).
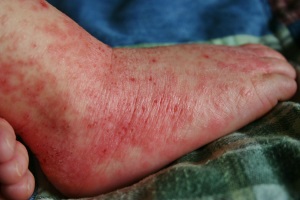 Экзема плохо поддается лечению
. Она особенно неприятна для подростков из-за внешних проявлений.
Экзема плохо поддается лечению
. Она особенно неприятна для подростков из-за внешних проявлений.
Это может привести к депрессии. В этом случае необходимо обратиться к психотерапевту за профессиональной помощью.
Сама по себе крапивница не является серьезным заболеванием. Но нередко ей могут сопутствовать тяжелые формы других болезней.
Чтобы точно знать, какие меры необходимо предпринять, и какие препараты использовать, обратитесь к врачу. Но помните, что в большинстве случаев, причины крапивницы – это раздражители, ее симптомы неопасны, и почти всегда носят временный характер.
Вконтакте
Видите неточности, неполную или неверную информацию? Знаете, как сделать статью лучше?
Хотите предложить для публикации фотографии по теме?
Пожалуйста, помогите нам сделать сайт лучше! Оставьте сообщение и свои контакты в комментариях - мы свяжемся с Вами и вместе сделаем публикацию лучше!
ВИЧ - это вирус иммунодефицита человека, вызывается ретровирусом.
Для данного состояния характерно угнетение иммунной защиты, развивается синдром приобретённого иммунодефицита, (СПИД), как правило это первые симптомы ВИЧ-инфекции.
Существует такие стадии ВИЧ- инфекции:
- инкубационный период;
- острая;
- без симптоматики;
- лимфаденопатия (увеличение лимфоузлов);
- поражение кожи и слизистой оболочки (вторичные признаки);
- поражение внутренних органов;
- терминальная стадия.
В большинстве случаев, ВИЧ определяют уже при вторичных проявлениях, когда симптоматика уже явно видна.
На начальных стадиях, первые симптомы ВИЧ почти не выражены и проходят довольно быстро. Вирус иммунодефицита на начальной стадии проявляется одинаково как у мужчин, так и женщин.
Симптомы
ВИЧ- инфекция имеет основные симптомы : психологические и физические. Если брать психологические, то к ним можно отнести депрессию, которая часто появляется на фоне заболевания. Также можно наблюдать расстройства сна и частую тревогу. К физическим проявлениям можно отнести: расстройства стула, тошноту, рвоту. Дополнительно могут присоединиться лихорадка, высыпания на коже и заболевания гинекологического типа.
Период инкубации
После заражения некоторое время вирус никаким образом о себе не заявляет. Именно этот период является инкубационным. Длиться он может от 4 месяцев до 5 лет, иногда и больше. Следует отметить, что анализы еще не будут показывать какие-либо отклонения и внешне человек выглядит совершенно здоровым. Однако, уже является носителем. После инкубационного периода начинается острая стадия.
Острый период
При данной стадии заболевания можно наблюдать симптомы, напоминающие инфекционный мононуклеоз, в принципе, это и есть ранние симптомы ВИЧ . Внезапно может подняться температура, лимфоузлы при ВИЧ увеличиваются в размерах, начинается ангина. Вместе с тем, больной может ощущать постоянную слабость и головные боли. Печень и селезенка могут увеличиваться, что сопровождается ноющими болями.
Через некоторое время на коже можно обнаружить сыпь розового оттенка. Общий анализ крови часто показывает повышенный уровень лейкоцитов. Это более легкое течение инфекции и наблюдается примерно у 25-30% больных. В остальных случаях заболевание протекает в более острой форме. Это выражается частой тошнотой и рвотой, воспалением слизистой ЖКТ, общим недомоганием.
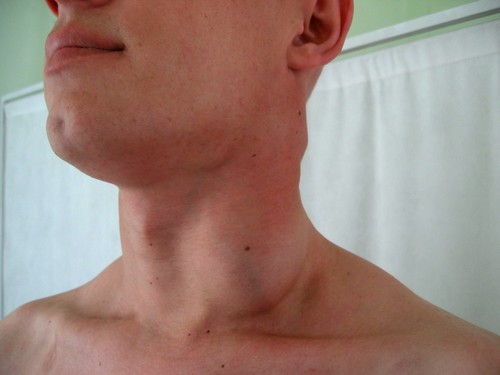
Бессимптомная стадия
Проходит без ярко выраженных симптомов. Но, в крови уже присутствуют антитела к ВИЧ. В случае, когда иммунная система поражена незначительно, такая стадия может длиться достаточно долго. Только в течение 5-6 лет можно обнаружить некоторые симптомы.
Лимфаденопатия
Данное заболевание очень часто является одним из главных признаков ВИЧ-инфекции. Характеризуется оно воспалением и увеличением лимфатических узлов, особенно в области шеи. Можно наблюдать увеличение лимфоузла от 2 до 6 см. Такие симптомы продолжаются до 3- 4 месяца, после чего у больного активно снижается масса тела.
Проявления вторичного плана
Чаще всего вторичная стадия сопровождается пневмонией. Появляется кашель, температура, при ходьбе может возникать одышка. В такой период горло при ВИЧ может быть воспаленным. Лекарства от ВИЧ инфекции – антибиотики и противовирусные средства оказывается малоэффективным.
Вторым проявлением может быть опухоль лимфатических сосудов. На голове или частях тела можно увидеть небольшие опухоли бордового цвета.
У женщин чаще наблюдается кандидоз, генитальный герпес и туберкулез. Может наблюдаться снижение памяти и умственной деятельности.
Первые признаки у женщин
В течение инкубационного периода признаки инфицирования вирусом иммунодефицита у мужчин и женщин могут проявляться со стороны разных органов и систем. Однако, первым признаком болезни будет стойкое повышение температуры, чаще до 38 градусов. Такое повышение температуры появляется беспричинно и длиться около 10 дней. Постепенно присоединяется кашель, мигрень, ухудшение сна и недомогание. Можно заметить появление сыпи. Пятна при ВИЧ могут иметь разный оттенок, от розового до темно-красного. Эти симптомы ВИЧ можно увидеть на фото ниже.
Женщин часто сопровождает сильная потеря веса, что в некоторых случаях даже приводит к анорексии. Вместе с этим прием пищи нередко заканчивается тошнотой и рвотой.
Из-за того, что ВИЧ- инфекция поражает иммунную систему, у женщин часто наблюдают заболевания мочеполовой системы. Также инфицированные молодые женщины часто выражают жалобы на очень болезненную менструацию и значительное увеличение лимфоузлов в области паха. Естественно, такие проявления часто и не относятся к данной инфекции, а могут быть лишь признаком переохлаждения или воспаления яичников. Но, если такая симптоматика наблюдается длительное время, то необходимо пройти обследование и провести анализы с целью исключения заболевания.
Многие специалисты уверены, что первое проявление ВИЧ заболевания - это увеличенные в размерах лимфатические узлы. Однако, именно у женщин такое явление можно наблюдать достаточно редко.
Бытует такое мнение, что инфекция в женском организме развивается не так быстро, как в мужском. Хотя, каких-либо медицинских подтверждений этому нет.
Дети, которые были заражены внутриутробно имеют более ранее проявление болезни, часто в первые 12 месяцев. А часть детей, не имеют клинических проявлений до 6-7 лет и даже 15-16.

Новорожденные
Женщины с данным заболеванием часто рожают недоношенных детей или же с задержкой развития в период беременности. Также, как и у взрослых, одним из первых признаков заболевания у детей выступает увеличение лимфоузлов, примерно до 1 см. Иногда лимфоузлы у детей при ВИЧ увеличены более чем на 1 см, ниже на фото. При пальпации узлы не болят и имеют обычный цвет.
При УЗИ можно заметит, что селезенка и печень ребенка увеличены. Такой симптом наблюдается часто и считается ранним проявлением инфекции. Заболевание провоцирует плохое физическое развитие. У таких детей наблюдается снижение роста, частые вирусные заболевания по типу ОРЗ, нарушения работы ЖКТ, иногда неустойчивое психоэмоциональное состояние.
Часто у детей можно наблюдать кожные заболевания. Причиной которых является грибковая или бактериальная инфекция. Проявляется в виде чесотки, васкулита и пятнистой сыпи.
У новорожденных часто диагностируется сердечно-сосудистая недостаточность на фоне негативного влияния инфекции на нервные клетки и кишечные заболевания. Позже, присоединяются поражения ЦНС (встречаются примерно у 60% детей).

Следует отметить, что дети с ВИЧ- инфекцией чаще всего подвержены к острым респираторным заболеваниям, которые, в свою очередь протекают тяжело и требуют длительного лечения.
В более редких случаях у детей могут быть обнаружены опухоли на третьей стадии болезни.
Признаки у мужчин
То, что первые признаки инфекции появляются не сразу, было описано выше. Поэтому, сразу перейдем к описанию:
- через 7-12 дней после инфицирования можно увидеть первый симптом - сыпь, которая может покрывать все тело. Первые симптомы ВИЧ у мужчин в виде сыпи, видим ниже на фото.
- больной ощущает увеличение лимфоузлов в области паха и шеи;
- через время присоединяется усталость и потеря аппетита, сонливость и нежелание работать.
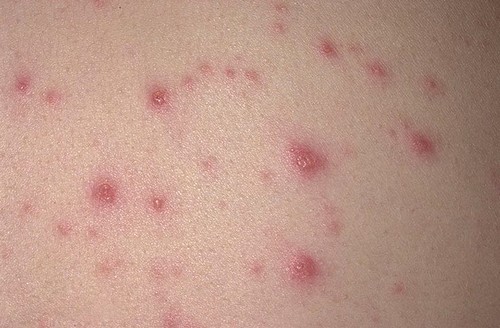
Однако, не следует каждый перечисленный симптом воспринимать, как факт заражения инфекцией ВИЧ. Чтобы подтвердить опасения, необходимо сдать определенные анализы. Также не забывайте о мерах предохранения, чтобы избежать подобных страхов.
Факты о инфекции
Способы заражения инфекцией следующие:
- интимная связь без соответствующего предохранения;
- после переливания крови;
- внутриутробное, от матери к ребенку.
Статистика показывает, что примерно 85% случаев инфицирования происходит после гетеросексуальной связи. На второе место можно отнести употребление наркотиков (внутривенно).
К сожалению, процент инфицирования женщин с каждым годом увеличивается. Сейчас в мире более 20% женщин с диагнозом ВИЧ.
Но, есть и положительная тенденция - проявление болезни среди детей значительно уменьшилось. В первую очередь, это связано со своевременным обращением женщин в клиники, перед планированием зачатия.
Учитывая, что нет единого симптома, который бы отвечал за проявление ВИЧ- инфекции, то поставить диагноз по жалобам пациента невозможно.
Необходима такая диагностика за счет того, что общественность относится к ВИЧ заболеванию, как к болезни, не имеющей лечения и приводящей к скорому летальному исходу.
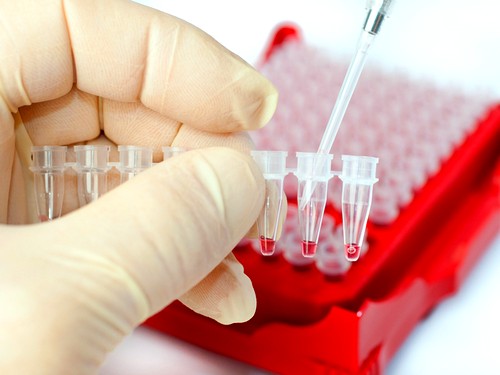
На сегодняшний день существует единственный метод, позволяющий максимально качественно определить наличие инфекции - это иммуноферментный анализ. При помощи такого анализа возможно определить наличие антител к заболеванию. Материал для анализа - кровь, берется из вены.
В период беременности, такой анализ является обязательным.
Следует отметить, что анализ нужно делать через некоторое время после предполагаемого заражения. Связано это с тем, что антитела могут образоваться примерно через 4-12 недель после инфицирования. Поэтому проведение анализа на ранних сроках не имеет никакой эффективности.
Если у вас есть подозрения о заражении, но анализ не определил наличие антител, то рекомендовано его сдать повторно через 5-7 недель. В том случае, когда получен положительный результат, также рекомендовано его пересдать, для проверки более чувствительными способами. К такому способу относят ПЦР. С его помощью возможно определить ДНК вируса. Сам анализ является весьма точным исследованием и позволяет определить вирус в организме, даже если не выработались антитела.
После того, как анализы сделаны и определена стадия, возможно начинать лечение болезни. Терапевтическое лечение проводится под диспансерным наблюдением, в связи со спецификой вируса подбираются лекарства от ВИЧ.

Конечно, сдача анализа на ВИЧ - это не принудительное дело и без согласия больного не проводятся. Однако, своевременно поставленный диагноз увеличивает шансы на положительный результат терапии. Если результат отрицательный, то человеку не о чем беспокоиться.
В случае обнаружение вируса, жизнь человека меняется в корне. Ему необходимо рассказать о болезни родственникам, во избежание их заражения. К тому же, болезнь влияет на психоэмоциональное состояние человека, на планирование детей и в общем на отношение к жизни. Пациентам с ВИЧ подбирается индивидуальная программа лечения, в зависимости от типа вируса и течения заболевания: антиретровирусные препараты, ингибиторы протеазы, иммунокоррегирующая и иммунозаместительная терапия.
2015 год стал прорывом в лечении, ученные научно-исследовательского института
США разработали революционное лекарство от ВИЧ - eCD4-IG.
Поиски эффективной вакцины от данного вируса ведутся уже более тридцати лет, но к сожалению, универсальный препарат против ВИЧ массового производства еще не выпущен.
Результаты анализов врачи обязаны хранить в тайне, разглашение приводит к правовой ответственности. Исключением может являться заражение партнера осознанно. Когда пациент знает о наличии вируса, а его партнер не имеет понятия.
Поражения кожи и слизистых оболочек являются ранними симптомами ВИЧ-инфекции. Любые патологические изменения во всех системах организма, как на экране, сразу же отражаются на состоянии кожи. Поэтому для верной постановки диагноза очень важно внимательно присмотреться к различным кожным заболеваниям. ВИЧ-инфекция даёт весьма широкий спектр кожных болезней, которые условно разделяются на неопластические, инфекционные и дерматозы неясного происхождения. Все эти группы объединяет то, что болезни имеют атипичные симптомы и крайне тяжело лечатся. В самом начале инфицирования пациента нужно правильно диагностировать сыпь при ВИЧ: она может быть признаком острой экзантемы, схожей в то же время с геморрагическим аллергическим васкулитом, корью, розовым лишаем, сифилитическими элементами II периода.
Острая экзантема наблюдается у инфицированных ВИЧ на 2 — 8 неделе после заражения. Основное место локализации — туловище, хотя иногда отмечается появлением некоторого числа элементов на коже шеи и лица. Кожные высыпания могут сочетаться с лимфоденопатией, лихорадкой, диареей, сильной потливостью. Все вместе взятые симптомы напоминают тяжёлое течение инфекционного мононуклеоза или гриппа. Поскольку иммунодефицит нарастает, то экзантемная сыпь дополняется герпесной сыпью, проявлениями контагиозного моллюска и т.д. Островоспалительный характер данного заболевания осложняется генерализацией сыпи по кожному покрову всего тела.
Наряду с экзантемой наиболее частым заболеванием, поражающим ВИЧ-инфицированных, называют саркому Капоши. Злокачественное новообразование покрывает кожу сыпью в виде пятен или узелков разного цвета: красного, фиолетового, бурого. Саркома повреждает ротовую полость (слизистую дёсен, нёба), лимфоузлы. Поражения могут появиться и на внутренних органах.
Также частым признаком заражения СПИДом является опоясывающий лишай. Сыпь вариабельна: лёгкие ограниченные формы сменяются тяжёлыми изъязвлёнными проявлениями с постоянными рецидивами.
Папулёзная сыпь — ещё одно довольно распространённое кожное заболевание больных СПИДом. Папулёзная сыпь при ВИЧ отличается колебанием количества элементов: от нескольких до сотен. Небольшие по величине, красноватого цвета, кожные высыпания покрывают голову, шею, туловище, конечности.
Поскольку на сегодняшний день СПИД — неизлечимая болезнь, то о полном выздоровлении говорить невозможно. Но фармакологические средства последнего поколения помогают современной медицине немного облегчить и продлить жизнь тем глубоко несчастным людям, которые заболели ВИЧ-инфекцией.
Синдром приобретенного иммунодефицита (СПИД, или AIDS) является сравнительно недавно (1981) обнаруженным инфекционным заболеванием. Возбудителем является вирус иммунодефицита человека - ВИЧ, который представляет собой нейро- и лимфотропный ретровирус.
Заболевание характеризуется различными опухолями, вторичными оппортунистическими инфекция ми с крайне тяжелым течением и неблагоприятным для жизни прогнозом. Заболевание может проявиться комплексом признаков тяжелого иммунодефицита или протекать бессимптомно. Между этими двумя крайними формами течения существует большое число вариантов клинического и иммунологического проявления СПИДа.
ВИЧ относится к семейству РНК-содержащих ретровирусов («обратных» вирусов), обладающих особым путем передачи наследственной информации. Благодаря наличию в этих вирусах фермента ревертазы они способны «переписывать» в клетках хозяина вирусную РНК на ДНК.
Последняя затем интегрируется (встраивается) в хромосомы ядерного аппарата пораженных клеток. Основным объектом поражения ВИЧ являются Т-хелперы, чему способствует наличие на поверхности Т-хелперов специальных рецепторов для ВИЧ, названных СД-4, именно их «узнает» ВИЧ и в этом месте проникает в Т-хелпер.
В отличие от других лимфотропных вирусов, вызывающих размножение лимфоцитов, ВИЧ разрушает пораженные им хелперы, что ведет к глубоким, необратимым нарушениям всей иммунной системы больного человека, которые проявляются стойким иммунодефицитом с отсутствием на высоте болезни хелперов, что и обусловливает клинику СПИДа. Существуют данные, что ВИЧ, кроме хелперов, поражает клетки Лангерганса, глиальные клетки ЦНС.
ВИЧ, накапливаясь в лимфоцитах, содержится и в биологических жидкостях больного, однако в достаточных для заражения количествах вирус обнаруживается только в крови, сперме и влагалищных выделениях, крайне редко в женском молоке.
Достоверно установлено, что основным путем передачи ВИЧ является половой.
Кроме того, инфекция может передаться при переливании донорской крови или ее препаратов от больного, использовании нестерильных шприцев, игл и другого инструментария, загрязненного зараженной кровью.
Следует указать на отсутствие инактивирующего влияния сыворотки крови на ВИЧ и роль спермы, обладающей иммуносупрессивным действием по отношению к крови и другим жидкостям и клеточным образованиям женского организма, что способствует заражению СПИДом.
Другие пути передачи инфекции (воздушно-капельный, пищевой, контактно-бытовой) при СПИДе значения не имеют. Не являются переносчиками ВИЧ кровососущие насекомые и членистоногие, так как в их организме вирус быстро погибает.
Среди зараженных ВИЧ 70-75% составляют гомосексуалисты, представляющие основную группу риска. Это объясняется тем, что при половом контакте у этих лиц часто возникают трещины слизистой оболочки прямой кишки, анального отверстия, в результате чего вирус легко проникает в кровь.
Не исключено наличие в прямой кишке специальных рецепторов (подобных СД-4 на Т-хелперах), в месте локализации которых вирусы проникают через слизистую оболочку прямой кишки в кровь.
При нормальном физиологическом половом контакте между мужчиной и женщиной гораздо реже создается возможность проникновения ВИЧ в кровь. В этих условиях значительно чаще заражаются женщины. Конечно, важное эпидемиологическое значение для инфицирования имеют беспорядочные половые сношения.
 Второй по значению группой риска являются наркоманы, вводящие наркотики внутривенно, особенно при групповом применении нестерилизованных шприцев и игл. Они составляют от 15 до 40% инфицированных ВИЧ. Третьей группой риска являются проститутки, инфицированность которых постепенно возрастает.
Второй по значению группой риска являются наркоманы, вводящие наркотики внутривенно, особенно при групповом применении нестерилизованных шприцев и игл. Они составляют от 15 до 40% инфицированных ВИЧ. Третьей группой риска являются проститутки, инфицированность которых постепенно возрастает.
В ряде стран до 80% таких женщин инфицированы ВИЧ.
К группам риска следует отнести лиц, которым была перелита донорская кровь или вводились препараты крови без предварительного контроля на наличие ВИЧ, больных гемофилией, жителей стран, где СПИД имеет широкое распространение.
Попав тем или иным путем в кровь, вирус избирательно поражает Т-хелперы, которые становятся носителями вируса и передают его дочерним клеткам при делении, но при определенной мутации вируса он, находясь в клетке, убивает ее. Эти процессы идут с различной скоростью, что в конечном счете определяет длительность скрытого периода, т. е. срока, проходящего от заражения до развития клинически выраженного заболевания. Этот период может длиться лишь 4-6 нед., но чаще - годами.
Характер течения инфекции определяет взаимоотношения между клетками, т. е. Т-хелперами и ВИЧ. При массовом разрушении Т-хелперов у больных развивается клинически выраженный иммунный дефицит, который проявляется различными инфекция ми, возникающими у больных в результате потери ими возможности сопротивляться любой инфекции. Кроме того, разрушение Т-хелперов прекращает их организующую и стимулирующую деятельность в защитных реакциях организма. Это ведет к снижению активности В-лимфоцитов, продуцирующих антитела, дезорганизации Т-киллеров и макрофагов. При этом, если в начале заболевания количество хелперов просто уменьшается, то в дальнейшем оно катастрофически падает, а в момент разгара болезни хелперы в периферической крови практически отсутствуют. В результате нарушается соотношение хелперов и супрессоров - у носителей ВИЧ этот показатель составляет примерно 1,0, а у больных СПИДом уменьшается до 0,4-0,6 и менее.
Следует отметить, что в ответ на внедрение в организм ВИЧ специфические для него антитела появляются в периферической крови не сразу, а спустя 2-8 нед.
 ВИЧ вызывает длительно, годами протекающее заболевание, причем до настоящего времени никто не может предсказать, когда после заражения появятся у данного пациента различные клинические проявления.
ВИЧ вызывает длительно, годами протекающее заболевание, причем до настоящего времени никто не может предсказать, когда после заражения появятся у данного пациента различные клинические проявления.
Различные поражения кожи и слизистых оболочек являются весьма частым проявлением заражения ВИЧ. Они возникают практически при всех клинических формах заболевания, а не только в стадии развившегося СПИДа, и имеют важное диагностическое и прогностическое значение.
Примерно у 20-25% зараженных ВИЧ через 2-8 нед. после инфицирования развивается острая стадия болезни, которая включает повышение температуры тела, поражение миндалин по типу мононуклеоза, диарею, боли в мышцах, развиваются полиаденит с увеличением двух-трех и более групп лимфатических узлов. Они умеренно болезненны, подвижны, не спаяны между собой и с окружающими тканями. Почти у половины таких больных одновременно появляется асимптомная, распространенная, симметричная сыпь, напоминающая сыпь при кори или сифилитическую розеолу. Сыпь в основном локализуется на туловище, отдельные элементы возникают на лице, шее и др. Сыпь держится от 3 дней до 2-3 нед.
Гистологически такая экзантема характеризуется периваскулярными инфильтратами из лимфоцитов и гистиоцитов. В крови обнаруживаются транзиторная тромбопения и лимфопения, показатель соотношения Т-хелперов и Т-супрессоров больше 1,0.
Экзантему при СПИДе у взрослых следует дифференцировать от токсидермии, розового лишая, сифилитической розеолы и др.
В острый период болезни могут возникать геморрагические пятна диаметром до 3 мм, подобные высыпаниям при геморрагическом аллергическом васкулите. Такие высыпания могут сочетаться с изъязвлениями слизистых оболочек рта и пищевода и выраженной дисфонией. Кроме того, возможно возникновение вирусных поражений кожи - герпесы, контагиозный моллюск и др.
Острый период болезни длится от нескольких дней до 1-2 мес, после чего все симптомы болезни исчезают и заболевание переходит в бессимптомную фазу, которая может продолжаться неопределенно длительное время. При этом у ряда больных, перенесших острую форму, сохраняется персистирующая генерализованная лимфаденопатия, не оказывающая влияния на самочувствие этих людей и их половую активность.
В результате постепенно развивающегося под влиянием ВИЧ нарушения иммунной системы, снижения защитных свойств организма-носителя периодически могут возникать различные вирусные, микробные, грибковые заболевания, в том числе и кожи, которые обычно имеют ограниченный характер, торпидное течение и с большим трудом поддаются лечению.
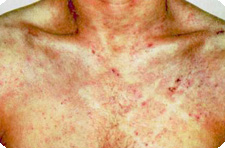 В период носительства при отсутствии других клинических признаков у 10% больных обнаруживается себорейный дерматит (себорейная экзема), причем в острой фазе болезни он отмечается реже, а в стадии развившегося СПИДа имеет место у 46-83% больных. У ряда больных себорейный дерматит является первым клиническим признаком СПИДа, возникающим иногда за 1-2 года до появления других клинических симптомов заболевания.
В период носительства при отсутствии других клинических признаков у 10% больных обнаруживается себорейный дерматит (себорейная экзема), причем в острой фазе болезни он отмечается реже, а в стадии развившегося СПИДа имеет место у 46-83% больных. У ряда больных себорейный дерматит является первым клиническим признаком СПИДа, возникающим иногда за 1-2 года до появления других клинических симптомов заболевания.
Процесс обычно протекает хронически, с обострениями, локализуется на лице периорально, периорбитально, на щеках (прилегающих к носу и др.), волосистой части головы, верхней части туловища, т. е. обычно в местах наибольшего скопления сальных желез.
На коже лица, туловища себорейный дерматит характеризуется эритематозными, резко ограниченными, различной величины и очертаний пятнами, покрытыми чешуйками, нередко жирными или серовато-желтыми чешуйко-корками, процесс может сопровождаться сильным зудом, особенно в области волосистой части головы. На лице высыпания иногда напоминают дискоидную красную волчанку, псориаз и др. Полагают, что большое распространение высыпаний и слияние элементов в эритродермическую форму является неблагоприятным прогностическим признаком. На волосистой части головы себорейный дерматит обычно проявляется обильным шелушением по типу выраженной перхоти.
Этиология и патогенез себорейного дерматита у больных ВИЧ-инфекцией неясны. В литературе обсуждается роль дрожжевых грибов, Pityrosporum ovale и Demodex folliculorum в возникновении заболевания.
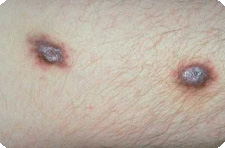 Одним из частых и тяжелых проявлений СПИДа является саркома Капоши
. Это заболевание было описано в 1872 г. венгерским дерматологом М. Капоши под названием «идиопатическая множественная пигментная саркома кожи». Однако оказалось, что это заболевание никакого отношения к саркоме не имеет.
Одним из частых и тяжелых проявлений СПИДа является саркома Капоши
. Это заболевание было описано в 1872 г. венгерским дерматологом М. Капоши под названием «идиопатическая множественная пигментная саркома кожи». Однако оказалось, что это заболевание никакого отношения к саркоме не имеет.
Нечеткость названия связана с ошибочной интерпретацией инфильтрата, составляющего наряду с изменениями сосудов основной морфологический субстрат заболевания.
Не связанной со СПИДом саркомой Капоши болеют в основном мужчины старше 60 лет. Заболевание может возникнуть на любом участке кожного покрова или слизистой оболочки рта, однако обычно высыпания локализуются на нижних конечностях, особенно на коже в области суставов, процесс часто имеет симметричный и многоочаговый характер. У большинства таких больных саркома Капоши протекает относительно доброкачественно, характеризуется медленным течением, исчисляемым 8-10 годами и более, постепенным прогрессированием кожных поражений в виде пятнисто-узелковых и бляшечных высыпаний в опухолевидные, довольно хорошим терапевтическим эффектом при лечении цитостатиками, особенно проспидином.
Клиническая картина саркомы Капоши весьма вариабельна, тем более, что возможна генерализация процесса. Наряду с острой, подострой, наиболее частой хронической формой существует иммунодепрессивная (иммунозависимая) форма саркомы Капоши. Последняя развивается у лиц, длительно получавших иммуносупрессивную терапию по поводу других заболеваний, особенно после трансплантации органов и тканей.
Изменения кожи являются характерным симптомом саркомы Капоши. Заболевание чаще начинается с появления на коже нижних конечностей красновато-синюшных или красновато-бурых пятен, которые постепенно увеличиваются и достигают величины 3-5 см в диаметре и больше. Постепенно окраска пятен становится темно-бурой, аспидно-бурой. Поверхность пятен гладкая, при диаскопии окраска не меняется, количество высыпаний постепенно увеличивается. Одновременно с пятнами или через некоторое время появляются плотноэластические, величиной до горошины розовые, красновато-синюшные с коричневым оттенком, полушаровидной формы, расположенные изолированно или сгруппированно узелки. Эти узелки, увеличиваясь, могут сливаться в инфильтративные бляшки и опухолевидные образования. Поверхность их бугристая, реже гладкая. На поверхности могут быть видны расширенные устья волосяных фолликулов. Цвет высыпаний аналогичен цвету пятен, но преобладают коричневато-синюшные тона. Опухоли могут изъязвляться с образованием глубоких язв, осложняющихся кровотечением. Процесс обычно сопровождается значительным отеком пораженных конечностей. При этом отек нижних конечностей может быть первым клиническим признаком саркомы Капоши.
Наряду с описанными высыпаниями у 30% больных саркомой Капоши имеются геморрагии (пурпура, петехии, экхимозы, подкожные гематомы) со вторичным отложением в кожу гемосидерина, что обусловливает цвет высыпаний. Такие высыпания могут быть и первичным проявлением заболевания.
Поражение слизистой оболочки рта при обычной форме саркомы Капоши встречается редко, чаще оно возникает у больных с иммуносупрессивной формой заболевания. Однако поражение слизистой оболочки рта может быть и первым проявлением саркомы Капоши.
На слизистой оболочке рта саркома Капоши чаще локализуется на мягком и твердом нёбе, щеках, языке и губах, реже - в области альвеолярного отростка и дна полости рта. Кроме того, высыпания могут возникать в области гортани и миндалин.
Процесс на слизистой оболочке рта характеризуется преимущественно одиночными, тестоватой консистенции, резко отграниченными, безболезненными синюшно-красными, иногда с темно-коричневатым оттенком, опухолевидными образованиями, величиной до лесного ореха. В ряде случаев высыпания имеют вид выступающих над уровнем слизистой оболочки бляшек с гладкой, даже блестящей поверхностью или прорезанной глубокими складками бугристой поверхностью. По периферии таких элементов иногда имеются точечные синюшные одиночные и в виде скоплений выступающие над слизистой оболочкой образования, местами сливающиеся в узелки до 0,3 см в диаметре. Могут быть и пятнистые высыпания. Высыпания на слизистой оболочке изъязвляются редко, но если инфильтраты подвергаются некрозу, то образующиеся язвы имеют инфильтрированные края, дно язвы бугристое, покрыто некротическим налетом. Язвы умеренно болезненны.
У больных саркомой Капоши в процесс могут вовлекаться лимфатические узлы, особенно в паховой области. Наличие увеличенных до размера лесного ореха, плотноэластической консистенции подвижных лимфатических узлов является неблагоприятным признаком заболевания.
У больных саркомой Капоши, особенно тяжелыми формами, могут поражаться практически все внутренние органы, при этом опухоли чаще образуются в печени, желудке, поджелудочной железе, почках, тонком кишечнике. Эти поражения могут протекать бессимптомно, на фоне видимого клинического благополучия, что затрудняет их распознавание. Иногда в процесс могут быть вовлечены кости, что проявляется их деструкцией, при рентгенографии в этом случае выявляются остеопороз, кистозные образования с ободком склероза по краю, эрозии кости и др. Чаще поражаются кости стоп и голеней.
Для саркомы Капоши характерна типичная гистологическая картина. Основными морфологическими изменениями являются беспорядочное новообразование сосудов и пролиферация веретенообразных клеток, напоминающих клетки саркомы.
В коже очаги саркомы Капоши локализуются в средней и верхней трети дермы, реже - в нижней части дермы, распространяясь в подкожную жировую клетчатку. Очаги могут быть хорошо отграничены псевдокапсулой, формируя узелки и узлы, или располагаются диффузно что имеет место в пятнисто-инфильтративных элементах. Таким образом, при саркоме Капоши в толще дермы обнаруживается большое количество новообразованных сосудов, как тонкостенных щелевидных, так и с четко сформированной стенкой, периваскулярные инфильтраты, преимущественно из веретенообразных клеток, лимфоидных клеток, гистиоцитов. Кроме того, определяются экстравазаты и отложение гемосидерина с положительной реакцией на железо.
Для лечения саркомы Капоши, не связанной со СПИДом, успешно используют лечение цитостатиками, в частности проспидином: по 100 мг внутримышечно, ежедневно, до 3 г на курс. Курсы повторяются через 1,5-2 мес.
Саркома Капоши является наиболее характерным дерматологическим опухолевым проявлением СПИДа, уступая по частоте только пневмоцистной пневмонии, иногда сочетаясь с ней. Саркома Капоши значительно чаще возникает у гомосексуалистов (46%), чем у гетеросексуалов-наркоманов (38%). Возможно, что в возникновении саркомы Капоши у гомосексуалистов, больных СПИДом, важная роль принадлежит цитомегаловирусам.
Основными клиническими признаками, отличающими саркому Капоши, связанную со СПИДом, от классической формы, являются следующие: развитие заболевания в молодом возрасте (в среднем 35 лет); значительно более тяжелое, быстро прогрессирующее течение; распространенный характер поражения кожи с быстрой генерализацией процесса и вовлечением в процесс слизистых оболочек рта, верхних дыхательных путей, лимфатических узлов, внутренних органов, особенно желудочно-кишечного тракта и легких; отсутствие терапевтического эффекта от проводимого лечения; высокая летальность в первые 1-2 года после начала саркомы Капоши.
У больных СПИДом очаги саркомы Капоши могут появиться на любом участке кожи, включая лицо, ушные раковины, туловище. В связи с этим особенно подозрительной на СПИД является локализация высыпаний на голове и туловище, где они бывают множественными, а на туловище располагаются вдоль ребер. Процесс может начинаться с поражения слизистой оболочки рта, а высыпания на коже появляются позднее. В начальной стадии саркомы Капоши у больных СПИДом высыпания на коже могут напоминать гемангиомы, пиогенную гранулему, экхимозы и др.
Слизистые оболочки рта, глаз и половых органов поражаются у 30% больных, иногда первые симптомы саркомы Капоши появляются на слизистой оболочке рта, обычно на твердом небе.
Особенностью саркомы Капоши у больных СПИДом является частое поражение периферических лимфатических узлов, которое может предшествовать появлению клинических симптомов заболевания на коже и слизистых оболочках. В разные сроки у всех больных возникает поражение желудочно-кишечного тракта. При этом процесс может протекать бессимптомно или напоминать язвенный колит и осложняться кровотечением, которое иногда становится непосредственной причиной смерти больных.
Из других опухолевых процессов у больных СПИДом отмечена склонность к возникновению шюскоклеточного рака слизистой оболочки рта и аноректальной области.
Рассматривая роль ВИЧ в возникновении различных дерматозов и их течении, следует отметить, что, естественно, все болезни могут сочетаться со СПИДом, который утяжеляет их течение, особенно это относится к инфекционным заболеваниям, включая сифилис, аутоиммунным, аллергическим дерматозам, заболеваниям, протекающим с гиперергической реакцией.
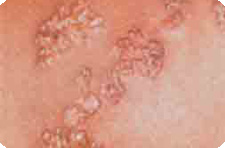 Из вирусных заболеваний наиболее частым признаком СПИДа являются герпес простой и герпес опоясывающий
. Естественно, герпес простой и герпес опоясывающий в подавляющем большинстве случаев возникает не у больных СПИДом, хотя и на фоне иммунодефицита, но временного.
Из вирусных заболеваний наиболее частым признаком СПИДа являются герпес простой и герпес опоясывающий
. Естественно, герпес простой и герпес опоясывающий в подавляющем большинстве случаев возникает не у больных СПИДом, хотя и на фоне иммунодефицита, но временного.
Простой герпес у больных СПИДом отличается тяжелым хроническим (более 1 мес.) течением с образованием язвенного поражения, распространением герпетических высыпаний на различные участки кожи и слизистые оболочки. Герпетические высыпания в виде пузырьков, очень болезненных эрозий и язв могут быть первыми проявлениями СПИДа.
Герпес у больных СПИДом может возникнуть на любом участке кожи и видимых слизистых оболочек, но чаще высыпания появляются на губах, половых органах и перианальной области, т. е. в тех же местах, где появляется простой герпес у лиц без заражения ВИЧ. У гомосексуалистов, инфицированных ВИЧ, может развиться герпетический проктит. При присоединении вторичной инфекции герпес у таких больных может иметь сходство с ветряной оспой или импетиго. Следует отметить, что язвенные герпетические поражения отличаются значительной болезненностью.
Единственным терапевтическим средством, которое у таких больных может на время облегчить состояние и даже вызвать временную ремиссию, является ацикловир, вводимый внутривенно.
Опоясывающий лишай у лиц, инфицированных ВИЧ, может возникнуть в любом периоде, причем клиническое течение заболевания может быть различным по тяжести: от легких ограниченных малоболезненных до тяжелейших, распространенных, гангренозных форм, сопровождающихся сильными болями. У таких больных возможны рецидивы опоясывающего лишая.
Следует учитывать, что возникновение у лиц, составляющих группу риска для ВИЧ, в первую очередь гомосексуалистов, любой оппортунистической инфекции является показателем для обследования такого больного на ВИЧ.
Больные, зараженные ВИЧ, имеют повышенную склонность к появлению простых бородавок, контагиозного моллюска, остроконечных кондилом. Эти высыпания у таких больных имеют распространенный характер, локализуясь чаще всего на лице, во рту, на половых органах, в анальной области. Высыпания резистентны к лечению и склонны после их удаления к рецидивам.
«Волосатая» лейкоплакия слизистой оболочки рта пока описана только у больных, инфицированных ВИЧ. Считают, что возбудителем заболевания являются вирус Эпштейна-Барра или папилломавирусы человека. Кроме того, в участках волосатой лейкоплакии почти всегда находят грибы рода Кандида. Обычно волосатая лейкоплакия локализуется в задней и средней трети боковой поверхности языка, значительно реже на слизистой оболочке щек. На языке волосатая лейкоплакия клинически представляется в виде белой (разной интенсивности) широкой полосы на боковой поверхности языка, соприкасающейся с зубами, эта полоса состоит из отдельных, близко прилежащих друг к другу белых нитевидных полосок, как бы волосков, представляющих ороговевшие мелкие сосочки боковой поверхности языка. У ряда больных очаги поражения имеют неровную, сморщенную, точнее гофрированную, поверхность. Волосковые разрастания имеют длину от нескольких миллиметров до 1 см. Субъективные ощущения обычно отсутствуют.
Гистологически элементы волосяной лейкоплакии соответствуют элементам простых бородавок.
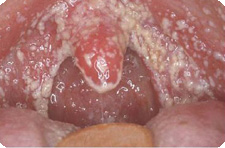 Стойкий кандидоз, особенно слизистой оболочки рта, перианальной области, может быть одним из ранних клинических симптомов СПИДа. Особенно подозрительным в отношении наличия у пациента ВИЧ является возникновение кандидоза у молодых больных, не получавших антибиотики, цитостатики, кортикостероиды.
Стойкий кандидоз, особенно слизистой оболочки рта, перианальной области, может быть одним из ранних клинических симптомов СПИДа. Особенно подозрительным в отношении наличия у пациента ВИЧ является возникновение кандидоза у молодых больных, не получавших антибиотики, цитостатики, кортикостероиды.
Кандидоз на слизистой оболочке начинается с молочницы, однако в отличие от обычного кандидоза у больных, инфицированных ВИЧ образовавшийся белый налет быстро срастается с подлежащей слизистой оболочкой и не снимается при поскабливании. После насильственного удаления такого налета образуются кровоточащие эрозии. Процесс у лиц, инфицированных ВИЧ, отличается быстрой генерализацией поражения особенно в области крупных складок, быстро возникают кандидозные паронихии и онихии.
Кандидозные высыпания у больных СПИДом практически не поддаются лечению. Можно попытаться улучшить состояние больных с помощью применения кетоконазола (низорала).
В результате диссеминации процесса возникают висцеральные формы кандидоза, в частности кандидоз кишечника, легких и др.
Дерматомикозы. Распространенные грибковые поражения кожи и ноггевых пластинок сравнительно часто возникают при инфицировании ВИЧ. Заболевание может протекать в виде типичных для дерматомикозов поражений. Атипичные проявления отмечаются как правило на лице и шее, и по клинической картине могут напоминать экссудативную эритему, себорейный дерматит, фолликулиты. Руброфития ладоней и подошв приобретает признаки ладонно-подошвенной кератодермии. Отрубевидный лишай характеризуется диссеминацией поражений с тенденцией к инфильтрации и лихенификации кожи.
Болезнь Рейтера характеризуется тяжелым лечением, с наличием всех трех симптомов: артрит, уретрит или цервицит, конъюнктивит или увеит, отмечается цирцинарный баланит, изъязвления слизистой рта, кератодермия ладоней, подошв. Характерны выраженные деструктивные поражения суставов. Лечение малоэффективно. Атопические проявления - атопический дерматит, бронхиальная астма, ринит нередки еще в продромальном периоде.
Гипералгезический псевдотромбофлебический синдром - напоминает тромбофлебит. Заболевание сопровождается высокой лихорадкой.
При вирусных поражениях кожи у лиц, инфицированных ВИЧ, используют ацикловир, оказывающий временное положительное действие. Больным неосложненным кандидозом слизистых оболочек и кожи назначают местно нистатин или амфитерецин В.
Следует еще раз обратить внимание, что среди СПИД-индикаторных заболеваний патология кожи занимает одно из ведущих мест. Перечисленные выше изменения кожи, возникая у гомосексуалистов и других лиц, входящих в группы риска, всегда должны настораживать врача, заставлять обследовать таких пациентов на наличие у них ВИЧ.
Лечение. Для лечения заболеваний, вызванных вирусом иммунодефицита человека (ВИЧ), показаны селективные ингибиторы ВИЧ-протеиназ, синтетические аналоги нуклеозида тимидина и т. п. Основной препарат, способный останавливать репликацию ВИЧ, - азидотимидин, используемый в комбинациях с другими лекарственными средствами.
Назначается инвираз а по 600 мг 3 раза в сутки, в сочетании с зальцитабином по 750 мг или зидовудином по 200 мг. В случае монотерапии инвиразу назначают по 600 мг 3 раза в сутки.Такое лечение хотя и не приводит, как правило, к элиминации вируса, но способно приостановить течение болезни, значительно продлевая жизнь пациентов.
а по 600 мг 3 раза в сутки, в сочетании с зальцитабином по 750 мг или зидовудином по 200 мг. В случае монотерапии инвиразу назначают по 600 мг 3 раза в сутки.Такое лечение хотя и не приводит, как правило, к элиминации вируса, но способно приостановить течение болезни, значительно продлевая жизнь пациентов.
Профилактика. Важная профилактическая роль принадлежит активному выявлению инфицированных с помощью современных тест-систем среди доноров крови, спермы, органов и тканей, а также обследованию контингентов риска - гомосексуалистов, проституток, наркоманов, половых партнеров больных ВИЧ-инфекцией. В комплекс венерологического обследования в обязательном порядке входит исследование на ВИЧ, которое проводится для всех бесплатно.