Кожные заболевания на ногах контактный дерматит. Лечение взрослых пациентов от нейродермита. Нейродермит – что это
Хотя нейродермит на ногах не так заметен окружающим, как высыпания на кистях рук или лице, но он доставляет пациентам ничуть не меньше мучений. Ведь недуг сопровождается изнуряющим зудом и отличается упорным течением с часто возобновляющимися обострениями. Кожные проявления сочетаются с расстройствами иных органов и систем (кишечника, нервной системы, гормональными сдвигами и др.). Поэтому так важно отыскать грамотного доктора, который сможет подобрать оптимальное лечение.
Особенности нейродермита, локализующегося на ногах
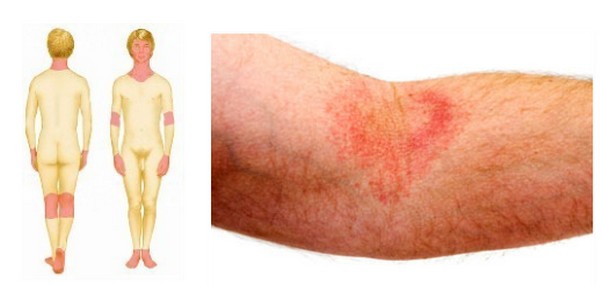
Доктора подразделяют нейродермит на несколько клинических видов. Однако изолированное поражение кожи ног встречается только при ограниченном и линейном вариантах. Воспалительные высыпания, трещины, изменения окраски, расчесы, корочки и шелушение возникают на сгибательных поверхностях или только в подколенных ямках. Но при воздействии неблагоприятных факторов (вакцинация, стрессы, простудные заболевания, переутомление, переохлаждение и др.) процесс может стать диссеминированным (распространиться на другие участки кожи).
Лечение
Хотя нейродермит и является весьма частой патологией, чтобы справиться с ним, нужно обладать серьезным теоретическим опытом, определенной практической сноровкойи терпением.Лечениене должно сводиться исключительно к применению местных средств. Оно эффективно лишь при комплексном подходе, включающем следующие мероприятия:
- коррекцию образа жизни,
- системную терапию,
- местное лечение,
- физиотерапию.
Коррекция образа жизни
Больным нейродермитом необходимо осознать, что успешная борьба с коварным противником зависит и от них самих или их близких. Никакое светило медицины не будет за них соблюдать диету, освобождать дом от возможных аллергенов и создавать спокойную психоэмоциональную атмосферу. Между тем таким больным необходимо:
- правильно питаться (исключаются все копченые, пряные и острые продукты, цитрусовые, маринады, шоколад, мед, яйца, наваристые бульоны, какао, орехи, икра и др.);
- убрать ковры и ежедневно осуществлять дома влажную уборку;
- избегать одежды из шерсти или синтетики (особенно стесняющей или натирающей пораженные места);
- остерегаться стрессов.
Системная терапия
Системное лечение подразумевает лекарственное воздействие не только на зону высыпаний, но и на весь организм. Комбинацию необходимых препаратов, метод введения, дозы и продолжительность лечения должен устанавливать врач. При этом специалист учитывает форму болезни, возраст, сопутствующие недуги, лекарственную переносимость. При нейродермите, как правило, назначаются:
- антигистаминные средства, воздействующие на аллергическую природу недуга и воспаление (эриус, пипольфен, фенкарол, эбастин и др.);
- кортикостероидные гормоны – средства «тяжелой артиллерии», которые применяют лишь в серьезных клинических ситуациях (дексаметазон, преднизолон и др.);
- борьба с имеющимися очагами инфекции (антибиотики, противогрибковые и противовирусные лекарства);
- психотропные лекарства (афобазол, амитриптилин, доксепин, атаракс и др.);
- препараты с живыми микроорганизмами (бифидофилус, пробифор, ламинолакт и др.).
Местное лечение
Местное лечение нейродермита на ногах заключается в прикладывании или нанесении лекарственных препаратов прямо на измененные участки кожи. Доктора подбирают средства, которые помогают устранить зуд, отечность, воспалительную активность, мокнутие. В лечебную схему включают:
- примочки с антисептиками (метиленовым синим, жидкостью Бурова);
- мази и кремы с гормонами, воздействующие на воспалительную активность (флуцинар, локакортен, фторокорт и др.), их следует использовать лишь по рекомендации доктора, так как самолечение может обернуться лекарственной зависимостью и истончением кожи;
- препараты цинка (цинково-салициловая паста, цинокап и др.), которые снижают активность воспаления, оказывают противовоспалительное действие, но, в отличие от гормональных препаратов, не провоцируют атрофию кожи, привыкание и «дерматит отмены»;
- мази с дегтем и/или серой (мазь Конькова, мазь Вишневского, серно-дегтярная мазь и др.), оказывающие противозудное воздействие и подавляющие воспаление;
- заживляющие препараты (пантенол и др.).
Физиотерапия
При планировании комплекса лечения не стоит пренебрегать физиотерапевтическими процедурами. Они могут существенно повысить эффективность местных и системных лекарств. Из всего арсенала имеющихся физиотерапевтических методик при нейродермите применяются:
- светолечение (ультрафиолет, селективная фототерапия, диадинамические токи);
- электросон;
- ванны с хвоей, отрубями, крахмалом, отварами трав (полыни, череды, ромашки).
Нейродермит – это кожное заболевание, которое проявляется воспалением тканей.
Протекает оно хронически с чередованием частых обострений и ремиссий. У большинства пациентов патология развивается на фоне или нарушений нервного характера, но бывают и другие факторы, провоцирующие появление симптомов болезни.
Отчего развивается нейродермит
Распространенными причинами возникновения нейродермита специалисты считают:
- ослабление иммунитета;
- интоксикацию организма;
- воспалительные процессы;
- нарушение обмена веществ;
- заболевания ЖКТ;
- наследственную предрасположенность;
- умственное или физическое истощение;
- плохое питание и нарушение режима дня;
- нервно-психологические расстройства, неврозы, стрессы, депрессии.
Несмотря на разнообразие факторов, провоцирующих развитие нейродермита, дерматологи считают, что болезнь запускает аллергический механизм. При первой встрече с аллергеном организм вырабатывает антитела к новому для себя соединению, но во второй раз антитела соединяются с организмом и разносятся кровотоком ко всем тканям и органам и разрушают мембраны их клеток.
В процессе дегрануляции происходит выброс активных веществ, среди которых находится гистамин. Это вещество вызывает покраснение и уплотнение кожи, повышение местной температуры и чувство зуда или жжения. В случае вторичного инфицирования повышается температура тела.
Поражение нервной системы как причину возникновения нейродермита ученые объясняют дисфункциональностью периферических нервных волокон. Поэтому больного начинает донимать сильный зуд, а на теле появляются высыпания. Желание почесать кожу приводит к ее травмированию, увеличению интенсивности зуда и отечности тканей.
Нейродермит не относится к заразным заболеваниям. Зачастую его первопричиной оказывается генетическая предрасположенность к аллергии. Отреагировать болезнью человеческий организм может на любой раздражитель – от шерсти домашнего питомца до любимого косметического средства.
Нейродермит – разновидности и симптомы
Нейродермит делится на несколько разновидностей. Классификация разработана по критериям «место локализации высыпаний» и «степень распространенности процесса».
![]()
Исходя из этого, заболевание диагностируют по типам:
- Ограниченный. Наиболее часто встречаемая форма нейродермита, захватывающая незначительные участки кожных покровов.
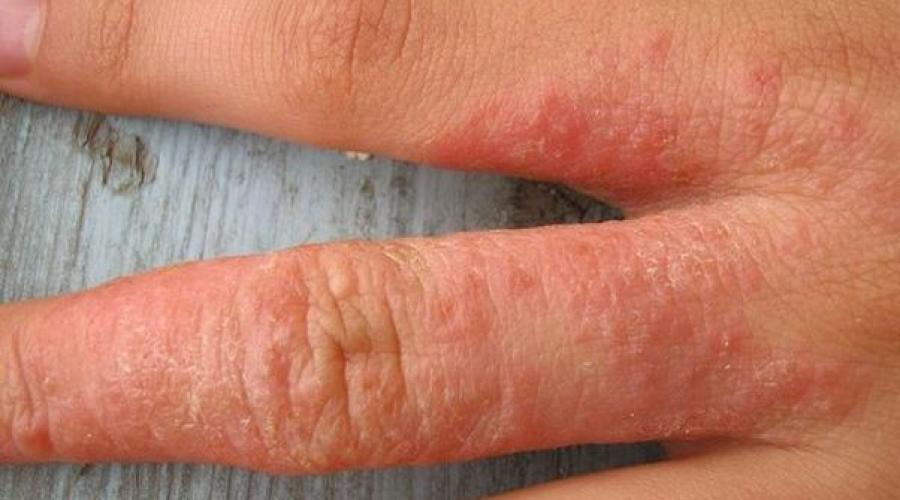
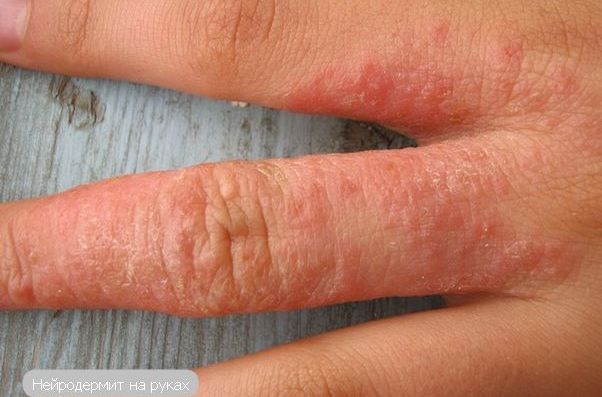
- Диффузный. Патологические элементы выскакивают множественные и занимают большие площади тела. Обычно сыпь локализуется на лице, шее, коленно-локтевых впадинах, руках. Нейродермит на руках является подвидом диффузного нейродермита, его симптомы можно посмотреть на фото (выше), а принципы лечения болезни будут описаны ниже.
- Линейный – затрагивает верхние и нижние конечности.
- Фолликулярный – поражает волосистую часть тела.
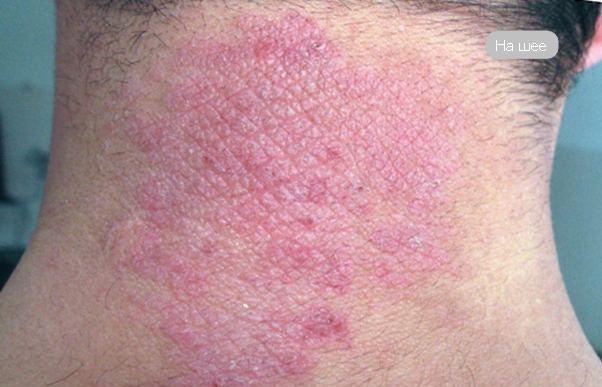
- Псориазиформный – проявляется на шее и голове.
- Гипертрофический – локализуется в паховой зоне.
- Декальвирующий – сыпь образуется на волосистых участках, впоследствии пораженные волоски выпадают.
Основным симптомом острой стадии болезни является нестерпимый зуд, который усиливается в ночное время. Другие признаки появляются позже. Поначалу сыпь напоминает красные пятнышки, папулы и бляшки, склонные к слиянию. Из-за расчесывания тело поражает вторичная инфекция, которая превращает элементы в пустулы – пузырьки с содержимым. Кожные ткани отекают и кажутся одутловатыми.
Внешние признаки нейродермита у взрослых показаны на фото.
На теле больного доктора видят 3 зоны:
У хронических больных в стадии ремиссии зона лихенизации появляется из-за раздражения кожных покровов, т. к. человеку трудно удержаться от расчесывания. На волосяном покрове туловища формируются множественные папулы. Кожа пальцев, ладоней и подошв растрескивается.
Если нейродермит развивается на лице, больной замечает усиленное выпадение бровей и аномальный оттенок век. Цвет кожи меняется вследствие постоянных расчесов. На лбу и щеках образуются бледно-розовые папулы. Зуд в месте их локализации усиливается периодически. Если на щеках появляются яркие пятна, они не имеют четких границ, но постоянно чешутся и начинают шелушиться.
Как выглядит нейродермит на лице, наглядно демонстрирует фото.
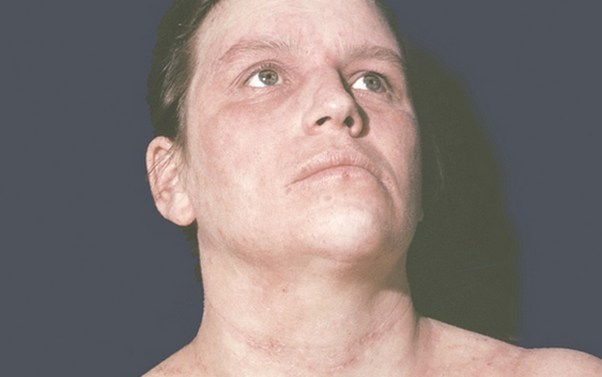
Расчесывание кожи лица опасно присоединением пиококковой инфекции. Поражение пиококком опознается по ярко выраженному серому оттенку лица. Кожа становится сухой и шелушащейся. Чешется она и на проблемных, и на здоровых участках.
Особенности нейродермита у детей
Наиболее часто нейродермит поражает детей-аллергиков. Заболевание развивается не только из-за на пищевые продукты, шерсть или пыльцу. У некоторых малышей предрасполагающим фактором является врожденная непереносимость определенных веществ. Также болезни подвержены дети с неустойчивым психоэмоциональным фоном и проблемами нервной системы.

Как будет проходить лечение нейродермита у детей, зависит от конкретных симптомов. Традиционный вариант течения патологии – один воспаленный очаг (большее количество зон наблюдается реже).
В остром периоде на коже определяется эритематозный участок, который впоследствии трансформируется в причудливую папулу диаметром до 3 мм. Несколько папул сливаются в единый очаг любой формы. По мере прогрессирования патологии начинается мокнутие.
Важными признаками нейродермита у детей считаются:
Зона гиперпигментации достигает нескольких сантиметров и плавно переходит в нормальные ткани. В разном возрасте детей нейродермит ведет себя неодинаково. У грудничков сыпь образуется на шее, лице, разгибательных частях конечностей и волосистой поверхности головы. Ближе к 3 годам заболевание обычно излечивается.
После 2 лет воспалительные изменения на коже у детей наблюдаются в локтевых и подколенных впадинах. Сыпь формируется на шее и на суставных поверхностях – голеностопном или лучезапястном. У подростков очаги нейродермита локализуются на сгибательных участках конечностей, кистях, в области губ и глаз.
Схему лечения нейродермита дерматологи разрабатывают для детей из следующих групп препаратов:
- седативные;
- комплексы с витаминами A, E, B;
- мази-глюкокортикостероиды (Адвантан, Афлодерм, Элоком);
- антигистаминные (Цетиризин, Лоратадин);
- блокаторы гистаминовых рецепторов (Ципрогептадин).
В ходе лечения нейродермита ребенка полезно кормить кисломолочной продукцией, рыбой, мясом птицы, перепелиными яйцами, соевым маслом, авокадо, мультивитаминными соками. Сладости малышу давать запрещено.
Лечение взрослых пациентов от нейродермита
Медикаментозное лечение нейродермита в домашних условиях основано на внутреннем употреблении антигистаминных средств – Цитрин, Эриус, Фексофенадин. Принимают их раз в сутки. Побочных эффектов препараты не вызывают, они делают кожные рецепторы нечувствительными к воздействию гистамина.
Из противоаллергических лекарств также назначают Глюконат кальция и . Для общего оздоровления организма прописывают витамины групп E, A, B. Системные гормоны больному предлагаются на запущенных стадиях нейродермита или при безуспешном применении других средств.
Местная терапия основывается на использовании мазей – от нейродермита хорошо помогают резорциновая мазь и мази с танином и борной кислотой.
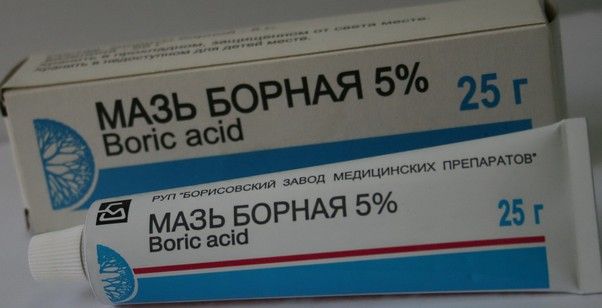
Если эти медикаменты не дают эффекта, врачи рекомендуют слабые гормональные мази – Дермовейт, Синафлан, Целестодерм B, гидрокортизоновую. Стероидный препарат с преднизолоном быстро проникает в кровоток и снимает воспаление. Применяют преднизолоновую мазь до 3 р. в сутки, окклюзионные повязки с нею накладывают по назначению врача.
Если из пустул выделяется экссудат, дерматологи предлагают совершать обработку тела Фторокортом. Основанная на триамцинолоне, эта мазь быстро снимает воспаление и зуд. Гормональный препарат распределяют тонким слоем по коже, иногда накладывают пропитанные веществом повязки. Процедуру выполняют 2 – 3 р. в день, но не более 4 недель.
При осложнении нейродермита бактериальной/ вирусной инфекцией взрослым пациентам назначают антибактериальные мази:
- Симбикорт;
- Оксикорт;
- Гиоксизон;
- Кортикомицин.
Больным с сухой активно шелушащейся кожей назначают Предникарб. Комбинированный препарат содержит мочевину и преднизолон. Мазь смягчает кожу и не допускает ороговелости, снимает воспаление и замедляет выделение жидкости, скапливающейся в пустулах.
Видео: лечение нейродермита.
Лечение нейродермита: народные средства и диета
Народное лечение кожной болезни разрешено проводить после одобрения доктора. Как лечить нейродермит в домашних условиях? Для наружного применения специалисты советуют приготовить мази. По первому рецепту препарат получают из вазелина и прополиса (1: 10). Сначала вазелин разжижают на печи до кипения, затем смешивают с прополисом и остужают. Средство втирают в пораженные участки.
Мазь с натуральным жиром готовят следующим образом:
Жидкость для компрессов при нейродермите готовят из дубовой коры. Берут ее в количестве 5 частей и соединяют с крапивой, кориандром, березовыми листьями, полынью, мятой, льняными семечками. Сбор настаивают в кипятке 1 сутки. На следующий день настоем смачивают марлю и прикладывают компресс.
Если пустулезные элементы разбросаны по всему телу, ускорить лечение помогут ванны. Например, можно смешать картофельный крахмал, измельченные березовые листья и перегородки грецкого ореха (всех по 1 ст. л.). Смесь бросают в воду и принимают ванну 20 минут.
Травяную ванну от нейродермита готовят из следующих компонентов:
- кора дуба – 50 г;
- шалфей – 15 г;
- ягодки рябины – 40 г;
- полевой хвощ – 30 г;
- листья скумпии – 40 г.
Пол стакана образовавшейся смеси проваривают 15 мин. в 3 л воды. Отвар фильтруют и добавляют в ванну.
Целебную жидкость для ванн также можно готовить с отваром душицы, тысячелистника, мать-и-мачехи, подорожника. Но независимо от рецепта после приёма ванны всегда следует смазывать больные участки оливковым/ подсолнечным маслом или свиным топленым жиром.
Видео: народные средства для лечения.
В процессе лечения кожной патологии важно придерживаться правил питания . Диета при нейродермите у взрослых базируется на порционном питании без переедания. В рационе обязательно должны присутствовать свежие овощи с большим количеством клетчатки. Потребление мяса и рыбы необходимо ограничить. Кушать мясо рекомендуется в отварном виде с добавлением зелени – она облегчает усвоение блюд.
Разрешенными продуктами для больных нейродермитом являются:
Нейродермит - неприятное явление, которое не только портит внешний вид кожи, но и самочувствие даже взрослого человека в целом. К счастью, современная медицина довольно успешно борется с болезнями. Даже те, которые являются неизлечимыми, например, нейродермит, успешно вводятся в состояние длительной и стойкой ремиссии. Описываем в статье методы лечения нейродермита, приводим фотографии различных локализаций и видов высыпаний.
Нейродермит – что это?
Нейродермит – хроническое заболевание кожи, спровоцированное внутренними соматическими факторами.
Главными «виновниками» заболевания являются патологии нервной и эндокринной системы. Существует информация о том, что при нейродермите, как при атопическом дерматите, имеет значение наследственный фактор, но пока научных подтверждений этому предположению нет.
Таким образом, человек с патологиями нервной системы и гормональными нарушениями находится в «зоне риска», и для того чтобы у него развернулась клиническая картина заболевания, достаточно единственного провоцирующего фактора, например, стресса. Примечательно, что в роли стресса может выступать не только психологически неприятная для человека ситуация, но и повышенная нагрузка на адаптационные способности организма, например, при резкой смене климата.
Симптомы
Нейродермит – заболевание, характеризующееся следующими симптомами:
- сухая кожа;
- сильный нестерпимый зуд;
- папулы на локтевых и коленных сгибах, с области шеи, половых органов, анального отверстия.
Помимо дерматологических симптомов, заболевание характеризуется эмоциональной лабильностью, то есть, нервной неустойчивостью, раздражительностью, склонностью к депрессиям, астении. Патологию также могут сопровождать и соматические нарушения: резкое падение уровня сахара в крови, нарушение пищеварения.
Положительной стороной кожных заболеваний является то, что заметить их появление можно на самых ранних сроках, а, значит, своевременно обратиться к врачу за надлежащим лечением. Крайне важно показать врачу кожные проявления в момент обострения, поэтому не стоит до визита в поликлинику использовать лекарственные препараты, мази. Это исказит клиническую картину и не даст врачу возможность назначить более точное лечение.
| Фотографии высыпаний при нейродермите на руках |
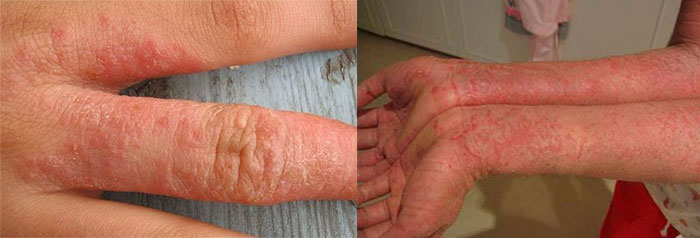 |
Формы и виды заболевания
Классифицировать нейродермит у взрослых можно по нескольким признакам.
По локализации расположения:
- гипертрофический – располагается в паховой области;
- линейный – находится в локтевых и коленных сгибах;
- псориазоформный – локализуется в области головы и шеи;
- фолликулярный – располагается в зоне роста волос, провоцируя их выпадение.
По половому и возрастному признаку:
- диффузный – наиболее часто встречается у детей как результат пищевой аллергии;
- очаговый – с этим типом нейродермита традиционно сталкиваются мужчины.
Отдельно стоит отметить атопический дерматит, который, с одной стороны, является формой данного заболевания, но, с другой стороны, стоит обособленно. Если для остальных типов нейродермита генетический фактор не играет никакой роли, то в случае с атопическим дерматитом на наследственность имеет самое актуальное значение.
Атопический дерматит, в свою очередь, подразделяется еще на три категории, в зависимости от возраста:
- от 2 месяцев до 2 лет;
- от 2 лет до 12 лет;
- от 12 лет и старше.
В каждом возрасте атопический дерматит развивается иначе, имеет отдельные признаки и разную интенсивность течения.
Это интересно! С атопическим дерматитом чаще всего сталкиваются женщины: статистика утверждает, что заболевших женщин в мире вдвое больше, нежели мужчин.
Клиническая картина нейродермита
Нейродермит – хроническое заболевание, которое может рецидивировать под влиянием разных провоцирующих факторов. В период ремиссии наиболее часто признаки высыпаний на коже остаются, например, в области губ.
Обострение обычно дает о себе знать сильным нестерпимым зудом по всему телу или отдельных участков кожи. Человек начинает рефлекторно расчесывать кожу, в результате чего участки кожи отекают, эпидермис утолщается, на нем проступают овальные папулы. Кожа наощупь сухая, ее цвет приближен к серому оттенку.
На фоне заболевания у человека появляется раздражительность, нарушается сон и аппетит. Если нейродермит является хроническим, обострения обычно проходят в демисезонный период.
| Хронический нейродермит |
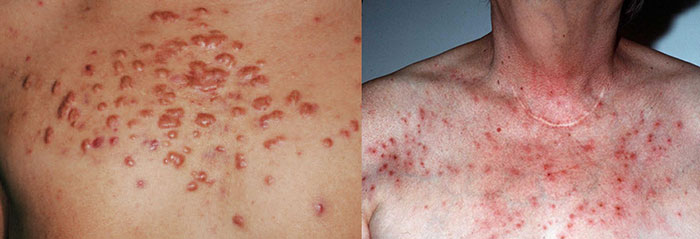 |
Методы диагностики
Лабораторных, инструментальных и функциональных методов диагностики и не существует, поэтому врач ставит диагноз, основываясь на визуальном осмотре пациента.
В некоторых случаях врач предлагает для уточнения диагноза сдать пациенту клинический анализ крови и кровь на иммуноглобулины. Если результаты покажут, что в крови повышено количество эозинофилов и IgE, то диагноз нейродермит можно считать доказанным.
Существует еще метод биопсии, когда фрагмент кожи рассматривается под микроскопом для обнаружения картины, характерной для нейродермита, но на практике к такому методу прибегают крайне редко.
При проведении диагностики очень важно провести дифференциальную диагностику, чтобы не спутать патологию с другими кожными заболеваниями:
- себореей;
- лишаем;
- чесоткой;
- экземой.
В большинстве случаев верный диагноз ставится при первом же посещении дерматолога.
Традиционное лечение нейродермита
Главное в терапии – выяснить, какие факторы являются провокаторами проявления признаков нейродермита.
После выяснения причин назначается план терапии, который включает в себя:
- лечение основного заболевания;
- общее оздоровление и укрепление организма;
- выявление аллергена при помощи специальных тестов.
На состояние кожи очень хорошо влияет диета, которая рекомендуется людям со склонностью к аллергическим реакциям. Для этого исключаются все сильные аллергены: цитрусовые, шоколад, грибы, орехи, а также соленые и копченые блюда. Необходимо составить рацион, который будет составлять растительная и молочная пища.
Важно! Часто провокатором обострения нейродермита является алкоголь, поэтому людям с хронической формой заболевания рекомендуется воздерживаться от принятия спиртных напитков.
Помимо этого необходимо, чтобы врач-дерматолог составил план лечения, в который входят следующие препараты:
- Энтеросорбенты – вещества в виде порошка или геля, которые, проходя через пищеварительный тракт, захватывают все вредные вещества и токсины, и мягко выводят из организма. В качестве лекарства можно использовать активированный уголь, «Энтеросгель», «Полифепан».
- Диуретики – мочегонные хорошо очищают организм, провоцируя обновление лимфатической жидкости, которая «консервирует» в себе различные токсины. Диуретики выводят аллергены из организма вместе с уриной. В качестве примера диуретика можно привести «Верошпирон», «Гигротон», «Леспефлан».
- Антибиотики – при наличии показаний, когда выявлено, что возбудителем процесса нейродермита является бактериальная инфекция. Тип антибиотика подбирается при помощи посева крови.
- Иммуномодуляторы – препараты, которые способствуют укреплению иммунитета для того, чтобы он мог справляться с патологиями. Иммуномодуляторами являются «Иммунал», «Кагоцел», «Ликопид».
Одновременно с внутренним применением нужно лечить высыпания на коже при помощи мазей.
При нейродермите применяется два вида мазей:
- кератопластические (дегтярная, цинковая, серная);
- кортикостероидные («Синалара», «Гидрокортизона», «Оксикортом»).
Кератопластические мази действуют на кожу, размягчая ее и отшелушивая. Таким образом, быстро и не травматично удаляется слой пораженной кожи, а под ней остается здоровая и ровная кожа. Если применение средства совмещалось с использованием препаратов внутреннего применения, то есть, устранялись причины патологии, такое комплексное лечение дает длительный терапевтический эффект.
Кортикостероидные мази являются дерматологическим средством широкого спектра действия. Они устраняют воспаления, зуд, отеки и останавливают патологическое разрастание соединительной ткани.
Кортикостероидные мази обладают более мощным эффектом, но, вместе с тем, имеют целый спектр побочных эффектов, поэтому их применение должно проходить под контролем лечащего врача. Кератопластические мази можно использовать самостоятельно, они продаются в аптеках без рецепта, но применять их важно, не нарушая предписаний инструкции.
И, наконец, хороший эффект при нейродермите имеют процедуры физиотерапии:
- УФ-лечение;
- магнитная терапия;
- лазерное лечение;
- «Дарсонваль»;
- ванны с различным целебным составом.
Лечение нейродермита должно иметь комплексное воздействие: при одновременном устранении первопричин, оздоровлении организма, применении мазей и процедур физиотерапии можно добиться излечения или длительной стойкой ремиссии.
Лечение средствами народной медицины
Кожные заболевания дают большой простор для деятельности в области народной медицины. Однако стоит помнить, что самостоятельно лучше использовать средства, предназначенные для наружного применения, и каждое средство проверять на аллергию.
Рецептов мазей, которые можно сделать самостоятельно, в домашних условиях очень много:
- Смешать в разных пропорциях гусиный жир, пчелиный воск и березовый деготь, тщательно перемешать, довести до кипения и оставить для остывания и загустения.
- Полкило свиного сала растопить на сковороде, процедить и добавить 250 грамм серы.
- В столовую ложку детского крема добавить половину столовой ложки сока чистотела.
Мази нужно использовать на чистую кожу, предварительно вымытую с мылом, обезжиривающим кожу. Использовать их нужно 2-3 раза в день. В том случае, если появится покраснение, чувство покалывания, мазь нужно смыть и больше не использовать.
Важно! Перед тем, как использовать любой рецепт народной медицины, нужно проконсультировать с врачом и показать ему рецепт. Если врач назначит другие средства для наружного применения, фармацевтические и «народные» составы могу конфликтовать друг с другом.
Хороший эффект дают травяные ванны или обтирания травяными растворами. Для приготовления ванны нужно приготовить отвар в кастрюле, а после перелить в ванну, наполненную водой. Лечебная ванна не должна быть слишком горячей: ее температура должна быть чуть выше температуры поверхности тела.
Аналогичным образом делаются растворы для обтираний, только после приготовления раствор нужно процедить и остудить. А после наносить на пораженные участки кожи при помощи губки или ватного спонжа.
Травы для приготовления можно купить в аптеке или заготовить летом самостоятельно:
- полынь;
- кору дуба;
- листья березы;
- цветы ромашки;
- зверобой;
- череду;
- чистотел;
- душицу.
Также полезно делать ванны из глины. Упаковку сухой глины можно купить в аптеке или косметическом магазине, растворить в наполненной водой ванне, добавить равное глине количество морской соли. Принимать ванну нужно каждый вечер по 20 минут. Для лечения дерматологических заболеваний лучше всего подходит голубая глина.
Профилактика
Профилактика нейродермита выглядит так же, как и профилактика любого заболевания. Правильное сбалансированное питание, умеренные физические нагрузки, закаливание и повышение иммунитета, избегание стрессов. Дерматологи советуют людям, склонным к дерматологическим заболеваниям, носить одежду из натуральных материалов, не раздражающих кожу, чтобы не спровоцировать развитие болезни.
Также не стоит подвергать кожу в период ремиссий и обострений любым раздражителям, например, делая пилинги, скрабы, используя кремы с маркировкой «для похудения», в состав которых входят раздражающие кожу вещества – перец, корица, ментол. И, наконец, чувствительную кожу важно оберегать от высоких и низких температур.
Наверняка многие из читателей хотя бы единожды сталкивались с неожиданным появлением сыпи, покраснения, зуда на там или ином участке кожи; такие симптомы особенно часто возникают в зимний и весенний период, когда организм ослаблен, а также после длительных периодов интенсивных нагрузок - психологических или эмоциональных. Вполне вероятно, что причиной возникновения подобных проявлений является именно нейродермит - заболевание аллергической природы, которое часто бывает спровоцировано неврологическими факторами.
Нейродермит - это патологическое раздражение кожи, сопровождающееся болезненностью кожных покровов, появлением мелкой узелковой сыпи и другими наружными симптомами. Одной из характерных особенностей нейродермита является его способность поражать практически любой участок кожи. В некоторых случаях сыпь и краснота распространяются буквально по всему телу, однако чаще всего локализуются в одной области. Одной из наиболее распространенных форм этого заболевания является нейродермит на ногах.
Причины нейродермита на ногах
Почему возникает нейродермит на ногах?Хотя заболевание чрезвычайно распространено и давно приковывает к себе пристальное внимание исследователей, механизм возникновения нейродермита все еще не изучен до конца. Существует две основных теории, объясняющих причины этого заболевания:
- Неврогенная
- Аллергическая
Согласно этой теории нейродерматит возникает вследствие утраты кожей нормальной способности адаптироваться к различным факторам окружающей среды, в обычных условиях не вызывающим никаких патологических реакций. Согласно утверждениям сторонников неврогенной версии нейродермит представляет собой ни что иное, как невроз кожи, вызванный сбоем в работе нервной системы. В пользу этой теории говорит тот, факт, что пациенты с нейродермитом также часто страдают от различных расстройств вегетативной нервной системы, которые проявляются в виде нарушений процесса терморегуляции и выделения кожного сала и пота, обострения пиломоторных рефлексов и других. Для нейродермита также характерно развитие бессонницы, апатии, утомляемости, раздражительности и иных неврологических симптомов, хотя в некоторых случаях они носят вторичный характер и бывают вызваны дискомфортом из-за жжения и болезненности кожи.
Эта теория отводит центральное место в патогенезе нейродермита другим факторам, а именно - наследственной предрасположенности к аллергии. Согласно аллергической теории сыпь и прочие симптомы нейродермита являются не чем иным как симптомами патологического иммунного ответа, возникающего в результате проникновения в организм раздражающих агентов, таких как пыльца или шерсть домашних животных. Эту теорию подтверждает многое. Нейродермит часто встречается у людей, страдавших в детстве от аллергической экземы, у тех, кто переживал эпизоды других аллергических заболеваний - крапивницы, бронхиальной астмы, вазомоторного ринита. Пациенты с диагнозом «нейродермит» нередко бывают подвержены аллергии на различные медикаменты и пищевые продукты. Кроме того, покраснение и сыпь могут возникать на самых разных участках тела, что говорит о системном типе реакции на раздражитель.
Помимо основных причин можно выделить и множество других факторов, способствующих развитию нейродермита:
- Различные нарушения функций центральной нервной системы
- Хронические заболевания органов желудочно-кишечного тракта и других органов и систем
- Интоксикация организма, вызванная инфекционным заболеванием, приемом медикаментов, вредными факторами окружающей среды
- Длительные периоды депрессии, стресса, нервного и физического переутомление
- Несбалансированное, избыточное или недостаточное питание
- Наследственная предрасположенность
- Наступление менопаузы, прием оральных контрацептивов, лактация и беременность, заболевания и расстройства в работе желез внутренней секреции, другие нарушения в работе гормональной системы
Наконец, говоря о причинах нейродермита, нельзя не упомянуть и об аллергенах, которые способны вызывать подобную реакцию. К наиболее распространенным из них относятся домашняя пыль и пыльца растений, пищевые продукты (в первую очередь цитрусовые, рыба, мед, молочные продукты), медикаменты (например антибиотики), косметика, некоторые ткани (особенно синтетические). Нейродермит на ногах также провоцирует ношение тесной одежды или обуви.
Нейродермит на ногах: симптомы
Говоря об особенностях проявления нейродермита в области ног, следует упомянуть характерную локализации. В зависимости от этого фактора исследователи выделяют несколько видов нейродермита, однако нейродермит на ногах в подавляющем большинстве случаев относится к линейному или ограниченному типу. Это значит, что высыпания носят локализованный характер и нередко образуют большие по площади, протяженные участки поражения кожи. Чаще всего симптомы возникают на сгибательной поверхности ног, на внутренней стороне бедра, в подколенных ямочках; однако могут затрагивать и другие участки, например, стопы. Диссеминация (распространение) процесса по всей поверхности ног и на другие участки тела происходит лишь в редких случаях и только при возникновении благоприятных условий, таких как стресс, переохлаждение или простуда.
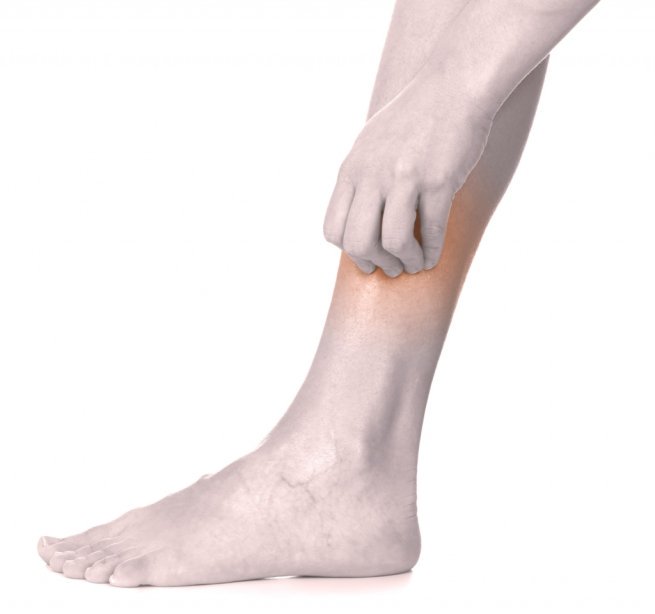 Какие симптомы нейродермита на ногах?
Какие симптомы нейродермита на ногах?
Наиболее характерными наружными симптомами нейродермита являются:
- Высыпания (чаще всего узелкового характера).
- Воспаление и покраснение кожи.
- Зуд, жжение, чувствительность и болезненность различной степени, от слабо выраженной до едва терпимой.
- Сухость и шелушение кожи, появление трещин.
- Утолщение и огрубление кожи.
- Изменение цвета, потемнение кожи, появление пигментных пятен.
- Образование расчесов, язв, корочек.
Фото нейродермита на ногах помогут вам составить впечатление об этом заболевании.
Пациенты, страдающие от нейродермита, также нередко жалуются на такие симптомы как вялость и апатия, склонность к быстрому переутомлению, раздражительность или подавленность, бессонница, утрата аппетита.
Атопический дерматит и нейродермит: отличия
Эти заболевания имеют общие черты. Атопический дерматит – более широкое понятие, проявляющее себя в детском возрасте в качестве диатеза, а во взрослом – в виде нейродермита.
Распространенность атопического дерматита и нейродермита
Нейродермит – одно из часто встречающихся кожных заболеваний, поражающее ноги, руки, спину, пах. Типичное проявление болезни – сильный зуд кожи и мелкие сухие высыпания. В отличие от экземы и других дерматологических патологий, нейродермит характеризуется мономорфизмом элементов сыпи без мокнутия.
Из-за ухудшения экологической обстановки, неправильного питания и общего снижения защитных сил организма за последние 30 лет случаи появления болезни среди населения городов участились в несколько раз. Нейродермит диагностируют примерно у 15-20% детей дошкольного и школьного возраста, а также у 10-15% взрослого населения.
У кого есть склонность к нейродермиту (атопическому дерматиту)?
Наследственность играет важную роль в механизме развития нейродермита. В большинстве случаев у родителей или близких родственников пациента, страдающего от данной патологии, обнаруживаются кожные проявления болезни, а также некоторые атопические заболевания. Вероятность того, что болезнь передастся ребенку по наследству, составляет от 55 до 80% (в случае, если болен один или оба родителя соответственно).
В каком возрасте появляются симптомы нейродермита?
Дерматит в большинстве случаев проявляет себя до 12-летнего возраста. Первые признаки поражения чаще всего обнаруживаются на первом году жизни (в 60% случаев), от 1 года до 5 лет (в 30%) и почти не появляются у взрослых.
Чем лечить нейродермит на ногах?
Для избавления от причин и симптомов заболевания используется широкий спектр медицинских средств и препаратов:
- Местные средства: цинковая или дерматоловая мазь, средства на основе березового дегтя, болтушка, крем с ментолом. Помогают подсушить язвы и уменьшить зуд, обеззараживают поверхность кожи и препятствуют инфицированию.
- Активированный уголь, Полипефан и другие сорбенты. Способствуют связыванию и выведению токсичных веществ, которые могут быть причиной загрязнения организма и развития патологических аллергических реакций.
- Антигистаминные препараты: Супрастин, Диазолин, Тавегил. Средства из этой группы применяются главным образом для уменьшения зуда, болезненности, воспаления, которые являются основными источниками дискомфорта у пациентов, страдающих от нейродермита.
- Успокоительные средства: различные препараты брома, настойка валерианы, Седуксен, Стугерон. Помогают справиться с неврологическими симптомами: беспокойством, раздражительностью, бессонницей.
- Антибиотики и наружные антибактериальные средства. Повреждение кожи, возникающие при нейродермите, делает ее уязвимой для различных грибковых и бактериальных инфекций, которые нередко осложняют течение заболевания. Применение антибиотиков и антибактериальных мазей по назначению врача позволяет устранить инфекцию.
Помимо лекарственной терапии большое значение при лечении нейродермита на ногах имеет своевременное выявление аллергена и прекращение контакта с ним, а также поддержание здорового образа жизни. Полноценное питание, умеренная физическая активность и здоровый сон помогают укрепить защитные силы организма и ускорить выздоровление.
На весь период заболевания пораженная кожа нуждается в особом уходе, тщательном, но бережном очищении и дополнительном питании. Для этих целей можно использоваться косметические , содержащие натуральные действующие вещества растительного происхождения. Средства «Ла-Кри» не вызывают аллергии и помогают избавиться от наиболее неприятных симптомов нейродермита.