Почечная аг. Современное лечение почечной гипертензии. Когда проводят гипотензивную терапию
© Использование материалов сайта только по согласованию с администрацией.
Колесник Инна Иосифовна, семейный врач, Таллин
Почечная гипертензия (гипертония) имеет свои характерные признаки: артериальное давление 140/90 мм ртутного столба и выше, диастолическое стойко увеличено, болезнь начинается в молодом возрасте, консервативное лечение малоэффективно, течение часто злокачественное, прогноз в основном негативный. Сосудистая форма – реноваскулярная гипертензия, она же вазоренальная, составляет 30% всех прецедентов быстрого прогрессирования заболевания, и в 20% лекарства против неё неэффективны.
Классификация
Почечные гипертензии (ПГ) разделяют на три группы:
- Паренхиматозная: развивается при заболеваниях с повреждением тканей почек (паренхимы), таких как пиело- и гломерулонефрит, почечный поликистоз, туберкулёз, системные болезни соединительной ткани, нефропатия беременных. Все пациенты с такими недугами входят в группу риска по ПГ.
- Вазоренальная гипертензия (реноваскулярная): причина повышения давления – изменение просвета почечных артерий вследствие , или аневризмы (локального расширения), либо пороков развития сосудистой стенки. Среди детей до десятилетнего возраста, почти 90% почечных гипертензий относятся именно к реноваскулярной форме; у пожилых на её долю приходится 55%, а в категории пациентов с хронической почечной недостаточностью – 22%.
- Смешанная нефрогенная артериальная гипертензия: рассматривается как следствие сочетания паренхиматозного поражения почек с изменёнными артериями – при нефроптозе (опущении почек), опухолях и кистах, врождённых аномалиях почек и их сосудов.
Механизмы развития заболевания
Функция почек – фильтрация артериальной крови, выведение излишков воды, ионов натрия и продуктов обмена. Механизм прост и известен из физики: диаметр «приносящего» сосуда больше, чем «выносящего», за счёт этой разницы и создаётся давление фильтрации. Процесс происходит в почечных клубочках, затем «очищенная» артериальная кровь вновь возвращается в артерию. Такой нонсенс даже получил своё название – чудесная артериальная сеть (лат. retemirabile), в отличие от системы сосудов печени, образующих тоже чудесную, но уже венозную сеть.
Пусковой момент для старта нефрогенной артериальной гипертензии – снижение притока крови к почкам и нарушение клубочковой фильтрации.

Патологии сердечно-сосудистой системы занимают первое место среди причин повышенной смертности среди работоспособного населения. Диагноз «гипертоническая болезнь» устанавливается врачом кардиологического профиля и требует пожизненной медикаментозной терапии, соблюдения специфической диеты и двигательного режима.
Выделяют различные виды артериальной гипертензии, одним из наиболее опасных видов считается почечная гипертония. Уровень артериального давления (АД) образуется на основе взаимодействия сердечной мышцы, сосудистого сопротивления и работы почек. Именно о почечной этиологии гипертонии пойдет речь в этой статье, разберем причины ее появления, методы диагностики и лечения.
Почечная гипертония – что это такое?
Современная медицинская классификация выделяет первичную и вторичную артериальную гипертонию. Гипертония почечной этиологии является вторичной и связана с первичными поражениями почечного кровотока и работы юкстагломерулярного аппарата. Статистика утверждает, что более чем у пяти процентов людей с наличием повышенного внутрисосудистого давления патология связана именно с нарушением работы почек.
Физиология человеческого организма устроена таким образом, что именно почки способны повысить давление благодаря снижению выведения через мочевыводящие пути воды и молекул соли. Увеличение объема циркулирующей крови за счет жидкого компонента позволяет восстановить показатели АД в случае его патологического снижения и наоборот.
Почечная гипертензия – это разновидность артериальной гипертонии, которая развивается при заболеваниях почек
Причины, симптомы и специфика почечной гипертонии
При возникновении некоторых заболеваний физиологические механизмы нарушаются, и возникает стойкое повышение артериального давления.
К патологиям, способным вызвать вторичную почечную гипертонию относятся такие:
- хронические или острые воспалительные процессы в системе почечного фильтра;
- поликистизное поражение почек;
- туберкулезная контаминация почечной ткани;
- гидронефроз;
- амилоидоз;
- нарушения работы почечной ткани, вызванное сдавливанием паренхимы увеличенной плодом маткой у женщин;
- врожденное или приобретенное сужение почечных артерий;
- общесистемные соединительнотканные патологии.
Специфика почечной гипертонии связана с механизмом ее возникновения, из-за задержки в организме воды повышается не только постнагрузка на миокард, но и преднагрузка, что проявляется повышением не только систолического, но и диастолического давления. Параллельно обычно наблюдается присутствие болевого синдрома в области поясницы, что связано с первичным заболеванием, вызвавшим развитие гипертензии.
Почечная артериальная гипертензия имеет характерные признаки
Выделяют как специфические, так и неспецифические клинические проявления этого заболевания. К общим относятся такие:
- снижение работоспособности;
- появление постоянной головной боли;
- рост частоты сердечных сокращений;
- появление чрезмерной отечности нижних конечностей и лица;
- синюшная окраска периферических тканей, покраснение склер;
- повышенная раздражительность.
К более специфическим симптомам почечной гипертонии относят:
- рост систолических и диастолических показателей артериального давления;
- появление болей в области поясницы;
- уменьшение суточного количества мочи;
- повышение температуры;
- нарушение зрения;
- шум при аускультации в зоне проекции ответвления почечных артерий;
- наличие различных показателей АД на правой и левой конечности.
В чем опасность заболевания?
Повышение внутрисосудистого давления опасно значительным ростом риска развития поражения так называемых органов-мишеней. К ним относятся сосуды головного мозга, сердечной мышцы, легких и даже артерии сетчатки. В случае отсутствия должного лечения при гипертензии, может возникнуть отек легочной ткани, геморрагический инсульт головного мозга, инфаркт миокарда или кровоизлияние в сетчатку. Почечная гипертония имеет больший риск возникновения подобных осложнений, так как она носит более постоянный характер, а также при ее наличии, повышается не только систолический показатель, но и диастолический.
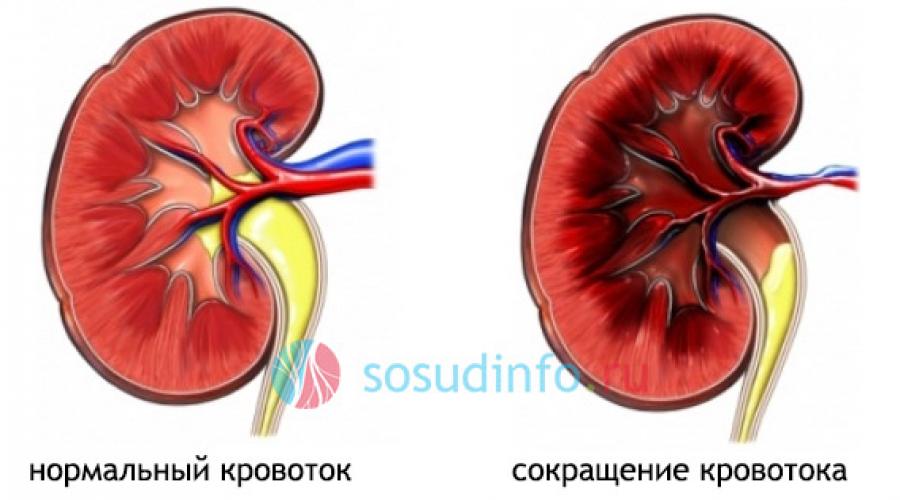
Из-за различных патологий в почках происходит снижение нормального поступления крови к данному органу
Злокачественная почечная гипертония
Современная классификация почечной гипертонии выделяет доброкачественную и злокачественную форму заболевания. Наиболее агрессивным и опасным считается злокачественное течение патологии, так как при ее возникновении показатели АД превышают 220 на 130 мм рт. ст. Параллельно наблюдается поражение сосудов сетчатки третьей-четвертой степени и некроз артериол почечной паренхимы.
Вторая патология выявляется при помощи забора материала для биопсии. Обычно диагноз устанавливается, не основываясь на такой травматичной процедуре, достаточно выявить указанные цифры АД и наличие поражения органов-мишеней. Еще одной опасной особенностью этой формы патологии является быстрое прогрессирование. В некоторых клинических случаях наблюдается стойкое повышение показателей давления с нормальных до критических на протяжении одних-двух суток.
Ранее такие больные жили не более одного года, но с появлением эффективных лекарственных средств, оказывающих влияние на артериальное давление, уже пятилетняя выживаемость превысила восемьдесят процентов. Большинство смертельных исходов связаны с развитием тяжелой ишемии сердечной мышцы.
Доброкачественная почечная гипертония
Доброкачественная форма повышения артериального давления, вызванная нарушением работы почек, характеризуется наличием повышенных показателей при тонометрии. Отличие от злокачественной заключается в отсутствии резких скачков, способных привести к поражению органов-мишеней. Такая форма заболевания тяжело поддается купированию при помощи гипотензивных препаратов.
При доброкачественной форме проявления менее выражены, динамика недуга постепенная
Классическими симптомами доброкачественной почечной гипертонии являются:
- головокружение;
- шум в ушах;
- приступы тревожного состояния;
- одышка;
- слабость.
Диагностика и лечение почек при гипертонии
Определить наличие заболевания может только специалист терапевтического профиля. После появления вышеперечисленных симптомов следует незамедлительно обратиться к врачу для проведения полноценной диагностики. Из-за длительного пренебрежения своим здоровьем и несерьезного отношения к состоянию своего организма, люди часто доводят свои болезни до тех стадий, когда стандартная консервативная терапия уже малоэффективна.
Для того чтобы предупредить подобные явления, следует регулярно проходить профилактические осмотры у своего семейного врача.
Для выявления диагноза «почечная гипертония» доктор применяет такие диагностические методы:
- проведение расспроса по поводу жалоб;
- объективный осмотр, во время которого производится определение показателей АД, пальпация и перкуссия;
- выясняется наличие отягощенного семейного анамнеза.
Обязательно врач назначает ультразвуковое исследование почек, такой метод дает представление о размере, конфигурации, аномалиях строения самого органа
Для подтверждения диагноза и проведения дифференциальной диагностики, используются такие методы:
- общий клинический анализ крови и мочи;
- ультразвуковая диагностика почек и органов малого таза с определением кровотока в указанной области по методике, использующей эффект Доплера;
- урографическое исследование;
- сцинтиграфия;
- магнитно-резонансная или компьютерная томография;
- на заключительном этапе для установления точного диагноза показано произведение биопсии почек.
Препараты для лечения почечной гипертонии
Для лечения почечной гипертензии, применяются как хирургические, так и медикаментозные методы. Терапия при помощи препаратов является более щадящей и консервативной. Развитие фармацевтической отрасли позволило получить большое количество эффективных средств.
К ним относятся ингибиторы ангиотензинпревращающего фермента, они способны угнетать работу юкстагломерулярного аппарата и нормализировать уровень АД, к ним относятся:
- «Каптоприл»;
- «Эналаприл»;
- «Фозиноприл».
Хирургическое лечение
Более радикальным методом коррекции состояния таких больных считается оперативное вмешательство. Оно является эффективным при стенозе почечных артерий, в этом случае производят баллонную ангиопластику, что восстанавливает нормальный почечный кровоток и стабилизирует показатели АД. Хирургические методы применяются также при развитии опухолей, кист и других тел, сдавливающих сосуды почки или ее паренхимы.
Профилактика гипертонии при заболеваниях почек
На сегодняшний день не существует специфических методов профилактики почечной гипертонии. К неспецифическим методам относят:
- соблюдение здорового образа жизни;
- занятия спортом;
- соблюдение диеты с небольшим содержанием соли до 5 грамм;
- избавление от избыточной массы тела;
- лечение основных заболеваний, способных вызвать поражение сосудов и паренхимы почек.
Почки осуществляют фильтрацию крови, выводят избыточное количество жидкости, продукты распада и вредные вещества, случайно попавшие в кровоток.

Нормальное и нарушенное кровоснабжение почки
При нарушении водно-электролитного баланса и угнетения депрессорной системы орган начинает функционировать неправильно: приток плазмы снижается, вода и натрий задерживаются, провоцируя отечность. Из-за избытка ионов натрия разбухают стенки артерий. Сосуды становятся более чувствительными.
Почечные рецепторы начинают синтезировать избыточное количество фермента ренин, который трансформируется в ангиотениз, а потом – в альдостерон. Эти элементы отвечают за сосудистый тонус, уменьшают просвет артерий и приводят к росту давления.
 В норме нижнее (почечное) давление находится в пределах 60-90 мм рт. ст
.
В норме нижнее (почечное) давление находится в пределах 60-90 мм рт. ст
.
Верхний показатель тонометра при этом не должен превышать отметку 140 мм рт. ст. При почечного генеза АД может повышаться до 250/150-170 мм рт. ст.
Также результаты замера на разных руках существенно отличаются. Но на основе одного признака и жалоб больного установить причину недуга невозможно. Поэтому проводят ряд дополнительных .
Если в анамнезе пациента или его родственников были почечные заболевания, в первую очередь оценивают работу почек. Для этого делают анализ урины. Кровь из вены позволяет выявить ферменты, которые повышают АД.
 Также врач направляет пациента на ультразвуковое исследование почек с целью выявления (исключения) новообразований, воспалительного процесса.
Также врач направляет пациента на ультразвуковое исследование почек с целью выявления (исключения) новообразований, воспалительного процесса.
При подозрении на злокачественную опухоль требуется проведение МРТ, КТ и биопсии. Степень функционирования органа оценивают при помощи радиоизотопной реографии.
Экскреторная урография дает возможность проверить, в каком состоянии находятся пути мочевыведения. Показаны ангиография с контрастом, допплероангиография. Также обследуют глазное дно, поскольку при такой патологии происходят изменения в сетчатке.
Классификация почечной гипертензии
Факторами развития почечной гипертензии являются:

- патологии мозгового либо коркового вещества органов системы мочевыделения;
- васкулит;
- нефрит;
- гломерулонефрит;
- пиелонефрит хронического течения;
- диабетическая нефропатия;
- гипоплазия почечной артерии;
- дисплазия;
- наличие конкрементов в почках;
- аномалии в развитии аорты;
- артериовенозная фистула;
- аневризма;
- атеросклероз;
- стеноз почечных сосудов при нефроптозе;
- тромбоз (эмболия);
- длительная компрессия артерий.
Чтобы избежать повышения диастолического давления, все болезни почек и сосудов нужно лечить своевременно.
При пиелонефрите паренхиматозная ткань поражается в 45% случаев.
Лечение народными средствами
Медикаментозное лечение
Для лечения почечной гипертензии применяют разные аптечные средства. Чтобы подобрать эффективную схему лечения, доктору необходимо установить причину патологии. Специалист учитывает размер клубочковой фильтрации.

Таблетки Каптоприл
Терапия направлена на:
- решение основной проблемы, негативно влияющей на работу почек;
- снятие болевого синдрома;
- укрепление защитных сил организма.
При почечном давлении обычно применяют такие :

В терапии почечной гипертензии надо придерживаться нескольких важных правил:
- не снижать АД резко. Это может спровоцировать нарушение функционирования почек;
- понижать давление стоит несильно, до приемлемого уровня;
- устранять факторы, которые ухудшают клиническую картину и приводят к почечной недостаточности;
- усиливать почечную функцию.
Терапия обычно длительная, препараты принимаются без перерыва. Если начать лечение своевременно, давление нормализуется и не приведет к развитию .
Главной опасностью патологии является то, что она быстро прогрессирует, способна поражать сердце, мозг. Поэтому с болезнью нужно бороться максимально быстро. Бывает, что . Тогда проводят гемодиализ, баллонную ангиопластику, нефрэктомию, трансплантацию донорского органа.
Запрещается подбирать препараты самостоятельно. Это опасно серьезными осложнениями. Важно четко соблюдать все рекомендации доктора.
Видео по теме
О симптомах и лечении почечной гипертонии в видео:
Повышается почечное давление по разным причинам. Выявить заболевание легко по характерным симптомам и путем прохождения полной диагностики.
Лечение должно быть направлено на устранение первопричины патологии и восстановление нормального функционирования органа. Для этого применяют медикаменты и народные методы. В любом случае терапию подбирает врач.
Почечная гипертензия – недуг, обусловленный нарушениями работы почки и ведущий к устойчивому повышению артериального давления. Лечение его длительное и обязательно включает диету. Артериальная гипертензия любого характера относится к наиболее распространенным сердечно-сосудистым недугам. 90–95% составляет собственно гипертоническая болезнь. Оставшиеся 5% приходятся на долю вторичных, в частности, на почечную гипертензию. Ее доля достигает 3–4% всех случаев.
Почечная гипертензия
Повышение кровяного давления вызывается нарушением каких-либо факторов, регулирующих деятельность сердца. Причем вызывается гипертоническая болезнь эмоциональным перенапряжением, которое, в свою очередь, нарушает работу корковой и подкорковой регуляции и механизмов контроля над давлением. Соответственно, изменения в работе почек, обусловленные повышением давления, являются вторичными.
Задача почек – фильтрация крови. Возможность эта обусловлена разницей в давлении входящей и выходящей крови. А последнее обеспечивается сечением сосудов и разницей в артериальном и венозном давлении. Очевидно, что при нарушении этого равновесия механизм фильтрации также будет разрушаться.
При увеличении артериального давления объем крови, поступающей в почки, тоже заметно увеличивается. Это нарушает работу органа, поскольку не дает возможности профильтровать такое количество, чтобы вывести все вредные вещества.
В результате жидкость накапливается, появляются отеки, а это приводит к накоплению ионов натрия. Последние делают стенки соусов восприимчивыми к действию гормонов, требующих сужения сечения, что приводит к еще большему повышению давления.
Поскольку в таком режиме работать сосуды не могут, для их стимуляции вырабатывается ренин, что опять-таки ведет к задержке воды и ионов натрия. Тонус почечных артерий при этом растет, что приводит к склерозированию – отложению бляшек на внутренних стенках сосудов. Последнее мешает нормальному поступлению крови и вызывает гипертрофию левого желудочка.
Кроме того, одна из функций почки – выработка простагландинов, гормонов, регулирующих нормальное АД. При дисфункции органа синтез их снижается, что способствует дальнейшему увеличению давления.
Почечная гипертензия – не самостоятельный недуг, а следствие какого-то другого первичного заболевания. Опасна она тем, что приводит к почечной и сердечной недостаточности, атеросклерозу и другим тяжелым заболеваниям.
На видео о том, что из себя представляет почечная гипертензия:
Классификация
Нарушения в работе почечных артерий могут появляться практически при любом заболевании почек. Однако современная классификация выделяет 3 основные группы.
Ренопаренхиматозные – причиной выступает поражение паренхимы. Это оболочка органа, состоящая из коркового и мозгового слоя. Ее функция – регуляция накопления и оттока жидкости. При нарушениях в ее работе, появляется обратный артериальный кровоток, отечность, в кровь и мочу попадает белок.
Вызывают диффузные изменения в паренхиме следующие недуги:
- красная волчанка, склеродермия и другие системные заболевания;
- пиелонефрит и гломерулонефтрит – наиболее распространенные причины;
- мочекаменная болезнь;
- почечный туберкулез;
- диабет;
- как врожденные, так и приобретенные.
Причиной может стать и постоянно действующий механический фактор – сдавливание мочевыделительных путей, например.
Реноваскулярные – при этом сечение одной или нескольких артерий уменьшается на 75% .
Двухсторонний стеноз – собственно сужение сосуда, или стеноз одного органа очень быстро вызывает почечную недостаточность. К счастью, реноваскулярная гипертензия нераспространенна: всего 1–5% от всех случаев. Однако именно она чаще всего приводит к злокачественному течению недуга.
Причинами реноваскулярной гипертензии выступают:
- атеросклероз – в 60–85%, особенно в старшей возрастной группе;
- аномалия развития кровеносных сосудов; механическое сдавливание – опухоль, гематома, киста, приводят к тому же результату.
Отличительным признаком этой группы является низкая эффективность гипотензивных средств даже при очень высоком давлении.
Смешанные – сюда входят любые комбинации повреждений паренхимы и сосудов. Причиной могут служить кисты и опухоли, нефроптоз, аномалии артериальных сосудов и другое.
Причины и механизм развития
Факторов, воздействующих на состояние и работу сердечно-сосудистой системы довольно много. Большинство из них может привести к повышению или понижению АД.
По отношению к почечной гипертензии выделяют 3 основные причины:
- Задержка ионов натрия и воды – обычный механизм формирования гипертензии при поражении паренхимы. При увеличении количества приходящей крови, в конце концов, приводит к нарушению фильтрации и своеобразному внутреннему отеку. Увеличивается объем внеклеточной жидкости, который провоцирует увеличение АД. Вместе с водой задерживаются ионы натрия.
В ответ увеличивается выработка дигиталисподобного фактора, который уменьшает реабсорбцию натрия. Но при заболевании почек гормон вырабатывается чересчур активно, что приводит к гипертонусу сосудов и, соответственно, повышает давление.
- Активизация РААС ренин-ангиотензин-альдостероновой системы. Ренин – один из гормонов, способствующих расщеплению белка, и сам по себе на состояние сосудов влияния не оказывает. Однако при сужении артерий выработка ренина увеличивается.
Гормон вступает в реакцию с α-2-глобулином, вместе с которым и образует чрезвычайно активное вещество – ангиотензин-II. Последний заметно повышает величину АД и провоцирует усиленный синтез альдостерона.
Альдостерон способствует всасыванию ионов натрия из межклеточной жидкости в клетки, что приводит к набуханию стенок сосудов, а, значит, к уменьшению сечения. К тому же он увеличивает чувствительность стенок к ангиотензину, что еще больше усиливает сосудистый тонус.
- Угнетение депрессорной системы почек – выполняет депрессорную функцию мозговое вещество органа. Активность ренина, ангиотензина и альдостерона вызывает выработку калликреина и простагландинов – веществ, активно выводящих натрий, в частности, из гладких мышц кровеносных сосудов. Однако возможности надпочечников не безграничны, а при пиелонефрите или других видах заболеваний весьма ограничены. В итоге депрессорные возможности органа исчерпываются, а постоянное высокое давление превращается в норму.
Признаки и симптомы
Почечная артериальная гипертензия — трудно диагностируемое заболевание из-за невнятного характера симптомов. К тому же картина усложняется за счет других болезней: пиелонефрита, кисты, сердечной недостаточности и так далее.
К общим признакам, свойственным почечной гипертензии, относят:
- резкое увеличение давления без видимых причин – 140/120 является «стартовой точкой»;
- боль в районе поясницы, не зависящая от физических усилий;
- отечность рук и ног;
- тупая головная боль, как правило, в затылочной части;
- раздражительность, панические атаки;
- обычно недуг сопровождается расстройством зрения, вплоть до его потери;
- слабость, возможно одышка, тахикардия, головокружения.
Спутать почечную гипертензию с другим заболеванием довольно просто. Но, учитывая, что именно этот недуг в 25% случаях принимает злокачественный характер, установка правильного диагноза как нельзя более актуальна.
Более характерными признаками артериальной гипертензии почечного генеза, которые, однако, можно установить только при врачебном осмотре, являются состояние левого сердечного желудочка, величина диастолического давления и состояние глазного дна. Из-за нарушения в кровообращении глаза последний признак позволяет диагностировать болезнь даже при отсутствии всех других симптомов.
По отношению к совокупности этих признаков различают 4 симптоматические группы гипертензии.
- Транзиторная – патология левого желудочка не выявляется, увеличение АД имеет непостоянный характер, изменения глазного дна также непостоянны.
- Лабильная – увеличение давления непостоянно и носит умеренный характер, однако самостоятельно уже не нормализуется. Сужение сосудов глазного дна и увеличение левого желудочка выявляются при обследовании.
- Стабильная – давление постоянно высокое, но гипотензивная терапия эффективна. Увеличение желудочка и нарушение сосудов носят значительный характер.
- Злокачественная – АД высокое и устойчивое – около 170– Недуг развивается стремительно и приводит к поражению сосудов глаз, мозга и сердца. К обычным симптомам добавляются признаки нарушения ЦНС: рвота, сильное головокружение, расстройство памяти, когнитивных функций.
Диагностика
 Поводом к обследованию обычно является повышение АД и сопутствующие симптомы. При отсутствии последних – например, при вазоренальной гипертензии, болезнь может быть обнаружена случайно.
Поводом к обследованию обычно является повышение АД и сопутствующие симптомы. При отсутствии последних – например, при вазоренальной гипертензии, болезнь может быть обнаружена случайно.
- Первым этапом обследования является изменение АД при разном положении тела и при выполнении и некоторых упражнений. Изменение позволяет локализовать участок.
- Исследования крови и мочи – при нарушениях в работе почек белок в крови подтверждает диагноз. Кроме того, берут кровь из вен почки, чтобы обнаружить энзим, способствующий повышению кровяного давления.
- Вазоренальная гипертензия сопровождается систолическим шумом в зоне пупка.
- УЗИ – позволяет установить состояние почек, наличие или отсутствие кисты, опухоли, воспаления, патологий.
- При подозрении на злокачественное течение назначают МРТ.
- Исследование глазного дна – сужение сосудов, отек.
- Радиоизотопная реография осуществляется с помощью радиоактивного маркера. Позволяет установить степень функциональности органа. В частности, скорость выведения мочи.
- Экскреторная — обследование мочевыводящих путей.
- Ангиография – позволяет оценить состояние и работу кровеносных сосудов.
- Биопсия – для цитологического исследования.
Лечение
Лечение определяется тяжестью поражений, стадией недуга, общим состоянием пациента и так далее.
Целью его является сохранение функциональности почки и, конечно, излечение основного недуга:
- При транзиторной гипертензии зачастую обходятся соблюдением диеты. Главный ее принцип ограничение поступления натрий содержащих продуктов. Это не только поваренная соль, но и другие, богатые натрием продукты: соевый соус, квашеная капуста, твердые сыры, морепродукты и консервированная рыба, анчоусы, свекла, ржаной хлеб и так далее.
- Больным почечной гипертензией назначается диетический стол №7, предусматривающий снижение потребления соли и постепенную замену животных белков растительными.
- Если ограничение натрия не дает должного результата или плохо переносится, то назначают петлевые диуретики. При недостаточной эффективности увеличивают дозу, а не кратность приема.
- Препараты для лечения почечной гипертензии назначаются когда сужение сосудов не оставляет смертельной опасности.
- Из медикаментов применяют такие лекарства как тиазидные диуретики и андреноблокаторы, снижающие активность ангиотензина. Для улучшения функции органа добавляют гипотензивные средства. Лечение обязательно сочетается с диетой. Причем и в первом, и во втором случае врач должен наблюдать за выполнением диеты, так как последняя на первых порах может привести к отрицательному натриевому балансу.
- На терминальных стадиях назначают гемодиализ. При этом гипотензивное лечение продолжается.
- Хирургическое вмешательство осуществляется в крайних случаях, как правило, когда поражение почки слишком велико.
- При стенозах показана баллонная ангиопластика – в сосуд вводят баллон, который затем раздувается и удерживает стенки сосуда. К хирургическим это вмешательство еще не относится, но результаты дает обнадеживающие.
Баллонная ангиопластика

- Если же пластика оказалась неэффективной, назначают резекцию артерии или эндартерэктомию – удаление пораженного участка сосуда с тем, чтобы восстановить проходимость артерии.
- Может назначаться и нефропексия – почка при этом фиксируется в своем нормальном положении, что восстанавливает ее функциональность.
Синдром почечной артериальной гипертензии – вторичное заболевание. Однако приводит она к последствиям достаточно тяжелым, так что необходимо обратить на этот недуг особое внимание.
В организме человека все взаимосвязано, эта связь осуществляется за счет деятельности сосудистой системы.
К органам по венам и артериям поступает кровь, переносящая кислород и питательные вещества.
Сужение сосудов приводит к развитию гипертензии, она может быть сердечной или почечной.
Общая информация
Почечная гипертензия – это заболевание почек, возникающее по различным причинам (в зависимости от классификации). Номинально гипертензия – это повышение давления, возникающее в почках и приводящее к нарушению процесса фильтрации крови.
Если рассматривать заболевание более подробно, то можно заметить, что оно часто развивается на фоне другой болезни, возникает как осложнение:

Суть проблемы заключается в том, что в органах повышается уровень давления, это приводит к развитию патологических изменений, нарастанию фиброзной ткани, воспалению. Нередко к подобному заболеванию приводит поликистоз.
Впрочем, повышение давления может быть вызвано и другими факторами, нередко возникает по причине патологических изменений, аномалий развития врожденного или приобретенного характера.
Принцип развития заболевания:
- сужаются крупные сосуды почек;
- за счет чего поражаются клубочки;
- возникают патологические процессы;
- появляются первые признаки болезни.
Сужение крупных артерий, поражение клубочков приводит к нарушению фильтрационных функций органов. На фоне чего появляются различные проблемы: в крови повышается уровень белка, почки не могут в полном объеме выполнять свои функции.
Это приводит к токсическому поражению организма, постепенно на фоне течения заболевания развивается острая или хроническая почечная и сердечная недостаточность.
Причины возникновения
Существует несколько факторов, провоцирующих развитие патологических процессов. К таковым можно отнести:

Привести к повышению уровня артериального ж давления могут различные заболевания сердца и сосудов, эндокринной системы, системные (аутоиммунные) болезни.
Чаще всего болезнь развивается на фоне течения:
- пиелонефрита;
- атеросклероза;
- стеноза артерий;
- сахарного диабета.
Точно установить причину патологии поможет своевременное обращение к врачу и проведение дифференцированной диагностики.
Виды и классификация
Существует несколько разновидностей данной патологии. Классификация зависит от причины патологии.
Реноваскулярная гипертензия
Или вазоренальная, диагностируется при первичном поражении почечных артерий.
Смешанный тип
Сочетание поражения артерий, наблюдается при аномалиях в развитии почек, нефроптозе, и .
Паренхиматозное проявление
Развивается только при диффузном поражении тканей мочевыделительной системы. Возникает при: пиелонефрите, клубочковом нефрите, и почек, поликистозе. Развивается на фоне нефропатии беременных, .
Клиническая картина
 Симптомы почечной гипертензии мало чем отличаются от артериальной, чаще всего больные предъявляют жалобы на:
Симптомы почечной гипертензии мало чем отличаются от артериальной, чаще всего больные предъявляют жалобы на:
- повышение уровня АД (преимущественно диастолическое);
- головокружения;
- нарушения остроты зрения.
Существует и ряд неспецифических признаков, они имеют связь с тем заболеванием, которое привело к развитию патологического процесса в почках. Итак, на фоне течения других болезней, нередко диагностируется:
- появление крови в урине ();
- наличие в моче бактерий (преимущественно при пиелонефрите);
- появление (при сахарном диабете).
Если подобная симптоматика отсутствует, то причиной возникновения данной патологии могут быть фиброзные образования, аномалии почек и другие заболевания, в том числе и аутоиммунные. Когда антитела наносят повреждения почечным клубочкам, вызывая развитие патологических изменений в органах.
Стадии развития
Существует всего 2 стадии развития заболевания:
- злокачественная;
- доброкачественная.
Злокачественная — не имеет отношения к онкологическим заболеваниям, название свое оправдывает быстрым нарастанием симптоматики. То есть признаки болезни возникают спонтанно, резко повышается уровень АД, состояние прогрессирует и ухудшается. Больного беспокоят сильные боли, возникают изменения в анализах и составе крови.
Подобный прогресс необходимо остановить, в противном случае велик риск развития тяжелых осложнений, летального исхода.
Доброкачественная стадия характеризуется постепенным нарастанием симптоматики. Состояние медленно прогрессирует или прогресс полностью отсутствует. Можно с помощью медикаментов скорректировать состояние человека, избавить его от неприятных проявления болезни и возможных осложнений.
К кому обратится и как диагностировать
 Если появились первые признаки патологических изменений, то стоит обратиться:
Если появились первые признаки патологических изменений, то стоит обратиться:
- к терапевту и кардиологу;
- к или .
Многое зависит от причины возникновения заболевания, может потребоваться консультация и других специалистов, в том числе и эндокринолога.
Для постановки диагноза потребуется проведение следующих процедур:
- ультразвуковое исследование почек;
- доплерография;
- КТ или ;
- анализ мочи и анализ крови;
- ЭКГ сердца или УЗИ;
- аробы Роберта;
- анализ крови на сахар.
Наибольшей результативностью отличается доплерография, совмещённая с ультразвуковым исследованием. А также необходимо провести ряд дополнительных процедур, при необходимости врач может назначить и , если на ее поверхности есть кистозные или опухолевые образования.
Методы терапии
Лечение во многом зависит от причины возникновения почечной гипертензии. Определив, почему в органах повысилось АД, врач сможет подобрать эффективный метод лечения заболевания.
Традиционные способы
Медикаментозная терапия напрямую зависит от того, какое заболевание стало причиной развития патологии. На начальном этапе состояние корректируется с помощью медикаментов, снижающих уровень артериального давления крови.
После проведения диагностических процедур, терапию дополняют другими медикаментами, выписать могут:

Хирургическое вмешательство
Существует несколько оперативных методов, которые позволяют избавить больного от почечной гипертензии. Чаще всего проводят введение зонда в полость артерии.
Небольшим баллоном расширяют вену, постом вставляют в область ее сужения стенд, что позволяет не только расширить артерию, но и укрепить ее стенки, повысить эластичность. Такая процедура называется ангиопластикой.
Нефроэктомия – это . Процедура проводится только при наличии показаний и считается радикальным методом воздействия. Осуществляется только в том случае если орган поражен, его фильтрационные функции снижены на 80 и более процентов и велик риск развития некротических изменений в тканях.
Народная медицина
Лечение травами и экстрактами растений будет направлено на снижение уровня артериального давления. Подобную терапию рекомендуется согласовать с врачом, в противном случае она может нанести организму вред.

Отвары трав, которые принесут больному пользу:
- с (смешать в равных пропорция по 5 гр. и заварить стаканом кипятка, подождать 20 минут и пить 3 раза в сутки);
- с боярышником (корни шиповника и боярышника заваривают в объёме 20 грамм на 500 мл кипятка, подождать 2 часа и пить в течение дня).
Хорошо снижают артериальное давление цитрусовые соки, сок или или брусники.
Принципы питания
Если наблюдается почечная гипертензия, то отказаться придется от всех продуктов, которые раздражают почки.
Из рациона придется исключить:
- соленые;
- копченые;
- пряные и острые продукты.
Отказаться придется от кофеина, алкоголя и никотина. Запрет накладывается и на газированные напитки, которые раздражают почки и могут спровоцировать приступ пиелонефрита или клубочного нефрита.
Возможные осложнения
Патологический процесс может привести к развитию нежелательных последствий. От высокого уровня давления страдают не только почки, но и другие органы. К осложнениям почечной гипертензии относят:
- нарушение кровообращения головного мозга;
- развитие сердечной и почечной недостаточности;
- некротические изменения в органе;
- гиперплазия фиброзной ткани почек.
Наиболее тяжелым осложнением считается развитие почечной и сердечной недостаточности, что может привести к тяжелым последствиям и смерти человека.
Профилактика и прогноз
В рамках профилактики проводят:
- 1 раз в 6 месяцев;
- сдачу крови и мочи 1 раз в 6 месяцев;
- регулярный мониторинг уровня АД.
Необходимо на постоянной основе контролировать уровень артериального давления, при его повышении принимать соответствующие меры: пить таблетки, обращаться к врачу.
Если говорить о возможных прогнозах, то при доброкачественном течении заболевания он благоприятный, то есть состояние удается успешно скорректировать и предупредить развитие осложнений.
При злокачественном типе течения патологического процесса прогноз напрямую зависит от того, удастся ли остановить прогресс состояния и скорректировать его с помощью оперативных или медикаментозных методов лечения.
Почечная гипертензия – заболевание, встречающееся у 7–10% пациентов, обращающихся к урологу. Подобное состояние нередко развивается на фоне других более опасных болезней, может стать причиной тяжелых осложнений и при быстром прогрессе приводит к развитию почечной и сердечной недостаточности.