Бюджетное учреждение ханты-мансийского автономного округа-югры "ханты-мансийская клиническая стоматологическая поликлиника".
ВИЧ-инфекцией и гепатитом у стоматолога?»;
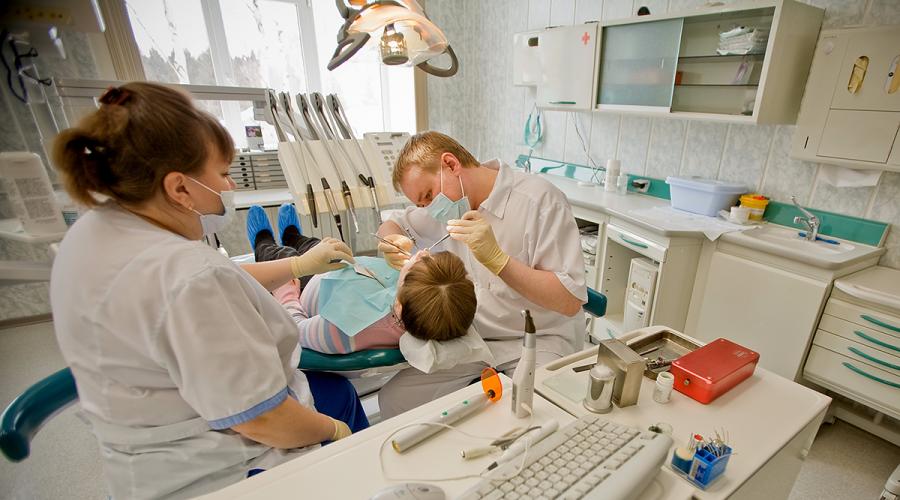
Можно ли заразиться ВИЧ-инфекцией и гепатитом у стоматолога?
В прошлых номерах ССЗ мы рассказали о том, можно ли заразиться ВИЧ-инфекцией при укусе насекомых, при сдаче крови на анализ. Сегодня мы отвечаем еще на один вопрос, который часто задают наши читатели: можно ли заразиться СПИДом на приеме у зубного врача. Наш корреспондент Михаил ЗЕЛЕНСКИЙ записался на прием к стоматологу, чтобы задать этот вопрос специалисту. Доктор Илья Владимирович ОЛЮНИН закончил стоматологический факультет Санкт-Петербургского Государственного Медицинского Университета им. акад. Павлова. Потом продолжительное время работал в Испании. Там, как считает сам доктор, он получил очень серьезную практику, так как специализировался не на отдельной дисциплине (хирург, терапевт или протезист), а следовал правилу своего учителя: «Доктор должен уметь убрать ненужный зуб, пролечить больной и восстановить разрушенный». Вернувшись в Санкт-Петербург, Илья Олюнин организовал свой стоматологический кабинет.
— Илья Владимирович, в своей мини-клинике Вы и директор, и главный стоматолог. Соответственно Вы за все отвечаете, от уровня обслуживания до гарантии стерильности. Как Вам удается поддерживать этот уровень, и как обстоят дела в других стоматологических клиниках?
— Не стоит делать каких-либо различий между клиниками, ведь это норма во врачебной практике, когда все стерильно. Разница может быть лишь в оборудовании, в финансовых возможностях. О своем кабинете могу сказать, что, действительно, я отвечаю здесь за все. Соответственно, я стараюсь закупать самое лучшее оборудование, самые лучшие и современные материалы, ведь работать ими мне (а чем лучше материал, тем это удобнее и проще), и пациенту в глаза смотреть тоже мне. Благодаря хорошему личному отношению к пациентам и качественному безболезненному лечению со многими из них у меня завязываются тесные дружеские отношения.
— Расскажите, пожалуйста, как именно проходит процесс стерилизации?
— Инструменты после каждого пациента замачиваются в специальном растворе. После промывки инструмент сушится, потом пакуется в наборы, герметически запечатанные с двух сторон. В таком виде они помещаются в автоклав – специальный ящик для стерилизации инструмента при помощи высокой температуры и пара под давлением. Это устройство дает гарантированную 100-процентную стерилизацию и работает эффективнее, чем обычный сухожар, к тому же автоклав практически не портит инструмент. На упаковках, в которых инструмент проходит стерилизацию, есть метки-индикаторы, которые изменяют цвет, если стерилизация прошла успешно. Ведется контроль стерилизации, в нескольких журналах делаются соответствующие записи. На все используемые медикаменты есть сертификаты, гарантирующие качество. Стерилизуется в кабинете стоматолога практически все, и если все санитарные требования исполняются в полном объеме, то пациент гарантированно защищен как от гепатитов A, B и C, так и от ВИЧ/СПИДа.
— А как защищены от заражения гепатитом или ВИЧ-инфекцией сами врачи и медперсонал?
— Врачи всегда находятся в особой группе риска, поэтому в каждом стоматологическом кабинете обязательно должна быть так называемая «СПИД-укладка» – для оказания первой помощи врачам в случае каких-либо порезов или уколов. Хотя мы всегда работаем в перчатках, от острого инструмента они, конечно, не спасут. В эту «укладку» («форму-50») входят перманганат калия («марганцовка»), спирт для обработки кожи и еще некоторые медикаменты.
— Существует ли какая-то специфика в лечении людей, больных гепатитом или СПИДом?
— Вполне вероятно, что носитель вируса гепатита или ВИЧ может относительно долгое время об этом не знать. В связи с этим врач должен быть всегда предельно внимателен и аккуратен. Если же человек знает о своей болезни и сообщает нам, то это только плюс, и мы, конечно, работаем более осторожно, чтобы не было никаких уколов или порезов.
— А велик ли шанс у пациентов заразиться ВИЧ или гепатитом в кабинете стоматолога?
— Если существует такой вопрос, значит и шанс какой-то существует. И, пожалуй, этот шанс остается только при недобросовестной стерилизации.
— То есть, если стерилизация выполнена правильно и в полном объеме, то опасности заражения нет?
— Совершенно верно, для следующего пациента она исключена. А вот риск заражения врача при порезе или уколе все-таки существует.
— А вам приходилось лечить больных гепатитом или ВИЧ-инфицированных?
— Да, лечил. На самом деле, больных гепатитом лечу регулярно. Что касается СПИДа, то ВИЧ-инфицированный в моем кресле был только один раз, по крайней мере, один раз был человек, который об этом знал. Мы отработали с ним достаточно сложную операцию, естественно, со всеми мерами предосторожности. А инструменты я на всякий случай выбросил. Может, я и не прав, ведь шанса заразиться все равно не было с нашим оборудованием для стерилизации, но так мне было все же спокойнее за следующего пациента.
Тем не менее, повторяю, очень хорошо и правильно, когда больные гепатитом или СПИДом люди заранее предупреждают врача об этом.
ВИЧ-инфекция в полости рта
Что такое ВИЧ-инфекция в полости рта -
ВИЧ-инфекция - инфекционное заболевание, возбудителем которого является вирус иммунодефицита человека (ВИЧ).
Заболевание проявляется снижением общей резистентности больных к условнопатогенным микроорганизмам и повышенной склонностью к онкологическим заболеваниям.
ВИЧ относится к группе ретровирусов, названных так потому, что они обладают обратной транскриптазой, позволяющей передавать информацию от РНК к ДНК. ВИЧ поражает клеткихелперы Т4 субпопуляции лимфоцитов и вызывает их гибель. В результате нарушается система клеточного иммунитета и организм, пораженный вирусом, теряет резистентность к условнопатогенной флоре, становится восприимчивым к ряду неспецифических инфекций и опухолей.
Что провоцирует / Причины ВИЧ-инфекции в полости рта:
>Источником заражения является больной СПИДом человек или вирусоноситель - инфицированный ВИЧ. К инфицированным ВИЧ лицам относятся все зараженные вирусом независимо от их клинического состояния, о чем свидетельствуют положительные серологические пробы: иммуносорбентный анализ (ELISA), подтвержденный иммуноблотингом (вестернблотинг), реакция иммунофлюоресценции или радиоиммунологический метод и выделение вируса.
После заражения ВИЧ в течение первых 5 лет СПИД развивается у 20 % инфицированных лиц, а в течение 10 лет - приблизительно у 50 %.
У людей, инфицированных ВИЧ, возбудитель обнаруживают в разных биологических жидкостях (кровь, сперма, вагинальные секреты, грудное молоко, слюна, слезная жидкость, пот и др.), однако передача инфекции осуществляется только через кровь, сперму, вагинальные секреты и грудное молоко.
Известно 3 пути передачи ВИЧинфекции: половой, парентеральный и перинатальный.
Чаще всего ВИЧ передается половым путем: от зараженного человека его сексуальному партнеру. Парентерально инфекция передается при переливании инфицированной кропи или препаратов крови, а также при использовании игл, шприцев, стоматологических или других инструментов для прокалывания кожи или слизистой оболочки рта, если эти предметы загрязнены кровью. Передача ВИЧинфекции от женщины плоду или ребенку может происходить внутриутробно, реже во время родов и через грудное молоко.
ВИЧ может быть выделен и из других биологических жидкостей (слюна, слезная жидкость и др.) В настоящее время нет данных, указывающих на другие пути передачи инфекции (респираторный, контактный, пищевой и др.).
Патогенез (что происходит?) во время ВИЧ-инфекции в полости рта:
Вирусные инфекции
Для ВИЧ-инфицированных больных характерно поражение слизистой оболочки рта простым герпесом. Он протекает в виде частых и мучительных обострений рецидивирующего герпетического стоматита, иногда без ремиссий. Наряду с внутриротовыми часто отмечаются поражения половых органов, атипичные по локализации, длительные и болезненные. Везикулы возникают на языке, мягком небе, дне полости рта, на губах, очень быстро трансформируются в эрозии, которые часто превращаются в язвы больших размеров (0,5-3,0 см в диаметре). Язвы могут приобретать форму кратера с приподнятыми, неправильной формы краями и ярко гиперемированным дном, которое может быть покрыто сероватобелым налетом. Без своевременно начатого лечения процесс прогрессирует, размер язв увеличивается, что впоследствии может привести к диссеминации вирусной герпетической инфекции в висцеральные органы. Тяжесть клинического течения заболевания усиливается, что иногда может служить причиной летального исхода.
Слизистая оболочка рта ВИЧинфицированных больных также довольно часто поражается опоясывающим герпесом. Болезнь чаще возникает при СПИДе. Клиническая картина опоясывающего лишая при ВИЧинфекции может быть различной: от легких локализованных форм без постгерпетических невралгий до тяжелых диссеминированных, с частыми рецидивами.
У инфицированных ВИЧ отмечается повышенная частота поражений, вызываемых папилломавирусом человека (паповавирусами). Чаще всего поражается слизистая оболочка рта, кожа лица и перианальная область. Это узелковые поражения: папилломы, эпителиальная гиперплазия, кондиломы. В полости рта узелковые поражения покрыты множественными выступами в виде сосочков. Локализуются чаще всего на слизистой оболочке твердого неба, деснах.
"Волосатая" лейкоплакия (ворсинчатая лейкоплакия, плоская кондилома, ротовая вирусная лейкоплакия) наблюдается у ВИЧсеропозитивных больных и является поражением, ассоциированным с иммунодефицитом и ВИЧинфекцией. Наличие "волосатой" лейкоплакии - показатель для обследования на наличие ВИЧ. Согласно последним данным литературы, 75 % обследованных больных с "волосатой" лейкоплакией были ВИЧ-серопозитивными.
Проявления "волосатой" лейкоплакии могут различаться по размерам и локализации, бывают одно или двусторонними. Наиболее типичная локализация - боковые поверхности языка, реже процесс распространяется на всю его поверхность и щеку.
Симптомы ВИЧ-инфекции в полости рта:
Лица, зараженные ВИЧ, инфицированы пожизненно. У большинства из них в течение нескольких лет может не проявиться никаких симптомов заболевания, и, следовательно, они не будут подозревать о наличии инфекции. В течение этого периода они являются источником передачи вируса другим людям.
Клинические симптомы ВИЧ-инфекции многочисленны и разнообразны. Она может протекать с агрессивными вторичными инфекциями и различными новообразованиями.
ВИЧ-инфекции свойственны чередование рецидивов и ремиссий, стадийное течение, нарастающая тяжесть клинических симптомов и лабораторных показателей. На заключительном этапе заболевания формируется полный синдром приобретенного иммунодефицита, имеющий необратимый характер и заканчивающийся через различные сроки летально.
С учетом рекомендаций ВОЗ В.И.Покровский в 1989 г. предложил клиническую классификацию ВИЧинфекции, в соответствии с которой течение этого заболевания можно разделить на 4 стадии, хотя не все они обязательно наблюдаются у каждого зараженного человека.
Клиническая классификация ВИЧ-инфекции
Стадия инкубации.
Стадия первичных проявлений.
Острая инфекция.
Бессимптомная инфекция.
Персистирующая генерализованная лимфаденопатия.
Стадия вторичных заболеваний.
Уменьшение массы тела менее чем на 10 %; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы.
Уменьшение массы тела более чем на 10 %; необъяснимая диарея или лихорадка, сохраняющаяся более 1 мес; "волосатая" лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; поражения кожи и слизистых оболочек, сопровождающиеся изъязвлениями; локализованная саркома Капоши.
Терминальная стадия
Продолжительность I стадии - стадии инкубации - колеблется от 3 нед до 3 мес, хотя в некоторых случаях возможно ее сокращение до нескольких дней или увеличение до 1 года и более.
Острая инфекция (стадия ПА ) протекает обычно 2-3 нед. Типичные клинические проявления этого периода - лихорадка, лимфаденопатия, ночные поты, кожная сыпь, головные боли и кашель, тошнота, рвота, расстройство стула, артралгия, миалгия. Для острой ВИЧинфекции характерно также наличие лейкопении (лимфопении) и тромбоцитопении. Серологические реакции на наличие ВИЧ становятся положительными примерно через 5-8 нед после начала острой фазы заболевания.
Затем ВИЧинфекция спонтанно переходит в бессимптомную инфекцию либо развивается персистирующая генерализованная лимфаденопатия (ПГЛ), а иногда сразу возникает стадия вторичных заболеваний.
Бессимптомная инфекция протекает без какихлибо клинических проявлений. Продолжительность этой стадии может составлять от 2 до 10 лет и более. Распространенность такой инфекции чрезвычайно высока и превосходит количество больных с манифестными формами заболеваний в сотни и тысячи раз.
Персистирующая генерализованная лимфаденопатия формируется вслед за острой инфекцией либо на фоне бессимптомной. Для ВИЧинфекции характерно увеличение лимфатических узлов различных групп (двух и более) в течение не менее 3 мес. Чаще всего в процесс вовлекаются шейные, подмышечные, паховые, бедренные и даже подколенные лимфатические узлы. Диаметр их от 0,5 до 2 см, иногда 4-5 см и более. По мере прогрессирования заболевания происходит атрофия лимфоидной ткани. Лимфатические узлы уплотняются и уменьшаются в размерах обычно уже в терминальной стадии.
По мере углубления дефицита иммунной системы начинают присоединяться вторичные заболевания. Стадия ЗА развивается обычно через 3-5 лет от момента заражения, когда количество С04лимфоцитов уменьшается до 400 клеток в 1 мм3.
В дальнейшем по мере усугубления нарушений иммунной системы нарастает тяжесть клинической симптоматики. Примерно через 5-7 лет ВИЧинфекция трансформируется в стадию Ш Б, а через 7-10 лет от момента заражения - в стадию IIIВ.
Трансформация стадии вторичных заболеваний в терминальную трудноуловима и объективно характеризуется уменьшением количества Тхелперов до 200 клеток в 1 мм3. В результате необратимого иммунодефицита количество Тхелперов продолжает снижаться вплоть до полной элиминации, вследствие чего возникает тяжелая патология жизненно важных органов и систем (дыхательной, пищеварительной, ЦНС). Терминальная стадия неизбежно заканчивается летальным исходом.
Особое место в клиническом симптомокомплексе ВИЧинфекции занимают поражения кожи и слизистых оболочек. Эти изменения могут иметь важное диагностическое значение, так как именно они нередко позволяют впервые заподозрить ВИЧинфекцию у больных на приеме у врачастоматолога.
К заболеваниям слизистой оболочки рта, ассоциированным с ВИЧинфекцией, относятся следующие:
различные клинические формы кандидоза;
вирусные инфекции;
"волосатая" (ворсинчатая) лейкоплакия;
язвеннонекротический гингивостоматит;
прогрессирующая форма пародонтита (ВИЧпародонтит);
саркома Капоши.
Должны настораживать стоматолога в отношении ВИЧинфицирования больного такие заболевания, как плоскоклеточный рак слизистой оболочки рта и лимфома (неходжкинская).
Кандидоз - распространенный внутриротовой признак ВИЧинфицирования. Наиболее характерен острый псевдомембранозный кандидоз. У ВИЧинфицированных он протекает длительно (месяцами), поэтому термин "острый" теряет свое значение. Клинические проявления полностью соответствуют таковым при обычном кандидозе. На слизистой оболочке рта имеется сериватобелый налет, напоминающий творожистые массы. Он легко снимается шпателем, под ним обнаруживается гиперемированная слизистая оболочка. Локализуется налет преимущественно на слизистой оболочке щек, неба, языке, дне полости рта, деснах. Кандидоз следует отличать визуально от сходных изменений при лейкоплакии, красном плоском лишае.
Острый атрофический кандидоз напоминает поражения слизистой оболочки рта при аллергии, гиповитаминозе С, В, В2, В6. Поражение обычно локализуется на языке в виде участка гиперемии вдоль его средней линии; нитевидные сосочки атрофированы.
Реже встречается хронический гиперпластический кандидоз. Поражение обычно локализуется с двух сторон на слизистой оболочке щек, твердого и мягкого неба. В углах рта часто возникают кандидозный ангулярный хейлит и трещины с выраженными явлениями гиперплазии эпителия. Трещины со временем увеличиваются в размерах, становятся твердыми, покрываются корками. Болевые ощущения могут отсутствовать либо они незначительные, больные отмечают чувство жжения.
При дифференциальной диагностике кандидоза следует учитывать симптомы сходных заболеваний:
лейкоплакии;
красного плоского лишая;
аллергического стоматита;
травматических поражений.
Клинически "волосатая" лейкоплакия представляет собой утолщение слизистой оболочки в виде складок или ворсинок белого цвета, возвышающихся над поверхностью слизистой оболочки рта и плотно к ней прикрепленных. Очаги поражения в виде бляшечного образования сероватобелого цвета (высотой от 2 мм до 2-3 см), имеют неровную, сморщенную ("гофрированную") или с гиперкератотическими разрастаниями поверхность, которая как бы покрыта "волосками" или "ворсинками" (за счет нитевидных разрастаний эпителия). Субъективные ощущения, как правило, отсутствуют, иногда может отмечаться слабая болезненность или жжение.
- Язвенно-некротический гингивостоматит
Признаком ВИЧ-инфицирования в полости рта является язвеннонекротический гингивостоматит. Заболевание начинается остро либо незаметно с кровоточивости десен при чистке зубов. Острое течение язвеннонекротического гингивостоматита может продолжаться 3-4 нед, после чего заболевание у многих больных переходит в хроническую форму и часто рецидивирует. Для ВИЧассоциированного язвеннонекротического гингивостоматита характерно прогрессирующее течение, приводящее к потере тканей десны и костных структур, нередко с секвестрацией.
У ВИЧ-инфицированных может наблюдаться агрессивная форма пародонтита с генерализацией процесса в тканях пародонта. Отмечаются выраженная кровоточивость и гиперплазия десен, нарастает подвижность зубов, происходит диффузная деструкция костной ткани альвеолярного отростка, что нередко сопровождается секвестрацией межзубных перегородок.
- Саркома Капоши
Это один из наиболее характерных клинических проявлений СПИДа. Опухоль образуется из лимфатических сосудов. Наиболее часто поражается кожа конечностей на уровне голени. Чаще встречается у наркоманов гомосексуалистов (46 %), чем у гетеросексуалистов (3,8 %). Слизистые оболочки рта и половых органов, конъюнктива поражаются у 30 % больных СПИДом.
В полости рта в большинстве случаев саркома Капоши локализуется на твердом и мягком небе, в области желобоватых сосочков корня языка, реже - на деснах.
В начале своего развития саркома Капоши имеет вид эритематозных пятен диаметром 0,5-3,0 см либо плотных эластических бледнорозовых или бурокоричневых узелков размером 5x8 мм. Постепенно узлы увеличиваются, под ними образуется инфильтрат, цвет их становится вишневокрасным, фиолетовым или коричневым.
Впоследствии узлы часто разделяются на доли и изъязвляются. Изъязвления на слизистой оболочке рта наблюдаются значительно чаще, чем на коже. Поражения в полости рта болезненны до стадии изъязвления. Саркома Капоши, локализованная на десне, по внешнему виду напоминает эпулис.
- Другие проявления
В любом периоде ВИЧинфекции в полости рта могут появиться телеангиэктазии на фоне слабовыраженных эритематозных пятен, а также петехиальные и пурпурозные высыпания.
Нередко у ВИЧинфицированных развивается десквамативный глоссит, что может быть связано с изменениями микробиоценоза в полости рта на фоне вторичного иммунодефицита.
При ВИЧ-инфекции в полости рта достаточно часто обнаруживают проявления болезни Ходжкина, характеризующейся воспалительнонеопластическими процессами (лимфогранулематоз). Кроме того, вследствие выраженного вторичного иммунодефицита травма слизистой оболочки рта приводит к образованию длительно не заживающих, резко болезненных язв, покрытых гнилостным, некротическим налетом.
Диагностика ВИЧ-инфекции в полости рта:
Диагностика кандидоза основывается на типичных клинических признаках и результатах бактериоскопического исследования соскоба с пораженной слизистой оболочки рта. Наличие множественного гриба рода Candida в виде спор и гиф всегда служит подтверждением диагноза кандидоза.
Дифференциальную диагностику проводят с:
- контактными аллергическими реакциями;
- истинной лейкоплакией;
- лейкоплакией курильщиков;
- красным плоским лишаем;
- гиперпластическим кандидозом;
- явлениями гальванизма.
При диагностике ВИЧ-инфекции наряду с описанными симптомами в полости рта необходимо учитывать и другие проявления заболевания, которые дополняют клинические признаки иммунодефицита: лимфаденопатия, пневмоцистная пневмония, беспричинное похудание, поражения внутренних органов и систем, включая нервную систему.
При сборе анамнеза следует обращать внимание на перенесенные и сопутствующие заболевания, употребление кортикостероидов, цитостатиков и других препаратов, которые могли вызвать нарушение иммунной системы. Очень важно учитывать профессиональные особенности больного, характер половых контактов, особенно у лиц, часто выезжающих за рубеж.
Диагноз ВИЧ-инфекции может быть установлен в лаборатории посредством выявления специфических антител к вирусу. Наиболее часто используются иммуносорбентный анализ (ELISA), а также иммуноблотинг или непрямая иммунофлюоресценция. Определенная роль в диагностике ВИЧинфекции отводится исследованию иммунологического статуса, так как у ВИЧинфицированных больных снижается соотношение Тхелперов и Тсупрессоров, уменьшается количество лейкоцитов и лимфоцитов, повышается содержание иммуноглобулинов, особенно классов А и G. Однако эти показатели меняются при вторичных иммунодефицитах различной этиологии, что уменьшает их значение в диагностике ВИЧинфекции.
Профилактика ВИЧ-инфекции в полости рта:
Важнейшей частью эффективной повседневной профилактики ВИЧинфекции является применение традиционных принципов стерилизации и дезинфекции. Для предупреждения передачи ВИЧ более чем достаточно соблюдать рекомендации по предупреждению заражения такими инфекционными агентами, передаваемыми с кровью, как вирус гепатита В.
Борьба с ВИЧ-инфекцией предусматривает:
предосторожность в отношении крови и других жидких сред организма (слюна, слезная жидкость и др.);
предосторожность при инъекциях и процедурах, связанных с прокалыванием кожи и слизистой оболочки рта;
эффективное проведение стерилизации и дезинфекции.
Большинство стоматологических процедур являются инвазивными, поэтому они часто приводят к кровотечениям. Известно, что ВИЧ - это кровяная инфекция, вследствие чего стоматолог относится к группе риска заражения ВИЧ-инфекцией. Поэтому стоматологи, средний и младший медицинский персонал обязательно должны соблюдать меры предосторожности в отношении крови и других жидких сред организма (гной, слюна). Руки и другие части тела, загрязненные кровью или иными биологическими жидкостями, необходимо тщательно вымыть водой с мылом. После снятия защитных перчаток руки также следует немедленно вымыть. При всех непосредственных контактах с кровью и другими биологическими жидкостями следует надевать перчатки. Во время процедур, при которых могут образоваться брызги или суспензии крови (например, рассеивание аэрозолей от высокоскоростных стоматологических установок и ультразвуковых аппаратов), глаза, нос и рот следует защитить маской и очками или пластиковым щитком. Следует очень осторожно обращаться с иглами, скальпелями, дисками, эндодонтическими и другими острыми инструментами для предотвращения уколов, порезов и других травм. Одноразовые инструменты после их использования подлежат уничтожению. Если возможны травмы острыми инструментами (например, во время их очистки), рекомендуется надеть дополнительные плотные перчатки и обращаться с инструментами осторожно. Целесообразно использовать специальные ультразвуковые установки для механической очистки мелкого инструментария от загрязнений. Врачи с экссудативными поражениями кожи не должны выполнять инвазивных процедур и лечить инфицированных больных.
СПИД (AIDS syndromum immunodefectionis aguisitae) - синдром приобретенного иммунодефицита - контагиозное иммунологическое заболевание вирусной этиологии.
Этиология СПИДа
СПИД вызывается вирусом из семейства ретровирусов подсемейства лентивирусов названным таксономическим комитетом ВОЗ HIV (Human immuno deficit virus) - ВИЧ - вирус иммунодефицита человека .ВИЧ открыт французским вирусологом Л.Монтанье в 1983 г. Выявлены 3 разновидности вируса.
ВИЧ малоустойчив во внешней среде: при нагревании до 56 °С он гибнет на протяжении 30 минут, его убивают все дезинфицирующие средства, солнечное излучение. При температуре 25° С инфекционность вируса сохраняется на протяжении 15 суток, а при 37° С -11 суток, при комнатной температуре - 47 суток. ВИЧ проникает и развивается во многих клетках различных тканей (не только в лимфоцитах). Пищеварительный тракт часто вообще является первичными ворогами проникновения ВИЧ (особенно у гомосексуалистов). ВИЧ поражает ЦНС и развивается в ее клетках. Значительный процент больных имеет кардиологические изменения, которые не обусловлены кардиотропными оппортунистическими инфекциями. Одним из первых проявлений ВИЧ инфекции является поражение сетчатки глаза. Кроме Т-лимфоцитов, ВИЧ- выявлен в моноцитах (макрофагах из крови, лимфатических узлов, тканей легких), полученных от зараженных больных. Кроме крови и клеточных тканей вирус содержится в спинномозговой жидкости, вагинальном секрете, слезах, слюне, грудном молоке, поте. Однако содержание его в биологических жидкостях значительно меньше, чем в крови, поэтому возможность заражения через эти биологические жидкости значительно меньше.
Традиционно считают, что вирус передается с биологическими жидкостями организма тремя основными путями: 1) при половых контактах; 2) при переливании крови и ее продуктов, повторном использовании нестерильных иголок и инструментов; 3) внутриутробно: от матери - плоду. Тем не менее, воротами инфекции фактически могут быть кожа и слизистые оболочки. Поскольку к ВИЧ чувствительны клетки Лангерганса кожи и слизистых оболочек - для заражения вирусу не обязательно поступать в кровь. Такой способ переноса ВИЧ ведет к инфицированию человека значительно раньше, чем половые контакты. Однако при такой передаче инфекции количество вирусов, переносимых в организм здорового человека, в сотни (или даже тысячи) раз меньше и для того, чтобы произошло инфицирование организма человека, он должен быть особенно чувствительным к ВИЧ. Риск заболевания обусловливается двумя причинами: количеством вируса, который поступил в организм, и восприимчивостью организма к заболеванию.
На основании результатов эпидемиологических исследований установлены группы риска по СПИДу: гомосексуалисты, наркоманы, проститутки, больные гемофилией, новорожденные дети женщин, больных СПИДом, а также лица, которые проживают в эндемическом очаге, медперсонал. По данным Американской ассоциации дантистов, врачи-стоматологи занимают второе место среди других медицинских профессий по опасности заражения СПИДом. Вот почему знание основных клинических проявлений СПИДа, особенно поражений полости рта, является актуальным для широкого круга стоматологов и других медицинских работников, связанных своей деятельностью со стоматологией.
Проникнув в организм, ВИЧ способен размножаться практически в любых клетках тканей организма, вызывая его общее поражение. Степень пораженности клеток различна.
После поступления в организм человека и интеграции в его геном, ВИЧ вообще может быть какое-то время неактивным или малоактивным, а со временем начинает функционировать в полную силу. В последнем случае клетка становится "фабрикой" вируса. За время такой активности лимфоциты периферической крови продуцируют на протяжении 3 дней до 2,5 млн. копий вирусной РНК, при этом до 40 % белков, которые синтезируются, - вирусные. Этой "фабрикой" вируса, в сущности, является не отдельная клетка, а весь организм. Лимфоциты после напряженного продуцирования вируса гибнут. Но это не останавливает "фабрику". Из стволовых клеток (в них вирус если и есть, то не в активной форме) образуются предшественники (они тоже не продуцируют вирус в значительном количестве), а из них, наконец, дифференцируются лимфоциты, которые взрываются вирусным синтезом и заменяются новыми лимфоцитами.
Таким образом, в отличие от других вирусов, для которых такая взрывная продукция заканчивается вместе с гибелью продуцирующих клеток, ВИЧ может и дальше функционировать в таком взрывном режиме много месяцев - весь активный период болезни. Как следствие, вирусный материал и для инфекции, и для эволюции образуется с избытком.
Согласно с распространенным представлением, механизм СПИДа заключается в разрушении вирусом иммунной системы вследствие инфицирования и гибели Т-хелперов (Т4), на цитоплазматической мембране которых есть белок СД-4, который служит рецептором для ВИЧ. Т-хелперы в норме составляют 60- 80 % циркулирующих в крови Т-лимфоцитов или 800 в 1 мм3. Соотношение Т-хелперы: Т-супрессорьт составляет 2:1.
При внедрении в клетку вирус необратимо изменяет ее, используя генетический материал клетки для собственной репродукции: образованная ДНК включается в хромосомы клеток и превращается в провирус, который может существовать в неактивной форме или проявить себя, синтезируя вирусные белки. При активизации (что происходит при общем ослаблении иммунитета), ВИЧ начинает быстро размножаться, захватывая Т-хелперы и вызывая их гибель. В результате нарушения равновесия в системе Т-хелперы - Т-супрессоры последние начинают угнетать иммунитет. Кроме количественных изменений, в системе Т-лимфоцитов наступают качественные изменения. Механизм угнетения клеточного иммунитета включает цитопатическое действие ВИЧ, токсическое действие его компонентов, а также цитотоксическое действие макроорганизма на собственную СД-4 фракцию Т-лимфоцитов, которые приобрели антигенные свойства. На этом фоне на беззащитный организм нападают оппортунистические инфекции, развитие которых и составляет клиническую картину СПИДа.
Кроме непосредственного поражения части клеток иммунной системы (СД-4 фракция Т-лимфоцитов), ВИЧ влияет на иммунитет и другими механизмам и. Так, наС-конце оболочного белка ВИЧ есть гексапептид, идентичный домену интерлейкина-2, который взаимодействует с его рецептором. Как следствие белок оболочки ВИЧ блокирует рецепторы медиатора клеточного иммунитета интерлейкина-2, нарушая этим, образование Т-лимфоцитов (интерлейкин-2 является фактором роста Т-лим-фоцитов).
Белок р18, продукт протеолиза белка gag ВИЧ, имеет участок, гомологичный тимозину а1. Вследствие этого происходит блокирование рецепторов к тимозину а1, который отвечает за активацию иммунных клеток. Белок nef ВИЧ-I имеет участок, гомологичный внеклеточному домену В-цепочки антигенов гистоносовместимости класса II. Это стимулирует образование антител к данному антигену и развитие аутоиммунного процесса, который разрушает иммунную систему. ВИЧ-2 не имеет подобной гомологии и это соответствует его более низкой патогенности.
Наконец, ВИЧ способен непосредственно поражать не только клетки иммунной системы. Фрагмент Cip-120 белка оболочки ВИЧ гомологичен нейролейкину и способен соединяться с его рецепторами в мозге. Это приводит к конкуренции с нейролейкином и нарушает нервные функции..
Белок-трансактиватор tat ВИЧ на С-конце имеет участок, который специфически связуется с синаптосомальными мембранами мозга. Это соединение является высоконейротоксичным и вызывает гибель нервных клеток. Сам белок tat, кроме того, оказывает еще прямой эффект гиперплазии для клеток кожи. Как результат его действия происходит гиперплазия, подобная саркоме Капоши, наблюдающаяся у больных СПИДом.
В результате инфекции ВИЧ продуцируется растворимый фактор (пока еще не идентифицированный), который нарушает эритропоэз. Под влиянием ВИЧ уменьшается количество макрофагов, что порождает лейкоцитоз, переходящий в лейкопению, развивается лимфо- и тромбоцитопения или анемия, увеличивается количество циркулирующих иммунных комплексов.
Очень важную роль (в большинстве случаев решающую) как у инфицированных индивидуумов, так и у зараженных в случае перехода болезни из латентной формы в клиническую оказывают различные гетерологические (т.е. не ВИЧ-кодирующие) факторы. Их условно можно разделить на три группы: неспецифические, специфические организменные и специфические вирусные. Неспецифические факторы связаны с общим угнетением организма. К ним относится все, что вызывает его ослабление. И это дает возможность прогнозировать для ослабленных людей (и целых популяций) повышенную восприимчивость инфекции и более раннее начало активной фазы болезни. Наиболее известными конкретными неспецифическими факторами СПИДа являются наркотики (как супрессоры иммунитета) и алкоголь в больших дозах.
Из специфических организменных факторов СПИДа наибольшее значение имеют некоторые лимфокины, среди которых фактор некроза опухолей имеет наиболее выраженную ВГТЧ-активирующую функцию. Этот лимфокин образуется в ответ на разнообразные инфекции как защитный агент организма. Вот почему любое инфекционное заболевание, которое не взаимодействует с ВИЧ, будет оказывать стимулирующее действие на СПИД индукцией фактора некроза опухолей (и в меньшей степени некоторых других лимфокинов).
Специфическими вирусными (гетерологическими) факторами СПИДа являются трансактиваторы вируса гепатита В и всех вирусов группы герпеса. До 90 % людей - пожизненные носители вируса герпеса в центральной нервной системе. Различные герпес-вирусы персистируют в различных тканях (в центральной нервной системе, кроветворной системе, слизистых). Носителями вируса гепатита В в различных регионах являются десятки процентов населения, и этот вирус персистирует не только в клетках печени. В результате для развития в организме человека ВИЧ использует не только мощность своего генома, но и геномы самых распространенных, постоянно присутствующих у людей вирусов. Наконец, продукты жизнедеятельности некоторых вирусов являются вспомогательными посттранскриптивными активаторами ВИЧ. Так ведет себя белок BMLF1 вируса Эпштейна - Барра (группа герпес-вирусов), РНК V4 аденовируса и т.п.
Таким образом, ВИЧ несет информацию, необходимую для собственного развития и преодоления защитных сил организма, использует слабости человека и помогает использовать против него всю совокупную силу разнообразных вирусов. Это достигается двумя путями. С одной стороны, ВИЧ и копия его ДНК-генома имеют структуры, различающие трансактиваторы различных вирусов, а это необычайно усиливает возможности ВИЧ. С другой стороны, ВИЧ (сам и посредством усиления его функции другими вирусами) подавляет защитные функции организма, открывая таким образом путь себе и другим вирусам, которые активируют его еще сильнее.
Следовательно, ВИЧ во время своего развития в организме человека может вызвать поражение различных тканей даже без связи с оппортунистическими инфекциями. Но вместе с ними возникает тот симптомокомплекс, который в общем описывают как СПИД.
Особое значение для понимания необычности СПИДа и прогноза его развития в виде пандемии имеет чрезвычайно высокий темп изменчивости ВИЧ. Он определяется двумя особенностями - мутациями и рекомбинациями. По темпу мутации ВИЧ не имеет себе подобных - быстрота его изменчивости беспрецедентна. Мутации в геноме ВИЧ появляются на 6 порядков величин чаще, чем в геноме ДНК-вирусов и намного чаще, тему всех других РНК-вирусов. Изменчивость усиливается и из-за особенности структуры генома ВИЧ. Несмотря на небольшие размеры, геном ВИЧ имеет 9 генов - gag, pol, vif, vp/vpx, Vpr, tat, rev, env, net и множество регуляторных сайтов.
Клиника СПИДа
Для СПИДа характерна фазность течения . Продолжительность инкубационного периода колеблется от нескольких (6-8) месяцев до нескольких лет. Приблизительно у 50% больных он составляет 4 года.
СД С-центром (Джорджия, США) и ВОЗ (1988) предложена следующая классификация клинических стадий СПИДа :
I. Инкубация.
II. Острая ВИЧ-инфекция.
III. Вирусоносительство:
а) персистирующая инфекция;
б) генерализованная инфекция.
IV. Лимфаденопатия.
V. СПИД - ассоциированный комплекс.
VI. СПИД с развитием инфекции и опухолей.
Классификация В.И.Покровского (1989) выделяет 4 стадии в течении ВИЧ-инфекции :
I. Инкубация.
II. Стадия первичных проявлений:
а) фаза острой лихорадки;
б) бессимптомная фаза;
в) персистирующая генерализованная лимфаденопатия.
III. Стадия вторичных заболеваний.
A. Потеря массы тела менее 10 %, поверхностные грибковые, бактериальные или вирусные поражения кожи и слизистых оболочек, опоясывающий лишай, повторные фарингиты, синуситы.
Б. Прогрессирующая потеря массы тела более 10 %, невыясненного генеза диарея, лихорадка более 1 месяца, волосяная лейкоплакия, туберкулез легких, повторные или стойкие бактериальные, грибковые, вирусные и протозойные поражения кожи и слизистых оболочек, повторный или диссеминированный herpes zoster, локализованная саркома Капоши.
IV, Терминальная стадия.
Рефлилл и Берке (1988) как объективную основу для распределения симптомов и стадий болезни, выявления степеней ее тяжести предлагают использовать количество Т4 Лимфоцитов в 1 ММ3 крови и выделяют 7 стадий ВИЧ :
I. -инкубация;
II. - бессимптомная;
III. - хроническая лимфаденопатия (ЛАП) на протяжении 3-5 лет - пре-СПИД;
IV. - субклинические нарушения иммунитета (в 1 ММ3 крови содержится 400Т4-Лимфоцитов);
V. - появление аллергических реакций на кожные пробы (Т4-лимфоцитов в 1 мм3 крови меньше 300);
VI. - иммунодефицит с поражением кожи и слизистых оболочек - отсутствие гиперчувствительности замененного действия (количество Т4-лимфоцитов < 200);
VII, - генерализованные проявления иммунодефицита - развиваются ВИЧ-индикаторные оппортунистические инфекции, злокачественные опухоли (Т4-лимфоцитов < 100).
Клиника СПИДа прежде всего обусловлена дефицитом Т - клеточного иммунитета. Снижение активности иммунной системы приводит к активации сапрофитной микрофлоры. Поэтому пик заболевания характеризуется тяжелыми инфекциями, вызванными простейшими, бактериями, в том числе вирусами, грибами, цитомегаловирусом, вирусом Эпштейна-Барра, вирусом герпеса, которые не поддаются лечению (оппортунистические инфекции), развитием злокачественных новообразований (саркома Капоши, лимфома не Ходжкина и др.) и тяжелыми неврологическими нарушениями. Установлено, что СПИД может сочетаться с герпетической инфекцией и гепатитом В. Наряду с общими симптомами довольно часто при СПИДе наблюдаются различные поражения полости рта. Они имеют значительную диагностическую ценность, поскольку позволяют легче и наверняка выявить проявления СПИДа у больного и избежать заражения медперсонала. Проявления в полости рта достаточно разнообразны, что затрудняет их система.
В августе 1990 г. в Амстердаме рабочей группой ведущих стоматологов из различных стран Европы была предложена классификация проявлений в полости рта, связанных с ВИЧ-инфекцией . Предложено различать три группы проявлений на основе степени вероятной связи с ВИЧ-инфекцией .
Первая группа - поражения СОПР, наиболее тесно связанные с ВИЧ :
1. Кандидоз (эритематозный, гиперпластичекий, псевдомембранозный).
2. Волосяная лейкоплакия (вирус Эпштейна-Барра).
3. ВИЧ-гингивит.
4. Язвенно-некротический гингивит.
5. ВИЧ-пародонтит.
6. Саркома Капоши.
7. Лимфома не Ходжкина.
Вторая группа - поражения менее тесно связанные с ВИЧ-инфекцией :
1. Атипичные язвы (орофарингеальные).
2. Идиопатическая тромбоцитопеническая пурпура.
3. Заболевания слюнных желез (ксеростомия, одно- или двустороннее увеличение слюнных желез).
4. Вирусная инфекция (отличная от обусловленной вирусом Эпштейна-Барра), вызванная цитомегаловирусом, вирусом herpes simplex, человеческим папилломавирусом (бородавчатые поражения - кандилома остроконечная, фокальная эпителиальная гиперплазия, бородавка обыкновенная), вирусом ветряной оспы (опоясывающий лишай, ветряная оспа).
Третья группа - поражения, возможно связанные с ВИЧ-инфекцией :
1. Бактериальные инфекции (включая гингивит, пародонтит), актиномикоз, также инфекции, вызванные Enterobacter cloacae, Echerichia coli, Klebsiella pneumoniae, туберкулез, Mycobacterium avium intracellulare.
2. Болезнь кошачьей царапины.
3. Обострения апикального периодонтита.
4. Грибковая инфекция некандидозной этиологии (криптококкоз, геотрихоз, гистоплазмоз, мукоромикоз).
5. Меланиновая гиперпигментация.
6. Наврологические нарушения (тригеминальная невралгия, паралич лицевого нерва).
7. Остеомиелит.
8. Синусит.
9. Воспаление подчелюстной жировой клетчатки (абсцесс, флегмона).
10. Плоскоклеточная карцинома.
11. Токсический эпидермолиз.
Большинство авторов считают, что первым проявлением СПИДа после инфицирования является поражение СОПР. По мнению других, полость рта поражается в терминальной стадии СПИДа, когда количество Т4-лимфоцитов в крови уменьшается до 200 в 1 мм3. Наблюдаются быстро прогрессирующий пародонтит, острый язвенно-некротический гингивостоматит, ангулярный хейлит. Очаги в периодонте имеют тенденцию к развитию остеомиелита. Довольно часто развивается бурная реакция на эндо-донтические вмешательства. Появление этих признаков может указывать на неблагополучие у лиц группы риска задолго до таких проявлений, как кандидоз и волосяная лейкоплакия. По частоте распространения заболевания СОПР распределяются так: кандидоз (88 %), герпетические поражения (11 - 17 %), ксеростомия (19-28 %), эксфолиагавный хейлит (9 %), язвы (7 %), десквамативный глоссит (6 %), волосяная лейкоплакия (5 %), саркома Капоши (от 4 до 50 %), геморрагии.
Кандидоз СОПР при СПИДе имеет несколько форм: псевдомембранозную, при которой наблюдается значитсльное количество мягких белых очагов, напоминающих хлопья створоженного молока и легко снимающихся при поскабливании; гиперпластичсскую - напоминает лейкоплакию, сопровождается наличием плотных белых поражений, спаянных с поверхностью слизистой рта, и атрофическую (эритсматозную). При этой форме возникают эритематозные пятна без налета, на фоне которых местами возможны пятна гиперкератоза.
Из бактериальных инфекций имеет место фузоспирохетоз, вызывающий острый язвеннонекротический гингивит во фронтальном участке. Он встречается у больных СПИДом, носителей антител, у серопозитивных лиц. У последних, кроме того, возникают обострения очагов вторичной инфекции в псриапикальных тканях, а в пародонте возможны деструктивные изменения, вплоть до секвестрации альвеолярной кости.
Вторичные вирусные агенты вызывают волосяную лейкоплакию. К этой группе относятся вирусы герпеса, бородавок и кандилом.
Волосяная лейкоплакия напоминает мягкую форму лейкоплакии и представляет собой белесоватые волосяные разрастания, которые не снимаются при соскабливании. Они в основном располагаются по краю языка и чем-то напоминают хронический гиперпластический кандидоз.
Гистологически волосяную лейкоплакию характеризуют ниткоподобные кератиновые образования, паракератоз, блюдцеобразные клетки (как показатель вирусной инфекции). Считают, что волосяная лейкоплакия вызывается вирусом Эпштейна-Барра. Ультраструктурными исследованиями установлено, что волосяная лейкоплакия ассоциируется с инфекцией бородавок и герпеса. Наличие этого поражения расценивается как неблагоприятный фактор, свидетельствующий о переходе лимфаденопатии в СПИД.
Язвы и афты в полости рта при СПИДе чаще локализуются на небе и обусловлены Cryptococcus neoformans (дрожжи, которые почкуются и не образуют мицелий). Иногда наблюдаются одиночные слизистые капсулы.
У гомосексуалистов-мужчин ранним (первым) проявлением СПИДа в полости рта могут быть болезненные язвы на СО неба и языка, связанные с цитомегаловирусной инфекций (группа вирусов герпеса), с характерным медленным затяжным течением, рецидивированием, отсутствием эффективности лечения по общепринятым методикам. Одновременно наблюдаются язвенно-герпетические поражения губ в зоне Клейна и СО носа. Установлено, что все ранние проявления СПИДа в полости рта устойчивы и плохо поддаются лечению.
Указанные ВИЧ-индикаторные оппортунистические инфекции считаются маркерами определенных стадий СПИДа. Так, Candida albicans обнаруживаюту большинства больных на стадии лимфаденопатии и в разгаре заболевания. У лиц группы риска инфекцию Candida albicans можно рассматривать как начальный симптом СПИДа.
Объединение в полости рта кандидоза и инфекций различных вирусов свидетельствует о некомпетентности иммунной реакции эпителия СОПР и расценивается как начальное проявление заболевания СПИДом.
Сосудистая опухоль - саркома Капоши - трансмиссивное заболевание, которое характеризуется множественными пигментными поражениями. Впервые описана в 1872 г. венгерским дерматологом M.Kaposi как специфическое заболевание. У больных СПИДом наблюдается в основном в полости рта на небе в 76 % случаев и характеризуется экзофитным ростом, безболезненностью, рыхлой консистенцией (в виде мягкого синюшного узелка), высокой частотой малигнизации. Мягкие ткани имеют окраску от бурой до синевато-красной.
Гистологически: в ранний период обнаруживают атипичный сосудистый конгломерат с пролиферацией сквозь клетки эндотелия и скоплением эритроцитов вдоль сосудов, в позднем периоде - узлы, состоящие в основном из склеенных веретенообразных клеток.
Лимфома Беркитта локализуется на нижней челюсти. Перед ее образованием больные жалуются на зубную боль, изъязвление СО, увеличение подчелюстных лимфатических узлов. Рентгенологически в это время наблюдается резорбция костной ткани.
У лиц, злоупотребляющих курением, наблюдают эпидермоидную карциному, которая локализуется на языке или дне ротовой полости. При СПИДе развиваются и другие новообразования - лимфоретикулярная саркома, плоскоклеточный рак и др. Лучевая и химиотерапия описанных новообразований при СПИДе неэффективна.
Диагностика СПИДа
Ранняя диагностика СПИДа крайне важна, поскольку латентный период между инфицированием и появлением клинических признаков СПИДа может быть достаточно длительным. Вот почему стоматологи должны быть информированными о клинической картине заболевания и путях передачи этой небезопасной инфекции.
Учитывая сложность лабораторной диагностики по предложению ВОЗ в некоторых случаях диагноз СПИДа может базироваться на клинической симптоматике. Все клинические симптомы предлагается разделить на две группы - серьезные и незначительные (ВОЗ, 1986).
У взрослых СПИД диагностируется при наличии не менее двух серьезных симптомов в совокупности хотя бы с одним незначительным при отсутствии видимых причин иммуносупрессии, таких как рак, тяжелая форма алиментарной недостаточности питания и другие состояния установленной этиологии.
1. Серьезные симптомы ВИЧ-инфекции :
а) снижение массы тела на 10 % и более;
б) хроническая диарея больше 1 месяца;
в) лихорадка продолжительностью более 1 месяца (перемежающаяся или постоянная).
2. Незначительные симптомы ВИЧ-инфекции :
а) стойкий кашель продолжительностью более 1 месяца;
б) генерализованный многоочаговый дерматит;
в) рецидивирующий опоясывающий герпес;
г) канидоз полости рта и глотки;
д) хронический прогрессирующий диссеминированный простой герпес;
ж) генерализованная лимфаденопатия . При наличии одной лишь саркомы Капоши или криптококкового менингита устанавливается диагноз СПИДа.
Особенности диагностики СПИДа у детей.
Подозрение на СПИД возникает, если у ребенка наблюдается не менее двух серьезных симптомов в совокупности с не менее чем двумя незначительными симптомами при отсутствии видимых причин иммуносупрессии, таких как рак, тяжелая форма алиментарной недостаточности питания или другие состояния установленной этиологии.
1. Серьезные симптомы:
а) потеря массы тела или задержка роста;
б) хроническаядиарея продолжительностью больше I месяца;
в)лихорадка продолжительностью более 1 месяца.
2. Незначительные симптомы:
а) генерализованная лимфаденопатия;
б) кандидоз полости рта и глотки;
в) обычные рецидивирующие инфекции (отит, фарингит и т.д.);
г) стойкий кашель;
д) генерализованный дерматит;
е) подтвержденная инфекция СПИД у матери.
Показаниями к обследованию на СПИД являются:
I. Злокачественные новообразования (саркома Капоши, лимфома).
II. Инфекции:
II. 1. Грибы:
а) кандидоз, который поражает СОПР и нарушает функции пищевода;
б) криптококкоз, вызывающий заболевания легких, ЦНС и рассеянную инфекцию.
II 2. Бактериальные инфекции («атипичный» микобактериоз, вызванный видами, отличающимися от возбудителей туберкулеза и лепры).
II 3. Вирусные инфекции:
а) цитомегаловирус, который обусловливает заболевания легких, ЖКТ, ЦНС;
б) вирус герпеса, вызывающий хроническую инфекцию слизистых оболочек с язвами, повышенную температуру на протяжении месяца и более;
в) прогрессирующая Энцефалопатия, вызванная, как считают, паповавирусом;
г) вирусы HTIV, ведущие к злокачественному перерождению Т-клеток,
II.4. Простейшие и гельминты:
а) пневмония, вызванная Pneumocystis carini;
б) токсоплазмоз, который обусловливает пневмонию или поражение ЦНС;
в) криптоспоридиоз, кишечная форма с диареей продолжительностью больше месяца;
г) стронгилоидоз.
Для доказательства наличия вируса в организме используют 3 метода: культивации вируса, идентификации вирусных AT, выявления титра AT к вирусным АГ (тест ELISA - enzime linked immunosorbent assay). Последний более экономичный, но дает много лжепозитивных результатов и требует в случаях позитивных реакций контроля метод омWestern-Blot, который базируется на использовании иммунофореза.
Стоматологические аспекты профилактики СПИДа
В силу особенностей клинического течения СПИДа стоматолог может быть первым врачом, который заподозрит это заболевание. Более того, врач-стоматолог должен занимать активную позицию в распознавании ВИЧ-инфицированных и больных, а для этого ему необходимо быть хорошо ознакомленным с признаками заболевания, внимательно анализировать историю болезни, проводить пальпацию лимфоузлов головы. Хотя в слюне инфицированных и больных СПИДом ВИЧ находится в небольшом количестве, стоматолог должен отдавать себе полный отчет в том, что он (как и другие специалисты, которые контактируют со средами организма больных СПИДом) входит в группу риска.
Для стоматологов существует риск заражения ВИЧ при случайных укусах больными СПИДом или носителями вируса, при попадании слюны на поврежденную кожу и слизистые оболочки врача, при ранении инструментом, который использовался при лечении больных. Кроме того, использование турбинной бормашины может стать причиной госпитальной инфекции, такой как СПИД и гепатит В.
Учитывая возможность контакта с больными СПИДом или вирусоносителями, стоматологам рекомендуют следующие способы предосторожности:
- получение информации о возможных факторах риска у больного;
Антисептическая обработка рук и работа в резиновых перчатках;
Использование (по возможности) инструментов, материалов, иголок разового использования;
Безупречная стерилизация и дезинфекция материалов, которые используются повторно.
Специалисты свидетельствуют, что адекватные способы профилактики позволяют избежать инфицирования ВИЧ даже при работе с группой риска. Поэтому личная защита должна производиться всем персоналом. Она предусматривает использование резиновых перчаток, специальных очков, пластиковых масок, спецхалатов и шапочек.
Необходимо избегать незначительных ранений инструментарием, который имел контакт с кровью и слюной больного. Для значительного уменьшения образования аэрозолей не рекомендуется пользоваться турбинной бормашиной, лучше использовать наконечники с меньшим количеством оборотов. Значительно уменьшает аэрозольное загрязнение воздуха рабочей зоны использование кофердама.
Перчатки и маски рекомендуется менять после каждого пациента или в крайнем случае - раз в час. Руки мыть под струей воды после каждого больного или процедуры и обрабатывать 4 % раствором хлоргексидина. Халаты должны иметь как можно меньше швов и наглухо закрывать грудь. Желательно использовать разовые халаты из синтетической ткани.
Стерилизация инструментария. ВИЧ быстро инактивируется при сухой и влажной стерилизации. Стоматологический инструментарий многоразового использования (в том числе и оттискные ложки) предварительно замачивают в растворе гипохлорита натрия, а потом подвергают холодной обработке раствором глютаральдегида или стерилизуют в автоклаве с окисью этилена. Перед подачей оттисков в лабораторию их необходимо поместить на 15 минут в раствор глютаральдегида или гипохлорита натрия. Для дезинфекции используют 1 % раствор глютаральдегида, 25 % раствор этилового спирта с пропиоилактоном в соотношении 1:40, 0,2 % раствор гипохлорита натрия с 0,35 % раствором формалина. Время обработки 5 минут. Обработку инструментария нужно производить в перчатках.
При 56 С вирус инактивируется на протяжении 30 минут. Необходимо тщательно придерживаться условий, гарантирующих полную инактивацию вируса. Улучшает предстерилизационную подготовку использование аппарата ультразвуковой очистки "Серьга". Для обеспечения полного контроля выдерживания стандарта температуры и времени стерилизации (180°С на протяжении 60 минут), учитывая требования ГОСТа. При соблюдении режима стерилизации цвет индикаторного слоя стойко изменяется и совпадает с эталонным. Биоптаты и другой операционный материал необходимо помещать в двойные защитные биксы, а транспортировать в специальных контейнерах.
Лечение СПИДа
Для борьбы со СПИДом разрабатываются новые подходы. Они основываются на фундаментальных исследованиях, связанных с концепциями, которые появились недавно и быстро развиваются, а также на новых технологиях (внутриклеточного иммунитета, генной терапии). Эти технологии касательно СПИДа разрабатываются в трех направлениях. Первое направление основано на введении гена, синтезирующего продукт, который потом выделяется из клеток. Так, при введении гена, синтезирующего фрагмент рецепторного белка СД-4, продукт выходит из клеток и защищает соседние клетки от ВИЧ-инфицирования.
Другое направление связано с синтезом пептидов. Они не выходят за пределы клеток и конкурентно блокируют ключевые для развития ВИЧ процессы. Так, мутантные белки (или их фрагменты) - аналоги продуктов регуляторных генов rev и tat, - блокируют действие последних, угнетая развитие ВИЧ. Пептид с измененными сайтами, распознается и расщепляется узкоспецифичной вирусной протеазой, угнетает прессинг белков, которые кодируются генами gag и pol.
Третье направление базируется на введении в клетки генов, которые кодируют антисенсы и рибозимы, соответственно блокирующие или разрушающие вирусную РНК.
Среди работ по разностороннему изучению СПИДа, которые сейчас выполняются, наиболее интересные результаты получены в области создания способов профилактики и лечения СПИДа, а также лечения сопутствующих заболеваний. Это одна из важнейших и стратегических проблем. Она имеет также большое потенциальное значение для поиска средств лечения и других болезней. Работы ведутся в двух направлениях. Первое - разработка принципиально новых технологий лечения и профилактики, которые базируются на недавно сформированной концепции о внутриклеточном иммунитете. Второе направление связано с химическим и биологическим синтезом новых лекарственных средств. Среди препаратов, уже используемых в мировой практике для борьбы со СПИДом самым распространенным является азидотимидин. Для клинического испытания лечения СПИД-ассоциированных инфекций передан рекомбинантный интерферон альфа-2 человека. Его первое использование для лечения больных саркомой Калоши дало возможность значительно уменьшить количество цитостатических средств, которые обычно назначают этим больным, и при этом существенно повысить терапевтический эффект. Среди медикаментозных средств, которые значатся в арсенале препаратов для лечения этого контингента больных, кроме азидотимидина (АЗТ), широко используют суромин, НРА-23, ацикловир, корректоры иммунитета (интсрлсйкин-2, у-глобулин, стимулятор функции Т-лимфоцитов изопринозин). Для поддержания иммунного статуса проводится пересадка костного мозга.
Основным для стоматолога при лечении таких больных является оказание симптоматической лечебной помощи и санация полости рта.
Прогноз . Для прогноза СПИДа важное значение имеет определение уровня Т-хелперных лимфоцитов и соотношения Тут. Если уровень Т4 менее 200 в 1 мм3 крови, то в первый год после проявления клинических симптомов СПИДа смертность превышает 50 %. Спонтанная ремиссия не описана. Болезнь упорно прогрессирует и заканчивается летально.
Похожие материалы:
- 22/07/2014 06:35 -
- 24/04/2014 04:20 -
Клинические проявления при ВИЧ-инфекции на слизистой оболочке полости рта. Соблюдение режима инфекционной безопасности при оказании стоматологической помощи, Красноярск, 1999 Еще недавно относительно благополучная ситуация с заболеваемостью ВИЧ-инфекцией в России с 1996 года начала резко ухудшаться. С 1996г. По октябрь 1999 года было выявлено 19 428 случаев заболевания, что в 18 раз больше, чем за весь предыдущий девятилетний период, начиная с 1987 года до 1996 года. ВИЧ-инфицированные граждане зарегистрированы на 83 административных территориях Российской Федерации. Эпидемическая ситуация по ВИЧ-инфекции в Красноярском крае в 1999 году имеет яркую тенденцию к ухудшению. Годовая динамика выявления ВИЧ-инфицированных в крае показывает неуклонный рост, так в течение 1997 года выявлено 20 случаев, в 1998 году - 35 случаев, за 10 месяцев 1999 году 112 случаев ВИЧ-инфекции. В эпидемический процесс вовлечены 15 районов края, наибольшее количество выявленных ВИЧ-инфицированных в гг. Красноярске. Норильске, Минусинске. Основным фактором риска заражения является внутривенное употребление наркотиков. Большое значение в профилактике ВИЧ-инфекции имеет предупреждение внутри-больничного инфицирования, поэтому необходимо проводить тщательную обработку медин-струментария строго в соответствии с ОСТОм 4221-2-85 «Дезинфекция, стерилизация изделий медицинского назначения» и приказом МЗ СССР №408 от 12.07.89 «О мерах по снижению заболеваемости вирусными гепатитами в стране». Особую актуальность в настояшее время приобрело предупреждение профессионального заражения медицинских работников, поэтому в данных методических рекомендациях представлены меры профилактики профессиональных случаев заражения ВИЧ среди стоматологов. Ранняя диагностика ВИЧ-инфекции помогает как можно раньше частично «изолировать» источник инфекции и предупредить дальнейшее распространение ВИЧ-инфекции. Проявление симптомов ВИЧ-инфекции в полости рта относятся к ранним признакам этого заболевания. Среди различных поражений слизистой оболочки полости рта при ВИЧ-инфекции наиболее распространенным является кандидозный стоматит, который встречается от 80 до 97 % случаев. У здоровых лиц кандидозный стоматит редко встречается, за исключением больных, ранее подвергшихся какому-либо лечению с применением антибиотиков широкого спектра действия, гормонов, цитостатиков и др. Характерной формой кандидоза при ВИЧ-инфекции является острый псевдомембранозный кандидозный стоматит. Слизистая оболочка полости рта (щек. языка, твердого и мягкого неба, дна полости рта с переходом на красную кайму губ) покрыта белым или серовато-белым налетом, напоминающим творожистую массу. Налет неплотно прикрепляется к подлежащей ткани, легко снимается, под ним может быть нормальный эпителий, либо эритематозные или эрозированные участки. Необходимо отметить, что поражение языка может проявляться по
типу острого атрофического или хронического гиперпластического кандидозного глоссита («черный волосатый язык»). В случае локализации кандидозного поражения в области углов рта возникает ангулярный хейлит. При этом имеет место гиперплазия эпителиальных структур углов рта, нередко с появлением хронических трещин. Нужно помнить, что в отличие от банального кандидозного стоматита, кандидоз при ВИЧ-инфекции трудно поддается специфическому лечению и возможны частые рецидивы. На втором месте по распространенности при ВИЧ-инфекции стоит персистирующая генерализованная лимфоаденопатия (ПГЛ). ПГЛ характеризуется увеличением лимфоузлов в двух и более группах (за исключением паховых лимфоузлов у взрослых), сохраняющимся не менее трех месяцев. Лимфоузлы достигают в диаметре 1 см и более у взрослых и 0.5 см. у детей. Наиболее часто увеличиваются шейные, затылочные, подмышечные лимфоузлы. Они эластичны, не спаяны с подлежащей тканью, кожи над ними не изменена. В течении времени лимфоузлы могут уменьшаться и вновь увеличиваться. Саркома Капоши (СК) также наиболее частая патология в полости рта. По данным литературы она встречается в 30%
случаев. В полости рта для СК характерны высыпания в виде синеватых, фиолетовых, розовых или красного цвета пятен, узелков, локализующих на слизистой оболочке твердого неба. Со временем они приобретают темное окрашивание, увеличиваются в размерах, часто происходит их дольчатое разделение и изъязвление, сопровождающееся болезненностью при приеме пищи. Волосистая лейкоплакия (ВЛ) наблюдается у ВИЧ - серопозитивных гомосексуалов. Сведений о наличии её в других группах риска по ВИЧ-инфекции нет. По данным литературы 98% обследованных больных ВЛ были ВИЧ-серопозитивными. Клинически ВЛ выглядит в виде выступающих над поверхностью слизистой оболочки складок или выступов белого цвета, которые, по форме напоминают волосы. Волосистая лейкоплакия может распространяться на всю заднюю поверхность языка и на центральные его отделы. Наиболее характерной локализацией является боковая поверхность языка, а также слизистая оболочка губ, щек. дна полости рта и нёба. Особенность ВЛ состоит в том, что патоморфологические элементы плотно прикреплены к основанию. Острый язвенно-некротический гингиво-стоматит. Начало заболевания при ВИЧ-инфекции либо внезапное, либо незаметное с кровоточивостью десен при приеме пищи или чистке зубов. Признаки заболевания могут исчезнуть через 3-4 нед., но обострения часто повторяются. Слизистая десны ярко-красного цвета, отечна. Десневой край и межзубные сосочки некротизируются, покрываются желтоватым налетом, который неплотно прикреплен к подлежащим тканям. Чаще поражаются участки слизистой оболочки в области фронтальных зубов. У большинства ВИЧ-инфицированных больных язвенно-некротический гингиво-стоматит имеет прогрессирующее течение, ведущее к потере мягких тканей и костных структур с последующей секвестрацией. Герпетический гингивостоматит - одно из наиболее частых и тяжелых проявлений ВИЧ-инфекции. У ослабленных больных в следствии диссемиляции вируса, приводящего к висцеральной патологии, летальность достигает 25%. Заболевание начинается с озноба, повышения температуры тела до 38°-39° и появления болезненных высыпаний в полости рта. головной боли, общего недомогания. Высыпания локализуются чаше на слизистой оболочке щек, десен, неба, внутренней поверхности губ. на языке, реже на мягком и твердом небе, небных дужках, миндалинах. Появлению сыпи обычно предшествует локальное жжение, покалывание. Сыпь носит ограниченный характер и представлена везикулезными элементами, расположенными на отечном эритематозном фоне. Прозрачное содержимое пузырьков быстро мутнеет, везикулы вскрываются, образуя округлые эрозии с фестончатыми краями. На поверхности десен эpo-зии едва различимы, так как имеют вид точек. На небе могут образовываться сливающиеся эрозивные очаги. Почти всегда увеличиваются регионарные подчелюстные лимфоузлы. Помогает постановке диагноза частое наличие сгруппированных пузырьковых высыпаний на коже вокруг рта. У ВИЧ-негативных пациентов опоясывающий лишай возникает достаточно редко и только на фоне выраженной иммуносупрессии, а при ВИЧ-инфекции часто встречаются его рецидивы. Симптомы заболевания проявляются пузырьками и язвами на лице, слизистой оболочке полости рта, которые локализуются по ходу ветвей тройничного нерва и сопровождаются резкой болезненностью. Прочие внутриротовые симптомы ВИЧ включают почти все заболевания слизистой оболочки полости рта, не отмеченные выше: Хронический рецидивирующий афтозный стоматит при ВИЧ-инфекции и в группах риска по ретровирусной инфекции: идиопатическая тромбоцитопеническая пурпура заболевания слюнных желез; Ксеростомия (сухость в полости рта) может отражать признаки инфицирования ВИЧ слюнных желез; Различные формы глосситов, хейлитов и др. В связи с этим при выявлении перечисленных выше заболеваний необходимо oбратить внимание стоматолога на тщательный сбор анамнеза, выяснение следующих моментов: лечился ли больной антибиотиками, гормонами, цитостатиками и др. препаратами, которые могли вызвать нарушения со стороны иммунной системы. наличие факторов профессиональной вредности. наличие половых контактов с лицами из группы высокого риска заражения. выезжал ли пациент за границу употребление больным наркотических препаратов. Таким образом стоматолог обязан при подозрении на ВИЧ - инфекцию проводить комплексное обследование больных у соответствующих специалистов (врачей инфекционистов, терапевтов, дермато-венерологов) и в случае необходимости направлять подозреваемых больных в центр по борьбе со СПИДом. При осмотре больного независимо от заболевания необходимо обратить внимание на следующие симптомы: 1.
Потеря массы тела более 10%. 2.
Лихорадочное состояние неясной этиологии. 3.
Увеличение периферических лимфатических узлов более 1 месяца. 4.
Состояние кожных покровов: Энантема - язвы Саркома Калоши Кандидозные поражения Герпетические поражения Гингивит Стоматит Волосистая лейкоплакия Больные, имеющие один из перечисленных симптомов подлежат обследованию на ВИЧ-инфекцию. Медицинскому персоналу. работающему в стоматологической службе, следует соблюдать максимальную осторожность при всех видах манипуляций, избегать контакта кожи и слизистых с кровью и слюной пациента. Персонал должен строго выполнять требования по профилактике профессиональных заражений: ■
работать в спецодежде (халат, медицинская шапочка перчатки, пижама для хирургов, щитки или очки с маской). ■
ежедневно менять спецодежду в хирургическом кабинете, еженедельно - в терапевтическом и ортопедическом и по мере загрязнения. Не допускать стирки одежды на дому. ■
закрывать напальчниками или лейкопластырем все повреждения на коже рук с последующей работой в перчатках. ■
использовать защитные щитки, маски, во время работы с пациентом. ■ проводить разборку, мойку, дезинфекцию мединструментария. пациента в защитных перчатках: техническую разборку использованного одноразового инструментария только дезинфекции. Соблюдать предельную осторожность во время обработки острых ■ строго соблюдать правила личной гигиены: при работе с пациентами не касаться руками своих глаз, носа, рта, волос: не трогать и не расчесывать раны, порезы, другие повреждения. ■ обязательно мыть руки (или руки в перчатках) перед приемом и после каждого пациента под проточной водой с мылом. Вытирать руки индивидуальным полотенцем (на смену) или салфетками разового пользования. ■
не пользоваться щетками для мытья рук; ■
немедленная смена спецодежды, загрязненной кровью или другими биологическими жидкостями пациента: ■
проводить все манипуляции в кабинете текущая уборка, освобождение плевательниц. работа по обработке инструментария, с выделениями и т.д. только в защитных перчатках. ■
допускается повторное использование перчаток терапевтами и ортопедами, если перчатки не загрязнены кровью и др. биологическими жидкостями, и отсутствуют механические повреждения, при условии их дезинфекции и мытья после каждого пациента. ■
запретить прием пищи в лечебных кабинетах. При порезе или проколе инструментом, контактирующим с биологическими жидкостями кожи рук или рук в перчатках необходимо: ■
снять перчатки ■
если кровь идет - не останавливать; ■
если крови нет - выдавить несколько капель крови; ■
обработать ранку 70% спиртом; ■
вымыть руки под проточной водой с двукратным намыливанием; ■
обработать ранку 5% спиртовым раствором йода При попадании биологических жидкостей ■
На незащищенную кожу: обработать кожу 70% спиртом, вымыть дважды мылом под проточной водой, повторно обработать 70% спиртом. При массивном загрязнении кожи кровью и другими биологическими жидкости - промыть под проточной водой с последующей обработкой 70% этиловым спиртом, обмыванием загрязненного участка проточной водой с двукратным намыливанием и повторной обработкой 70% этиловым спиртом. ■ В нос - промыть струей воды и закапать 1% раствор протаргола или обработать 0.05% раствором марганцовокислого калия. ■
В глаза - промыть струей воды и закапать 1% водный раствор борной кислоты или 1% раствор азотнокислого серебра или промыть 0,05% водным раствором марганцовокислого калия. ■
В рот - прополоскать водой, а затем 1% водным раствором борной кислоты или 0.05% раствором марганцовокислого калия или 70% этиловым спиртом. В каждом рабочем кабинете должны быть сформированы и укомплектованы аптечки оказания первой помощи в указанных случаях. О каждом случае повреждения, связанного с возможным загрязнением кровью или другими биологическими жидкостями при выполнении своих обязанностей ставить в известность зав. отделением (или главного врача) регистрировать их в журнале регистрации несчастных случаев.ВВЕДЕНИЕ
СИМПТОМЫ ВИЧ - ИНФЕКЦИИ В ПОЛОСТИ РТА
ПРОФИЛАКТИКА ПРОФЕССИОНАЛЬНОГО ЗАРАЖЕНИЯ. МЕРЫ ПРИ ТРАВМЕ И ПОПАДАНИИ БИОЛОГИЧЕСКИХ ЖИДКОСТЕЙ