Простой герпес, симптомы и лечение. Герпес что это за болезнь: симптомы, причины и лечение.
Читайте также
Герпес является одной из самых распространенных вирусных инфекций человека. Свыше 90% людей земного шара инфицировано вирусом простого герпеса (ВПГ) и до 20% из них имеют те или иные проявления инфекции.
Вирус простого герпеса поражает кожу и слизистые оболочки (чаще всего на лице и в области половых органов), центральную нервную систему (менингиты , энцефалиты), глаза (конъюнктивиты, кератиты). Вирус герпеса обусловливает патологию беременности и родов, нередко приводя к "спонтанным" абортам и гибели плода, или вызывает генерализованную инфекцию у новорожденных; отмечается связь генитального герпеса с раком шейки матки и раком предстательной железы.
Причины
Факторами, способствующими проявлению и/или рецидивированию герпеса, являются:
- снижение иммунологической реактивности,
- переохлаждение или перегрев организма,
- заболевания,
- медицинские манипуляции, в том числе аборты и введение внутриматочной спирали,
- некоторые психические и физиологические состояния.
Источником заражения является больной человек, у которого вирус герпеса присутствует на эпителии слизистых оболочек.
Симптомы герпеса
Инкубационный период при герпесе составляет, в среднем, от 2 до 10 дней, достигая иногда 3 недель.
Первичные симптомы представляют собой множественные пузырьковые высыпания, склонные к слиянию. Их появление сопровождается неприятными ощущениями: зудом, выраженной болезненностью.
У значительной части заболевших отмечаются общие симптомы: слабость, головная боль , боли в мышцах, повышение температуры тела. У трети женщин и каждого десятого мужчины с первичным герпесом развиваются осложнения, самым тяжелым из которых является герпетический менингит (воспаление мозговых оболочек).
При отсутствии осложнений высыпания сохраняются 2 -3 недели, покрываясь корочками, а затем исчезают.
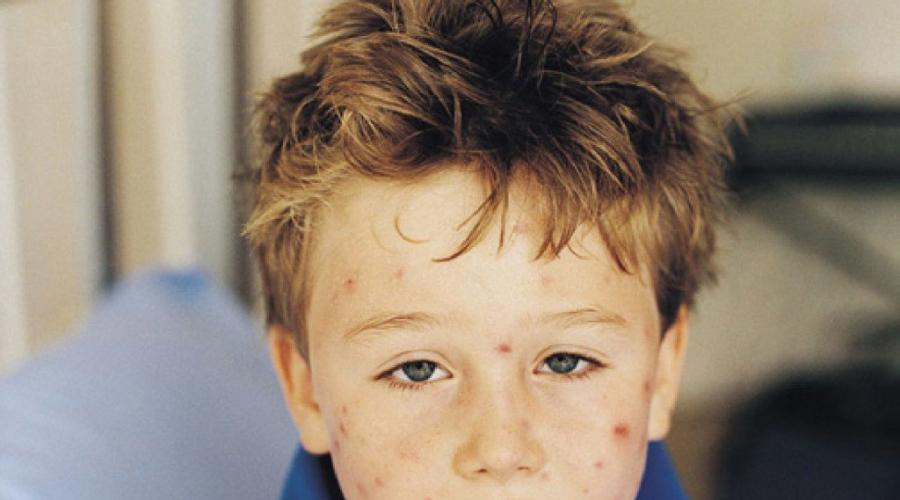
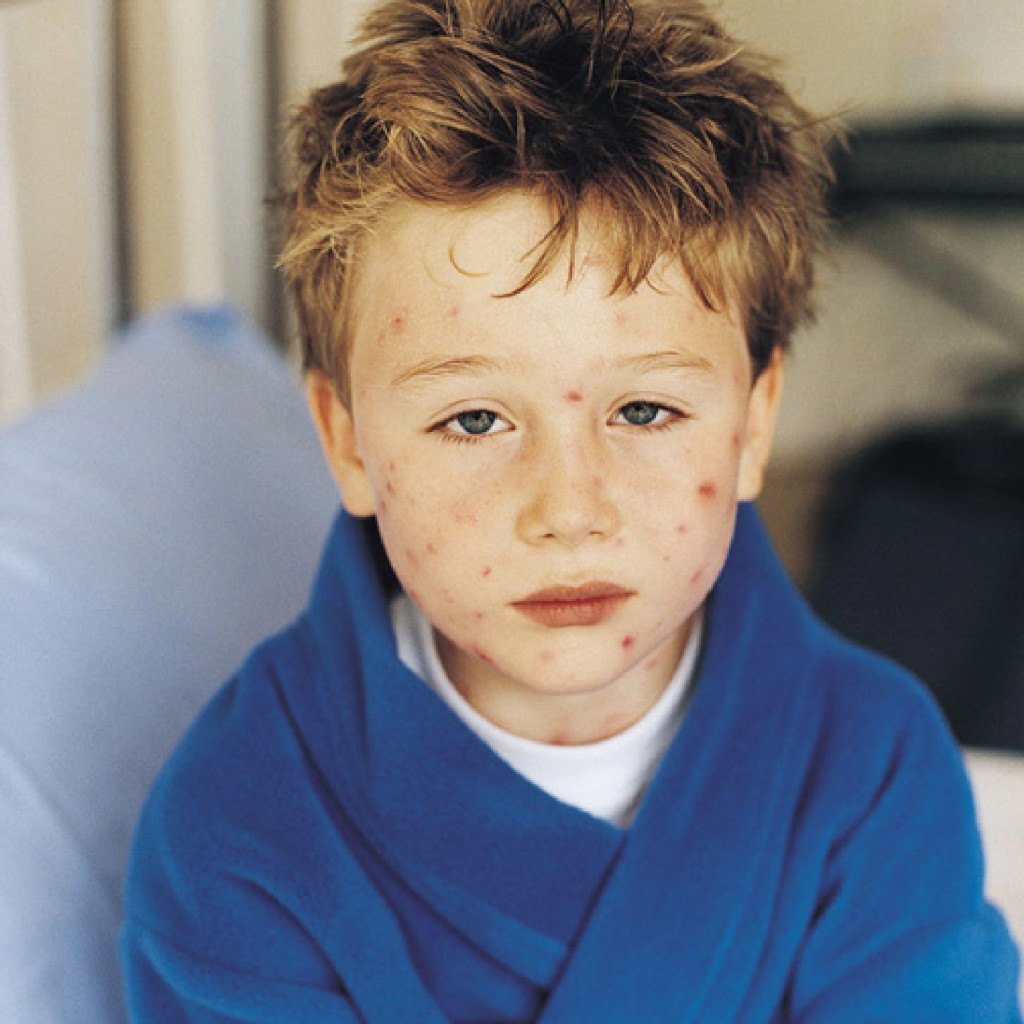
Фото: проявления герпеса на коже
Лечение герпеса
Лечение больных герпесом, особенно хронических рецидивирующих форм, представляет значительные трудности.
Как показали многочисленные клинические исследования последних лет, препаратом первого выбора для лечения острых и рецидивирующих форм герпеса, вызванного вирусами простого герпеса типов 1 и 2, является ацикловир (зовиракс и его аналоги), валацикловир (валтрекс), фамцикловир (фамвир).
Для лечения первичного эпизода и рецидивов генитального герпеса у больных с неизмененной иммунной системой ацикловир назначают в дозе 200 мг 5 раз в день в течение 5-10 дней или до разрешения клинических проявлений.
5%-ный крем ацикловира назначают больным простым герпесом на коже в ранние сроки развития заболевания 5 раз в сутки в течение 5-7 дней.
При генитальном герпесе валацикловир назначается по 0,5 г 2 раза в сутки в течение 5-10 дней.
Фамвир назначают при острой герпетической инфекции по 0,25 г 3 раза в сутки в течение 7 дней. В период беременности и лактации препарат можно назначать только по жизненным показаниям.
Алпизарин применяется для лечения герпетических поражений различной локализации. Аппликации 2%-ной мази производятся на слизистые оболочки 4-6 раз в сутки в течение 5-10 дней, 5%-ная мазь наносится на кожные покровы 4-6 раз в сутки 5-10 дней. При более тяжелом течении герпетической инфекции алпизарин (0,1 г) назначают перорально по 1-3 таблетки 3-4 раза в сутки в течение 7-10 дней.
Вира-МП (видарабина фосфат) -10%-ный гель. Наносится на пораженные участки 4 раза в день в течение 7 дней.
Гелпин (бривудин) - таблетки 0,125 г, по 1 таблетке перорально 4 раза в сутки в течение 5-7 дней (после еды с большим количеством жидкости.
Оксолин. 1 %- или 2%-ная мазь наносится на пораженные участки 3 раза в день.
Риодоксол. Применяется при нетяжелом течении герпетической инфекции кожи и слизистых оболочек в виде аппликаций 0,25%-, 0,5%- или 1 %-ной мази (в зависимости от локализации процесса и характера заболевания) в течение 5-10 дней.
Тромантадин. Препарат в виде 1 %-ной мази наносят на пораженные участки 3 раза в сутки в течение 7-10 дней. Для более успешного использования тромантадина его назначают при появлении первых признаках герпеса.
Флакозид - флавоноид, получаемый из листьев бархата амурского и бархата Лаваля, применяется перорально после еды по 0,1-0,5 г 3 раза в сутки в течение 10 дней.
Хелепин в виде 1 %-ной мази наносится на пораженные слизистые оболочки 3_раза в сутки в течение 7-10 дней. При поражениях кожи применяется 5%-ная мазь. В тяжелых случаях хелепин (0,1 г) назначают перорально по 3 таблетки в сутки в течение 10-15 дней.
Эпиген-интим (водный экстракт корня солодки). Применяется 6 раз в день в течение 5-10 дней.
В качестве средства профилактики рецидивов генитального герпеса в ряде стран были созданы и испытаны различные противогерпетические вакцины. Выпускаемая в настоящее время отечественная герпетическая поливакцина включает циклы вакцинации (1-2 в год), состоящие из внутрикожных введений препарата по 0,2 мл каждые 5-10 дней, всего на цикл 5 инъекций. Исследования по совершенствованию метода вакцинации больных герпетической инфекцией продолжаются.
При генитальном герпесе следует рекомендовать больному воздерживаться от половой жизни до исчезновения клинических проявлений. На этот период использование презервативов должно быть обязательным при всех сексуальных контактах. Половых партнеров пациентов, имеющих генитальный герпес, следует обследовать и при наличии у них проявлений герпеса - лечить.
Лечение герпеса при беременности
Лечение беременных обязательно при развитии диссеминированных форм герпетической инфекции (энцефалиты, гепатиты и т. п.); используется ацикловир в стандартных дозировках. Кесарево сечение в качестве профилактики неонатального герпеса показано при наличии герпетических высыпаний на гениталиях или при первичной генитальной герпетической инфекции у матери в течение 1 месяца до родов. В остальных случаях возможно естественное родоразрешение.
Осложнения
При ослабленном иммунитете герпес рецидивирует до 3-6 раз в течение года. На области поражения появляются группы болезненных пузырьков. За несколько дней до этого часть больных испытывает неприятные ощущения в зоне появления высыпаний. Общие симптомы и увеличение узлов для периода обострения нехарактерно. Продолжительность рецидива болезни чаще всего составляет 7-10 дней.
Коварство вируса герпеса состоит в том, что, единожды внедрившись в организм, почти всегда он остается в нем пожизненно. В то же время, носительство герпеса отнюдь не фатально: антитела к нему есть почти у 100% взрослого населения России (это значит, все мы когда-либо встречались с этим вирусом и получили естественную "прививку").
При хорошей напряженности иммунитета (либо при грамотной его коррекции), при соблюдении определенных норм здорового образа жизни организм не дает небольшому количеству дремлющих вирусов выйти из клеток, где возбудители и обречены находиться пожизненно.
При ослаблении иммунитета (характерный случай - после простуды, хотя причин может быть множество) вирусы герпеса активизируются, размножаются и по отросткам пораженных нервных клеток выходят на иннервируемые последними участки эпителия, вызывая характерную клиническую картину обострения герпетической инфекции.
Последствия осложнений герпеса у женщин
Помимо периодических обострений персистенция ВПГ на слизистых женских половых органов чревато рядом весьма неприятных последствий: стойкий зуд в области наружных половых органов и влагалища (65%), слизистые выделения (58%), "эрозия" шейки матки (16%), привычное невынашивание беременности на ранних сроках (21%).
Если заражение плода на ранних сроках может привести к спонтанному аборту, то инфицирование в более поздние сроки может стать причиной поражения кожи, глаз, нервной системы с последующей задержкой развития. Следует отметить, что столь тяжелые последствия характерны для первичного инфицирования женщины во время беременности, при наличии же иммунитета (который есть у подавляющего процента россиянок) даже его временное снижение во время беременности не столь опасно.
Последствия герпеса при беременности
Беременность очень часто является физиологическим иммуносупрессиивным фактором (происходит закономерное снижение иммунитета). Наличие вируса простого герпеса в цервикальном канале беременных женщин значительно увеличивает риск внутриутробного инфицирования плода, а также - инфицированию ребенка в родах.
Поэтому перед предполагаемой беременностью будущим мамам мы рекомендуем пройти обследование на наличие ВПГ (и ЦМВ) на слизистых половых органов, определить наличие и уровень антител к этим вирусам и при необходимости получить курс профилактического лечения. Желательно повторное исследование во время беременности, учитывая упомянутые выше изменения иммунитета. Обнаружение вируса простого герпеса половых органов в последние недели до родов служит основанием для проведения кесарева сечения.
герпетическая инфекция
Герпес - вирусная инфекция, вызванная различными типами вируса герпеса. Для нее характерны высыпания в виде мелких, скученных пузырьков на слизистых оболочках и коже. Заболевание опасно осложнениями для детей грудного возраста и при внутриутробном заражении.
Как лечить герпес у детей? Герпетический вирус нельзя вылечить навсегда, если он уже попал в организм. Его можно только успокоить, приглушить. У человека заложены генетические способности иммунной системы бороться с вирусом герпеса. У одного ребенка герпес появляется каждые три месяца, у другого - раз в год, а у третьего вообще не «просыпается». Рано или поздно каждый ребенок заражается тем или иным типом герпетического вируса. Считается, что цитомегаловирус есть у 100% населения нашей планеты, а вирус простого герпеса встречается у 90% людей.
Причины
В неактивном состоянии вирус живет в нервных клетках. Под влиянием каких факторов он активизируется?
- Постоянная усталость.
- Большие физические нагрузки.
- Стрессы.
- Эмоциональная перегрузка.
- ОРВИ и другие заболевания.
- Воздействие ультрафиолетовых лучей, перегревание.
- Пересыхание слизистых.
- Частые переохлаждения.
- Травмы на слизистых и коже.
- Плохое питание, дефицит витаминов.
Но все-таки главная причина - снижение защитных свойств организма. При слабом иммунитете у детей вирус герпеса прогрессирует, поражает большие участки тела и слизистой. Чем слабее иммунитет, тем тяжелее переносится герпетическая инфекция.
Каким путем происходит заражение
Герпетический вирус отличается высокой контагиозностью, то есть заразностью. Основные пути передачи: воздушно-капельный и контактный. Наиболее заразным человек считается в период высыпания. Где и как чаще всего можно заразиться? В быту, если в доме есть носители вируса, при этом не соблюдаются строгие правила личной гигиены. Заразиться можно через общие полотенца, посуду, немытые руки. Если заражение произошло, это не означает, что у ребенка тут же вскочит лихорадка на губе. Активизироваться вирус может только при благоприятных условиях - ослабленном иммунитете.
Типы герпеса
Существует около 80 (по некоторым данным около 100) вирусов герпеса. В медицинской науке описано 8 типов герпеса, которые способны вызывать различные виды герпетической инфекции. Они могут отличаться по симптомам, длительности, тяжести заболевания.
- Герпес 1 типа. Вирус простого герпеса, при котором появляются высыпания на губах (лихорадка), на крыльях носа, вокруг рта, на слизистой ротовой полости. Один из самых распространенных типов.
- Герпес 2 типа. Поражает слизистые гениталий. Встречается реже, чем герпес 1 типа. Иногда вирусы 1 и 2 типа проявляются одновременно. Заражение чаще всего происходит во время прохождения по родовым путям. У мальчиков поражается головка полового члена, у девочек - слизистая половых губ. Генитальный герпес у детей вызывает сильный зуд. Этот тип вируса также способен вызывать герпетические ангины и стоматиты.
- Герпес 3 типа. Знаменитая ветрянка, вызванная вирусом Varicella Zoster. Подробнее о симптомах и лечении ветрянки у детей читайте в другой нашей статье. Вариантом поражения может быть герпетический опоясывающий лишай. Чаще он возникает у взрослых, которые повторно заражаются Varicella Zoster.
- Герпес 4 типа у детей. Вирус Эпштейн-Барра вызывает инфекционный мононуклеоз. Тяжелое заболевание с поражением лимфоидной системы. При инфекционном мононуклеозе наблюдаются такие симптомы: повышение температуры, увеличение лимфоузлов, боли в горле, отек аденоидов, увеличение селезенки и печени. Заболевание опасно осложнениями, приводит к ослаблению иммунитета. Окончательно диагноз устанавливается только после анализа крови и обнаружения атипичных мононуклеаров.
- Герпес 5 типа. Вызывает цитомегаловирусную инфекцию. Этот вид герпеса у ребенка впервые встречается в 2 года, когда начинается посещение ясельной группы детского сада. Реже случается внутриутробное заражение цитомегаловирусом, что влечет за собой серьезные последствия и нарушения в развитии. Цитомегаловирусная инфекция может никак не проявляться длительное время. Ребенок может быть вирусоносителем. При активизации цитомегаловируса возникают симптомы, похожие на инфекционный мононуклеоз. Однако не поражаются лимфатические узлы и миндалины. Лечится так же, как и другие типы вируса герпеса - противогерпетическими препаратами. Крайне опасен для беременных.
- Герпес 6 типа. Вирус герпеса 6 типа у детей вызывает розеолу, или внезапную экзантему. Это заболевание также называют псевдокраснухой. Характерный симптом - розовые мелкие папулы на коже, которые при надавливании бледнеют. В начале заболевания поднимается температура, но нет ни кашля, ни насморка. Ребенок быстро выздоравливает. Герпес 6 типа у детей нередко вводит врачей в заблуждение: вроде было острое начало, повышение температуры, но никаких катаральных признаков не последовало. Сначала ставится диагноз ОРВИ или ОРЗ, и только после появления сыпи возникают подозрения: краснуха это или розеола? Часто сыпь при внезапной экзантеме путают с аллергическими высыпаниями.
- Герпес 7 и 8 типа. Вирусы нового поколения, недавно открытые. Есть предположение, что они вызывают синдром хронической усталости, депрессии, а также онкологические заболевания.
Если в анализе крови обнаруживаются антитела к любому из типов вируса, это говорит о том, что когда-то возбудитель уже попал в организм, и иммунная система успешно с ним справилась. Если антитела есть, но нет никаких высыпаний на коже или слизистых, болезнь не надо лечить.

Наиболее частые высыпания



Лечение герпеса
Лечение герпесной инфекции у детей проводится на первоначальном этапе заболевания. Если прошло 3 дня с момента появления пузырьков, нет смысла применять специальные препараты. Обычно лечение назначается, если вирус повторяется часто, высыпания держатся долго, распространяются на другие участки тела.
- Противогерпетические средства. Бывают в виде мазей, кремов, гелей, таблеток и инъекций. Наиболее эффективным при хронических формах герпеса считается не местное лечение, а прием препаратов внутрь. Это позволяет повысить концентрацию вещества в крови. Открытие ацикловира стало большим событием в медицине. На сегодняшний день - это самое эффективное лекарство от вируса герпеса. Наиболее известные препараты: «Ацикловир», «Герпевир», «Фамацикловир», «Виролекс», «Теброфен», «Видарабин», «Риодоксол», «Зовиракс». Для лечения цитомегаловирусной инфекции используют «Фосфоноформат», «Ганцикловир».
- Применение противовирусных, иммуностимулирующих средств. Быстро останавливают действие вируса, не дают поражать другие участки кожи. Врач может назначить: «Арпетол», «Иммунал», «Гроприносин». Коварство вируса герпеса в том, что при его активности в организме не вырабатывается интерферон, как это бывает с другими вирусами. Поэтому врач назначает препарат «Интерферон» в инъекциях. Также применяются лекарства, которые стимулируют выработку естественного интерферона: «Неовир», «Циклоферон».
- Витаминотерапия. Организму нужно помочь справиться с вирусом, укрепить иммунитет. Для этого врач назначает комплекс витаминов. Особенно полезен витамин С, группа витаминов В, а также кальций. Показана настойка элеутерококка, которая повышает общий тонус организма, укрепляет иммунитет, улучшает работу нервной системы, снимает физическое, эмоциональное и умственное переутомление.
- Жаропонижающие и постельный режим. При инфекционном мононуклеозе, розеоле, ветряной оспе повышается температура. Нужно следить за состоянием ребенка и сбивать температуру выше 38,5 °C. Также нужно как можно больше давать ребенку пить. Воздух в комнате должен быть свежим, прохладным и влажным.
- Антигистаминные препараты. Назначаются при сильном зуде, обширных поражениях кожи. Чаще всего применяются препараты: «Эриус», «Фенистил», «Кларитин», «Гисманал», «Кетитофен», «Терфен», «Цетрин».
Суть лечения герпеса у детей - подавить вирус, снизить его активность. Вылечить от герпетического вируса невозможно. Лечением ветрянки, внезапной экзантемы, инфекционного мононуклеоза, цитомегаловируса занимается педиатр. Если высыпания слишком частые, приносят дискомфорт, сильный зуд, нужно обратиться за консультацией к детскому иммунологу. Врач назначит специальные иммунологические исследования.
Особенности герпетической инфекции у грудничков
Герпес у грудничка встречается редко. Первичное заражение герпесом у ребенка может произойти в 1 год, когда мамины антитела уже не защищают от вируса. Герпес любого типа в младенческом возрасте опасен осложнениями. В первую очередь поражаются органы слуха и зрения, сердечная, мочеполовая и нервная система. Вирус может привести к гепатиту, пневмонии, воспалению оболочек мозга и развитию герпетического энцефалита, менингита, к психическим расстройствам, нарушению детородной функции. Также у малышей часто на фоне герпетической инфекции возникают поражения слизистой ротовой полости - стоматиты. Они могут протекать в тяжелой форме и требуют длительного лечения.
Если в доме есть грудничок и взрослые, которые болеют герпетической инфекцией, нужно придерживаться строгих профилактических мер во время высыпаний:
- надевать марлевую повязку;
- не целовать ребенка;
- не прикасаться к пузырькам, часто мыть руки;
- использовать индивидуальную посуду.
Герпес у ребенка чаще бывает на губах, вокруг рта, на крыльях носа, на слизистой ротовой полости. Реже - на теле, еще реже отмечаются случаи генитального герпеса. Заболевание эффективно лечится противогерпетическими препаратами. Герпес опасен такими осложнениями: герпетическая экзема, энцефалит, психические расстройства, воспаление внутренних органов.
Распечатать
Вирус герпеса - понятие достаточно объёмное. Учёные под этим названием понимают целую группу вирусов, имеющих сходную природу, но при этом по-разному действующих на организм человека. В науке их ещё называют герпесвирусами, и на сегодняшний день вирусологи знакомы уже более чем с двумя сотнями разных их видов.
По характеру воздействия на организм человека все вирусы герпеса делятся на восемь типов. В большинстве случаев, когда герпес упоминается в обиходе, в виду имеются вирусы первого и второго типа, самые распространённые.
- Вирус герпеса первого типа вызывает высыпания на губах и под носом, а в значительно более редких случаях - возле глаз и около ногтей. Его называют ещё вирусом HSV-1.
- Вирус герпеса второго типа (HSV-2) именуется ещё генитальным герпесом и приводит к высыпаниям и сильному зуду на половых органах и вообще в паху.
Вирусы этих двух типов иногда носят собирательное название вируса простого герпеса, и именно о них в большинстве случаев идёт речь при упоминании герпеса.
Герпесвирусы других типов вызывают ветрянку, цитомегалию, опоясывающий лишай и даже некоторые онкологические заболевания. Эти болезни очень серьёзны сами по себе и требуют отдельного разговора. А пока что мы остановимся на простом герпесе и в первую очередь познакомимся с его возбудителем.
Что собой представляет вирус герпеса первого и второго типа?
Вирус герпеса – это едва ли не самый распространённый среди людей вирус. По оценкам специалистов, более 95% населения Земли являются его носителем. И благодаря хитрости самих вирусов большая часть из этих 95% людей о своей причастности к братству переносчиков и не подозревает.
В этом отношении герпесвирусы можно считать мастерами маскировки. Некоторые из них могут успешно проникать в организм, размножаться и предаваться другим людям, но при этом сам владелец герпеса не будет испытывать никаких симптомов. Более того, вирусы герпеса умеют выстраивать особые отношения с иммунной системой организма, при которых иммунитет может терпеть присутствие чужака.
Во многих случаях вирус герпеса в организме переходит в так называемую латентную стадию. В этом состоянии он, попросту говоря, дремлет, не размножаясь и не вредя здоровью. И только в период, когда иммунитет хозяина оказывается ослабленным, вирус резко активизируется и радует владельца ранками на губах (которые часто называют простудой на губах) или высыпаниями в паху. А бывает, вирус дремлет подобным образом на протяжении всей жизни хозяина.
Некоторые герпесвирусы в течение своей жизни могут приобретать генерализованный характер и приводить к очень тяжёлым последствиям, иногда вплоть до смерти. Однако вирусы простого герпеса, то есть, первого и второго типа, на это не способны. Они будут вредить и мешать, но сами по себе опасности для жизни не представят.
Важно то, что избавиться от вируса герпеса навсегда и полностью практически невозможно. После того, как вирион – вирусная частица – попадает в организм, он как можно скорее пытается проникнуть в нервные клетки. Там его генетическая информация вклинивается в ДНК нервной клетки, и удалить вирус из организма уже нельзя в принципе: даже если вычистить все клетки тела от вирусных частиц, нервная клетка рано или поздно сама по себе наклонирует новые вирионы. И параллельно с таким клонированием в большинстве случаев в организме будут проявляться соответствующие герпесу симптомы.
Если когда-либо и удастся разработать методы полного избавления организма от вируса герпеса, то, вероятно, это будет связано с успехами в области генной инженерии.
Симптомы простого герпеса
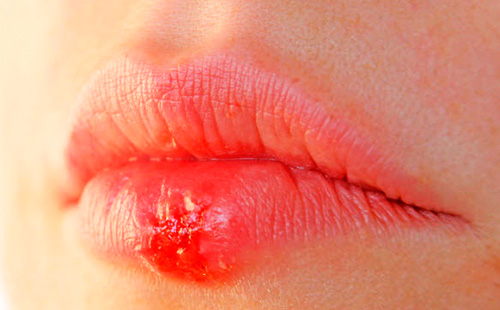
Наиболее известным признаком присутствия вируса простого герпеса в организме является известная всем «простуда на губах» – высыпание пузырьков с прозрачной жидкостью на губах. Этому высыпанию предшествуют следующие симптомы:
- зуд, пощипывание и лёгкое покалывание в определенной области на губах
- затем происходит покраснение в местах будущих высыпаний
- появляются маленькие пузырьки, некоторые из которых со временем могут слиться в один большой
- пузырьки темнеют из-за помутнения жидкости в них
- происходит согласованный и практически одновременный разрыв пузырьков
- корки на месте бывших пузырьков подсыхают, происходит струпообразование и заживление ранок.
Период, когда происходит разрыв пузырьков, характеризуется наибольшей заразностью (вирулентностью): жидкость из них содержит миллиарды вирусных частиц, и заразиться от больного человека в этот момент проще всего.
Очень важно то, что вирус герпеса 1-го типа может приводить к возникновению неприятных болячек и на губах, и в области гениталий. Вирус 2-го типа менее зловредный, но значительно более болезненный и неприятный: он проявляется только на гениталиях. Кроме того, вне зависимости от типа вирус герпеса в паху демонстрирует неприятные симптомы только в 20% случаев. В остальных 80% владелец вируса даже не подозревает, что является заражённым.
Некоторые симптомы генитального герпеса напоминают таковые для герпеса на губах, но есть и несколько специфических признаков болезни:
- появление небольших отёков в паху, особенно у мужчин, в тот же самый период, когда появляются жжение и зуд
- возможно онемение и тянущие боли в районе бёдер и нижней части спины
- в отдельных случаях повышается температура, и больного мучает общее недомогание
- пузырьки с жидкостью могут появляться на большой площади: как на гениталиях, так и на бёдрах, лобке, ягодицах и даже на внутренних поверхностях – в мочевыводящем канале и на шейке матки
В зависимости от иммунитета и здоровья эндокринной системы заражённого такие симптомы могут проявляться от нескольких раз в месяц до одного раза в год, но чаще не проявляются вообще. При этом сам больной всё время остаётся источником вируса.
В целом, наибольшая вероятность заражения возникает при контакте с больным во время появления, разрыва и заживления пузырьков с жидкостью на поражённых органах. Однако и в любое другое время имеется риск заразиться как от него, так и от вещей, с которыми больной контактировал.
Например, очень редко, но отмечаются случаи заражения генитальным герпесом детей и людей, вовсе не имевших половых контактов. Такое происходит при использовании немытых предметов обихода, продуктов питания, при непосредственном контакте с носителем вируса (при рукопожатии, поцелуе, занятиях контактными видами спорта). Среди спортсменов борцы особенно подвержены риску заразиться вирусом герпеса от противника.
Органы, которые поражаются вирусом
Губы и гениталии хоть и поражаются герпесом в большинстве случаев, но не являются единственными органами, страдающими от этой болезни. Кроме них герпес может поражать:
- пальцы рук, наиболее часто – кожу возле ногтя, но иногда даже кость и сухожилия.
- Глаза и веки. Очень часто вирус герпеса приводит к кератиту и серьёзным нарушениям зрения.
- Головной мозг и его оболочки. В первом случае развиваются герпетические энцефалиты, во втором – менингиты. Оба типа болезней очень серьёзны и требуют срочного обращения к врачу.
- Отдельные участки нервной системы. Например, сегодня физиологи связывают развитие паралича Белла именно с действием вируса герпеса.
Как правило, такие серьёзные последствия имеют место только во время рецидива болезни и провоцируются теми или иными дополнительными нарушениями в самом организме больного.
Рецидив вируса простого герпеса и его опасности
Рецидив герпеса – это та самая вспышка активности вируса в организме, которая приводит к появлению самих симптомов болезни. В быту принято говорить, что такие обострения наблюдаются из-за ослабления иммунитета, что, в принципе, верно.
Однако и ослабление иммунитета, в свою очередь, является следствием определённых причин. По статистике наиболее часто губы или гениталии «обносит» после или во время:
- голодания, серьёзного ограничения рациона, диет или нарушения режима питания
- холодного периода года
- менструации или ПМС
- переохлаждения или, наоборот, перегрева
- различных затяжных и сезонных заболеваний
- периода с недостатком витаминов в рационе
- стресса или депрессии.
Иногда проследить зависимость проявления герпеса от каких-либо причин не удаётся. Это происходит тогда, когда имеют место индивидуальные особенности организма. В принципе, их тоже можно отследить и в дальнейшем быть готовыми к обострению болезни.
Особо опасным рецидив герпеса может быть тогда, когда он совпадает по времени проявления с какой-либо другой вирусной или бактериальной болезнью. В этом случае может происходить увеличение и обострение симптомов обеих болезней и усложняться их лечение. А рецидивы герпеса, приводящие к развитию менингита и энцефалита, чрезвычайно опасны сами по себе.
И теперь пора поговорить о наиболее насущных и практичных вопросах, касающихся вируса герпеса. Например, о том, возможна ли передача вируса с губ на гениталии и обратно.
Переход вируса с губ на половые органы: возможен ли он?
Ответ однозначен: да, возможен.
Причём не только возможен, но и очень прост и случается сплошь и рядом. А затем это приводит к ссорам, депрессиям и иногда (хотя кто-то может в это даже не поверить) – к мыслям о самоубийстве.
Генитальный герпес является куда более неприятной болячкой, чем герпес на губах. При этом в более чем половине случаев он передаётся именно при оральном сексе от партнёра, у которого «простуда на губах» выскакивает раз в год как по заказу и который зачастую даже не обращает внимания на такую неприятную мелочь. Особенно если этот заражающий партнёр – мужчина.
А вот получатель герпеса после этого будет страдать всю жизнь.
Аналогично возможен и переход вируса с гениталий больного на губы здорового человека. А попав в организм через губы, при рецидиве он может «выскочить» где угодно. И в паху в том числе.
Наиболее вероятно заражение герпесом при рецидиве его у одного из партнёров. Разумеется, заниматься оральным сексом с поражёнными губами или высыпаниями в паху ни в коем случае нельзя. Но в то же время герпес может легко передаваться и в обычное время через микротравмы, образующиеся, например, от мужской щетины.
Для безопасности обоих партнёров каждому из них необходимо быть крайне внимательным к своему здоровью. Первый день-два рецидив проявляет себя только пощипыванием и зудом, иногда почти незаметным. Но уже в этот момент в местах таких ощущений скапливаются миллионы вирусных частиц. Внешне ни на губах, ни на половых органах в этот момент не видно ничего, но опасность заражения почти так же высока, как и во время разрыва пузырьков.
Однако при всей своей универсальности, вирулентности и распространённости вирус герпеса не умеет передаваться по наследству.
Вирус герпеса, беременность и наследственность
Вне зависимости от того, заражён ли герпесом кто-нибудь из родителей (или сразу оба родителя), ребёнок родится без присутствия этого вируса в организме.
Более того, если мать болеет герпесом или является его переносчиком, то в её организме постоянно вырабатываются антитела к герпесвирусу конкретного типа. Эти антитела постоянно поступают в организм плода и формируют врождённый иммунитет ребёнка. Именно поэтому малыш не заражается герпесом при родах или в первые несколько дней жизни даже при очень плотном контакте с матерью: всё это время антитела успешно уничтожают все герпесные вирусные частицы, попадающие в маленький организм.
Однако существует реальная опасность заражения ребёнка во время родов, если мать сама оказалась заражённой в последние несколько месяцев беременности . За столь короткий срок вирус в её организме не успевает ни разу рецидивировать и иммунная система не вырабатывает соответствующие защитные вещества. Ребёнок оказывается восприимчивым к материнской болезни, и при родах велик риск его заражения.
Ещё больше риск повышается при использовании акушерами специального оборудования – щипцов, экстракторов и манипуляционного инструмента. В крайне неблагоприятных случаях из-за высокого риска заражения ребёнка применяют кесарево сечение.
Антитела, получаемые плодом от матери и защищающие младенца от герпеса, имеют продолжительность жизни около 3-4 месяцев. Следовательно, по истечению этого срока после родов организм ребёнка становится восприимчивым к болезни, и при наличии у матери вируса герпеса ей стоит быть особенно осторожной при контакте с ребёнком, особенно при проявлении симптомов рецидива. В этом случае рекомендуется использовать марлевую повязку для лица до тех пор, пока язвы на губах полностью не подсохнут, а до того не целовать ребёнка и тщательно мыть руки перед контактом с ним.
Вирус герпеса никак не влияет на развитие самого плода. Также он не оказывает никакого действия на фертильность мужчины и способность его стать отцом. Поэтому появление простуды на губах у кого-либо из родителей во время беременности никакой опасности для будущего наследника не представляет.
Лечение герпеса: борьба с симптомами
На сегодняшний день не существует лекарственного средства, способного полностью избавить организм человека от вируса герпеса . Причин тому достаточно много – это и способность герпеса годами не выдавать своего присутствия в организме, и специфическая дислокация самих вирусных частиц.
Все способы борьбы с уже имеющейся болезнью сводятся к уменьшению остроты проявления её симптомов и подавлению активности самих вирусов.
В целом эти методы позволяют больным герпесом не только существенно повысить качество жизни, но и вовсе забыть про эту болезнь, оставаясь, по сути, лишь её инкубатором.
При таком лечении в первую очередь борются с:
- активностью вируса в клетках. Для этого хорошо подходят такие препараты, как Ацикловир, Фамцикловир, Валацикловир. Эти средства приводят к тому, что в поражённых клетках вирус затормаживается в своем размножении и перестаёт каким-либо образом проявлять своё присутствие.
- Проникновением вирусных частиц в новые клетки. При употреблении указанных выше препаратов вирусы лишаются также возможности подобраться к генетическому аппарату клетки и размножаться. Из этих лекарств наиболее известен Тромантадин.
- Проявлением самих симптомов рецидива вирусной инфекции. Здесь и Панавир с Зовираксом, не дающие развиваться пузырькам на губах, и Аллокин-Альфа, который вводится подкожно при первых же симптомах заболевания, и довольно большое количество других мазей, кремов и препаратов, среди которых нужно ещё суметь выбрать наиболее подходящий и эффективный.
Рассматривать эти средства более подробно следует по отдельности и с учётом конкретных физиологических особенностей организма. Однако стоит помнить, что лучшая защита от любой болезни – это надёжная её профилактика, уменьшающая шансы вируса проникнуть в организм.
Профилактика герпеса
Стопроцентную гарантию защиты от вируса герпеса не даст ни один метод и ни одно средство – слишком широко распространён этот возбудитель и чересчур просто он передаётся от человека к человеку.
Тем не менее, есть некоторые правила, соблюдение которых помогает свести риск заражения герпесом к минимуму:
- Соблюдение основных принципов гигиены: мыть руки и пищу перед едой, пользоваться своими средствами личной гигиены и хорошо вымытой посудой, избегать повреждений кожных покровов.
- Ведение контролируемой и аккуратной половой жизни. Здесь речь идёт о половых связях с надёжными партнёрами, которым можно доверять, об использовании презервативов и специальных защитных средств вроде Мирамистина. Кстати, следует помнить, что ни Мирамистин, ни презерватив не дают 100%-й гарантии безопасности от заражения вирусом герпеса, однако их совмещение сведёт риск заражения к минимуму.
- Снижение количества контактов с людьми, у которых герпес проявляется в рецидивирующей форме. Здесь речь идёт людях с явными признаками простуды на губах.
Особого внимания заслуживает общение матери с маленьким ребёнком. При всей любви и нежности мама с губной простудой обязана надевать марлевую повязку, мыть руки и не целовать ребёнка до полного исчезновения симптомов рецидива. Такие меры хоть и могут показаться достаточно жёсткими, но в конечном итоге защищают самого дорогого для матери человека – её малыша. И потерпеть недельку другую без поцелуев ради здоровья ребёнка стоит.
Несколько слов о других разновидностях вируса герпеса
Не забывайте: всё, о чём мы сейчас говорили, касалось только вируса простого герпеса – тех самых первых двух типов герпеса, которые сами по себе не являются смертельными болезнями и не приводят к серьёзным нарушениям в организме.
Другие же герпесвирусы – это вирусы значительно более серьёзные. И среди них ветрянка и опоясывающий лишай – самые, пожалуй, безобидные.
Чего, например, стоит вирус Эпштейна-Барр, являющийся причиной страшного ракового заболевания - лимфомы Беркитта, от которой страдают дети в центральной Африке. Этот же вирус приводит к развитию мононуклеоза, переносчиками которого на сегодняшний день являются около половины детей, проживающих в развивающихся странах.
Не менее опасен и вирус герпеса 8-го типа, приводящий к развитию сразу нескольких онкологических заболеваний: саркомы Капоши, некоторых видов лимфом и по некоторым данным – миелом.
По сравнению с ними вирус герпеса 7-то типа, из-за которого, по некоторым данным, у больного развивается синдром хронической усталости, уже не кажется особо серьёзным, но, тем не менее, портит жизнь многим жителям даже богатых стран.
Существует ещё и весьма редкий, но чрезвычайно опасный вирус обезьяньего герпеса. У обезьян в организме он существует так же, как и вирус простого герпеса в организме человека – без особо опасных проявлений и болезненных симптомов. Однако попав в организм человека (например, после укуса) может привести к смерти в течение нескольких недель.
В любом случае герпес – болезнь крайне неприятная. Поэтому свой образ жизни следует корректировать так, чтобы уменьшить риск заражения этим вирусом, а при наличии его в организме – не дать ему заразить близких людей и особенно детей. Так можно внести свою небольшую лепту в борьбу с герпесом во всём мире.
Герпес
—инфекционное антропонозное вирусное заболевание, вызываемое вирусом простого герпеса.
Это заболевание, характеризуется полиморфизмом клинической симптоматики, длительным латентным течением с периодическими обострениями, сопровождающееся пузырьковыми высыпаниями на коже и слизистых оболочках, а также поражением ЦНС, глаз, внутренних органов.
Этиология. Возбудитель инфекции простого герпеса — вирус простого герпеса (ВПГ), относится к сем. Herpesvindae, по биологическим свойствам близок к вирусу ветряной оспы. Имеет внутреннее ядро из линейной двунитевой ДНК, окруженной белковой оболочкой икосаэдральной симметрии. Этот нуклеокапсид заключен в оболочку-конверт. Конвертированная форма имеет диаметр 120-160 нм, ядро — диаметр 100 нм.
Вирион развивается внутриклеточно, образуя внутриядерные включения. По своим антигенным свойствам и различиям в нуклеотидном составе возбудители разделены на 2 группы: ВПГ-1 и ВПГ-2. Наиболее распространены ВПГ-1 — заболевания с поражением кожи лица, слизистых оболочек рта. С ВПГ-2 связывают возникновение генитального герпеса, менингоэнцефалита, инфекции новорожденных.
Эпидемиология . Источником являются больные и вирусоносители. При первичной инфекции больные выделяют вирус в среднем в течение 12 дней, при рецидивах — 4—7 дней. Пути передачи — контактный, воздушно-капельный, парентеральный, половой, вертикальный. Для трансмиссии необходим достаточно тесный контакт с источником инфекции, поэтому дети заражаются, как правило, при общении с членами своей семьи, в связи с чем очень важно собирать семейный «герпетический анамнез». Большинство детей инфицируются ВП Г в возрасте до 5 лет. Они чаще заражаются ВПГ-1, тогда как у взрослых возрастает частота инфекции, вызванной ВПГ-2. Антитела против ВПГ-1 и ВПГ-2 обнаруживают у 75% и 11% подростков в возрасте 15 лет и, соответственно, у 90% и 73% взрослых. Заболевание чаще встречается в осенне-зимний период. Обычно регистрируются спорадические случаи заболевания, однако возможны вспышки ИПГ в детских коллективах.
Патогенез
Патогенез ИПГ включает несколько этапов.
1. Внедрение возбудителя. Входными воротами являются кожа и слизистые оболочки. Попадая в клетку, вирус начинает быстро размножаться. Изменение метаболизма и деструкция клеточной мембраны в результате отпочковывания зрелых вирионов приводят к гибели клетки. Распространяясь контактным путем, вирус поражает соседние клетки.
2. Вирусемия. Из места входных ворот ВПГ попадает сначала в регионарные лимфоузлы, а затем в кровь. Здесь он циркулирует в составе форменных элементов — эритроцитов, лимфоцитов и тромбоцитов. Вместе с током крови, а также лимфогенным и периневральным путями вирус проникает в головной и спинной мозг. Большое значение для дальнейшего развития заболевания имеет фиксация вируса в паравертебральных нервных ганглиях. В процессе гематогенной диссеминации, особенно у больных с ИДС, вирус может поражать печень, селезенку, надпочечники, легкие, почки и другие внутренние органы.
3. Развитие серозного воспаления. В месте внедрения ВПГ возникает очаг воспаления, который характеризуется появлением гигантских клеток с внутриядерными включениями, лимфогистиоцитарных инфильтратов и баллонирующей дегенерации клеток. Обильный серозный экссудат расслаивает клетки, что приводит к формированию везикул на коже, слизистых оболочках и кист во внутренних органах. Наряду с серозным воспалением, во внутренних органах, особенно в ЦНС, возникают очаги некроза и васкулиты.
4. Развитие осложнений. ВПГ обладает выраженной иммунодепресивной активностью, что связано с поражением Т-лимфоцитов, макрофагов, нарушением реакции антителозависимой цитотоксичности, подавлением активности интерферона и комплемента. В результате формируется микст-инфекция, этиологическими агентами которой, помимо ВПГ, являются бактерии, внутриклеточные патогены (хламидии, микоплазмы), вирусы, простейшие и грибки.
5. Формирование специфического иммунитета. В ответ на внедрение ВПГ развивается иммунный ответ — образуются защитные антитела и цитотоксические Т-лимфоциты, которые инактивируют вирус. Вместе с тем иммунитет при ИПГ является нестерильным и не приводит к полной элиминации возбудителя. Это связано со слабой иммуногенностью вируса, его иммунодепрессивными свойствами, способностью переходить в L-формы и персистировать в нервных ганглиях.
ИПГ является представителем оппортунистических инфекций, которые клинически манифестируются в условиях иммунодепрессии. В зависимости от состояния иммунной системы инфекционный процесс может остановиться на любом из перечисленных выше этапов, что приводит к значительному полиморфизму клинической симптоматики — от бессимптомного носительства до генерализованных форм с летальным исходом. Чаще всего первичное инфицирование ВПГ происходит бессимптомно (у 80—90% больных), и лишь у незначительной части пациентов имеют место клинически манифестированные формы заболевания (10-20%). Однако независимо от формы первичной инфекции у всех пациентов развивается латентная ИПГ. Вирус пожизненно сохраняется в виде безоболочечной L-формы в паравертебральных нервных ганглиях. В условиях ИДС происходит реактивация ВПГ. По аксонам вирус вновь попадает в кожу и слизистые оболочки, где происходит его репликация с последующим повторением всех этапов патогенеза.
Классификация
В настоящее время используется рабочая классификация, предложенная Н.И. Нисевич и В.Ф. Учайкиным в 1990 г.
| По распространенности | По форме | По
тяжести процесса | По течению заболевания | По характеру осложнений |
| Локализованная. Распространенная. Генерализованная | А. Типичная: — герпетическое поражение слизистых оболочек; — генитальный герпес; — офтальмогерпес; — энцефалит, менингоэнцефалит; — висцеральные формы; — генерализованный герпес новорожденных. Б. Атипичная: — стертая; — субклиническая; — молниеносная; — абортивная | Легкая. Средне-тяжелая. | Острое. Затяжное. Рецидивирующее. Негладкое | Пневмония, ОГМ, ДВС-синдром, микст-инфекция и др. |
Симптомы
Кожно-слизистая форма
Инкубационный период —2—12 дней. Основные клинические признаки: появление на коже и слизистых оболочках сгруппированных мелких напряженных пузырьков на отечном гиперемированном основании. Сыпь локализуется в основном вокруг естественных отверстий — на красной кайме губ и коже вокруг рта (herpes labialis), крыльях носа, щеках, веках, ушных раковинах, реже — на лбу, ягодицах, задней и внутренней поверхности бедер, предплечьях, кистях.
Могут поражаться слизистые оболочки полости рта, гортани, миндалин, а также конъюнктива. Отмечаются чувство жжения, иногда недомогание, общая слабость. Очаги исчезают на 7—9-й день.
Различают первичный и рецидивирующий простой герпес. Первичный простой герпес возникает после первичного заражения, преимущественно у детей. Характеризуется выраженностью клинических проявлений, так как в результате гематогенной диссеминации вируса возможно поражение внутренних органов. Одна из частых форм — острый стоматит. После клинического выздоровления элиминации вируса из организма не происходит, наблюдается его персистирование в тканях на протяжении всей жизни. Под влиянием неблагоприятных факторов, способствующих возникновению иммунодефицита, происходит активация вируса, что сопровождается рецидивом клинической симптоматики. Рецидивирующий простой герпес может возникать несколько раз в год. При этом высыпания локализуются как в местах первичного поражения, так и на новых участках.
Кроме того, различают атипичные формы — отечную, элефантиазоподобную, зостериформную, геморрагическую и др.
Герпес рта - это вирусная инфекция, характеризующаяся образованием язв во рту и известная как герпетическая лихорадка или пузырьковый лишай. Первый раз инфекция обычно происходит в детстве. Хотя герпесом инфицированы многие люди, у большинства из них нет никаких симптомов. У тех, кто заболевает от первоначальной инфекции, развиваются болезненные раны во рту, которые поражают заднюю часть горла, небо, язык и иногда щеки и внутреннюю сторону губ. Обычно люди чувствуют себя больными, у них повышается температура, увеличиваются лимфатические узлы, воспаляется горло, и появляется плохой запах изо рта. Хотя симптомы обычно спадают в период от 10 до 21 дня, вирус остается в организме и находится в состоянии покоя, пока его не пробуждают некоторые факторы типа стресса, менструаций или нахождение на солнце. Последующие вспышки болезни, известные как рецидив простого герпеса, затрагивают внешнюю, а не внутреннюю сторону рта, обычно край одной губы. Эти повторные вспышки гораздо более умеренны и длятся 8-10 дней.
Причины
. Штамм 1 вируса простого герпеса является наиболее обычной причиной герпетической лихорадки. . Штамм 2 вируса простого герпеса, который обычно вызывает герпес половых органов, может также вызвать герпетическую лихорадку. . Причина, по которой у некоторых людей наблюдаются рецидивы герпетической лихорадки, а у других нет, неизвестна. Однако для тех, у кого наблюдаются рецидивы, очевидными факторами риска являются беспокойство, стресс, нахождение на ветру или на солнце, менструации и лихорадка. . Люди с ослабленными иммунными системами, например в результате лечения рака или больные СПИДом, подвержены большему риску сильных и частых рецидивов.Симптомы
. Повторяющиеся инфекции простого герпеса. . Ощущение покалывания или дискомфорт за один-два дня до появления герпетической лихорадки. . Маленькие, сырые, открытые раны, появляющиеся на внешних краях губ. . Образование корки на язвах через 48 часов. Раны обычно заживают полностью через 8-10 дней.Диагностика
. Необходимы история болезни и физическое обследование. . Анализ под микроскопом соскобов с поврежденного места или высев культуры жидкости из пузырей или язв иногда необходим, когда диагноз не может быть поставлен на основе истории болезни и физического обследования.Лечение
. Поскольку открытые язвы увеличивают риск бактериальной инфекции, следует использовать антибактериальную мазь местного применения несколько раз в день. Если бактериальная инфекция развивается, ваш врач может прописать антибиотик. . Антивирусные лекарства ацикловир, фамцикловир или валацикловир могут быть прописаны людям с первичной инфекцией внутренней части рта, а также людям с сильными или длительными рецидивами болезни. Антивирусные препараты хорошо помогают в снятии симптомов. . Местное применение мази с пенцикловиром может ускорить процесс заживления язв у некоторых больных.Профилактика
. Избегайте близкого контакта с теми, у кого наблюдаются открытые язвы, чтобы предотвратить передачу вируса. . Попробуйте определить, какие факторы ускоряют рецидив болезни, и постарайтесь избегать их или уменьшить степень их воздействия. Например, если фактором является солнечный свет, наносите защитный крем от солнца на губы перед выходом на улицу или носите широкополую шляпу. . Обратитесь к врачу, если вы чувствуете развитие первичной инфекции (воздействующей на внутреннюю часть рта и горло).Герпетическая экзема Капоши
Впервые описана в 1887 г. венгерским врачом М.К. Капоши. Возникает у детей, страдающих экземой, дерматозами, нейродермитом. Продолжительность инкубационного периода составляет 3— 5 дней. Заболевание характеризуется острым началом — повышением температуры тела до 39—40 °С, бурным нарастанием общеинфекционных симптомов вплоть до развития инфекционного токсикоза. В 1—3-й дни болезни появляется обильная везикулезная сыпь, располагающаяся на обширных участках кожи. Высыпания могут продолжаться 2—3 недели. Нередко элементы сливаются, лопаются, образуя сплошную корку, после отторжения которой остается розовое пятно или рубцовые изменения. Течение заболевания может быть длительным. Нормализация температуры тела и улучшение общего состояния происходят на 7—10-й день.
У ослабленных детей в патологический процесс могут быть вовлечены не только кожа и слизистые оболочки, но и ЦНС, внутренние органы, орган зрения, что служит причиной неблагоприятного исхода заболевания.
Герпетический гингивостоматит
Чаще возникает при первичном инфицировании ВПГ у детей в возрасте от 6 месяцев до 3 лет. Развитию гингивостоматита способствуют исчезновение материнских антител, недостаточность местного иммунитета, прорезывание зубов и др. Клиника включает проявления общеинфекционного синдрома (повышение температуры тела, симптомы интоксикации), беспокойство, слюнотечение и регионарный лимфаденит. На слизистой оболочке ротовой полости и деснах появляются тонкостенные пузырьки, которые быстро вскрываются с образованием болезненных язв. Их поверхность покрывается налетом желтоватого цвета. Изменения на слизистой ротовой полости сохраняются в течение 1—5 дней.
Острое респираторное заболевание, вызванное ВПГ. Поражение верхних дыхательных путей является одной из форм первичной ИПГ у детей раннего возраста. Заболевание начинается остро с повышения температуры тела и появления симптомов интоксикации. Возникает клиника ринофарингита, фаринотонзиллита, ларинготрахеобронхита и обструктивного бронхита. На слизистой верхних дыхательных путей обнаруживают везикулезные высыпания, которые затем превращаются в эрозии. Заболевание характеризуется тяжелым продолжительным течением и частым присоединением микст-инфекции. Установлено, что ВПГ является триггером развития бронхиальной астмы.
Офтальмогерпес
Первичная инфекция проявляется конъюнктивитом или кератоконъюнктивитом. У новорожденных могут развиться катаракта, увеит, хориоретинит. Поражение роговицы бывает поверхностным, по типу древовидной язвы, или глубоким (дисковидный кератит). Последний протекает наиболее тяжело с вовлечением в патологический процесс переднего отдела сосудистого тракта, с исходом в помутнение роговицы и снижение остроты зрения.
Заболевание начинается остро и сопровождается воспалением конъюнктивы, ее изъязвлением или появлением герпетических пузырьков на коже века. Вовлечение в патологический процесс роговицы приводит к образованию поверхностной эрозии, слезотечению, светобоязни, склериту, болевому синдрому.
Клинический диагноз упрощается при сочетанном поражении глаз, кожи, слизистых оболочек полости рта.
Генитальный герпес. Генитальный герпес (herpes genitalis) отличается полиморфизмом клинической симптоматики и склонностью к упорному рецидивирующему течению.
Чаще всего инфекция встречается при заражении половым путем и обычно обусловлена ВПГ-2, у 5-10% больных — ВПГ-1.
Первичное инфицирование сопровождается ухудшением общего состояния, повышением температуры тела, дизурическими явлениями, увеличением регионарных лимфатических узлов, болевыми ощущениями в местах поражения. У девочек появляются везикулезные или эрозивноязвенные высыпания в области влагалища, вульвы, половых губ. Затем образуются эрозии, возможен отек половых органов. В дальнейшем температура тела снижается, высыпания подсыхают, корочки отторгаются с образованием пигментных или депигментированных пятен. В настоящее время не исключается причастность ВПГ-2 к развитию карциномы шейки матки.
У мальчиков герпетические пузырьки или язвы обычно образуются на головке полового члена, реже на его теле или крайней плоти.
Герпетический энцефалит
Энцефалит может развиться при первичном инфицировании (30% больных), однако чаще возникает при реактивации ИПГ (70%). Особенностью герпетического энцефалита является развитие глубоких некротических изменений в лобно-теменно-височной области коры головного мозга, что определяет тяжесть течения заболевания и высокую частоту остаточных явлений. В анамнезе у части больных имеются указания на обострения ИПГ у ближайших родственников. Заболеванию часто предшествуют черепно-мозговые травмы, тяжелые инфекционные и соматические заболевания. Герпетические высыпания на коже имеют место только у 20% больных. Выделяются три стадии герпетического энцефалита.
Ранняя стадия продолжается от нескольких часов до 7 дней. У большинства больных энцефалит начинается остро и сопровождается появлением общеинфекционного и общемозгового синдромов. Повышается температура тела, появляются головная боль, повторная рвота и гиперестезия. На 2—4-й день состояние больного резко ухудшается за счет нарастания общемозговой симптоматики и присоединения очаговых знаков. Быстро прогрессирует нарушение сознания в виде спутанности, отсутствия ориентации в месте и времени, изменяется поведение больного (агрессивность, психомоторное возбуждение). Возникают локализованные или генерализованные судороги, миоклонии, тремор, оперкулярные и вегетативные пароксизмы. Появляются очаговые симптомы в виде моно-и гемипарезов, парестезии, онемения конечностей. Нередко отмечается нарушение высших нервных функций в виде афазии, дизартрии, апраксии, агнозии. У трети детей неврологическая симптоматика предшествует появлению общеинфекционных и общемозговых симптомов, у 10% больных в начальном периоде заболевания отсутствует повышение температуры тела. У некоторых пациентов заболевание развивается подостро с постепенным появлением общемозговой и очаговой симптоматики («псевдотуморозный» вариант).
Стадия разгара характеризуется углублением расстройств сознания, учащением судорог вплоть до эпилептического статуса, нарушением витальных функций. У больного имеет место классическая триада герпетического энцефалита — лихорадка, стойкое нарушение сознания и некупируемые судороги (судорожно-коматозный синдром). Прогрессирует очаговая неврологическая симптоматика. Менингеальные симптомы появляются у большинства детей на 3—5-й день болезни, но они, как правило, слабо выражены. В ликворограмме обнаруживают лимфоцитарный плеоцитоз до 300—800 кл/мкл и повышение содержания белка до 1,5— 2 г/л. Стадия разгара продолжается от 1 до 3 недель.
Стадия обратного развития начинается с 3—4-й недели заболевания и продолжается от 3 до 6 и более месяцев. У 40—80% выживших детей имеют место грубые остаточные явления в виде слабоумия, эписиндрома, экстрапирамидных расстройств, гидроцефалии, «вегетативного состояния». Герпетический энцефалит у части больных может приобрести рецидивирующее или хроническое течение.
Поражение нервной системы ВПГ может протекать также в виде серозного менингита, миелопатии, энцефаломиелорадикулоневропатии.
Висцеральные формы ИПГ
ВПГ может поражать печень, легкие, почки, пищевод и др. Патология внутренних органов чаще встречается при генерализованных формах ИПГ у новорожденных. Герпетический гепатит характеризуется острым началом, выраженными симптомами интоксикации. Преджелтушный период непродолжителен и может сочетаться с симптоматикой стоматита. Достаточно быстро появляется гепато- и спленомегалия, потемнение мочи, обесцвечивание кала и желтуха. При лабораторном обследовании обнаруживают гипербилирубинемию за счет увеличения прямой фракции, повышение активности трансаминаз. Заболевание характеризуется тяжелым течением, частым развитием фульми-нантных форм, ДВС-синдрома, приводящих к летальному исходу. Поражение легких (интерстициальная пневмония) и почек (очаговый нефрит) не имеют специфических клинических особенностей и часто протекают в форме микст-инфекции.
Внутриутробная ИПГ
Частота внутриутробной ИПГ составляет 1/2,5 на 15 тыс. новорожденных. В антенатальном периоде заражается 5% детей, в интранатальном — 95%. Первичный генитальный герпес у женщины на 32-й неделе беременности приводит к инфицированию 10% детей, накануне родов — 40—60%. При рецидиве генитального герпеса риск заражения значительно ниже — 8%. Ребенок может заразиться и при бессимптомном течении ИПГ у матери. При антенатальном заражении дети рождаются с клиническими проявлениями заболевания (врожденная инфекция). При интранатальном инфицировании симптоматика появляется в постнатальном периоде (ИПГ у новорожденных).
Клиника врожденной ИПГ зависит от срока инфицирования. При заражении в первые две недели беременности происходит гибель плода или возникает бластопатия — системная патология, сходная с генетическими заболеваниями. Инфицирование в сроке гестации от 2 недель до 3 месяцев приводит к прерыванию беременности или к формированию пороков развития на органном или клеточном уровнях — истинных пороков развития. При заражении на 3-6-м месяце беременности возникает генерализованная воспалительная реакция с исходом в фиброз и формированием ложных пороков развития ЦНС, ЖКТ, печени, органа зрения, легких, костей и др. При инфицировании в третьем триместре развивается генерализованная ИПГ (менингоэнцефалит, гепатит, пневмония, поражение ЖКТ), которая часто заканчивается летальным исходом.
При интранатальном заражении инкубационный период составляет от 3 до 14 дней. Выделяют три формы неонатальной ИПГ — локализованная форма, генерализованная форма и менингоэнцефалит. Локализованная форма встречается у 20—40% детей и характеризуется появлением множественных везикулезных высыпаний на коже, слизистых оболочках ротовой полости и глаз без признаков системной воспалительной реакции. При отсутствии специфического лечения у 50—70% больных происходит генерализация ИПГ.
У 20—50% новорожденных ИПГ протекает в генерализованной форме. Симптоматика появляется на 5—10-й день жизни и напоминает таковую при сепсисе. Отмечается прогрессирующее ухудшение состояния ребенка (повышение или снижение температуры тела, вялое сосание, рвота, отказ от еды, одышка, апноэ, бледность кожных покровов, акроцианоз, беспокойство или заторможенность). У большинства детей появляются герпетические высыпания, однако у 20% больных они отсутствуют. Тяжесть состояния определяется поражением печени, головного мозга, надпочечников, легких, почек и др.
Энцефалит и менингоэнцефалит развиваются у 30% больных. В отличие от детей старшего возраста, у новорожденных герпетический энцефалит характеризуется диффузным поражением вещества головного мозга. В лобных, теменных и височных долях происходит образование участков некроза и кист. Клиническая симптоматика появляется чаще на 2—3-й неделе жизни. Заболевание начинается с подъема температуры тела, вялости, беспокойства, тремора и снижения аппетита. У половины больных имеются герпетические высыпания. В дальнейшем состояние резко ухудшается за счет нарушения сознания и появления плохо купируемых локальных или генерализованных судорог. Возникают расстройства терморегуляции, дыхания и эндокринной функции. Летальность при энцефалите составляет 50%. У половины выживших детей имеют место грубые резидуальные явления — задержка психомоторного развития, микроцефалия, парезы, параличи и др.
Диагностика
Диагностика ИПГ основана на анализе данных эпидемического анамнеза, клинического и лабораторного обследования. Большое значение имеет выяснение «герпетического анамнеза», касающегося ближайшего окружения ребенка. Клиническая диагностика существенно облегчается при наличии типичных высыпаний на коже и слизистых оболочках, однако необходимо помнить, что генерализованные формы ИПГ могут протекать без везикулезной сыпи. Лабораторная диагностика включает несколько методов.
1. Вирусологический метод является «золотым стандартом» лабораторных тестов. ВПГ выделяют из крови, ликвора, содержимого везикул, биоптатов органов и тканей. Недостатками являются трудоемкость и продолжительность исследования (2—3 недели). В настоящее время в практику внедрен быстрый культуральный метод (shell vial assay), позволяющий осуществить диагностику в течение 24—48 часов.
2. Метод иммунофлуоресценции выявляет ВПГ в содержимом везикул, соскобе с кожи и слизистых оболочек.
3. Полимеразная цепная реакция (ПЦР) позволяет обнаружить ДНК вируса в крови, ликворе и других биологических материалах. Обнаружение ДНК вируса в крови и ликворе является лабораторным маркером активности инфекционного процесса. Метод ПЦР в режиме реального времени (real-time PCR) позволяет определить титр вируса в биологических жидкостях, клетках, биоптатах.
4. Серологический метод (ИФА) позволяет раздельно определять антитела IgM и IgG, а также авидность антител класса IgG. При первичной приобретенной ИПГ антитела класса IgM появляются через 7 дней от момента инфицирования и сохраняются в течение 6—8 недель. Антитела класса IgG выявляются с 3—4-й недели и достигают максимума на 6—8-й неделе. В первые три месяца определяются низкоавидные IgG (индекс авидности менее 30%), в дальнейшем синтезируются высокоавидные антитела. При рецидиве IgM выявляются в низком титре или отсутствуют, а повышение титра IgG наблюдается раньше — на второй неделе. Наличие IgM, низкоавидных IgG и увеличение титра IgG в четыре и более раз являются лабораторными критериями активности приобретенной ИПГ. При латентной форме обнаруживают стабильно низкие титры высоко-авидных IgG. К критериям лабораторной диагностики внутриутробной ИПГ и активной репликации вируса относятся обнаружение антител класса IgM, низкоавидных IgG, титр антител класса IgG в пуповинной крови в четыре раза больше материнского, увеличение титра антител класса IgG в четыре и более раз при повторном обследовании.
5. Цитологический метод основан на обнаружении в мазках-отпечатках гигантских клеток с внутриядерными включениями (телец Липщютца). Имеет вспомогательное значение из-за низкой чувствительности.
В комплекс обследования обязательно включают исследование иммунного статуса. К характерным изменениям относятся снижение количества Т-лимфоцитов, Т-хелперов, естественных киллерных клеток, нарушения со стороны В-клеточного звена, интерферонового статуса, функциональной активности нейтрофилов, макрофагов, повышение ЦИК, снижение активности комплимента.
Лечение
Необходим комплексный подход к лечению ИПГ с учетом стадии заболевания. Выделяют несколько этапов терапии — лечение в острой фазе, в стадии реконвалесценции и профилактика рецидивов.
Госпитализацию осуществляют с учетом возрастных (дети раннего возраста из групп риска), клинических (тяжелые и осложненные формы) и социально-эпидемиологических показаний (дети из закрытых коллективов, асоциальных семей). На период тяжести состояния назначают постельный режим. Рекомендуют молочно-растительную диету, обогащенную витаминами и микроэлементами. При стоматите пища должна быть механически, термически и химически щадящей. Правильный уход, особенно при стоматите и конъюнктивите, имеет большое значение для профилактики осложнений.
Этиотропная терапия включает нескольких групп лекарственных средств, которые применяют с учетом формы заболевания.
1. Вироцидные препараты. Противогерпетической активностью обладают аномальные нуклеозиды (ацикловир, валацикловир, фамцикловир) инозин пранобекс. Ацикловир представляет собой аномальный гуанозин, встраивание которого в молекулу ДНК вируса тормозит ее дальнейший синтез. Препарат накапливается только в клетках, инфицированных ВПГ. Недостатком ацикловира является низкая биодоступность. При первичной локализованной форме ИПГ ацикловир назначают внутрь в течение
7-10 дней, при рецидиве — в течение 5 дней. При частых рецидивах (шесть и более раз в год) рекомендуют супрессивную терапию ацикловиром. При распространенной и генерализованной формах ИПГ ацикловир вводят внутривенно капельно в течение 5—10 дней с последующим переходом на прием препарата внутрь. Препарат используют также местно при кожно-слизистой форме и офтальмогерпесе. Валацикловир (валтрекс) хорошо всасывается из ЖКТ и создает высокую терапевтическую концентрацию в крови. Препарат назначают детям старше 12 лет жизни. Фамцикловир (фамвир) подавляет репликацию ВПГ, особенно при резистентности вируса к ацикловиру. Препарат используют для лечения подростков старше 17 лет жизни и взрослых. Инозин пранобекс активен в отношении не только ВПГ, но и других ДНК- и РНК-содержащих вирусов, является иммуномодулятором. В последние годы доказана противогерпетическая активность арбидола, который назначают детям старше 2 лет жизни.
2. Интерфероны. Виферон генферон лайт, кипферон, реаферон-ЕС-липинт используют при локализованных формах ИПГ. У детей младше 7 лет течение 2 недель, затем по 1 свече 2 раза в день 2 раза в неделю в течение 2 недель, затем по 1 свече на ночь 2 раза в неделю в течение 2 недель, затем по 1 свече на ночь 1 раз в неделю в течение 2 недель. При упорно-рецидивирующей ИПГ виферон назначают по 1 свече 2 раза в день в течение 10 дней, затем по 1 свече 2 раза в день 3 раза в неделю в течение 1-12 месяцев под контролем клинико-лабораторных показателей. Мазь виферона наносят на пораженные участки кожи. Разовая доза генферона лайт в форме ректальных свечей у детей младше 7 лет составляет 125 тыс. ME, старше 7 лет — 250 тыс. ME. Стартовая терапия — по 1 свече 2 раза в день 10 дней, поддерживающее лечение — по 1 свече на ночь через день в течение 1—3 месяцев. Интерфероны для внутримышечного введения (альфа-интерферон, реаферон, реальдирон, роферон, интрон и др.) назначают при генерализованной форме ИПГ и энцефалите в течение 10-14 дней, затем при необходимости больного переводят на поддерживающую терапию вифероном.
3. Индукторы интерферона. Применяются только при легких и среднетяжелых формах ИПГ. К индукторам интерферона относятся неовир, циклоферон, амиксин, кагоцел, анаферон и полудан. Лечение начинают в остром периоде, затем переходят на схемы поддерживающей терапии. Возможно местное применение полудана и линимента циклоферона.
4. Иммуноглобулины для внутривенного введения. За счет содержания противогерпетических антител эти препараты (пентаглобин, интраглобин, интратект, октагам, иммуновенин и др.) связывают внеклеточный ВПГ. Их назначают при генерализованных, тяжелых и осложненных формах.
5. Антибиотики. При развитии бактериальных осложнений и микст-инфекции применяют защищенные аминопенициллины, цефалоспори-ны 3—4-го поколения, макролиды, карбапенемы.
Патогенетическая терапия включает комплекс мероприятий. При легких и среднетяжелых формах ИПГ для дезинтоксикации рекомендуют обильное питье, при тяжелых и осложненных формах назначают внутривенные капельные инфузии глюкозо-солевых растворов. Уменьшению уровня токсинемии способствует использование энтеросорбентов (смекты, фильтрума, энтеросгеля и др.). При тяжелых, осложненных и генерализованных формах ИПГ показаны методы внепочечной детоксикации — гемосорбция и плазмаферез. Обязательным компонентом патогенетической терапии является назначение иммуномодуляторов (тималин, тактивин, тимоген, имунофан, полиоксидоний, ликопид, имунорикс, деринат, нуклеинат натрия, нейпоген, ИРС-19, рибомунил, бронхомунал, иммуномакс и др.) и цитокиновых препаратов (лейкинферон, ронколейкин) под контролем иммунограммы. Противоотечная терапия с использованием нестероидных противовоспалительных препаратов (индометацин и др.) применяется при выраженном экссудативном компоненте. Больным назначают поливитамины и витаминно-минеральные комплексы, препараты метаболической терапии (рибоксин, кокарбоксилаза, цитохром С, элькар и др.), пробиотики (бифиформ, линекс, бифидум-бактерин форте и др.). По показаниям используют антигистаминные препараты, ингибиторы протеаз, антиаггреганты, оксигенотерапию. Глюкокортикоиды, с учетом их иммунодепрессивной активности, применяют только при герпетическом энцефалите коротким курсом. Патогенетическое лечение отдельных нозологических форм ИПГ (энцефалит, пневмония, гепатит и др.) осуществляют по общим правилам.
Симптоматическая терапия включает назначение жаропонижающих препаратов, сердечных гликозидов и др. При выраженном болевом синдроме используют анальгетики. Местное лечение включает туширование элементов сыпи 3%-ным раствором перекиси водорода с последующим смазыванием 1%-ным спиртовым раствором анилиновых красителей (бриллиантовой зелени, метиленовой сини). Для лечения эрозий используются масло облепихи, шиповника, масляный раствор витамина А, сол-косерил. После отторжения корок назначают кератопластические пасты (пасту JIaccapa, 2-3%-ную нафталановую пасту). Для лечения стоматита применяют 1%-ные водные растворы анилиновых красителей (метиленовой сини, бриллиантовой зелени), местные антисептики (раствор буры в глицерине, мирамистин, гексорал, стопангин, биопарокс, стрепсилс, лизобакт и др.) и лизаты бактерий (имудон).
Реабилитация
Диспансеризации подлежат дети, страдающие рецидивирующей формой ИПГ. Наблюдение осуществляют педиатр и врач-инфекционист с частотой осмотров 1 раз в 3—6 месяцев. Обследование включает клинический осмотр, по показаниям — консультацию специалистов (невропатолог, окулист, иммунолог и др.). Назначают лабораторное обследование — общий анализ крови, маркеры ИПГ методами ИФА и ПЦР, иммунограмму; по показаниям — маркеры ЦМВ, ВЭБ, ВВЗ, токсоплазм, хламидий, микоплазм методами ИФА и ПЦР. При необходимости проводят инструментальное обследование — исследование глазного дна, нейросонографию, допплерографию, РКТ и МРТ головного мозга, ЭЭГ, РЭГ и др.
Реабилитационная терапия включает охранительный режим (профилактика переутомления, переохлаждения, перегревания, чрезмерной инсоляции, психоэмоционального стресса и т. д.). Рекомендуют сбалансированное питание, обогащенное витаминами и микроэлементами. При частых рецидивах назначают вироцидные препараты (ацикловир, валтрекс, фамвир) в супрессивных дозах, виферон и индукторы интерферона (циклоферон, неовир, амиксин, анаферон) по пролонгированным схемам под контролем клинико-лабораторных показателей активности ИПГ. Используют поливитамины, витаминно-минеральные комплексы, пробиотики, иммуномодуляторы под контролем иммунограммы, проводят санацию хронических очагов инфекции. Подросткам и взрослым в межрецидивный период после проведения иммунокорригирующей терапии рекомендуют введение герпетической вакцины с последующей ревакцинацией каждые 6—8 месяцев (всего 3—5 курсов).
Профилактика
В настоящее время отсутствуют эффективные герпетические вакцины, поэтому основное значение придают неспецифической профилактике. Необходима изоляция больного на весь период высыпаний. Большую роль играют своевременное лечение членов семьи с проявлениями ИПГ, использование марлевых масок, воспитание гигиенических навыков у ребенка. При контакте с больным ИПГ новорожденному рекомендуют ввести иммуноглобулин в дозе 0,2 мл/кг.
Большое значение придают профилактике внутриутробной ИПГ, которую проводят на прегравидарном и гравидарном этапах. При наличии проявлений генитального герпеса у матери и родах естественным путем новорожденные подлежат лабораторному обследованию и превентивному лечению ацикловиром. При отрицательных лабораторных тестах и отсутствии клинической симптоматики превентивную терапию прекращают.
Как правило, герпесом в народе именуются высыпания на губах, так называемая «простуда». Но на самом деле существует 8 типов герпеса, которые имеют собственные особенности течения, отличительные признаки клинической картина и методы лечения.
Причиной появления герпеса является очень заразный вирус, который передается от больного человека к здоровому. Несмотря на то, какой тип герпеса имеется в организме человека, для этого заболевания характерно наличие периода скрытого течения – симптомы рассматриваемого заболевания появляются только в тот момент, когда иммунитет человека достаточно ослаблен.
Вирусы герпеса распространены не только среди людей, но и в природе. Это обусловлено высоким уровнем выживаемости вируса вне слизистых оболочек или биоматериала – даже в помещении при комнатной температуре вирус герпеса живет еще в течение 24 часов.
Оглавление:Герпес 1 типа (простой)
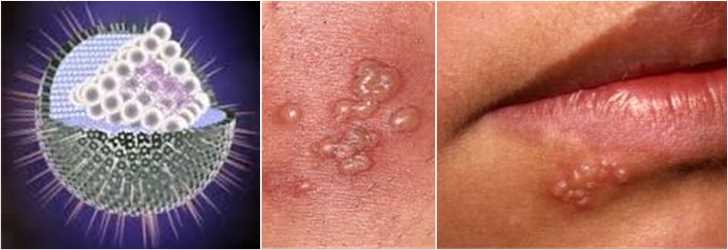
В специальной литературе этот тип рассматриваемого заболевания обозначается как ВПГ-1 (вирус простого герпеса 1 типа) и может носить название оральный или лабиальный герпес. Типичная локализация для такого типа герпеса – губы и носогубный треугольник, а заражение может произойти в первые годы жизни ребенка.
Если же у человека имеется диагностированный , то вирус герпеса поражает:
- кожные покровы пальцев на верхних и нижних конечностях – чаще врачи наблюдают поражение ногтевого валика;
- слизистую оболочку ротовой полости, внутренних органов, глаз и носовой полости;
- ткани нервной системы.
Характерными особенностями вируса герпеса 1 простого типа считаются:
- развитие заболеваний нервной системы;
- подавление ;
- поражение клеток нервной системы.
Симптомы герпеса 1 простого типа
Самым характерным признаком рассматриваемого типа герпеса является высыпание на губах – появляются мелкие пузырьки с жидким содержимым внутри, они растут и в конце концов либо самостоятельно «затухают», либо лопаются. Кроме этого признака, врачи отмечают общие интоксикационные признаки:
- болевой синдром в мышечных тканях;
- общая слабость и сонливость;
- кратковременного характера.
Обратите внимание: если заражение герпесом 1 простого типа произошло при орально-генитальном контакте, то высыпания, как самый ярко выраженный симптом, будут отмечаться на слизистых половых органов.
Диагностические мероприятия
Рассматриваемый тип герпеса диагностируется либо по жалобам пациента и характерному симптому (высыпания на губах или слизистых половых органов), либо при проведении обследования организма по каким-то другим причинам. Врач в рамках диагностических процедур обязан:
- определить вид возбудителя, спровоцировавшего развития герпеса 1 простого типа;
- дифференцировать возбудителя;
- определить, на какой стадии развития заболевания пациент обратился за медицинской помощью.
Лечение герпеса 1 простого типа
Рекомендуем прочитать:Вообще, терапия против вирусов герпеса имеет некоторые особенности:
- какие-либо профилактические лекарственные препараты отсутствуют;
- вирусы герпеса абсолютно не чувствительны к антибактериальным препаратам (антибиотикам);
- полное уничтожение вируса невозможно;
- если течение вируса герпеса 1 просто типа отличается кратковременностью, то применение любых лекарственных препаратов нецелесообразно.
 Одно из лекарственных средств, которое может оказать действительно лечебный эффект – Ацикловир. Он реализуется в аптеках в разных фармакологических формах – таблетки, мази, растворы. Если использовать указанное лекарственное средство строго по инструкции, то это обеспечит уменьшение количества рецидивов проявлений герпеса 1 простого типа и сократит сроки лечения уже видимых признаков.
Одно из лекарственных средств, которое может оказать действительно лечебный эффект – Ацикловир. Он реализуется в аптеках в разных фармакологических формах – таблетки, мази, растворы. Если использовать указанное лекарственное средство строго по инструкции, то это обеспечит уменьшение количества рецидивов проявлений герпеса 1 простого типа и сократит сроки лечения уже видимых признаков.
Обратите внимание: если у человека имеются характерные высыпания на губах, то необходимо исключить тесные контакты с другими людьми – речь идет о поцелуях. В противном случае, вирус герпеса 1 простого типа обязательно передастся организму здорового человека.
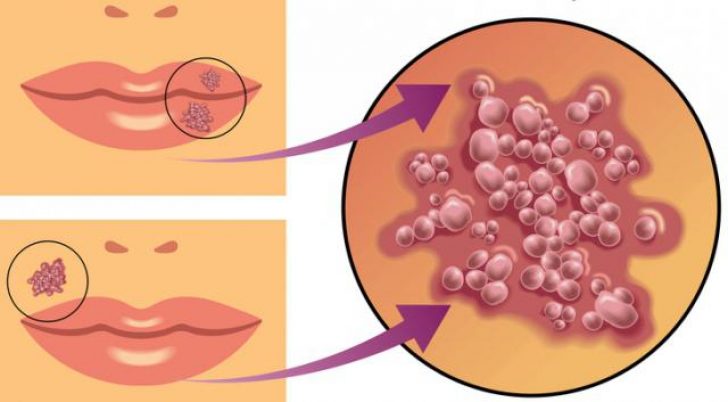
Вирус герпеса 2 типа
В специализированной литературе этот тип рассматриваемого заболевания классифицируется как генитальный герпес. Болеют им и мужчины, и женщины, причиной заражения является незащищенный половой контакт, впрочем, вирус герпеса 2 типа может «поселиться» в организме человека даже при полном соблюдении осторожности во время секса.
Рекомендуем прочитать: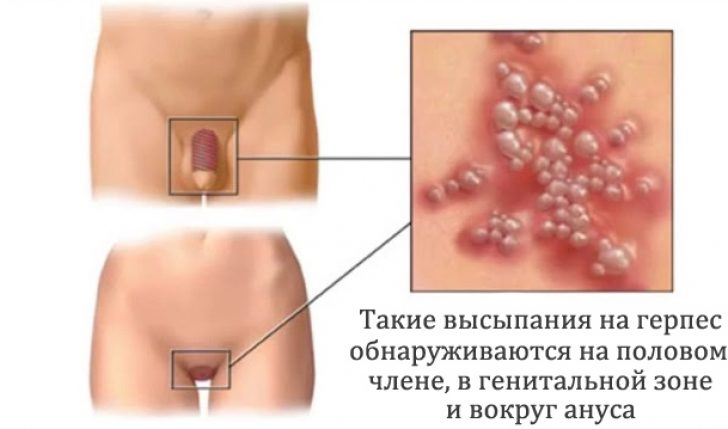
Лечение рассматриваемого типа герпеса должно осуществляться только под контролем врача и после полноценного обследования у узких специалистов. Кроме Ацикловира больным с диагностированным герпесом 2 типа, врачи назначают целый комплекс терапевтических мероприятий – самостоятельный выбор препаратов неуместен.
Герпес 3 типа (вирус ветряной оспы)
Это же заболевание в медицине называется и вирусом ветряной оспы, и вирусом герпеса Зостер. В организм человека он попадает воздушно-капельным путем, и если это ребенок, то у него будет развиваться ветряная оспа. Переболевший человек остается на всю жизнь носителем вируса, с локализацией его в клетках нервной ткани.
Рекомендуем прочитать: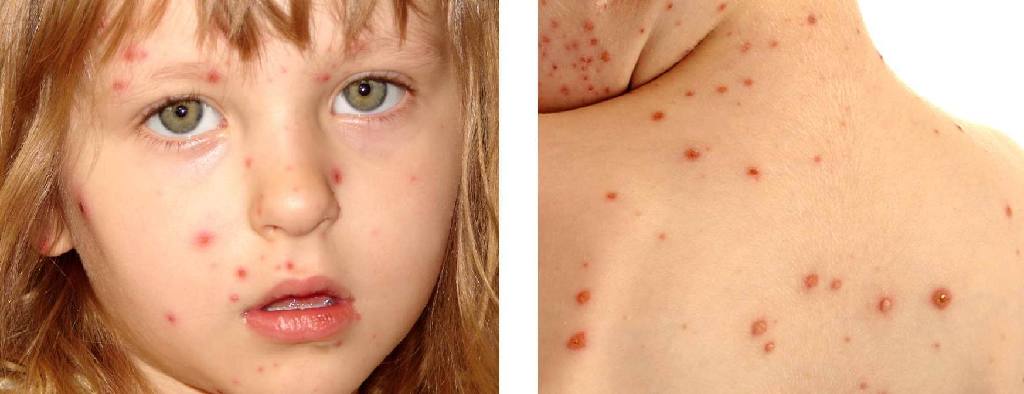
В некоторых случаях «затихший» вирус герпеса 3 типа у ребенка может вновь проявиться уже в более старшем возрасте, а клиническая картина в таком случае будут носить характер опоясывающего лишая.
Если заражение рассматриваемым типом герпеса «пришлось» на детский организма, то будут выделены следующие симптомы:
- высокая температура тела, озноб;
- высыпания на коже в виде везикул;
- сильный, нестерпимый зуд кожных покровов.
Как правило, в детском возрасте вирус герпеса 3 типа быстро переходит в неактивное состояние, локализуется в клетках нервных тканей. Обычно больше рассматриваемый вирус никак себя не проявляет, но в некоторых случаях (снижение иммунитета, слишком длительное течение хронических заболеваний и так далее) вирус герпеса 3 типа проявляется опоясывающим лишаем . И вот в таком случае будут иметь место следующие симптомы:
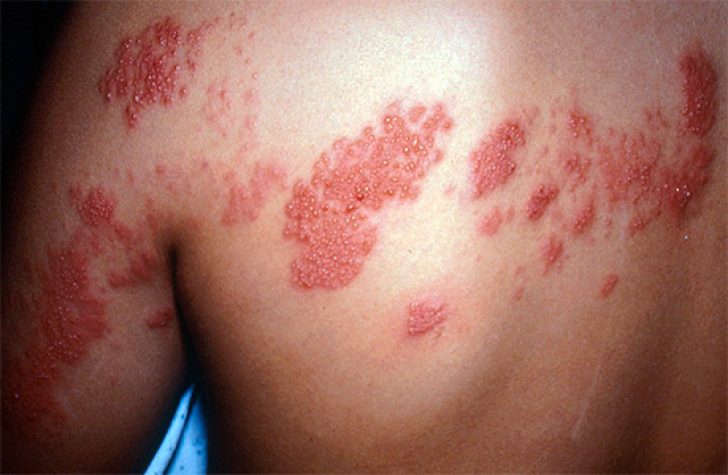
Как правило, через 2-3 недели все признаки опоясывающего лишая исчезают, а на месте высыпаний остаются небольшие шрамы – углубления/ямки со сглаженными краями.
Лечение вируса герпеса 3 типа
Какого-либо специфического лечения рассматриваемого заболевания 3 типа нет – врачи проводят обследование больного, назначают симптоматическую терапию. В детском возрасте это жаропонижающие средства и препараты, уменьшающие зуд кожных покровов. При опоясывающем лишае – обезболивающие, жаропонижающие, а в случае выявления сопутствующих воспалительных заболеваний – антибактериальные препараты.
Герпес 4 типа (вирус Эпштейн-Барра)
Рекомендуем прочитать:Данный тип герпеса именуется в медицинской литературе как вирус Эпштейн-Барра. Он провоцирует развитие инфекционного , который характерен для людей с диагностированными иммунодефицитами.
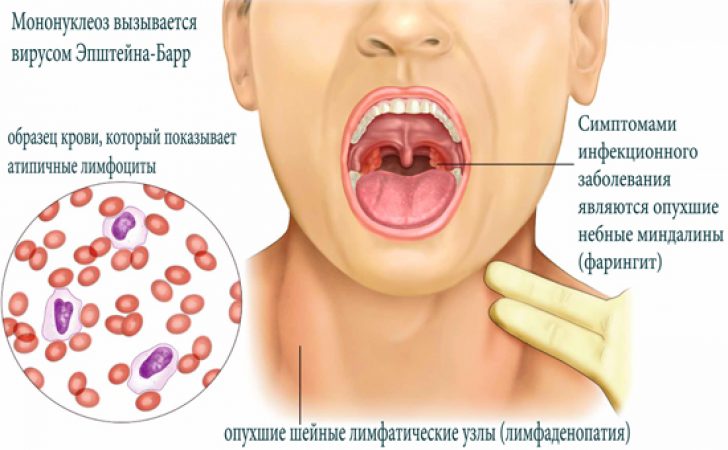
Симптомы вируса герпеса 4 типа и лечение
Инфекционный мононуклеоз – это поражение слизистых оболочек ротовой полости и лимфатических узлов, чаще присуще молодым людям. Основными признаками данного заболевания являются высокая температура тела, морфологические изменения структуры крови, патологические изменения в селезенке, печени и других внутренних органов.
Наиболее часто встречающиеся симптомы герпеса 4 типа:
- температура тела повышается внезапно, без каких-либо видимых причин и сразу до критических показателей;
- поступают жалобы на боль в мышцах, суставах, горле и голове;
- слизистая ротовой полости набухает, отекает – врачи могут дифференциально диагностировать фарингит и/или ;
- чувство постоянной усталости, быстро наступающая утомляемость, сонливость – эти симптомы могут сохраняться даже после прохождения лечения заболевания еще в течение нескольких месяцев;
- на коже и слизистой поверхности появляются мелкие высыпания папулезного типа, которые через 3 суток исчезают бесследно;
- лимфатические узлы значительно увеличиваются в размерах.
Диагностические мероприятия заключаются в проведении полноценного обследования пациента и лабораторном исследовании его биоматериала – специалисты выявляют ДНК вируса Эпштейн-Барра.
Обратите внимание: именно этот вирус может спровоцировать развитие онкологического заболевания - лимфома Беркитта. Поэтому лечение должно проходить только в лечебном учреждении, под постоянным контролем со стороны медицинских работников.
Герпес 5 типа (цитомегаловирус)
Вирус герпеса 5 типа вызывает заболевание цитомегаловирус. Примечательно, что симптоматика этого заболевания смазанная, патология протекает в скрытой форме, а клиническая картина начинает развиваться только при ослаблении иммунитета.
Симптомы вируса герпеса 5 типа и лечение
Проявление цитомегаловируса идентично течению простудного заболевания:
- головная боль;
- повышение температуры тела;
- общая слабость и сонливость;
- при глотании, разговоре и в покое.
Цитомегаловирус может проявиться поражением центральной нервной системы, глаз, селезенки и поджелудочной железы.
Особенно опасен вирус герпеса 5 типа в период беременности – он оказывает активное негативное воздействие на внутриутробное развитие плода. Это может спровоцировать:
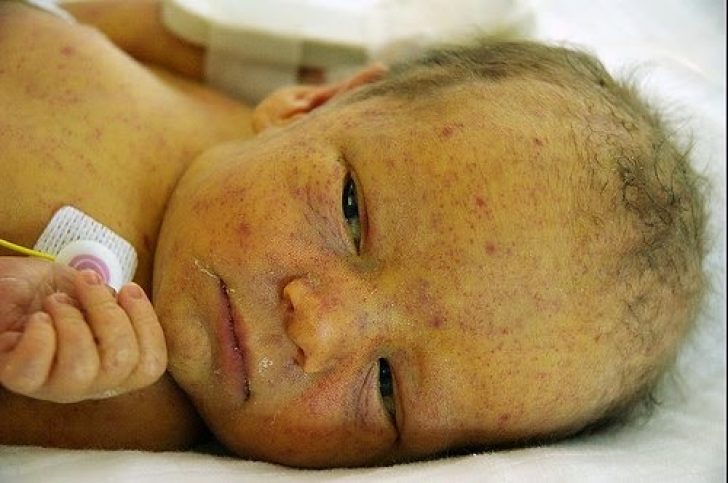
Обратите внимание: лечение вируса герпеса 5 типа рассматривается только в период беременности. Целесообразность сохранения плода определяет врач – если заражение произошло после зачатия, то это является безусловным медицинским показанием к искусственному прерыванию беременности. В случае заражения вирусом герпеса 5 типа задолго до наступления беременности врачи назначают противовирусную, симптоматическую терапию и курс лечения иммуномодуляторами.
Вирус герпеса 6 типа
Данный тип рассматриваемого заболевания присутствует в этиопатогенезе рассеянного склероза. Заболевание проявляется у людей от 20 лет и старше, в более раннем возрасте диагностирования рассеянного склероза не встречалось.
Симптомы
К признакам рассеянного склероза относятся:
- утомляемость постоянного характера;
- часто рецидивирующие ;
- нарушение чувствительности в разных проявлениях – тактильной, температурной и другие.
Это перечислены ранние симптомы рассеянного склероза, вызванного вирусом герпеса 6 типа, но по мере развития заболевания появляются более серьезные признаки патологических поражений органов и систем больного. К таковым относятся:
- быстрая смена настроения, нарушения в психоэмоциональном фоне;
- снижение остроты зрения, удвоенное видение любого предмета;
- тугоумие;
- полное отсутствие болевой реакции;
- недержание мочи и кала;
- мышечные спазмы, судороги;
- непривычное произношение слов;
- нарушение инстинкта глотания.
Обратите внимание: клиническая картина при вирусе герпеса 6 типа может быть вариативной – все зависит от того, какие участки центральной нервной системы поражаются вирусом. Этот процесс непредсказуемый, поэтому врачи с осторожностью определяют симптомы рассматриваемого типа герпеса.
Лечение герпеса 6 типа
В процессе проведения лечебных мероприятий врачи используют целый комплекс медикаментов:
- антиоксиданты;
- ангиопротекторы;
- кортикостероиды;
- препараты с иммуномодулирующим действием;
- средства, стимулирующие выработку ;
- иммуноглобулины.
Но этот список далеко не полный – подбираются медикаменты в строго индивидуальном порядке и только специалистами.
Вирус герпеса 7 типа
Чаще всего этот вирус герпеса сочетается с герпесом 6 типа. Такое сочетание провоцирует развитие синдрома хронической усталости, что на самом деле не является опасным заболеванием, и онкологические заболевания лимфоидной ткани.
Данный тип рассматриваемого заболевания характеризуется следующими проявлениями:

Диагностические мероприятия и лечение
Диагностика вируса герпеса 7 типа проводится только в лабораторных условиях – исследуется кровь больного. Используются следующие методы:
- иммунограмма.
Лечение рассматриваемого типа герпеса заключается в проведении противовирусной терапии, которая направлена на укрепление иммунитета.
Обратите внимание: профилактические меры до сих пор не разработаны.
Герпес 8 типа
Вирус герпеса 8 типа поражает лимфоциты, но при этом может длительное время находиться в организме абсолютно здоровых людей. Пути передачи вируса герпеса 8 типа: через плаценту от матери к ребенку в период беременности, во время трансплантации органов, может активизироваться во время лучевой терапии.
Симптомы и лечение
Вирус герпеса 8 типа вызывает несколько онкологических заболеваний:
- саркома Капоши – образование множественных злокачественных новообразований;
- первичная – онкология с поражением серозных оболочек;
- болезнь Кастлемана .
Лечение таких серьезных онкологических заболеваний осуществляется путем применения лучевой терапии или хирургического вмешательства.
Все типы вируса герпеса нужно лечить обязательно нужно – от этого будет зависеть общее состояние здоровья человека. Не бывает безопасных болезней, тем более вирусной этиологии – отсутствие терапии может привести к необратимым патологическим процессам в органах и системах.
Народная медицина в лечении герпеса
Важно: нельзя надеяться исключительно на народную медицину – средства из этой категории могут только укрепить иммунитет, но никак не избавить от вируса. С такой задачей не справляются даже вполне официальные лекарственные препараты! Но и отказываться от народной медицины не стоит – некоторые средства действительно будут эффективно сдерживать появление признаков различных заболеваний, вызванных вирусами герпеса.
3 столовые ложки сухих цветков ромашки аптечной залить 500 мл кипятка и настоять в течение 6-8 часов (лучше средство приготовит на ночь). Полученный настой можно употреблять внутрь по 1 столовой ложке сразу после еды – это поможет быстро снять воспалительные процессы в верхних дыхательных путях и восстановить иммунитет во время простуды.
Если появились симптомы герпеса 1 простого типа, а именно высыпания на губах, то в полученном настое ромашки аптечной нужно смочить марлевую салфетку и делать примочки. Это ускорит процесс заживления «простуды» на губах, а если имеется гнойное воспаление, то ромашка «вытянет» всю жидкость.

Это растение заваривается в таких же пропорциях, как и ромашка аптечная. Но и народные целители, и врачи с образованием предупреждают: слишком много такого чая пить нельзя. Максимально допустимая дозировка – 500 мл в сутки, и не залпом, а за несколько приемов.
Обратите внимание: корень солодки может спровоцировать сильное отравление, поэтому лекарственное средство на его основе категорически запрещено употреблять в период беременности, с диагностированными гипертонией и почечной недостаточностью.
 Это растение действует на вирус герпеса изнутри, поэтому эффект достаточно впечатляющий. Некоторые целители рекомендуют съедать по 2 цветочка этого растения в стуки и лечиться таким образом 2 недели, а затем сделать перерыв на 10-15 дней.
Это растение действует на вирус герпеса изнутри, поэтому эффект достаточно впечатляющий. Некоторые целители рекомендуют съедать по 2 цветочка этого растения в стуки и лечиться таким образом 2 недели, а затем сделать перерыв на 10-15 дней.
Можно приготовить отвар из стеблей и листьев пижмы – 1 столовая ложка сухого сырья на стакан кипятка, варится отвар 10 минут при слабом кипении. Принимается отвар из пижмы по 1 чайной ложке один раз в сутки после еды.
Можно использовать этот же отвар для наружного применения – смазывают пораженные участки кожи, делают примочки.
Масла в лечении герпеса

Для обработки высыпаний при герпесе эффективным будет использование различных масел – чайного дерева, пихты, камфорное. В период появления такого проявления герпеса любого типа просто смазывайте 3-4 раза в день пораженные участки кожных покровов.
 Обратите внимание:
любые средства, приготовленные по рецептам из категории народная медицина, нельзя использовать в лечении герпеса без предварительной консультации врача. Во-первых, нужно исключить банальную гиперчувствительность и/или индивидуальную непереносимость. Во-вторых, вышеуказанные лекарственные растения обладают достаточно мощным лечебным действием и в некоторых случаях могут спровоцировать ухудшение состояния здоровья. В-третьих, необходимо исключить/подтвердить присутствие сопутствующих герпесу заболеваний, чтобы наметить направление терапевтического курса.
Обратите внимание:
любые средства, приготовленные по рецептам из категории народная медицина, нельзя использовать в лечении герпеса без предварительной консультации врача. Во-первых, нужно исключить банальную гиперчувствительность и/или индивидуальную непереносимость. Во-вторых, вышеуказанные лекарственные растения обладают достаточно мощным лечебным действием и в некоторых случаях могут спровоцировать ухудшение состояния здоровья. В-третьих, необходимо исключить/подтвердить присутствие сопутствующих герпесу заболеваний, чтобы наметить направление терапевтического курса.
Герпес часто является практически безобидным заболеванием, но есть типы этого вируса, которые могут стать реально опасными не только для здоровья, но и жизни пациента. Только консультация врача и грамотная, своевременно оказанная, медицинская помощь помогут больным.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории. (70 голос., средний: 4,90 из 5)