Во рту пузырек с прозрачной жидкостью. Проявления пузырных дерматозов в полости рта
Дерматология, изучающая кожные заболевания, представляет особый интерес для стоматологов не только потому, что многие кожные заболевания также вовлекают слизистую оболочку полости рта, а потому, что поражения полости рта часто являются первичными проявлениями кожных заболеваний.
Для стоматолога особенно важно знать, что, при многих дерматологических заболеваниях поражение слизистой рта является не только сопутствующим симптомом заболевания кожи, а часто предшествует кожным высыпаниям, и стоматолог часто может установить дерматологический диагноз, до того как появится поражение кожи.
Определение пузырчатки
Пузырчатка – это серьезное хроническое заболевание кожи, характеризующееся образованием внутриэпителиальных пузырей, содержащих жидкость.
Этиология до настоящего времени неизвестна , хотя существуют многочисленные попытки связать возникновение заболевания с микроорганизмами, вирусами, обменными нарушениями.
В основе заболевания лежат аутоиммунные механизмы, так как у этих пациентов в эпителии кожи и слизистых оболочек могут быть обнаружены межклеточные антитела, а в крови обнаруживаются циркулирующие антитела к эпителию, хотя причина повышения чувствительности к собственным эпителиальным тканям неизвестна.
Название пузырчатка («пемфигус») впервые применил Гиппократ (460 - 370 гг. н. э.) для обозначения тяжелейшей лихорадки, сопровождающейся появлением на коже пузырей. Первое описание вульгарной пузырчатки принадлежит швейцарцу Кенигу (1681). Большой вклад в изучение пемфигуса внес В. П. Никольский (1896). Удельный вес этого заболевания среди всех других болезней составляет от 0,7 до 1%, причем чаще болеют женщины в возрасте от 35 до 65 лет. Дети заболевают редко. Семейный характер данной патологии не подтвержден.
Классификация пузырчатки
Истинная акантолитическая пузырчатка
- вульгарная
- вегетирующая
- листовидная
- себорейная (эритематозная)
Неакантолитическая пузырчатка
- собственно неакантолитическая пузырчатка (буллезный пемфигоид)
- слизисто-синехиальный атрофирующий буллезный дерматит (пузырчатка глаз, рубцующий пемфигоид)
- доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта
Акантолитическая пузырчатка
Для всех клинических разновидностей истинной пузырчатки характерно наличие акантолиза, который заключается в расплавлении межклеточных связей, дегенеративном изменении ядер и потере части протоплазмы; в результате происходит нарушение связи не только между клетками мальпигиевого слоя, но и между слоями эпидермиса.
Такие, так называемые акантолитические, клетки легко обнаруживаются в мазке-отпечатке, взятом со дна пузыря или поверхности эрозии. Каждой клинической стадии соответствует определенная цитологическая картина.
Пузыри образуются вследствие акантолиза внутри эпидермиса.
Вульгарная пузырчатка на коже:
Чаще других форм встречается вульгарная пузырчатка. Заболевание начинается остро. На видимо неизмененной коже появляются вялые пузыри. На туловище пузыри возникают в области складок, на конечностях, на волосистой части головы, под молочными железами.
Иногда пузыри бывают величиной с куриное яйцо, содержимое их желтоватое, полупрозрачное, крупные пузыри принимают форму груши - «симптом груши» . Этот симптом отсутствует при других буллезных дерматитах.
Эволюция первичных элементов
Пузыри легко превращаются в эрозии. Постепенно эрозии увеличиваются и, сливаясь друг с другом, захватывают новые очаги, образуя сплошные очаги поражения. Они покрываются корками, под которыми не происходит эпителизации.
Кожные поражения сочетаются с повышением температуры, депрессией, психозом, расстройством функции желудочно-кишечного тракта и т. д. Все это приводит к кахексии, которая приводит к летальному исходу.
Фазы течения истинной пузырчатки (Н. Д. Шеклаков)
В первой фазе (начальной) высыпания на слизистой оболочке рта имеют вид единичных пузырей и эрозий, на коже наблюдаются пузыри и эпителизирующиеся эрозии, которые оставляют после себя пигментацию. Общее состояние больного удовлетворительное.
Вторая фаза (генерализованная) характеризуется множеством сливающихся эрозий на слизистой оболочке и коже, симптом Никольского положителен. Поражения кожи обширны, наблюдается лихорадка, интоксикация. Больные часто погибают.
В третьей фазе наступает эпителизация под влиянием лечения кортикостероидами. Симптом Никольского вызывается с трудом, эрозии на коже эпителизируются. Когда состояние больных улучшается, симптом Никольского становится отрицательным.
В большинстве случаев процесс начинается со слизистой оболочки полости рта.
Пузыри располагаются во рту, на слизистой оболочке щек, на деснах, языке, в зеве. Вскрываясь, они превращаются в эрозии, окаймленные обрывками эпидермиса, а при слиянии образуют сплошные очаги. Подобные высыпания могут быть в глотке и пищеводе. При поражении слизистой отмечается обильная саливация, может быть неприятный запах.
Клинические проявления пузырчатки
Поражения слизистой оболочки полости рта подобны кожным проявлениям, хотя вследствие особенностей строения эпителия слизистой – отсутствия рогового слоя, интактный пузырь во рту встречается крайне редко, так как он имеет тенденцию разрываться с образованием эрозии до своего полного формирования.
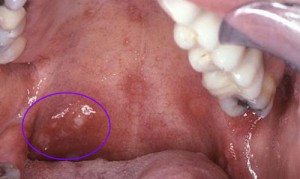
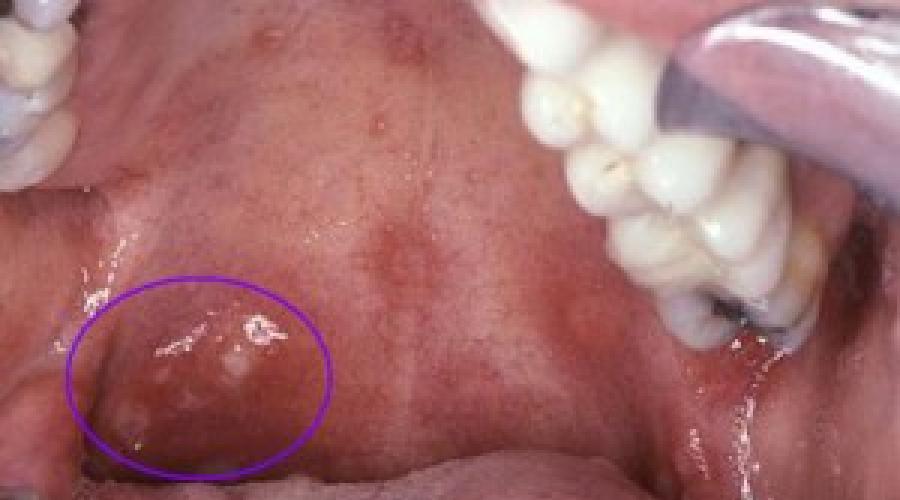
Эрозии могут быть крайне болезненными, приводя к невозможности приема пищи. Эрозии имеют неровные края, поверхность их часто покрыта фибринозным белым или окрашенным кровью налетом.
Вульгарная пузырчатка характеризуется быстрым образованием пузырей, варьирующих в размере от нескольких миллиметров до нескольких сантиметров, на видимо здоровой слизистой, без признаков воспаления. Эти пузыри имеют тонкую покрышку и содержат прозрачный экссудат, который вскоре может стать геморрагическим или гнойным. Когда покрышка пузыря вскрывается, обнажается эрозированная поверхность.
![]()
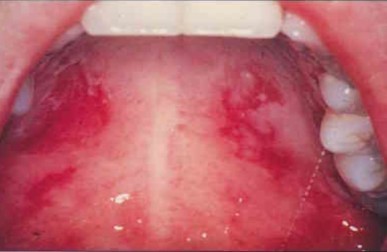
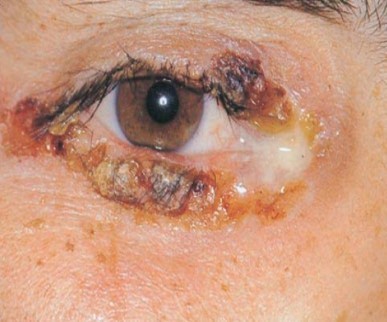
Распространение на красную кайму с образованием геморрагических корок достаточно частое явление. Нет ни одной зоны, устойчивой к заболеванию.
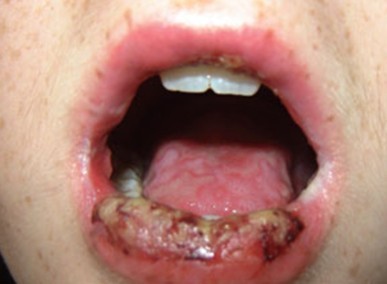
Вульгарная пузырчатка, поражение глаз:
Симптом Никольского:
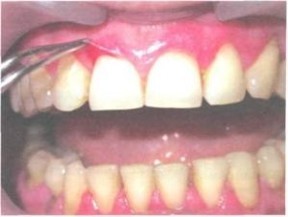
Симптом Никольского – периферическое расширение эрозии при потягивании за остатки покрышки пузыря.
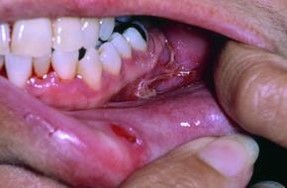
Характерным симптомом истинной пузырчатки является симптом Никольского – появление пузыря или образование эрозии при потирании видимо непораженной кожи или слизистой. Возникает в результате нарушения связи между шиповатыми клетками эпителия и межклеточного отека.
Листовидная пузырчатка
Характеризуется быстрым вскрытием первичных вялых внутриэпителиальных пузырей и подсыханием экссудата с образованием массивных слоистых корок, напоминающих экзему или эксфолиативный дерматит. Характерным является повторное образование пузырей под корками.
Заболевание может развиться из других форм пемфигуса или возникнуть первично как листовидная пузырчатка.
Это сравнительно легкая форма пузырчатки , которая преимущественно встречается у пожилых людей. Имеется эндемичная форма листовидной пузырчатки, обнаруживаемая в тропических районах и известная как Бразильская пузырчатка, которая возникает у детей и часто у членов одной семьи.
Вегетирующая пузырчатка
Встречается значительно реже, чем вульгарная. Вялые пузыри более мелкие, чем при вульгарной пузырчатке, эрозируются и на поверхности некоторых их них образуются вегетации. Эти вегетации покрыты гнойным экссудатом и окружены зоной воспаления. Вегетирующая форма чаще всего возникает на носу, в углах рта, подмышечной и аногенитальной областях, и часто напоминает широкие кондиломы, свойственные вторичному рецидивному сифилису. Течение заболевания такое же как при вульгарной пузырчатке, однако для вегетирующей формы характерны более длительные ремиссии.
Эритематозная пузырчатка
Впервые была описана в 1926 г. Этот тип пузырчатки характеризуется образованием вялых внутриэпителиальных пузырей с тонкой покрышкой и эритематозно-сквамозных бляшек, напоминающих себорейный дерматит или красную волчанку. Чаще поражается лицо, причем поражение имеет форму бабочки с гиперкератозом, пузырьками. Процесс переходит также иногда на туловище, где развивается в виде отдельных очагов. Болезнь может тянуться годами. Характерны периоды ремиссии после обострения, но у многих пациентов, в конечном счете, заболевание переходит в вульгарную или листовидную пузырчатку. Несмотря на индивидуальные клинические особенности этих форм пемфигуса, существуют ряд общих для них признаков, которые составляют основную сущность заболеваний. Прежде всего, первичным элементом поражения любого типа пемфигусов всегда является внутриэпителиальный пузырь, даже если на поздних стадиях болезни могут быть различные проявления в виде корок, папилломатозных разрастаний. Во-вторых, рано или поздно возникают поражения кожи, хотя слизистая рта часто может поражаться первично, за исключением листовидной и эритематозной пузырчатки.
Гистологическая картина истинной пузырчатки
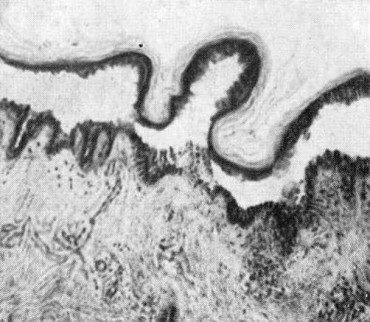
Пузырчатка характеризуется наличием пузыря, расположенного внутриэпителиально. Гистологически над слоем базальных клеток четко определяется супрабазилярная щель. На ранней стадии отек ослабляет соединения эпителиоцитов и межэпителиальные связи разрушаются. Этот процесс называется акантолизом. В результате разрушения связей между эпителиальными клетками определяются группы эпителиальных клеток и отдельные клетки.
Гистологическая картина листовидной пузырчатки:
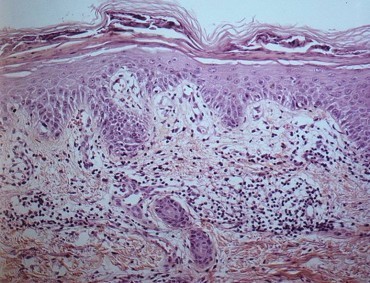
Листовидная пузырчатка характеризуется наличием пузыря, расположенного внутриэпителиально, покрышка которого представлены слоями гиперкератоза.
Клетки Тцанка – акантолитические клетки
При цитологическом исследовании мазков-отпечатков с поверхности свежих эрозий обнаруживаются лежащие свободно в межклеточном пространстве клетки Тцанка с гигантским гиперхроматично окрашенным ядром. Такие соскобы составляют базис для быстрой лабораторной диагностики пузырчатки – Тцанк-тест.
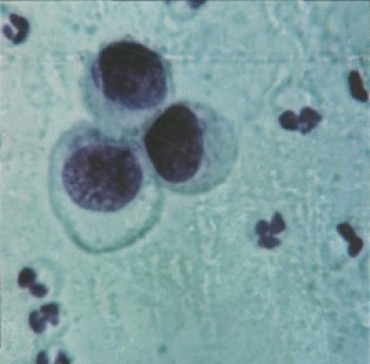
Интересно, что жидкость пузыря содержит относительно мало воспалительных клеток- лимфоцитов и полиморфноядерных лейкоцитов. Мало их и в подлежащей соединительной ткани, что является характерным признаком злокачественной пузырчатки в отличии от других пузырных поражений, где воспаление сильно выражено. Однако при присоединении вторичной инфекции эта картина быстро маскируется.
Иммуннофлюоресцентные методы
Иммуннофлюоресцентные методы имеют важное значение в установлении диагноза пузырчатки, особенно когда клинические и цитологические данные не дают окончательного ответа.
Непрямая реакция иммуннофлюоресценции также используется для подтверждения диагноза пузырчатки. Она выполняется путем инкубирования нормальной слизистой животного или человека с сывороткой пациента, у которого подозревается пузырчатка, с добавлением флюоресцина, связанного с антиглобином. Положительная реакция в тканях указывает на присутствие циркулирующих антител. Положительная непрямая реакция в 100% случаев указывает на заболевание.
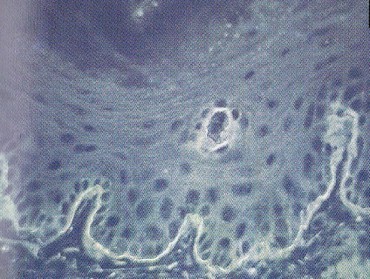
Прямая иммнофлюоресценция используется для обнаружения иммуноглобулинов, преимущественно IgG, иногда в комбинации с IgМ и IgА, совместно с фракцией комплемента С3, в межклеточных пространствах в пораженном ротовом эпителии, но чаще в непораженном эпителии расположенном рядом с очагом поражения. Этот тест проводится путем инкубирования биоптата слизистой больного с подозрением на пузырчатку (или замороженные образцы, или фиксированные в специальном фиксаторе) с антиглобулином, соединенным с флюоресцином.
Неакантолитическая пузырчатка (пемфигоид)
При неакантолитической пузырчатке пузыри образуются вследствие воспалительного процесса. Пузыри образуются подэпителиально.
Буллезный пемфигоид
Буллезный пемфигоид, существенно отличается от вульгарной пузырчатки, но имеет много сходного с пузырчаткой глаз. Некоторые авторы считают, что это просто разные варианты одного и того же заболевания.
Буллезный пемфигоид является болезнью преимущественно пожилых людей, болеют лица старше 50 лет.
Примерно у 10% больных высыпания начинаются с полости рта. В патогенезе заболевания доказаны аутоиммунные механизмы, направленные на антигены базальной мембраны. Следовательно, пузыри возникают под эпителием с вовлечением подлежащей слизистой, в которой выявляются признаки воспаления в той или иной степени.
Кожные поражения начинаются как генерализованные неспецифические высыпания преимущественно на бедрах, которые проявляются как уртикарные или экзематозные высыпания, существуют несколько недель или месяцев прежде, чем приобретут вид везикуло-буллезных поражений. Эти буллезные поражения имеют относительно толстые стенки и могут оставаться интактными несколько дней. При нарушении целостности покрышки пузыря обнажается эрозированная поверхность. Эрозии достаточно быстро заживают.
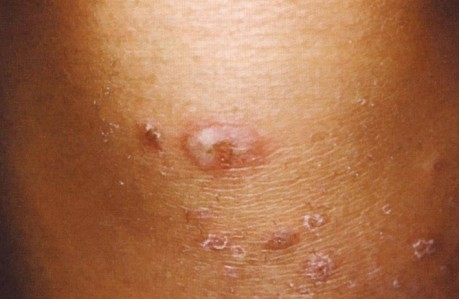
В полости рта рту пузыри встречаются значительно реже, чем при вульгарной пузырчатке и при пузырчатке глаз. На отечной и гиперемированной слизистой появляются пузыри, величиной от 0,5 до 2 см, с напряженной покрышкой, с серозным, реже геморрагическим, содержимым.
Характерно вовлечение десен. Вовлекается большая часть десны. Десна резко гиперемирована, резко болезненная, отмечается ее десквамация в результате даже незначительной травмы. Однако такие поражения могут возникнуть и на других участках слизистой.
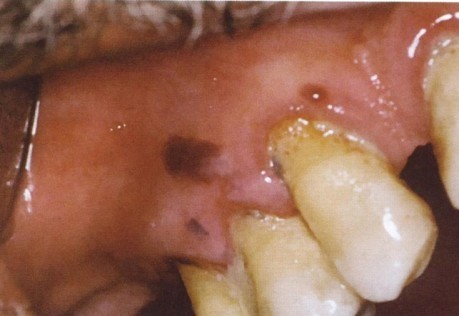
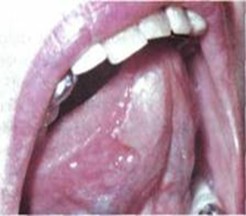
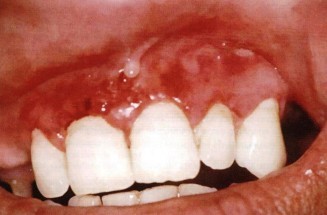
Буллезный пемфигоид:
Гистологическая картина пемфигоида:
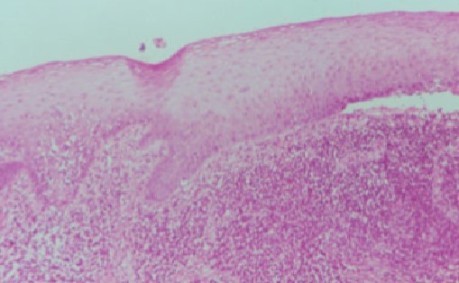
Пузыри возникают под эпителием с вовлечением подлежащей слизистой, с признаки воспаления в той или иной степени.
Слизисто-синехиальный атрофирующий буллезный дерматит
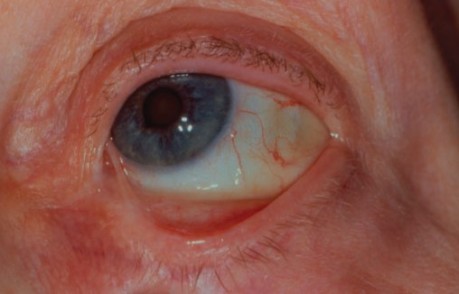
Слизисто-синехиальный атрофирующий буллезный дерматит (пузырчатка глаз, пузырчатка конъюнктивы, рубцующий пемфигоид) наблюдается преимущественно у пожилых людей.
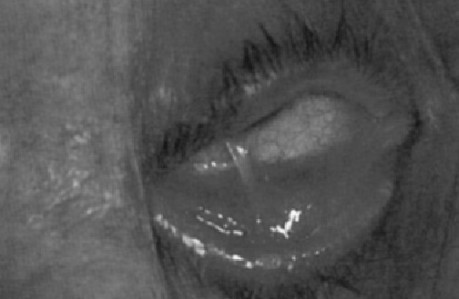
Образуются пузыри с последующим образованием рубцов, спаек и атрофических участков возникают на коже и слизистых оболочках глаз, рта, носа, глотки и половых органов. Болезнь протекает многие годы.
При доброкачественных пузырчатках пузыри располагаются субэпидермально (акантолиза нет).
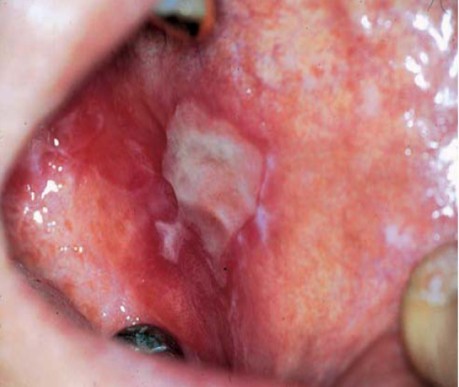
Десквамативный гингивит:
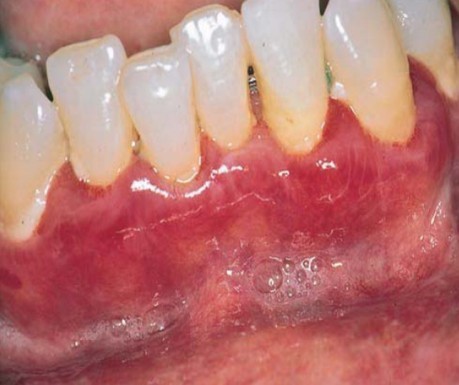
Доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта
Характеризуется появлением субэпителиальных (без явлений акантолиза) пузырей только на слизистой оболочке полости рта. Болеют преимущественно женщины старше 40 лет. Заболевание склонно к самостоятельно возникающим ремиссиям.
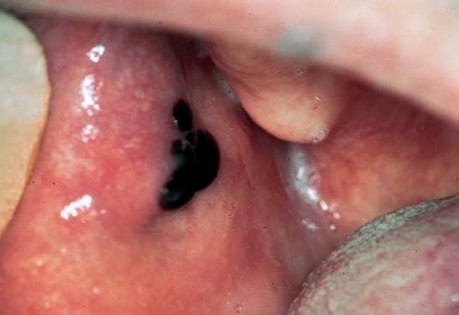
При всех формах неакантолитической пузырчатки симптом Никольского отсутствует, однако может наблюдаться отслоение всего эпидермиса на расстоянии 3-5 мм от очага.
Герпетиформный дерматит Дюринга
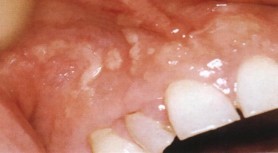
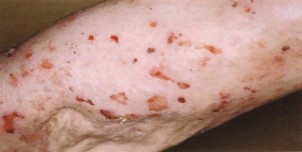
При дерматите Дюринга появляется полиморфная сыпь, сопровождающаяся зудом и жжением. Общее состояние удовлетворительное. Слизистые оболочки поражаются редко. Симптом Никольского отрицательный. В содержимом пузырей и в крови отмечается эозинофилия. Заболевание длится годами, но прогноз благоприятный.
Герпетиформный стоматит:
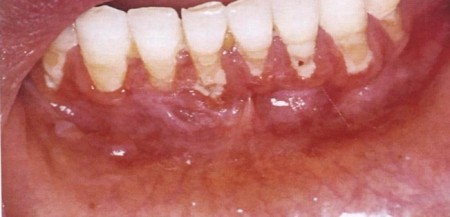
Дифференциальная диагностика
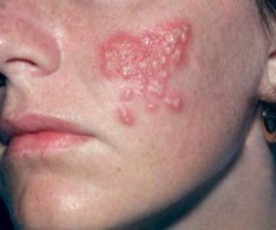
Многоформная экссудативная эритема
При изолированном поражении полости рта может быть принята за пузырчатку. Заболевание начинается остро, сопровождается повышением температуры и длится 10-14 дней. Могут наблюдаться общие явления, жар, ангина, боли в суставах. Пузыри окружены эритематозным венчиком, напряженные, симптом Никольского отрицателен, акантолитические клетки отсутствуют. На коже могут быть эритематозные везикуло-буллезные формы, когда на эритематозном основании появляются пузыри. Содержимое пузырей прозрачное, быстро засыхающее в корку, после которой остается пигментированное пятно.
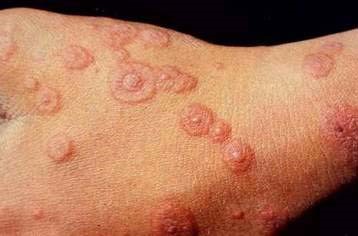
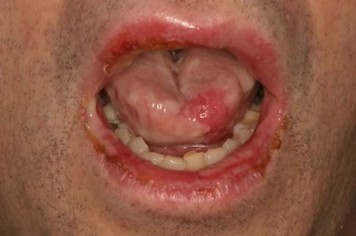
Опоясывающий лишай:
Высыпание при опоясывающем лишае одностороннее, пузырьки располагаются группами, в полости рта – по ходу II и III пары нервов, сопровождаются невралгическими болями. Симптом Никольского отрицателен.
Хронический рецидивирующий афтозный стоматит:
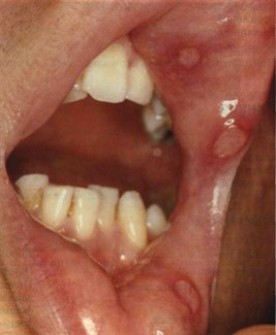
При хроническом афтозном стоматите афты возникают на слизистой оболочке полости рта, эрозии окружены эритематозным венчиком с желтовато-белым налетом, болезненные, держатся 9 – 13 дней.
Вегетирующую пузырчатку нужно дифференцировать с широкими кондиломами (при вторичном периоде сифилиса), которые могут локализоваться в углах рта.
Правильно поставить диагноз помогают исследования на бледную трепонему, серологические и цитологические данные.
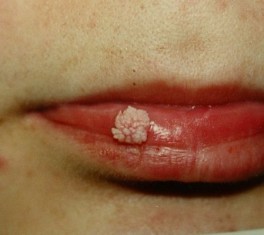
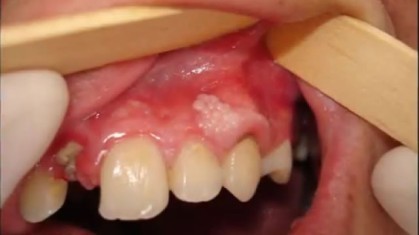
Вирус герпеса человека (ВГЧ) присутствует почти у 90% населения планеты. Заболевание известно в основном в виде пузырчатых высыпаний на губах, глазах, в носу, в ротовой полости или на гениталиях.
Инфицирование может произойти любым контактным путем или передаться от матери ребенку при родах. Попадая в организм, ВГЧ поражает нервную систему и головной мозг, поэтому терапии подлежат симптомы, но сам вирус вылечить невозможно.
Классификация видов герпеса во рту у человека
Согласно медицинской классификации существует восемь типов простого герпеса, которые поражают различные системы и органы. Герпес во рту провоцируют 1 и 4 типы.
Простой герпес 1 типа является самым распространенным, встречается более чем в 90% случаев всех герпетических высыпаний во рту. Он поражает слизистые оболочки, вызывая неприятные ощущения. Изначально появляется около костей челюсти (десне или небе), затем при отсутствии необходимого лечения распространяется по всему рту. Передается воздушно-капельным или контактным путем.
Вирус 4 типа носит название Эпштейна-Барра, открывших его в 1964 году. Поражает слизистую оболочку внутри рта, глотки и лимфатические узлы. Сопровождается высокой температурой и общей слабостью. Встречается не часто, до сих пор находится на стадии научного изучения.
Симптомы развития болезни с фото
Герпес во рту имеет характерные признаки, которые сложно спутать с другими болезнями. Внешние проявления четко видны на фото пациентов, особенно, если сравнивать их со здоровой ротовой полостью. Они дают полное представление, как выглядит герпесное высыпание.
Развитие болезни проходит несколько этапов, каждый из которых имеет свои симптомы:

Период болезни сопровождается дискомфортом, некоторыми болевыми ощущениями. Они связаны с постоянным раздражением слизистой, которое мешает затягиваться язвам.
Принятие пищи, питье, гигиена рта, разговоры приносят массу хлопот и боли. Болезненное и неприятное протекание недуга объясняется местом локализации сыпи: на деснах, небе, языке, дне ротовой полости, внутренней стороне щек и губ. Герпес на десне иногда путают с зубной болью. Диагностирование вируса происходит на приеме у стоматолога.
Часто поднимается температура, начинается лихорадка. Иногда температура тела достигает 40 градусов, что очень опасно для всего организма и работы головного мозга. Больной чувствует недомогание, усталость или сонливость. В редких случаях наблюдается тошнота и рвота, расстройства в работе желудочно-кишечного тракта.
Почему возникает заболевание в полости рта?
Ранее уже говорилось о том, что носителями вируса является 90% населения планеты. Герпес может долгое время находится в спящем состоянии, никак себя не проявлять. Тем не менее носитель может заражать окружающих, сам того не подозревая.
Возникновение высыпания провоцирует снижение иммунитета или любой фактор, который вызывает стресс организма:
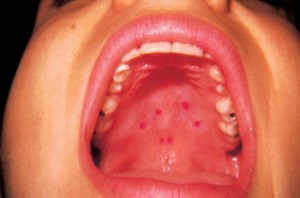
Основные отличия герпеса от стоматита
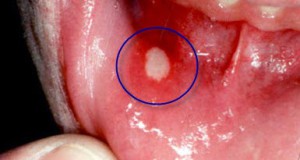 Герпес и стоматит путают часто. В обоих случаях наблюдается поражение слизистой, сопровождаемое отеком, воспалением и болью. К тому же многих вводит в заблуждение название болезни – часто можно встретить определение «герпесный стоматит». Нужно понимать, что такое высыпание вызвано ВГЧ, и оно отличается от привычного инфекционного стоматита или кандидоза.
Герпес и стоматит путают часто. В обоих случаях наблюдается поражение слизистой, сопровождаемое отеком, воспалением и болью. К тому же многих вводит в заблуждение название болезни – часто можно встретить определение «герпесный стоматит». Нужно понимать, что такое высыпание вызвано ВГЧ, и оно отличается от привычного инфекционного стоматита или кандидоза.
Главные отличия:
- Место локализации. Изначально герпесная «простуда» появляется на деснах или твердом небе, а уже затем распространяется по всему рту. Стоматит проявляется на мягких тканях внутренней поверхности щек, губ, языка или гортани.
- Форма проявления. Герпес ведет к образованию прозрачных пузырьков. В течение первых суток их количество увеличивается, они скапливаются друг на друге. Пораженное место становится похожим на гроздь. Со временем пузырьки лопаются, на их месте появляются язвы. При стоматите язвы появляются сразу. Они имеют свойство распространяться и сливаться друг с другом, образуя обширный эрозийный участок.
- Характер локализации. Вирус герпеса человека имеет одну особенность – высыпание каждый раз появляется на одном и том же месте (это касается не только слизистой рта). Стоматит, в свою очередь, появляется произвольно, в любом месте ротовой полости.
Важно знать отличия и уметь различать болезни. Обе патологии требуют квалифицированной медицинской помощи. Доктор сможет точно определить заболевание. Обычно для подтверждения диагноза назначают лабораторные анализы. Точный диагноз предполагает правильное лечение сыпи во рту. Стоматит и герпес лечат по-разному, потому что они вызваны разными возбудителями.
Лечение заболевания у взрослых
Столкнувшись с проблемой, люди задаются вопросом, к какому врачу следует обратиться? Заметив первые признаки герпеса слизистой оболочки рта, необходимо обратиться к терапевту. После осмотра врач назначит дополнительные анализы. С проблемами во рту многие обращаются к стоматологу, что тоже правильно. При необходимости он перенаправит к нужному специалисту. При частых рецидивах понадобится консультация иммунолога.
Противогерпесная терапия направлена на лечение симптомов и параллельное укрепление иммунной системы. Основу терапии составляют противовирусные таблетки и мази. Реже назначают антибиотики, когда в язвы попала инфекция бактериального характера (сами по себе антибиотики не влияют на вирус герпеса).
При протекании болезни в легкой форме, или для повышения эффективности медикаментозного лечения возможно использование рецептов народной медицины. Домашние средства оказывают противовоспалительное, обезболивающее, бактерицидное и заживляющее действие. Выбрать, какой способ лечения подойдет лучше всего, может только больной совместно с лечащим врачом.
Медикаментозное
Противовирусные препараты бывают в виде таблеток (капсул) и мазей. При поражении ротовой полости обязателен прием медикаментов перорально параллельно с местным обрабатыванием слизистой (некоторые мази можно применять во рту).
Противогерпесные лекарства:

Помимо специализированных медикаментов нужно позаботиться о бактерицидном уходе. Специфика микрофлоры рта способствует накоплению бактерий и распространению заболевания. Важно придерживаться тщательной гигиены. В этих целях применяются полоскания антисептическими растворами:
В домашних условиях
Рецепты, для использования в домашних условиях:
- Алоэ. Из листьев растения нужно отжать свежий сок. Сок алоэ развести с чистой питьевой водой в пропорции 1:1. Полученным раствором обрабатывать пузырьки и ранки. Растение обладает обеззараживающим и заживляющим действием.
- Травяной сбор (полоскания или компрессы). Подойдет аптечная ромашка, полынь, мелисса, шалфей, зверобой. На 250 мл воды понадобится 2 полных столовых ложки сухой смеси. Довести до кипения и подержать на медленном огне под крышкой 10-15 минут. Остывшим и процеженным средством полощут рот или делают примочки.
- Облепиховое масло. Масло должно быть качественным и натуральным, его даже можно приготовить самостоятельно. Неразбавленным средством протирать сыпь несколько раз в день. После процедуры некоторое время воздержаться от еды и питья, чтобы не повредить защитную масляную пленку.
- Изюм. Считается, что изюм способен заживлять раны. Изюминку следует разрезать вдоль и приложить к пораженному месту внутренней стороной.
Во время лечения герпетического высыпания важно придерживаться диеты, которая должна уберечь ткани рта от дополнительного раздражения. Стоит отказаться от кислых, острых, сладких продуктов, фруктов (фруктовые кислоты будут провоцировать боль), твердой пищи (морковь, орехи). Исключить полуфабрикаты, продукты и напитки с красителями.
Основу рациона может составить нежирное мясо и рыба, бульоны, супы, тушенные или печеные овощи, вареные яйца, кисломолочные продукты без добавок. Еда должна быть теплая, но не горячая.
Употребление прохладных напитков со льдом успокоят воспаленную ротовую полость. Запрещен алкоголь и курение. Помните, что вирус очень заразен и легко распространяется. После обработки ран всегда мойте руки антибактериальным мылом и не прикасайтесь к высыпанию без надобности.
Взрослым, страдающим частыми рецидивами, следует позаботиться о профилактике недуга и укреплении защитных функций организма. Чаще всего сыпь носит сезонный характер — возникает поздней осенью или ранней весной. Это связано с недостатком витаминов, сырой погодой. Многие замечали, что в этот период чаще обычного болеют ОРВИ.
Врач может посоветовать периодический прием противовирусных и иммуномодулирующих препаратов. Необходимо правильно и полноценно питаться, укреплять иммунитет, принимать витамины, избавиться от вредных привычек, минимизировать стресс и заботиться об общем состоянии здоровья.
Пузырчатка - заболевание, клинически проявляющееся образованием на невоспаленной коже и слизистых оболочках пузырей, развивающихся в результате акантолиза и распространяющихся без адекватного лечения на весь кожный покров. Характеризуется злокачественным течением.
Термин “пузырчатка” объединяет ряд заболеваний кожи и слизистых оболочек, характеризующихся высыпанием пузырей, но различающихся по клинике, патологической анатомии, наличию или отсутствию акантолитических клеток в мазках-отпечатках.
Частая начальная локализация высыпаний истинной акантолитической пузырчатки на слизистой оболочке полости рта при отсутствии типичных признаков на кожных покровах создает трудности в диагностике и приводит часто к диагностическим ошибкам.Таких больных долгое время лечат по поводу стоматитов, МЭЭ, кандидозов и т.д.
Согласно классификации Н.Д.Шеклакова различают следующие виды пузырчатки , поражающие слизистую оболочку полости рта.
Истинная (акантолитическая) пузырчатка :
1) вульгарная пузырчатка;
2) вегетирующая пузырчатка;
3) листовидная пузырчатка;
4) себорейная (эритематозная) пузырчатка или синдром Сенир-Ашера.
Неакантолитическая (ложная) пузырчатка :
1) собственно неакантолитическая пузырчатка (буллезный пемфигоид Левера);
2) слизисто-синеахиальный атрофирующий буллезный дерматит (пузырчатка глаз);
3) доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта .
Этиология и патогенез пузырчатки
Этиология пузырчатки до конца не изучена.
Популярной является инфекционная (вирусная) теория пузырчатки, однако выделить вирус до сих пор не удалось, отсутствуют также доказательства заразности этого заболевания.
Теория нейрогенного происхождения основывалась на постоянном выявлении дегенеративных изменений нервной системы при патологоанатомических исследованиях, однако первичность этих изменений не доказана. Они являются, по-видимому, вторичными, возникающими вследствие резкого нарушения обмена веществ.
Существуют также теории эндокринного и токсического происхождения.
Большая роль в настоящее время отводится аутоиммунным механизмам развития заболевания. Эта теория основывается на обнаружении в крови больных пузырчаткой циркулирующих антител типа IgG, которые имеют родство с межклеточным веществом шиповидного слоя эпидермиса, количество антител зависит от тяжести заболевания.
Исследования А.Г.Автануилова и Н.А.Машкиллейсона показали, что при пузырчатке в ядрах акантолитических клеток увеличено содержание ДНК, причем имеется прямая связь между повышением уровня ядерной ДНК и тяжестью заболевания, что, по-видимому, ведет к изменению антигенной структуры этих клеток и выработке против них аутоантител типа IgG.
По данным Н.А.Машкиллейсона важная роль в патогенезе пузырчатки принадлежит изменениям Т- и В-лимфоцитов, причем, если ответственность за активность патологического процесса лежит на В-лимфоцитах, то количество и функциональное состояние Т-лимфоцитов определяют возникновение и течение заболевания.
В ряду условий развития заболевания имеет место также значение повреждения слизистой оболочки, эмоциональная травма, изменения крови.
Клиника при пузырчатке
Из 4 форм акантолической пузырчатки для врачей-стоматологов особый интерес представляет вульгарная пузырчатка , которая поражает полость рта наиболее часто (75% больных истинной пузырчаткой).
Вульгарная пузырчатка - это тяжелый буллезный дерматоз , которым страдают люди в возрасте 40-60 лет, преимущественно женщины. Течение заболевания чаще всего хроническое, или подострое, редко острое.
Слизистая оболочка полости рта при вульгарной пузырчатке поражается у большинства больных (около 70%), причем эти поражения длительное время, несколько месяцев и даже лет, могут быть единственными симптомами заболевания.
В полости рта процесс течет иначе, чем на коже, что объясняется анатомическими особенностями эпителия полости рта.
Но и в полости рта вульгарная пузырчатка протекает по-разному. В одном случае, вначале на месте поражения эпителий мутнеет, в центре очага возникает эрозия, быстро распространяющаяся по периферии. Если по такому помутневшему эпителию провести тампоном, то верхний слой его легко снимается, обнажая эрозивную поверхность. Эрозии при пузырчатке бывают различных размеров - от небольших ссадин до обширных поверхностей синевато-красного цвета, часто они “голые”, без налета, или покрыты довольно легко снимающимся фибринозным налетом. Высыпания появляются на неизмененной слизистой оболочке.
В других случаях, поражение слизистой оболочки в виде появления пузырей различной локализации обусловлено нередко изоморфной реакцией в результате раздражения в полости рта микротравмами. Пузыри размером от 1-2 до 30 - 40 мм (от чечевичных зерен до голубиного яйца) имеют вначале прозрачное содержимое, в последующем могут принимать желтоватый и мутноватый оттенок. Покрышка пузырей вначале напряжена, затем становится дряблой, вскрытие пузыря происходит в результате разрыва покрышки или рассасывания экссудата (на кожных покровах при ссыхании пузырей образуются корки, на слизистой оболочке - плотные налеты).
В полости рта элементы поражения располагаются по всей слизистой оболочке, особенно в легко травмируемых складках. Могут поражаться и слизистые оболочки носа, глаз, половых органов, гортани, зева, пищевода.
На коже пузыри локализуются на спине, груди, руках, ногах, шее, реже - лице.
Первая фаза заболевания характеризуется появлением на слизистой оболочке одиночных или множественных небольших пузырей, не сопровождающихся выраженными общереактивными явлениями. При их вскрытии образуются эрозии. Симптом Никольского не всегда положительный .
Вторая фаза характеризуется развитием больших пузырей, при вскрытии которых остаются эрозии. Они часто сливаются, образуя ярко-красную эрозивную поверхность. Эрозии легко кровоточат при приеме пищи или при дотрагивании инструментом.
Язык отечен, отмечаются отпечатки зубов. . Отмечается гиперсаливация, резкая болезненность эрозий. При локализации на слизистой оболочке и красной кайме губ эрозии быстро покрываются желтовато-бурыми или кровянистыми корками. Отмечается неприятный запах изо рта. Тяжелое общее состояние иногда приводило раньше к кахексии и смертельному исходу.
Третья фаза - преимущественная эпителизация - характеризуется стиханием острых явлений. Эрозии заживают, новые пузыри образуются реже. Симптом Никольского в очагах поражения определяется с трудом. Субъективные ощущения сопровождаются небольшим жжением, либо покалыванием, либо парестезиями, которые нередко являются предвестниками заболевания.
Вегетирующая пузырчатка встречается значительно реже. Начальным признаком нередко является поражение слизистой оболочки полости рта, локализующееся на щеках, языке, нёбе и углах рта. Характерно образование ярко-красных мягких вегетаций на фоне эрозивной поверхности после вскрытия пузырей. Обычно в процесс включаются и прилегающие к полости рта участки кожи, где вегетации покрыты рыхлыми грязно-бурыми корками. В углах рта образуются болезненные кровоточащие трещины. На нормальной или слегка гиперемированной коже появляются пузыри. Они мельче, чем при вульгарной пузырчатке, имеют более тонкую покрышку, располагаются в эпидермисе более поверхностно. Преимущественная локализация - в области подмышечных впадин, пупка, паховых складок, половых органов и заднего прохода (в участках мацерации). После эпителизации высыпаний остается пигментация темно-бурого цвета. Симптом Никольского положительный .
Листовидная пузырчатка встречается редко, отличается внезапным началом при общем хорошем самочувствии больного. Пузыри возникают на коже волосистой части головы и туловища, могут долгое время носить локализованный характер, однако возможна и быстрая генерализация процесса с поражением других участков кожи. Пузыри располагаются в поверхностных слоях эпителия, поэтому при вскрытии пузырей экссудат ссыхается в тонкие корочки, напоминающие листы слоеного теста. Обычно пузыри сливаются друг с другом и образуют при вскрытии большие эрозивные поверхности, аналогичные ожоговым. Симптом Никольского положительный . При генерализации процесса общее состояние больных ухудшается: возникает слабость, повышается температура. Слизистая оболочка полости рта вовлекается в процесс редко.
Себорейная пузырчатка - довольно редкое заболевание. Эритематозные очаги поражения на фоне жирной себореи образуют тонкие желтоватые корочки, легко отторгающиеся без последующего образования атрофических участков. При распространении процесса на кожных покровах отмечается разлитая гиперемия, шелушение, напоминающее себорейную экзему с явлениями импетигинизации. Описаны случаи первичной локализации пузырей на слизистой оболочке полости рта.
Неакантолитическая пузырчатка (доброкачественная) характеризуется образованием субэпителиальных пузырей, без акантолитических клеток, симптом Никольского отрицательный . Прогноз заболевания благоприятный, если не имеется вторичных отягощающих осложнений.
Собственно неакантолитическая пузырчатка наблюдается у пожилых людей, имеет хроническое течение. Начало характеризуется появлением напряженных пузырей на слизистой оболочке полости рта, реже - губ. Пузыри развиваются на гиперемпрованном или на неизмененном основании и могут долго не вскрываться. При вскрытии пузырей эрозии заживают без образования рубцов, атрофических участков.
Слизисто-синехиалъный атрофирующий буллезный дерматит (пузырчатка глаза ) протекает доброкачественно, поражает слизистую оболочку глаз или полости рта с образованием рубцов. Первые пузыри могут возникнуть на слизистой оболочке полости рта. В отличие от обыкновенной пузырчатки эрозии не имеют по периферии бахромки отслаивающегося эпителия и не склонны к периферическому росту. Они не кровоточат и малоболезненны. Часто наблюдается хронический ринит, поражение пищевода, спайки либо атрофия слизистой оболочки наружных половых органов. На кожных покровах пузыри встречаются примерно у трети больных.
Доброкачественная неакантолитическая пузырчатка только полости рта не сопровождается нарушением общего состояния организма больного. На слизистой оболочке появляются мелкие напряженные пузыри с прозрачным либо геморрагическим содержимым, при вскрытии которых образуются малоболезненные и быстроэпителизируклциеся эрозии. Симптом Никольского отрицательный . В период эпителизации эрозий отсутствуют рубцы, спайки, атрофии. Пузыри обычно образуются на фиксированных участках.
Острота процесса при пузырчатке определяется появлением пузырей и эрозий. В благоприятных случаях, что бывает нечасто, эрозии через 3-6 недель эпителизируются, но на смену им или еще во время их существования появляются новые высыпания. Иногда при таком течении болезни наступает спонтанная ремиссия, которая может длиться недели и месяцы. Обычно без адекватной терапии эпителизация эрозий не наступает, болезнь прогрессирует.
Если процесс начался на слизистой оболочке полости рта, то в дальнейшем при отсутствии соответствующей терапии через 1-6 месяцев высыпания начинают появляться на коже туловища, конечностей, общее состояние больного резко ухудшается. При отсутствии кортикостероидной терапии нарастает интоксикация, развивается кахексия и, спустя 1-2 года после начала заболевания, больные умирают.
Патогистология пузырчатки
В начале заболевания появляется межклеточный отек эпителиального слоя и деструкция межклеточных мостиков в нижних участках росткового слоя. В результате потери связи между эпидермоцитами образуются вначале щели, а затем пузыри , преимущественно надбазальной локализации. Базальные клетки, хотя и теряют связь друг с другом, однако остаются прикрепленными к базальной мембране. Полость пузыря, как правило, содержит округлые акантолитические клетки с большими гиперхромными ядрами и бледно окрашенной цитоплазмой. В процессе заживления отмечается пролиферация сосочков и удлинение эпителиальных выростов. Инфильтрат состоит из эозинофильных гранулоцитов, плазмоцитов и лимфоцитов.
Другими словами, в основе патологического процесса при пузырчатке лежит акантолиз - нарушение связи клеток шиповидного слоя в результате нарушения комплекса десмосомы - тонофиламенты, в результате чего образуются акантолитические клетки, которые характеризуются большим ядром. Цитоплазма клеток резко базофильна и пиронинофильна, что обусловлено большим содержанием в ней РНК. В акантолитических клетках отмечается высокий уровень белкового обмена, окислительных процессов (превышающих обмен шиповидных клеток), что указывает на их секреторную активность. Предполагают, что акантолитические клетки происходят из базальных и нижних рядов шиповидных клеток.
Диагностика при пузырчатке
Важным диагностическим признаком вульгарной пузырчатки является положительный симптом Никольского . Различают 3 методики. Один симптом Никольского не подтверждает диагноз пузырчатки, он наблюдается и при лекарственных стоматитах. В связи с этим диагноз “пузырчатка” необходимо подтверждать цитологическими исследованиями - обнаружением клеток Тцанка. Акантолитические клетки круглые и меньше нормальных клеток шиповидного слоя, ядро относительно всей клетки крупное, диаметр его составляет 1/ 3-1/2 и более диаметра клетки, ядро рыхлое с 1-6 более светлыми нуклеолами; цитоплазма - двуслойная - светлая (перинуклеарная зона) и темно-синяя (периферическая).
При вегетирующей пузырчатке цитологическая картина идентична с таковой при вульгарной пузырчатке. Однако при себорейной и листовидной пузырчатке многоядерные клетки не обнаруживаются, акантолитические клетки обнаруживаются в меньшем количестве, мономорфны, чаще имеют овальную и неправильно треугольную форму.
Следует также применять иммунофлюоресцентный метод, который позволяет обнаружить в сыворотке крови больных пузырчаткой антитела к межклеточному веществу шиповидного слоя эпидермиса (при непрямой РИФ) типа IgG и отложения IgG в области межклеточного вещества и оболочки клеток шиповидного слоя (при прямой РИФ).
Дифференциальная диагностика пузырчатки и заболеваний, составляющих группу пузырных дерматозов, основывается на симптомах, связанных с локализацией пузырей по отношению к эпителию. При пемфигоиде пузыри располагаются субэпителиально, поэтому они имеют более толстую, чем при пузырчатке покрышку и существуют более продолжительное время, в связи с чем при осмотре слизистой оболочки полости рта у таких больных наблюдаются пузыри с прозрачным содержимым, что невозможно при пузырчатке.
Эрозии, образовавшиеся на месте пузырей при пемфигоиде, обычно располагаются на слегка гиперемированном основании, их поверхность нередко покрыта фибринозным налетом.
При вульгарной пузырчатке слизистая оболочка полости рта вокруг эрозий внешне не изменена, а сами эрозии могут быть покрыты спавшейся покрышкой пузыря, которая очень легко удаляется шпателем. Акантолитические клетки и положительный симптом Никольского отличают вульгарную пузырчатку от неакантолитической.
При пузырчатке РИФ позволяет определить отложения иммунных комплексов, содержащих IgG, в области оболочек шиповатых клеток и цементирующего вещества между ними. При непрямой РИФ определяют циркулирующие IgG.
При неакантолитической пузырчатке эти же иммунные комплексы находят также и в области базальной мембраны.
Пузырное высыпание как проявление аллергии на лекарственные средства помогает отличить анамнез (прием лекарств), относительно быстрое заживление после отмены причинного препарата.
Пузыри при этом располагаются подэпителиально. Акантолиза нет, симптом Никольского отрицательный, акантолитические клетки отсутствуют. Постановка аллергических проб уточняет диагностику. Пузыри при буллезной форме красного плоского лишая возникают также под эпителием, акантолиза нет. Вокруг пузыря или на других участках слизистой оболочки можно наблюдать типичные папулы красного плоского лишая.
Лечение при пузырчатке
Лечение пузырчатки - комплексное.
Пузырчатку в настоящее время лечат кортикостероидами и цитостатиками . Применяются преднизолон, триамцинолон и дексаметазон. Лечение пузырчатки можно начинать любым из перечисленных препаратов, в дальнейшем препараты можно менять, но замену следует производить в эквивалентных дозах.
Преднизолон необходимо назначать в ударных дозах в зависимости от состояния больного по 50-80 мг/сут (триамцинолон, дексаметазон).
Препарат в высокой суточной дозе принимают до прекращения высыпаний и почти полной эпителизации эрозий, после чего следует соблюдать диету - ограничение солей, углеводов, жиров; начать медленное уменьшение суточной дозы гормона: в первое время на 5 мг через каждые 5 дней, в дальнейшем эти сроки увеличивают. Суточная доза уменьшается до тех пор, пока не будет определена минимальная доза, на фоне которой не будут появляться новые высыпания. Эта доза обычно составляет 10-15 мг. Однако 30% пациентов находится на дозе 30-35 мг. Отмена препарата вновь вызывает проявление всех симптомов заболевания.
При назначении больших доз преднизолона для профилактики осложнений следует принимать препараты кальция: лактат кальция, фосамакс, глицерофосфат кальция, глюконат кальция, оротат калия по 0,5 х 3 раза в день в течение 2-х месяцев, после 2-месячного перерыва курс повторяется. В год 3-4 курса. Показаны также витамины группы В, аскорбиновая кислота на протяжении 1,5-2 месяцев - 2 раза в год.
Для профилактики остеопороза, возникающего при лечении кортикостероидами, следует с самого начала лечения применять анаболические гормоны - ретаболил, неробол по 3 мг 1-2 раза в день, курс 6-8 недель, затем 1-2 месяца перерыв. Курс повторяется 2-3 раза в год. При этом 1 раз в месяц производится клинический и биохимический анализ крови.
В последние годы для лечения пузырчатки применяют цитостатики: в первую очередь - сендимон (метатрексат) по 35-50 мг 2 недели, проспидин 1 раз в неделю. Хорошие результаты дает комбинация кортикостероидов с гепарином, который вводят по 10 ООО ЕД в/м 2 раза в день в течение 15- 20 дней.
Это неприятное явление беспокоит как детей, так и взрослых, доставляет дискомфорт и вызывает болевые ощущения во время приема пищи.
Поражение слизистой оболочки рта и появление россыпи мелких пузырьков способствует появлению зуда и жжения, особенно болезненно переносят эти симптомы маленькие дети.
Не зря врачи считают, что состояние полости рта – это зеркало, отражающее состояние здоровья пациента. Оказать первую помощь человеку, страдающему этим недугом, можно с помощью народных средств в домашних условиях.
После лечения необходимо соблюдать профилактические меры, для того, чтобы волдыри во рту больше не возникали. Как выглядит обычный и кровавый волдырь во рту, что это вообще такое, и как действовать, чтобы вылечить проблему?
Вконтакте
Волдыри во рту: фото и симптомы
Волдыри во рту представляют мелкие белые или прозрачные пузырьки, расположенные на слизистой оболочке ротовой полости. Обычно появляются небольшими группами. Пораженные участки покрываются налетом желтого или белого цвета.
Первые симптомы возникновения волдырей во рту:
- зуд, жжение и покалывание в ротовой полости;
- появление болевых ощущений во рту;
- дискомфорт при пережевывании пищи;
- легкое опухание тканей;
- сухость в ротовой полости.
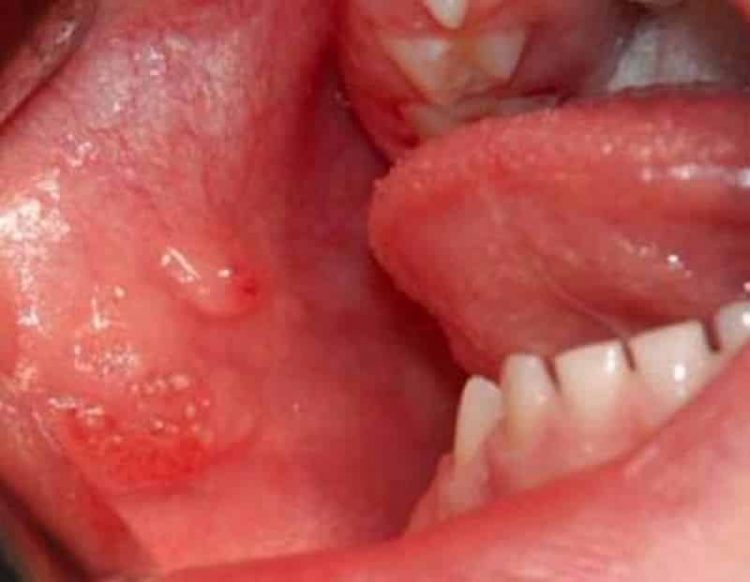
Вот как выглядит кровяной волдырь во рту:

Волдыри во рту на щеке выглядят так:
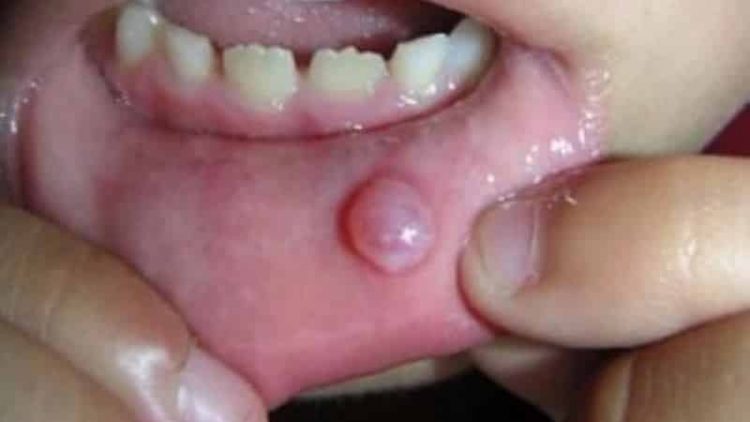
А это фото водянистого волдыря во рту:
Если вас беспокоят волдыри во рту, от чего они появились, нужно узнать первым делом. Появление пузырьков на слизистых оболочках ротовой полости может свидетельствовать о наличии заболеваний и проникновение инфекций и вирусов в человеческий организм.
Появление прозрачных и красных волдырей во рту чаще всего вызвано такими проблемами, как:
Первая помощь
Бороться с этим недугом, несомненно, нужно с помощью врача, который проведет диагностику и установит истинную причину появления во рту таких образований, как волдыри. Независимо от размера и количества пузырьков, необходимо немедленно обратиться к специалисту .
Можно использовать аптечные средства, антисептики, мази для обеззараживания и специальные растворы для полоскания. Эти лекарства успокоят раздраженную слизистую оболочку рта, уменьшат раздражение, снизят болевые ощущения.
Подобного эффекта можно добиться при помощи народных средств.
Лечение пошагово
- Диагностика, определение природы волдырей во рту.
- Антисептическая обработка ротовой полости.
- Назначение курса лечения от заболевания, спровоцировавшего появление волдырей во рту.
- Применение противовирусных средств.
- Закрепление результата, выполнение профилактических мероприятий.

Народными средствами
- Полоскания настоем зверобоя . Проводить процедуру необходимо 4-5 раз в день. На 1 литр воды необходимо засыпать в чайник 1 столовую ложку сухого зверобоя. Отвар должен иметь темно-коричневый цвет;
- алоэ . Листья растения измельчить до состояния кашицы. Прикладывать к пораженным местам на 1-2 минуты пару раз в день;
- яблоко и чеснок . Смешать в равных пропорциях свежевыжатый сок и измельченный чеснок. Прокипятить в течение 5-7 минут. Пить по ½ стакана 3-4 раза в день;
- компресс с ромашкой. Прикладывать к местам образования волдырей (в горле , на языке) 4-5 раз в день;
- мазь . Смешать сок алоэ, измельченный капустный лист и яичный белок. Смазывать пораженные участки на 2-3 минуты. Прополоскать ротовую полость чистой теплой водой с добавлением ½ чайной ложки соды.
 С особой осторожностью следует подходить к лечению мелких пузырьков на внутренней стороне щеки.
С особой осторожностью следует подходить к лечению мелких пузырьков на внутренней стороне щеки.
Пузырьки могут быть наполнены кровью изнутри.
Нельзя прокалывать кровяной волдырь в полости рта и травмировать.
Повреждение волдырей на слизистой может вызвать инфекции, сопровождаемые повышенной температурой и аллергическими реакциями.
Кроме того такие образования можно легко повредить зубами.
Необходимо осторожно поместить между челюстью и пораженной щекой обеззараживающий компресс и обратиться к специалисту.
Профилактика
В первую очередь необходимо соблюдать правила гигиены полости рта. Каждые 3-4 месяца необходимо покупать новую зубную щетку , пользоваться зубной нитью и ополаскивателями для рта. Прием витаминно-минеральных комплексов и свежих кисломолочных продуктов, является отличной профилактической мерой против возникновения волдырей во рту.
Стоит отказаться от курения, ограничить употребление алкогольной продукции и исключить из рациона питания полуфабрикаты и снековую продукцию.
Любое заболевание лучше предупредить, чем лечить. Поэтому необходимо следить за чистотой ротовой полости, тщательно мыть овощи и фрукты перед употреблением в пищу и внимательно следить за детьми, которые часто любят класть в рот инородные предметы.
Слизистую оболочку во рту достаточно просто повредить, несмотря на ее прочность. В результате такой микротравмы может появиться под языком пузырь, язва, трещины или налет. Кроме механических повреждений к появлению пузырьков могут приводить различные заболевания внутренних органов. Точную причину может установить только врач на основании анализов.
Если появились пузырьки под языком, то необходимо незамедлительно обратиться в медучреждение, чтобы дифференцировать обычную гематому от злокачественных новообразований и проявлений опасных болезней. С визитом в больницу тянуть не стоит, поскольку появившийся может быть проявлением серьезного заболевания, которое если не лечить, может закончиться плачевно.
К вопросу своего здоровья многие подходят очень поверхностно и легкомысленно. На необычные образования на слизистой в ротовой полости не обращают внимания. Пытаются лечить самостоятельно, как правило, ограничиваются полосканием антисептическими растворами. В результате такого отношения к себе основное серьезное заболевание прогрессирует или переходит в хроническую форму. Потом лечение становится проблематичным.
Рассмотрим наиболее частые проявления пузырьков во рту. Пузырь, который образуется под языком, называется ранулой. Он абсолютно безболезненный, если на него надавить, то он разрушится с выделением прозрачной жидкости. Через некоторое время он наполняется снова. Образуется на протяжении нескольких недель, но не исключен рецидив заболевания, когда пузырь может появляться в одном месте в течение нескольких месяцев. Иногда он достигает довольно крупных размеров. Мешает нормальной жизни, затрудняя прием пищи.
В результате травмы слизистой оболочки в ротовой полости может выскочить пузырь, наполненный кровью. Происходит это по причине того, что сосуды повреждаются.
Существует несколько факторов, которые могут спровоцировать повреждения во рту:
- механические повреждения – как правило, участвует посторонний предмет, которым и нанесена травма. Травмировать слизистую можно ложкой, зубочисткой, костью от рыбы или зубной щеткой. Можно и прикусить язык или губу в процессе еды, в результате внутри лопнут сосуды.
- химический ожог слизистой. Возникает в результате воздействия некоторых лекарственных средств, химических средств, которые случайно попали в рот. Также негативно влияет на слизистую слишком соленая пища, с большим содержанием специй и приправ, например, уксуса.
- термическое воздействие. Повреждения во рту может вызвать слишком горячий или ледяной напиток, например.
Жидкость внутри пузыря может быть светлая, что говорит о поверхностном повреждении. Если же пузырь наполнен сгустком крови, то травмированы глубокие слои. В этом случае он внешне похож на красный шарик. Это опасно тем, что внутри может размножаться большое количество микроорганизмов.
Поставить диагноз и выбрать подходящее лечение можно исходя из того, где локализуется пузырь. Он может вскакивать прямо под языком, сверху или сбоку.
Ранула возникает под языком, имеет синий оттенок, жидкость внутри прозрачная. Если пузырь слегка придавить, он прорывается. Затем через некоторое время возникает вновь, причем на том же самом месте. Чаще всего причиной появления ранулы является воспалительный процесс в слюнной железе. Процесс этот хронический, он и приводит к сужению протока. Как следствие становится невозможным нормальное функционирование слюнных желез, образуется ретенционная киста.
Если волдыри под языком небольшого размера, то лечение достаточно простое, при этом ткани быстро восстанавливаются. А вот крупное образование требует хирургического вмешательства. Врач делает надрез, и проводит дезинфекцию полости специальным обеззараживающим средством. Это помогает избежать застоя крови.
У маленьких детей пузырь в ротовой области может оказаться гемангиомой. Удаления она не требует, только если размер у нее не крупный. В противном случае новообразование удаляется хирургическим путем.
Много мелких пузырьков с жидкостью внутри в ротовой полости может говорить о пузырчатке и сифилисе. Пузырчатка – это аутоиммунное поражение слизистой, если болезнь не лечить, то может наступить летальный исход. Лечится заболевание следующим образом:
- применяются глюкокортикоиды (преднизолон, гидрокортизол, дексамитазол). При помощи данных лекарственных средств снимается воспаление, снижается проявление аллергических реакций, восстанавливается работа иммунной системы.
- используются цитостатики для защиты слизистой
- антибиотики
- витамины.
Терапия пузырчатки – процесс сложный и довольно длительный, но, тем не менее, необходимый. Важно как можно раньше начать лечение, чтобы оно было эффективным.
Глоссит – заболевание, при котором на языке по всей его поверхности образуются пузырьки. Причиной этому служит размножение болезнетворных микроорганизмов. Во рту жжет, затем появляются бугорки, которые наполнены гноем.
Симптомы заболевания
Основным симптомом в данном случае служит сам пузырь, который вскочил в ротовой полости. Если надавить на него, его площадь увеличивается в размере. Когда внутри скапливается много жидкости, пузырь по форме напоминает грушу.
Пузырь может быть различным по цвету – это зависит от цвета жидкости, которая его наполняет. Он может быть:
- светлым
- синим
- красным.
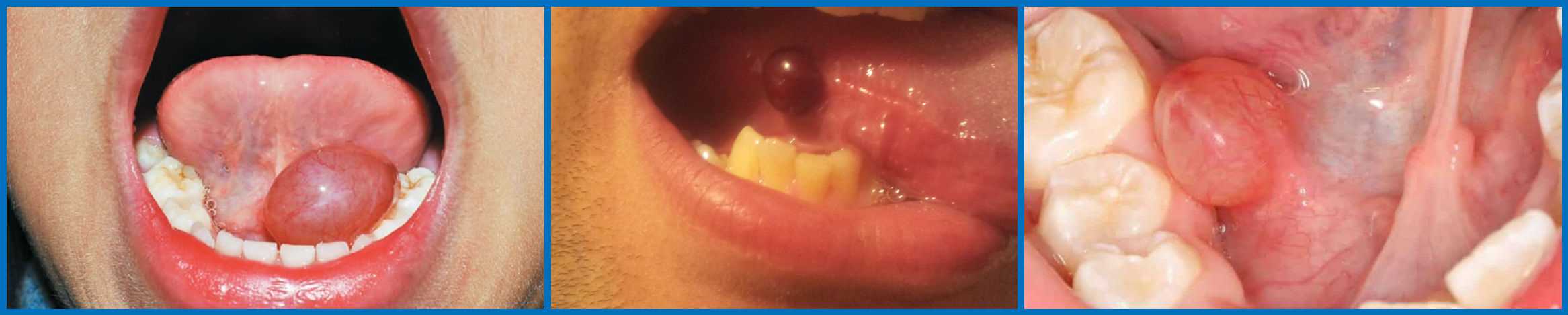
Как уже было сказано – чем светлее жидкость, тем менее опасна ранула. При повреждении глубоких тканей цвет пузыря становится очень темным, ведь внутри кровавый сгусток. Такие образования хуже заживают, на восстановления эпителия требуется более длительное время.
Последствия подъязычной кисты для организма
Прежде всего, новообразование мешает нормальной работе слюнных желез. Из-за этого страдает пищеварение, поскольку без достаточного количества слюны пища плохо переваривается, организм недополучает полезные вещества из пищи. Иммунная защита ослабевает, он становится подвержен различным сопутствующим заболеваниям.
Кроме того, ранула под языком может постоянно рецидивировать, что влечет за собой образование рубца. Это опасно, поскольку мешает нормальному функционированию слюнных желез. Может образоваться воспалительный или гнойный процесс, это называется сиалоаденит.
Лечение пузыря под языком
В качестве доврачебной помощи подойдет полоскание любыми антисептиками или отварами трав с противовоспалительным эффектом. Подойдет для этих целей ромашка, зверобой, календула. Антибактериальные растворы – мироместин, хлоргексидин, гексорал.
Недопустимо заниматься самолечением новообразований на слизистой. Пузырьки ни в коем случае не прокалывают в домашних условиях, ведь при недостаточной стерильности можно занести другую инфекцию внутрь. А это не решит проблему, а еще больше усугубит ее.
Удаление ранулы очень ответственно, проводить операцию должен врач высокой квалификации. При неправильном удалении может образоваться рубец, который нарушит работу слюной железы. Это опасно развитием сиалоаденита.
Сложно полностью убрать оболочку кисты хирургическим путем, может остаться какой-либо небольшой фрагмент. Результатом будет рецидив патологии. Поэтому при хирургическом вмешательстве применяется не цистэктомия, как при обычной кисте, а цистотомия.
Удаляется только верхняя оболочка ранулы, дно ее намеренно сохраняется в подъязычной области. Через некоторое время происходит перерождение оставшейся оболочки в обычную слизистую.
Обязательно нужно посетить врача при появлении пузырей во рту. Необходима диагностика, которая поможет установить причину недуга. После этого будет подобрано правильное лечение. Даже если образование не беспокоит, оно может быть признаком наличия серьезного заболевания. Поэтому откладывать свой визит в медицинское учреждение не стоит.