العلاج بمضادات التخثر المزدوجة والثلاثية في الرجفان الأذيني ومتلازمة الشريان التاجي الحادة. إرشادات عملية تقنية التدخل التاجي عن طريق الجلد
اقرأ أيضا
2677 0
توصيات للعلاج بمضادات الصفيحات بعد السكتة الدماغية والنوبات الإقفارية العابرة
توصيات للعلاج بمضادات الصفيحات بعد اضطراب حاد الدورة الدموية الدماغية(السكتة الدماغية ، النوبة الإقفارية العابرة (TIA)):إبلاغ المريض بضرورة إجراء العلاج المضاد للصفيحات بشكل مستمر (مدى الحياة) ، مما يزيد من الالتزام بالعلاج ؛
في حالة السكتة الدماغية غير الانسدادية القلبية ، لغرض الوقاية الثانوية ، استمر في علاج ASA الذي بدأ في الفترة الحادة كدواء من الاختيار الأول بجرعة 75-150 مجم في اليوم أو مزيج من حمض أسيتيل الساليسيليك 25 مجم مع استمرار - الإفراج عن ديبيريدامول 200 ملغ (أجرينوكس) 1 كبسولة مرتين في اليوم ؛
ابدأ العلاج بالكلوبيدوجريل 75 مجم / يوم كخيار أول إذا كنت لا تتحمل حمض أسيتيل الساليسيليك (يطلب)وديبيريدامول أو معرضين لخطر الإصابة السكتة الدماغية الإقفارية (الذكاء الاصطناعي)عندما يكون لدى المريض عدة عوامل خطر: أمراض القلب الإقفارية و / أو الآفات التخثرية للشرايين المحيطية ، داء السكري.
إجراء العلاج المركب ، بما في ذلك ASA (75-150 مجم في اليوم) وكلوبيدوجريل (75 مجم في اليوم) في تطور متلازمة الشريان التاجي الحادة مع أو بدون ارتفاع مقطع ST في مريض مصاب بسكتة دماغية أو نوبة إقفارية عابرة أو إذا المريض لديه مؤخرا دعامة للشرايين التاجية.
استخدم كلوبيدوجريل كخيار أول بجرعة 75 مجم / يوم أو مزيج من حمض أسيتيل الساليسيليك (25 مجم) وإطلاق ديبيريدامول (200 مجم) مرتين يوميًا في المرضى بعد الأحداث الإقفارية المتكررة (TIA ، السكتة الدماغية ، متلازمة الشريان التاجي الحادة(موافق)، احتشاء عضلة القلب) الذي حدث أثناء العلاج ASA ؛
لا تستخدم توليفة من ASA 75-150 mg و clopidogrel 75 mg في الممارسة الروتينية ، لأن خطر النزيف الذي يهدد الحياة يتجاوز خطر أي من العقارين بمفرده ؛
لا يجب وصف حمض أسيتيل الساليسيليك في وقت واحد مع الأدوية المضادة للالتهابات غير الستيرويدية (يزيد خطر الإصابة بمضاعفات نزفية) ؛
لا توصف مضادات التخثر للوقاية الثانوية للمرضى الذين أصيبوا بسكتة دماغية غير انسداد قلبية وليس لديهم مصادر قلبية للانسداد ، حيث إنها ليست أفضل من علاج ASA ، ولكنها تؤدي إلى عدد كبير من المضاعفات (ESO ، 2008 ). السكتة القلبية.
السبب الرئيسي لمتغير الانسداد القلبي للسكتة الدماغية هو الرجفان الأذيني (AF)(مرادف AF - الرجفان الأذيني) ، حيث يتم إعاقة انقباض الأذين الأيسر ، مما يساهم في ركود الدم في الزائدة الأذينية وتشكيل جلطات دموية "حمراء". يكون الخطر النموي أعلى بشكل ملحوظ في الأشكال الانتيابية للرجفان الأذيني (AF) ، مقارنة بالشكل الدائم. تستمر حالات تجلط الزائدة الأذينية اليسرى لمدة 4 أسابيع بعد استعادة إيقاع الجيوب الأنفية.
في المرضى الذين يعانون من الرجفان الأذيني ، وكذلك صمام القلب الاصطناعي والأمراض الأخرى المرتبطة بخطر الإصابة بسكتة دماغية انسداد قلبية ، يوصى باستخدام مضادات التخثر غير المباشرة للوقاية الثانوية. فعالية الأدوية المضادة للصفيحات في هذه الفئة من المرضى أقل مقارنة بمضادات التخثر غير المباشرة ، في حين أن مخاطر الإصابة بمضاعفات النزف قابلة للمقارنة.
الأدوية المختارة في هذه الحالات هي مضادات التخثر الفموية غير المباشرة: مضاد فيتامين K الوارفارين (4-هيدروكسي كومارين) ، ومثبط الثرومبين المباشر (دابيجاتران) ، ومثبطات العامل Xa المباشر (ريفاروكسابان ، أبيكسابان). على عكس مضادات فيتامين ك ، التي تمنع تكوين العديد من عوامل التخثر النشطة المعتمدة على فيتامين ك (العوامل الثاني والسابع والتاسع والعاشر) ، أحدث الأدويةمنع نشاط مرحلة واحدة من التخثر.
في المرضى الذين يعانون من TIA أو IS على خلفية الرجفان الأذيني ، أثناء تناول الوارفارين والمحافظة عليه نسبة التطبيع الدولية (INR)عند مستوى 2.0-3.5 ، تتطور الأحداث الإقفارية سنويًا في 8٪ فقط من الحالات مع تكرار منخفض نسبيًا للنزيف الكبير (يصل إلى 3٪ سنويًا).
يتطلب استخدام الوارفارين مراقبة دقيقة لمعلمات التخثر وتعديل الجرعة المناسب ، والذي يتم اختياره تدريجيًا ، مع التركيز على INR ، والذي يتم الحفاظ عليه عند مستوى 2.0-3.0. تعتبر مضادات فيتامين ك علاج فعال للغايةمنع السكتة الدماغية.
ومع ذلك ، فإن التفاعلات الدوائية مع الطعام وغيرها أدويةيؤثر على فعاليته ، مما يجعل من الضروري تحديد معاملات التخثر بشكل متكرر وضبط الجرعة. بالنسبة للعديد من المرضى ، تجعل هذه المتطلبات العلاج بمضادات فيتامين ك أمرًا صعبًا.
أظهرت ثلاث دراسات أُنجزت مؤخرًا (RELY و ROCKET-AF و ARISTOTLE) فعالية مماثلة على الأقل لمضادات التخثر الفموية الجديدة للوارفارين في الوقاية من السكتة الدماغية والانصمام الخثاري الشرياني ، وهي ميزة أمان في تقليل مخاطر الإصابة بالسكتة الدماغية النزفية ، واتجاهًا نحو تقليلها. معدل الوفيات. تمت مقارنة Dabigatran etexilate (110 و 150 مجم مرتين يوميًا) في تجربة RE-LY مع الوارفارين مع هدف INR يبلغ 2.0-3.0 للوقاية من IS والانصمام الخثاري الشرياني في المرضى الذين يعانون من الرجفان الأذيني.
قارنت دراسة ROCKET AF فعالية الوقاية من السكتة الدماغية والانسداد الجهازي في المرضى الذين يعانون من الرجفان الأذيني وخطر الإصابة بالسكتة الدماغية المرتفعة إلى المتوسطة باستخدام عقار ريفاروكسابان (مثبط العامل Xa الفموي) بجرعة ثابتة تبلغ 20 مجم مرة واحدة يوميًا والوارفارين بجرعة معدلة بشكل فردي . تمت دراسة Apixaban في تجربة ARISTOTLE العشوائية مزدوجة التعمية التي قارنت الوارفارين في الوقاية من السكتة الدماغية والانصمام الخثاري الشرياني في المرضى الذين يعانون من الرجفان الأذيني أو الرفرفة الأذينية.
يتفوق Apixaban و dabigatran etexilate 150 مجم مرتين يوميًا على الوارفارين في الحد من حدوث السكتة الدماغية والجلطات الدموية الشريانية ، في حين أن dabigatran etexilate 110 mg مرتين يوميًا و rivaroxaban يمكن مقارنته بالوارفارين.
تمت ملاحظة الميزة على الوارفارين في تقليل الاختطار العام للسكتة الدماغية / السكتة الدماغية لمسببات غير محددة فقط في dabigatran etexilate بجرعة 150 مجم مرتين / يوم. عند الأخذ في الاعتبار التكرار التراكمي للنزيف الشديد ، فإن سلامة dabigatran etexilate بجرعة 150 مجم مرتين / يوم وريفاروكسابان يمكن مقارنتها بالوارفارين ، و apixaban و dabigatran بجرعة 110 مجم 2 مرات / يوم تفوق الوارفارين.
عند المقارنة مع الوارفارين ، ترتبط جرعات دابيغاتران وريفاروكسابان وأبيكسابان بانخفاض خطر الإصابة بالسكتة الدماغية النزفية والنزيف داخل الجمجمة ؛ إلى جانب ذلك ، عند استخدام dabigatran etexilate بجرعة 150 مجم مرتين / يوم وريفاروكسابان ، يزداد الخطر العام للنزيف الشديد من الجهاز الهضمي.
أعط المرضى فورًا بعد تشخيص الإصابة بنوبة إقفارية عابرة أو سكتة دماغية طفيفة من النوع الفرعي الانصمام القلبي للوقاية الثانوية من السكتة الدماغية مضادات التخثر الفموية: الوارفارين (الفئة الأولى ، المستوى أ من الدليل) ، أو دابيغاتران (الفئة الأولى ، المستوى ب من الدليل) ، أو أبيكسابان ( الفئة الأولى ، دليل المستوى ب) ، أو ريفاروكسابان (الفئة ها ، دليل المستوى ب) ؛
وصف مضادات التخثر الفموية في موعد لا يتجاوز بضعة أسابيع بعد ظهور السكتة القلبية الإقفارية (يتم تحديد المشكلة بشكل فردي في كل حالة) في حالة مسارها الشديد مع وجود علامات احتشاء واسع النطاق وفقًا لبيانات التصوير العصبي (الآفة أكثر من 1/3 حوض الشريان الدماغي الأوسط)
يمكنك الاختيار بين مضادات التخثر الفموية بشكل فردي ، مع مراعاة عوامل الخطر وتفضيلات المريض تفاعل الأدوية، تكلفة الدواء ؛
لإجراء تعيين الوارفارين مرة واحدة يوميًا ، قبل بدء العلاج ، حدد INR ، والذي يتم تحت سيطرته ضمان الاختيار الفردي لجرعة الدواء ، ويتم إجراء مزيد من التحكم في INR كل 4-8 أسابيع . إذا كان المريض يعاني من IS أو TIA أثناء تناول الوارفارين ، فيجب زيادة جرعة مضاد التخثر غير المباشر للوصول إلى مستوى INR 3.0-3.5 ، وعدم إضافة دواء مضاد للصفيحات إلى العلاج ؛
قد تكون مضادات التخثر الفموية الجديدة بديلاً فعالاً للوارفارين (الفئة Ha ، المستوى A من الدليل):
دابيجاتران بجرعة 150 مجم مرتين / يوم. بالنسبة لمعظم المرضى بجرعة 110 مجم مرتين / يوم. للمرضى الذين تزيد أعمارهم عن 80 عامًا ، وكذلك عند الدمج مع الأدوية التي تؤثر على الديناميكيات الدوائية ، للأشخاص المعرضين لخطر كبير للنزيف (HASBLED> 3) ، مع تصفية الكرياتينين من 30-49 مل / دقيقة ؛ في المرضى الذين يعانون من تصفية الكرياتينين أقل من 30 مل / دقيقة ، هو بطلان dabigatran ؛
ريفاروكسابان بجرعة 20 مجم مرة في اليوم. بالنسبة لمعظم المرضى بجرعة 15 مجم 1 مرة في اليوم للمرضى الذين يعانون من تصفية الكرياتينين من 30-49 مل / دقيقة ، للأشخاص المعرضين لخطر النزيف (HASBLED \ u003e 3) ؛ في المرضى الذين تقل تصفية الكرياتينين لديهم عن 30 مل / دقيقة ، يمنع استعمال ريفاروكسابان ؛
أبيكسابان 5 مجم مرتين يومياً لمعظم المرضى. بجرعة 2.5 مجم مرتين في اليوم. للمرضى الذين تزيد أعمارهم عن 80 عامًا ويزن 133 ميكرو مول / لتر ، لا ينبغي استخدام الدواء إذا كان تصفية الكرياتينين أقل من 30 مل / دقيقة.
لا تستخدم العلاج المركب مع dabigatran أو rivoroxaban أو apixaban مع العوامل المضادة للصفيحات التي لم يتم إثبات سلامتها وفعاليتها (الفئة IIb ، مستوى الدليل C).
العلاج الخافض للدهون للوقاية الثانوية
اضطرابات الدورة الدموية الدماغية حاليًا ، للوقاية الثانوية من السكتة الدماغية في المرضى الذين يعانون من مظاهر تصلب الشرايين ، مع خلل شحميات الدم الوراثي والثانوي ، يشار إلى الأدوية التي تقلل من مستوى الكلي الكوليستروللكن (XC), كوليسترول البروتين الدهني منخفض الكثافة (كوليسترول البروتين الدهني منخفض الكثافة (LDL))ورفع المستوى كوليسترول البروتين الدهني عالي الكثافة(كوليسترول البروتين الدهني عالي الكثافة).أكثر هذه الأدوية فعالية هو الستاتين.
تم إثبات فعالية وصف العقاقير المخفضة للكوليسترول للوقاية الثانوية من السكتة الدماغية في عدد من التجارب السريرية العشوائية. أظهرت دراسات 4S ، PROSPER انخفاضًا في خطر الإصابة بالسكتة الدماغية باستخدام simvastatin 40 مجم / يوم لمدة 4-5 سنوات وبرافاستاتين 40 مجم / يوم ، مما قلل من خطر الإصابة بالسكتة الدماغية بنسبة 31٪.
أظهرت دراسة SPARCL أن أتورفاستاتين 80 ملغ / يوم فعال وآمن حتى في المرضى الذين أصيبوا بنوبة إقفارية عابرة أو سكتة دماغية وليس لديهم CAD أو مستويات عالية من الكوليسترول في الدم.
عند وصف العقاقير المخفضة للكوليسترول ، يجب أن يكون المرء على دراية بإمكانية تطويره آثار جانبية. قد يكون هناك ألم في البطن ، وانتفاخ البطن ، والإمساك. تحدث زيادة بدون أعراض في مستوى الترانساميناسات الكبدية بأكثر من 3 مرات مقارنة بالحد الأعلى للمعيار أثناء العلاج بالستاتين في ما لا يزيد عن 3 مرضى من أصل 1000 ، فشل كبدي - في ما لا يزيد عن مريض واحد من أصل مليون ، نادرًا ما يلاحظ (0.1- 0.5٪) اعتلال عضلي وألم عضلي.
توصيات للعلاج الخافض للدهون:
للوقاية الأولية من السكتة الدماغية للأفراد الذين يعانون من مخاطر الإصابة بأمراض القلب والأوعية الدموية ، يتم وصف العقاقير المخفضة للكوليسترول ، بينما يشار إلى المستويات المستهدفة من الكوليسترول الكلي لجميع المرضى بعد السكتة الدماغية غير الانصمامية القلبية أو النوبة الإقفارية العابرة ، بغض النظر عن مستوى الكوليسترول الضار. يجب أن يبدأ العلاج المستهدف من الستاتين LDL-C في أقرب وقت ممكن بعد بداية السكتة الدماغية أو TIA.
لا تتوقف عن تناول العقاقير المخفضة للكوليسترول فترة حادةالسكتة الدماغية ، لأن هذا قد يترافق مع زيادة خطر الوفاة والعجز.
بحذر ، استخدم علاج الستاتين في المرضى الذين أصيبوا بسكتة دماغية نزفية (وفقًا لبعض الخبراء ، من الممكن حدوث نزيف داخل المخ بشكل متكرر) ، يتم اتخاذ القرار بشأن الحاجة إلى هذا العلاج مع مراعاة جميع عوامل الخطر والأمراض المصاحبة.
مع العلاج بالستاتين وزيادة نشاط ناقلة أمين الكبد بأكثر من 3 حدود عليا القيم العاديةتحتاج إلى إعادة فحص الدم ، إذا كان مستوى واحد على الأقل من إنزيمات الكبد في قياسين متتاليين يتجاوز 3 أضعاف الحدود العليا للقيم الطبيعية ، يجب إيقاف الستاتين ؛ في حالات الزيادة المعتدلة في الإنزيمات يكفي تقليل جرعة الدواء. عادة ما تعود مستويات الإنزيم إلى طبيعتها في غضون فترة زمنية قصيرة ويمكن إعادة العلاج بجرعة أقل أو مع ستاتين آخر
الوقاية الجراحية من الاضطرابات الحادة في الدورة الدموية الدماغية
يعد علم أمراض الشريان السباتي الانسدادي السبب الرئيسي للأنواع الفرعية لتصلب الشرايين وديناميكية الدم من السكتة الدماغية. مع تضيق الشريان السباتي الداخلي بأكثر من 70٪ وفقًا للطريقة الأوروبية لتقييم التضيق وأكثر من 50٪ وفقًا لطريقة أمريكا الشمالية (انظر الشكل) ، فإن احتمالية الإصابة بـ IS تكون من 2٪ إلى 5٪ خلال عام.مع ظهور TIA ، يزداد خطر الإصابة بالسكتة الدماغية من 12٪ في السنة الأولى إلى 30-37٪ خلال السنوات الخمس المقبلة. وفقًا للبيانات المعممة ، يؤدي انسداد الشريان السباتي الداخلي إلى الإصابة بسكتة دماغية تصل إلى 40٪ خلال العام الأول ، ثم بمعدل 7٪ سنويًا.
يستخدم التدخل الأوعية الدموية في الحالات التالية: عندما يكون CEAE صعبًا بسبب الموقع الخاص للتضيق (توطين التضيق مع وصول غير مريح لـ CEAE) ؛ هناك مخاطر عالية من التخدير العام عند المرضى الذين يعانون من علم الأمراض الجسدية(قصور قلبي رئوي حاد ، داء السكري المعقد ، غير المنضبط ارتفاع ضغط الدم الشريانيوإلخ.)؛ هناك تشريح أو تضيق إشعاعي للشريان السباتي الداخلي ؛ إشعاع سابق أو جراحة جذرية في الرقبة ؛ عودة التضيق بعد CEAE ؛ تضخم الأوعية الدموية تاكاياسو الشرايين وغيرها.
يعد الدعم المضاد للتخثر أحد المكونات الهامة للعلاج. التدخلات الجراحية. العلاج المركب الموصى به ، بما في ذلك ASA (75-150 مجم في اليوم) وكلوبيدوجريل (75 مجم يوميًا) ، في المرضى الذين يخضعون لدعامات الشريان السباتي (قبل الجراحة ولمدة 3 أشهر على الأقل بعد الجراحة). المرضى الذين خضعوا لعملية استئصال باطنة الشريان السباتي ، قبل وبعد العملية ، وصف حمض أسيتيل الساليسيليك (75-150 مجم في اليوم).
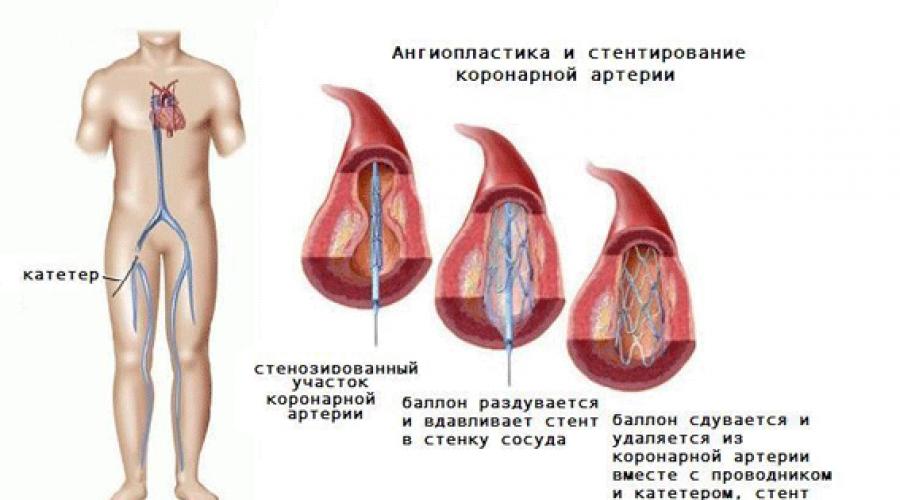
أرز. 10.1. طرق أمريكا الشمالية وأوروبا لتقييم تضيق الشريان السباتي
إجراء فحص بالموجات فوق الصوتية للشرايين الدماغية للكشف عن آفات تصلب الشرايين الانسدادي في جميع المرضى الذين أصيبوا بـ IS والنوبات الإقفارية العابرة ؛
إذا تم الكشف عن تضيق تصلب الشرايين الانسدادي للشريان السباتي الداخلي ، من 70 إلى 99٪ وفقًا للطريقة الأوروبية لتقييم التضيق ومن 50 إلى 99٪ وفقًا لطريقة أمريكا الشمالية ، قم بإحالة المريض إلى استشارة جراح الأوعية من أجل تحديد المزيد تكتيكات الإدارة
استئصال باطنة الشريان السباتي في المرضى الذين يعانون من تضيق الشريان السباتي الداخلي 70-99٪ (درجة التضيق الأوروبي) (توصية الفئة الأولى ، المستوى أ من الدليل) عند إجرائه في مركز الأوعية الدموية بمعدل مضاعفات ما بعد الجراحة (أي سكتة دماغية أو وفاة) أقل من 6٪ (الفئة الأولى فائدة التوصية ، المستوى أ من الأدلة)
إذا تم اكتشاف تضيق الشريان السباتي الداخلي من 50 إلى 99٪ وفقًا للطريقة الأوروبية لتقييم التضيق ومن 30 إلى 99٪ وفقًا لطريقة أمريكا الشمالية في المرضى الذين أصيبوا بسكتة دماغية إقفارية غير انسداد قلبية ، قم بإحالتهم إلى استشارة جراح الأوعية من أجل تحديد مزيد من أساليب الإدارة ؛
إجراء استئصال باطنة الشريان السباتي في أفضل وقت من 2 إلى 4 أسابيع من ظهور مظاهر النوبة الإقفارية العابرة أو السكتة الدماغية الصغيرة.
إحالة المرضى الذين يحتاجون إلى الوقاية الجراحية من السكتة الدماغية ولكن لديهم موانع لاستئصال باطنة الشريان السباتي (على سبيل المثال ، موقع التضيق في مكان يتعذر الوصول إليه جراحيًا ، أو عودة تضيق الشريان بعد الجراحة ، أو رفض جراحة المريض ، وما إلى ذلك) إلى استشارة أخصائي في الأوعية الدموية الداخلية التشخيص والعلاج من أجل تحديد مدى ملاءمة وإمكانية التدخل داخل الأوعية الدموية ؛
توفير العلاج المضاد للصفيحات قبل وبعد جراحة الشريان السباتي (الفئة الأولى ، المستوى أ).
يعين للمرضى قبل عملية استئصال باطنة الشريان السباتي وبعد تنفيذه ASA (75-150 مجم في اليوم).
إجراء العلاج المركب بما في ذلك حمض أسيتيل الساليسيليك (75-150 مجم يوميًا) وكلوبيدوجريل (75 مجم يوميًا) في المرضى الذين يخضعون لدعامات الشريان السباتي (قبل الجراحة ولمدة 3 أشهر على الأقل بعد الجراحة)
Boytsov S.A. ، Chuchalin A.G.
حاليًا ، هناك توصيات عملية واضحة لاستخدام العلاج المضاد للصفيحات المزدوجة. وفقًا لآخر التحديثات للمبادئ التوجيهية الأوروبية والأمريكية لإدارة المرضى الذين يعانون من ACS مع وبدون ارتفاع المقطع ST ، فإن الجمع بين ASA و clopidogrel هو الأكثر شيوعًا في ممارسة إدارة مرضى القلب والأوعية الدموية ، كما هو موضح في العلاج المحافظ من الـ ACS (مع أو بدون تحلل الخثرة) ، وكذلك في حالة الـ PCI. اعتمادًا على الحالة السريرية ، يمكن استخدام العلاج المزدوج المضاد للصفيحات من أسبوعين (مع وجود مخاطر عالية من حدوث مضاعفات نزفية) إلى سنة واحدة ؛ أما بالنسبة للفترات الأطول ، فإن قاعدة الأدلة لا تقدم حتى الآن إجابات لا لبس فيها. لا يُشار إلى استخدام مثل هذه التركيبة في المرضى الذين أصيبوا بسكتة دماغية أو نوبة إقفارية عابرة - في هذه الحالة ، يُفضل العلاج الأحادي باستخدام ASA أو كلوبيدوجريل أو مزيج من ASA و dipyridamole المعدل.
قد يكون العلاج الأكثر شدة بمضادات الصفيحات (الأدوية المضادة للصفيحات + مضادات التخثر الفموية) مبررًا في المرضى المعرضين لخطر الإصابة بالتخثر والانصمام الخثاري. أولاً وقبل كل شيء ، ينطبق هذا على الأشخاص الذين يعانون من مرض الشريان التاجي ، والذين خضعوا لصمامات القلب الاصطناعية أو دعامة الشرايين التاجية ، وكذلك الأشخاص الذين أصيبوا بسكتة دماغية أو TIA.
خلص الخبراء إلى أن الاستخدام الحذر لتوليفة العلاج المضاد للصفيحات (الوارفارين مع ASA ، أو كلوبيدوجريل ، أو مزيج من كليهما) قد يوصى به في حالات ارتفاع مخاطر الإصابة بالجلطات الدموية ومؤشرات لكل من الأدوية المضادة للصفيحات ومضادات التخثر الفموية (على سبيل المثال ، في الرجفان الأذيني و / أو وجود جلطة في تجاويف القلب الأيسر في المرضى الذين خضعوا للـ ACS أو PCI ؛ في المرضى الذين يعانون من صمامات القلب الاصطناعية ، خاصةً المعرضين لخطر الإصابة بالجلطات الدموية ، إلخ). ولكن في الوقت نفسه ، يُشار بالضرورة إلى أن مثل هذا العلاج يرتبط بزيادة خطر حدوث مضاعفات نزفية. يجب على الطبيب أن يزن بعناية فوائد ومخاطر مثل هذا العلاج قبل اتخاذ القرار. في مثل هؤلاء المرضى ، يجب الحفاظ على النسبة الطبيعية الدولية بشكل واضح عند مستوى 2.0-2.5 (بشكل أساسي) ، 2.0-3.0 أو 2.5-3.5 ، اعتمادًا على الحالة السريرية ، ويجب أن تكون جرعات الأدوية المستخدمة في حدها الأدنى. تم تقديم توصيات مماثلة في إرشادات ACC / AHA لإدارة ACS مع ارتفاع الجزء ST (2007) وبدون ارتفاع الجزء ST (2007) ، وإرشادات ACC / AHA / SCAI الخاصة بـ PCI (2007) ، وإرشادات ESC لـ إدارة المرضى الذين يعانون من ACS دون ارتفاع المقطع ST (2007) والوثائق الاستشارية الأخرى ذات الأهمية الدولية. يجب مراعاة احتياطات خاصة فيما يتعلق بالمرضى المسنين والأشخاص الذين لديهم عوامل خطر لمضاعفات النزف.
على وجه الخصوص ، في الدليل المجتمع الأوروبيلاحظ أطباء القلب في إدارة المرضى الذين يعانون من ارتفاع مقطع ST MI (2008) أنه بسبب نقص الأدلة التي تم الحصول عليها في التجارب العشوائية المستقبلية ، من المستحيل اليوم تقديم توصيات واضحة حول مؤشرات استخدام العلاج الثلاثي المضاد للصفيحات ، لكنهم نعتقد أن نفعها يجب أن يؤخذ في الاعتبار في المرضى الذين خضعوا لدعامات الشريان التاجي لارتفاع ST MI وفي نفس الوقت لديهم مؤشر على منع تخثر الدم عن طريق الفم (على سبيل المثال ، الرجفان الأذيني). مع وجود مخاطر عالية من حدوث مضاعفات نزفية في مثل هؤلاء المرضى ، من الأفضل استخدام مضادات التخثر الفموية فقط مع دورة قصيرة من العلاج المضاد للصفيحات باستخدام عقار كلوبيدوجريل وحده.
بالإضافة إلى ذلك ، يلاحظ العديد من الخبراء أن مستوى المضاعفات النزفية أثناء تناول الوارفارين (بالاشتراك مع الأدوية المضادة للصفيحات أو بدونها) يعتمد إلى حد كبير على فعالية نظام المراقبة للمرضى الذين يتناولون هذا المضاد للتخثر لفترة طويلة ، ويكون في حده الأدنى مع تناول الأدوية المضادة للتخثر. خدمة المنشأة لعيادات مضادات التخثر مع المراقبة الدقيقة لحالة الإرقاء. لذلك ، يجب أن تأخذ الدراسات المستقبلية حول هذه المسألة في الاعتبار شدة هذه المراقبة وشدة التحكم في الإرقاء لدى المرضى الذين يتناولون الوارفارين بالإضافة إلى الأدوية المضادة للصفيحات.
إرسال عملك الجيد في قاعدة المعرفة أمر بسيط. استخدم النموذج أدناه
سيكون الطلاب وطلاب الدراسات العليا والعلماء الشباب الذين يستخدمون قاعدة المعرفة في دراساتهم وعملهم ممتنين جدًا لك.
نشر على http://www.allbest.ru/
المركز العلمي الوطني "معهد أمراض القلب الذي يحمل اسم الأكاديمي ن.د. سترازيسكو" التابع لأكاديمية العلوم الطبية في أوكرانيا ، كييف
المبادئ الحديثة للعلاج المضاد للصفيحات في المرضى الذين يعانون من مرض نقص ترويةقلوب. الجزء 3 العلاج المزدوج المضاد للصفيحات
في. بوجينكو
تختلف العوامل المضادة للصفيحات المعروفة حاليًا في نقاط استخدامها وكتلة تراكم الصفائح الدموية من خلال آليات العمل المختلفة.
بالنسبة للعديد من هذه الأدوية ، تم بالفعل إثبات فوائدها وما زالت تدرس في حالات سريرية محددة ، بما في ذلك المقارنة بحمض أسيتيل الساليسيليك (ASA).
ومع ذلك ، فإن احتمالات الجمع بين مختلف الأدوية المضادة للصفيحات لها أهمية قصوى. فكرة أن مثل هذه التوليفات هي "علاج لليأس" ويجب استخدامها فقط في حالة عدم فعالية العلاج الأحادي غير كافية اليوم. نظرًا لاختلاف نقاط التطبيق وآليات عمل العوامل المضادة للصفيحات ، تساهم مجموعات هذه الأدوية في إحداث تأثير أسرع وأكثر وضوحًا لتثبيط تراكم الصفائح الدموية ، بينما الجرعات مكونات نشطةيمكن تقليله ، مما يؤدي إلى تحسين ملف تعريف الأمان للتوليفة المستخدمة. وحقيقة أن أحد المبادئ الرئيسية للعلاج الأمثل بمضادات الصفيحات لدى المرضى المصابين بارتفاع مخاطر القلب والأوعية الدمويةهو البدء في تثبيط فعال لتراكم الصفائح الدموية في أقرب وقت ممكن ، يبدو أن استخدام العلاج المركب من البداية هو استراتيجية واعدة للغاية. هذا مهم بشكل خاص نظرًا لحقيقة أنه على الرغم من الفعالية المثبتة لـ ASA ، لا يزال ما يصل إلى 75 ٪ من أحداث الأوعية الدموية تحدث على خلفية العلاج المستمر ASA. يشير هذا أيضًا إلى أن إمكانات العلاج المضاد للصفيحات لا ينبغي استنفادها بواسطة ASA.
من بين جميع المتغيرات المدروسة من مجموعة العوامل المضادة للصفيحات ، غالبًا ما يتم استخدام مزيج ASA و clopidogrel اليوم. تعتبر مزاياها مهمة جدًا وتعد بمثل هذه الإمكانيات الواسعة للاستخدام لدرجة أن المصطلح المستخدم بشكل متزايد "العلاج المزدوج المضاد للصفيحات" (DAT) يُفهم في معظم الحالات على أنه مزيج من ASA و clopidogrel.
قام العلماء في جامعة كاليفورنيا (لوس أنجلوس ، الولايات المتحدة الأمريكية) بتحليل قواعد بيانات EMBASE و MEDLINE ومكتبة كوكرين حتى نهاية عام 2006 وقدموا مراجعة حول دور عقار كلوبيدوجريل في إدارة أمراض القلب والأوعية الدموية الوريدية. إنهم ، على وجه الخصوص ، يحللون ويعلقون على الأدلة المتعلقة بمزايا الجمع بين ASA و clopidogrel على العلاج الأحادي ASA ، وكذلك عقار كلوبيدوجريل والأدوية الأخرى المضادة للصفيحات.
يشار إلى مزايا الجمع بين ASA و clopidogrel على العلاج الأحادي ASA من خلال عدد من الدراسات ، وأهمها CURE (2001) ، CREDO (2002) ، CHARISMA (2006) ، CLARITY-TIMI 28 (2005) ، COMMIT / CCS-2 (2005). فحصت كل هذه الدراسات واسعة النطاق مجموعات مختلفة من المرضى وقيمت نقاط نهاية مختلفة. قدم مؤلفو المقال بيانات مجمعة حول نتائج هذه الدراسات.
تم عرض الفوائد الكبرى لاستخدام DAPT في الدراسات التي شملت المرضى المعرضين لمخاطر عالية - المرضى الذين يعانون من الحالات الحادة متلازمة الشريان التاجي(ACS) مع ارتفاع المقطع ST أو بدونه أو الأفراد الذين يحتاجون إلى التدخل التاجي عن طريق الجلد (PCI).
كانت تجربة CURE متعددة المراكز والعشوائية والمزدوجة التعمية والمضبوطة بالغفل هي أول تجربة كبيرة تُظهر بوضوح فائدة كبيرة من DAPT على علاج ASA في ACS - فعالية إضافية في تقليل مخاطر السيرة الذاتية دون زيادة ذات دلالة إحصائية في المضاعفات النزفية التي تهدد الحياة . شارك المرضى الذين يعانون من ACS غير المرتفع ST والذين تناولوا ASA أو DAPT (ASA و clopidogrel) لمدة 3-12 شهرًا في CURE. وفقًا لنتائج الدراسة ، اتضح أن تواتر نقطة النهاية المجمعة (الموت القلبي الوعائي ، احتشاء عضلة القلب غير المميت والسكتة الدماغية) في مجموعة DAPT كان أقل بكثير مما كان عليه في خلفية العلاج الأحادي ASA (9.3 و 11.4٪ ، على التوالي ، ص<0,001). Такие же результаты были получены и для вторичной конечной точки (кардиоваскулярная смерть, нефатальный ИМ, инсульт и рефрактерная ишемия миокарда) - 16,5 % в группе ДАТ и 18,8 % в группе АСК (Р<0,001). Количество случаев развития застойной сердечной недостаточности, а также появления потребности в проведении реваскуляризации также было достоверно ниже в группе ДАТ. И хотя в целом риск геморрагических осложнений на фоне приема ДАТ был несколько выше, чем в группе АСК (соответственно 3,7 и 2,7 %, Р=0,001), статистически значимых различий по частоте опасных для жизни геморрагий, в том числе геморрагических инсультов, обнаружено не было (2,1 и 1,8 %, Р=0,13).
تم تصميم دراسة CREDO لتقييم فعالية وسلامة علاج DAPT طويل الأمد في المرضى الذين يعانون من ACS يخضعون لـ PCI ولتحديد فوائد استخدام جرعة تحميل من عقار كلوبيدوجريل على PCI. بعد التوزيع العشوائي ، تلقى المرضى في مجموعة DAPT ، بالإضافة إلى ASA ، جرعة تحميل من عقار كلوبيدوجريل (بجرعة 300 مجم) 3-24 ساعة قبل التدخل ، وبعد التداخل الإكليلي عبر الجلد ، تم أخذ مزيج من ASA و clopidogrel من أجل سنة (جرعة يومية قياسية 75 مجم). وفقًا لنتائج CREDO ، اتضح أنه بعد 12 شهرًا من العلاج ، انخفض تكرار نقطة النهاية المجمعة (الموت ، MI والسكتة الدماغية) في مجموعة DAPT بشكل ملحوظ بنسبة 26.9 ٪ مقارنة مع مجموعة التحكم (8.4 ٪ و 11.5 ٪) ، على التوالى). بالإضافة إلى ذلك ، تم العثور على فوائد استخدام جرعة تحميل من عقار كلوبيدوجريل قبل 6 ساعات على الأقل من التداخل عبر الجلد (كان الحد من المخاطر النسبية للوفاة ، احتشاء عضلة القلب والحاجة إلى إعادة تكوين الأوعية بشكل عاجل في غضون 28 يومًا 38.6٪).
ومع ذلك ، في الأفراد الذين تلقوا جرعة تحميل من عقار كلوبيدوجريل أقل من 6 ساعات قبل التدخل ، لم تختلف النتائج المبكرة عن المجموعة الضابطة. في الوقت نفسه ، زاد خطر الإصابة بمضاعفات نزفية بشكل طفيف خلال 12 شهرًا من الدراسة.
شوهدت أكبر فائدة لـ DAPT في دراسة CLARITY-TIMI 28 ، حيث تلقى المرضى الذين يعانون من ارتفاع الجزء ST من MI علاجًا مضادًا للصفيحات بالتزامن مع تخثر الدم. في دراسة CLARITY-TIMI 28 ، تم استخدام كل من ASA و clopidogrel أولاً في جرعات التحميل (150-325 و 300 مجم ، على التوالي) ، ثم بجرعات يومية قياسية (75-162 و 75 مجم ، على التوالي) لمدة 8 أيام بعد MI. كان خطر تطوير نقطة النهاية الأولية (الموت ، احتشاء عضلة القلب المتكرر ، أو انسداد الشريان المعتمد على احتشاء) بحلول اليوم الثامن من الدراسة أقل بشكل ملحوظ في مجموعة DAPT مقارنةً بالعلاج الأحادي ASA (14.9٪ و 21.7٪ ، على التوالي ، P<0,001); относительное уменьшение риска на фоне приема ДАТ составило 36 %. Кроме того, ДАТ обусловила преимущества по влиянию на комбинированную вторичную конечную точку (кардиоваскулярная смерть, повторный ИМ и рецидивирующая ишемия миокарда, требующая экстренной реваскуляризации): риск этих событий на 30-е сутки исследования в группе ДАТ был на 20 % ниже, чем на фоне приема АСК (соответственно 11,6 и 14,1 %, Р=0,03). При этом риск развития серьезных геморрагических осложнений, в том числе внутричерепных кровоизлияний, в обеих группах достоверно не отличался.
بالتزامن مع CLARITY-TIMI 28 ، أجريت دراسة أخرى أكبر ، والتي نظرت أيضًا في مزايا DAPT على العلاج الأحادي ASA في المرضى الذين يعانون من ارتفاع مقطع ST MI ، COMMIT / CCS-2. شارك فيه أكثر من 45000 مريض. كان ذراع DAPT مقابل ASA للدراسة مختلفًا إلى حد ما في التصميم عن تصميم CLARITY-TIMI 28: لم تستخدم COMMIT / CCS-2 جرعات تحميل من الأدوية ، وتم إجراء تحلل الخثرة في حوالي نصف المرضى. هذا ، على ما يبدو ، يفسر المزايا الأكثر تواضعًا لـ DAT التي تم الحصول عليها في COMMIT / CCS-2. وفقًا لنتائج الدراسة ، انخفض خطر الإصابة بنقطة نهاية أولية مشتركة (الموت ، MI والسكتة الدماغية) بحلول اليوم الثامن والعشرين من الدراسة على خلفية DAPT بنسبة 9 ٪ مقارنة مع علاج ASA (9.2 و 10.1 ٪ ، على التوالي). ، P = 0.002). في الوقت نفسه ، تلقى المرضى الذين خضعوا لتخثر الدم المزيد من الفوائد من DAPT: كان تكرار نقطة النهاية الأولية في مجموعتي DAPT و ASA 8.8٪ و 9.9٪ على التوالي. على خلفية أخذ DAPT ، انخفض خطر نقطة النهاية الثانوية (الموت من أي أسباب) بشكل ملحوظ إحصائيًا - 7.5 ٪ و 8.1 ٪ (P = 0.03) ، على التوالي ، كان الحد من المخاطر النسبية 7 ٪ مقارنة مع العلاج الأحادي ASA. في الوقت نفسه ، لم يختلف خطر حدوث مضاعفات نزفية خطيرة ، بما في ذلك النزيف القاتل والنزيف داخل الجمجمة ، بشكل كبير في كلا المجموعتين - لا في جميع المرضى بشكل عام ، ولا في المجموعات الفرعية عالية الخطورة (في المرضى الذين تزيد أعمارهم عن 70 عامًا ؛ في المرضى الذين حصلوا على تخثر الدم).
وهكذا ، أظهرت دراسة COMMIT / CCS-2 لمجموعة كبيرة من المرضى الذين يعانون من ارتفاع الجزء ST من MI مزايا واضحة لـ DAPT (ASA و clopidogrel) مقارنةً بالعلاج الأحادي ASA - كلاهما ذو فعالية أعلى في منع أحداث القلب والأوعية الدموية والموت ، وسلامة مماثلة. .
يشير تحليل مجمّع للبيانات من دراسات CLARITY-TIMI 28 و COMMIT / CCS-2 أيضًا إلى أهمية استخدام جرعات تحميل من ASA و clopidogrel وأن المرضى الذين يتلقون علاج التخثر يستفيدون أكثر من DAPT.
بالنظر إلى نتائج تجربتي COMMIT / CCS-2 و CLARITY-TIMI 28 ، يوصى الآن باستخدام DAPT أيضًا للمعالجة المحافظة للـ ACS. في هذه المناسبة ، تمت إضافة توصيات جديدة إلى إرشادات ACC / ANA لإدارة المرضى الذين يعانون من ارتفاع مقطع ST في عام 2008.
ACS مع ارتفاع المقطع ST وبدونه: في حوادث القلب والأوعية الدموية الحادة ، من الضروري استخدام شكل بسيط من ASA ، يتم ملاحظة ذروة تركيزه في بلازما الدم بعد وقت قصير إلى حد ما بعد تناول الدواء. إذا كنا نتحدث عن الحاجة إلى استخدام الدواء على المدى الطويل ، فيجب تفضيل الأشكال المعوية القابلة للذوبان من ASA.
في التحليل التلوي لـ ATC ، ارتبط استخدام العلاج المضاد للصفيحات في أكثر من 5000 مريض يعانون من الذبحة الصدرية غير المستقرة بانخفاض احتمالية الإصابة بالسكتة الدماغية واحتشاء عضلة القلب وموت الأوعية الدموية بنسبة 46٪ مقارنةً بالدواء الوهمي والضوابط غير المعالجة (8.0 و 13.3٪ ، على التوالي ؛ ص<0,001).
وبالتالي ، من البيانات المذكورة أعلاه ، فإن المرضى الذين يعانون من الذبحة الصدرية غير المستقرة و MI بدون ارتفاع مقطع ST بعد زعزعة استقرار مرض القلب التاجي (CHD) يجب أن يعطوا مزيجًا من ASA و clopidogrel في أقرب وقت ممكن (في حالة عدم وجود موانع). تعتمد معقولية التوصيات على قدرة عقار كلوبيدوجريل على تقليل مخاطر المضاعفات الإقفارية ، بغض النظر عما إذا كانت التدخلات التاجية المبكرة قد تم إجراؤها أم لا ، ويكون النزيف في الغالب قابلاً للانعكاس. يتم وصف ASA لفترة طويلة إلى أجل غير مسمى ، ويوصى بالاستمرار في العلاج باستخدام عقار كلوبيدوجريل لمدة 9-12 شهرًا ، وربما لفترة أطول ، اعتمادًا على تقييم الطبيب للمخاطر التي يتعرض لها المريض.
وفقًا لهذه التحديثات ، يجب أن يتلقى المرضى الذين يعانون من ارتفاع مقطع ST أيضًا 75 مجم من عقار كلوبيدوجريل عن طريق الفم يوميًا بالإضافة إلى ASA ، بغض النظر عما إذا كانوا يتلقون علاج التخثر من أجل إعادة التروية أم لا (التوصية من الدرجة الأولى ، مستوى الدليل أ). بالإضافة إلى ذلك ، في المرضى الذين تقل أعمارهم عن 75 عامًا ، من المعقول وصف جرعة تحميل من عقار كلوبيدوجريل 300 مجم عن طريق الفم (البيانات حول مدى ملاءمة هذا التكتيك لدى الأشخاص الذين تبلغ أعمارهم 75 عامًا فما فوق غير متوفرة بعد). DAPT مع ASA و clopidogrel في المرضى الذين يعانون من ارتفاع ST يجب أن يستمر MI لمدة 14 يومًا على الأقل ، ويعتبر العلاج المركب طويل المدى (على سبيل المثال ، لمدة عام) مع هذين العاملين المضاد للصفيحات هو الأمثل. البيانات الخاصة بالمدة القصوى لـ DAPT في هذه الحالة السريرية غير متوفرة بعد.
إذا كان من الضروري إجراء جراحة مجازة الشريان التاجي ، فيجب إلغاء عقار كلوبيدوجريل قبل 5 أيام من التدخل (ويفضل 7 أيام) ، إلا إذا كانت الحاجة الملحة لإعادة تكوين الأوعية تفوق مخاطر حدوث مضاعفات نزفية.
من المتوقع صدور إرشادات محدثة من الجمعية الأوروبية لأمراض القلب لإدارة ارتفاع المقطع ST MI في عام 2009. ومن المرجح أن تتضمن نفس التوصيات الجديدة للعلاج بمضادات الصفيحات مثل إرشادات ACC / ANA.
كانت دراسة CHARISMA الكبيرة مهمة لفهم أهمية DAPT في علاج أمراض القلب والأوعية الدموية. في هذه الدراسة ، على عكس ما سبق ، درست مجموعة من المرضى الذين يعانون من مجموعة واسعة من مخاطر الإصابة بأمراض القلب والأوعية الدموية. تم تقسيم المشاركين إلى مجموعتين رئيسيتين: إحداهما ضمت أشخاصًا يعانون من أمراض القلب والأوعية الدموية الموجودة بالفعل (أمراض القلب الإقفارية الموثقة ، وأمراض الأوعية الدموية الدماغية و / أو تصلب الشرايين في الأطراف السفلية) ، والأخرى تضمنت أشخاصًا لا يعانون من أمراض القلب والأوعية الدموية المعروفة ، ولكن لديهم العديد من الأمراض. عوامل الخطر لتصلب الشرايين. المجموعة الأولى ، على التوالي ، كانت تسمى أعراض ، أو مجموعة من الوقاية الثانوية من أحداث تصلب الشرايين. المجموعة الثانية - بدون أعراض ، أو مجموعة الوقاية الأولية. كانت المتابعة المتوسطة في هذه الدراسة أطول أيضًا من CURE و CREDO و CLARITY-TIMI 28 و COMMIT / CCS-2 ، مع متابعة لمدة 28 شهرًا في CHARISMA.
وفقًا لنتائج الدراسة ، كان معدل الوصول إلى نقطة النهاية الأولية (الموت القلبي الوعائي ، احتشاء عضلة القلب والسكتة الدماغية) 7.3٪ في مجموعة العلاج الأحادي ASA و 6.8٪ في مجموعة DAPT (تقليل المخاطر النسبية - 7.1٪ ؛ P = 0 ، 22). ومع ذلك ، كانت هناك فروق ذات دلالة إحصائية في الفعالية بين المجموعات الفرعية الأعراض وغير المصحوبة بأعراض. في المجموعة الفرعية المصحوبة بأعراض من المرضى ، كان لـ DAPT مزايا واضحة: كانت نقطة النهاية الأولية 6.9 ٪ مع DAPT و 7.9 ٪ مع العلاج الأحادي ASA (تقليل المخاطر النسبية ، 12.5 ٪ ؛ P = 0.046). كانت نقطة النهاية الثانوية (الاستشفاء للأحداث الدماغية) أقل أيضًا في مجموعة DAPT (16.7٪ و 17.9٪ ، على التوالي ؛ P = 0.04). زاد خطر حدوث مضاعفات نزفية حادة أثناء تناول DAPT زيادة طفيفة مقارنة بأخذ ASA (1.7 و 1.3 ٪ ، على التوالي ، P = 0.09) ، ومع ذلك ، في المجموعة الفرعية من المرضى الذين يعانون من أعراض ، لم يكن لهذا المؤشر فروق ذات دلالة إحصائية على خلفية DAPT و ASA أحادي.
وهكذا ، أظهرت دراسة CHARISMA أنه في المرضى الذين يعانون من عوامل خطر متعددة لأمراض القلب والأوعية الدموية ، ولكن دون وجود أمراض قلبية وعائية مؤكدة ، أي كوسيلة للوقاية الأولية ، فإن DAPT غير مناسب بسبب عدم وجود اختلافات كبيرة في الفعالية وزيادة متزامنة في المخاطر من المضاعفات النزفية. ومع ذلك ، في المرضى الذين يعانون من أمراض القلب والأوعية الدموية المؤكدة (الواضحة سريريًا) ، تم إثبات تفوق DAPT على العلاج الأحادي ASA في غياب فروق ذات دلالة إحصائية في حدوث النزيف الحاد.
وفقًا لإرشادات ACC / AHA / SCAI التي تم تحديثها مؤخرًا لـ PCI (2007) ، يجب على المرضى الذين يحتاجون إلى PCI أن يعالجوا مسبقًا بجرعة تحميل من clopidogrel - بالنسبة لمعظم المرضى ، 600 مجم ، وبالنسبة لأولئك المرضى الذين يتلقون PCI في غضون 12-24 بعد ساعات من تلقي العلاج حال التخثر ، قد تكون جرعة التحميل 300 مجم مناسبة. بعد إجراء PCI ، في حالة عدم وجود موانع (مقاومة ASA ، عدم تحمل ASA و / أو clopidogrel ، زيادة خطر حدوث مضاعفات نزفية) ، يوصى باستخدام DAPT لمثل هؤلاء المرضى: ASA (162-325 مجم / يوم) وكلوبيدوجريل (75) ملغ / يوم) يوميًا لمدة شهر على الأقل بعد التداخل عبر الجلد باستخدام دعامة معدنية ؛ ما لا يقل عن 3 أشهر بعد PCI باستخدام دعامة sirolimus-eluting ؛ ما لا يقل عن 6 أشهر بعد التداخل عبر الجلد باستخدام دعامة مزيلة للباكليتاكسيل ، ويفضل أن يكون ذلك بعد 12 شهرًا على الأقل من التداخل الإكليلي عبر الجلد. بعد هذه الفترة ، يجب تناول ASA بشكل مستمر بجرعة 75-162 مجم (I ، B).
الدراسات المتعلقة بالمدة القصوى لمثل هذا العلاج المركب جارية ، ولكن هناك دليل على أن DAPT بعد وضع الدعامة يمكن استخدامه لفترة طويلة بما فيه الكفاية ، خاصة في الأفراد الذين يعانون من مخاطر منخفضة من المضاعفات النزفية. ويرجع ذلك إلى الحاجة إلى منع تجلط الدم المتأخر في الدعامة ، والذي يشكل تهديدًا خطيرًا للمرضى الذين يخضعون للتدخل عبر الجلد عن طريق الجلد ، حتى بعد عدة أشهر من إجراء الدعامات.
نظرًا لأهمية عام من DAPT ، يوصى بتأجيل الجراحة الانتقائية خلال هذا الوقت. في حالة حتمية التدخل الجراحي ، من الضروري اتخاذ تدابير لمنع المضاعفات المحتملة.
يمكن أن يكون أحد الأدوية أثناء DAPT دواء يحتوي على 75 مجم من كلوبيدوجريل و 75 أو 150 مجم من ASA (Clopix forte ، Cipla ، الهند).
كانت هناك العديد من الدراسات حول تأثيرات جرعات التحميل المختلفة من عقار كلوبيدوجريل قبل وأثناء التداخل الإكليلي عبر الجلد. الدراسات جارية حاليًا لتقييم فعالية وسلامة جرعة عالية من عقار كلوبيدوجريل.
اتفق الخبراء على ضرورة إعطاء جرعة تحميل من عقار كلوبيدوجريل قبل التداخل الإكليلي عبر الجلد. لا يزال من غير الواضح الوقت المحدد لإدخاله من أجل تحقيق أقصى تأثير.
مقارنة بجرعة تحميل 300 مجم ، فإن جرعة 600 أو 900 مجم تحقق درجة أكبر من تثبيط الصفائح الدموية مع تغير أقل للمريض. المقاومة وعدم الحساسية أقل شيوعًا ، ولكن هناك اقتراحات بأن جرعة 900 مجم قد لا تكون فعالة مثل جرعة 600 مجم.
بجرعة 600 مجم ، يتم تحقيق أقصى قدر من التثبيط أسرع من 300 مجم. تشير نتائج الدراسات إلى انخفاض معدل حدوث احتشاء عضلة القلب الحاد خلال 30 يومًا عند تناول عقار كلوبيدوجريل بجرعة 600 مجم قبل ساعتين من الإجراء. لم يكن هناك خطر إضافي على المرضى الذين عولجوا بمحلول الفبرين بجرعة 600 ملغ كلوبيدوجريل مقارنة بجرعة 300 ملغ. تشير البيانات التجريبية من دراسة CREDO إلى أنه عند جرعة 300 مجم ، فإن الحد الأدنى من الوقت قبل PCI هو 6 ساعات يجب خلالها إعطاء الدواء. بجرعة 600 مجم ، قد تكون ساعتان كافية ، على الرغم من عدم الحفاظ على الحد الأقصى لتثبيط الصفائح الدموية خلال 3-4 ساعات.
العلاج طويل الأمد بالكلوبيدوجريل لا يحقق تثبيطًا كافيًا للـ PCI. في المرضى على خلفية الاستخدام المطول للكلوبيدوجريل مع إدخال جرعة التحميل ، هناك زيادة كبيرة في تثبيط تراكم الصفائح الدموية. لم يتم دراسة جرعات التحميل التي تزيد عن 300 مجم من عقار كلوبيدوجريل في العلاج بمحلول الفيبرين.
لا تزال مناهج علاج المرضى الذين عانوا من أحداث وعائية متكررة على خلفية العلاج المضاد للصفيحات غير واضحة. من الضروري البحث عن أسباب بديلة لأحداث الأوعية الدموية والتصحيح الفردي لعوامل الخطر. قد تشمل الاستراتيجيات العلاجية البديلة: تعديل نمط الحياة ، أو التحول إلى دواء آخر أو توليفة مع دواء آخر مضاد للصفيحات ، أو علاج مضاد للتخثر عن طريق الفم.
تقارن دراسة ARCH المستمرة الجمع بين عقار كلوبيدوجريل والأسبرين مع مضادات التخثر الفموية في الوقاية الثانوية لدى مرضى تصلب الشرايين.
العلاج بمضادات التخثر الفموية بعد السكتة الدماغية غير الانصمامية للقلب لا يتفوق في فاعليته على علاج ASA ، ولكنه يؤدي إلى مزيد من النزيف.
تقلل مضادات التخثر الفموية (MHO 2.0-3.0) من خطر السكتة الدماغية المتكررة في المرضى الذين يعانون من الرجفان الأذيني غير الصمامي (سواء المزمن أو الانتيابي) ومعظم الحالات الأخرى المرتبطة بالانسداد القلبي. يجب تلقي العلاج المضاد للتخثر لفترة طويلة أو على الأقل 3 أشهر بعد السكتة القلبية التي حدثت على خلفية احتشاء عضلة القلب الحاد. هناك آراء متضاربة حول موعد بدء العلاج بمضادات التخثر. بعد نوبة إقفارية عابرة أو سكتة دماغية صغيرة ، يجب أن يبدأ العلاج على الفور ، ولكن في حالة السكتة الدماغية الشديدة مع وجود علامات على احتشاء شديد وفقًا لطرق التصوير العصبي (على سبيل المثال ، إذا كان حجم الآفة أكبر من ثلث الوسط حوض الشريان الدماغي) ، يجب أن يبدأ العلاج المضاد للتخثر بعد بضعة أسابيع (يجب تحديد السؤال على أساس كل حالة على حدة).
في المرضى الذين يعانون من الرجفان الأذيني ومرض الشريان التاجي المستقر ، لا ينبغي الجمع بين مضادات التخثر الفموية مع ASA. قد يكون العلاج المضاد للتخثر مفضلًا في المرضى الذين يعانون من التصلب الأبهري ، تمدد الأوعية الدموية المغزلي للشريان القاعدي.
وبالتالي ، في المرضى الذين يعانون من مخاطر عالية لأمراض القلب والأوعية الدموية (مع أمراض القلب والأوعية الدموية المهمة سريريًا ، وخاصة مع ACS أو عندما يكون PCI مطلوبًا) ، يكون DAPT (ASA و clopidogrel) أكثر فعالية بشكل ملحوظ من العلاج ASA الأحادي في منع أحداث القلب والأوعية الدموية (MI). ، السكتة الدماغية). و الموت.
يبدو من المنطقي أيضًا مقارنة مجموعتين متشابهتين - ASA و clopidogrel ؛ ASA وتيكلوبيدين. أظهر التحليل التلوي للعديد من الدراسات التي قارنت بين هاتين المجموعتين في المرضى الذين تلقوا الدعامات التاجية أن استخدام تيكلوبيدين مع ASA فعال في منع الأحداث القلبية الوعائية مثل الجمع بين ASA و clopidogrel ، ولكنه يسبب المزيد من الآثار الجانبية. بالإضافة إلى ذلك ، يجب ألا يغيب عن الأذهان أن تيكلوبيدين ، على الرغم من أنه أرخص من عقار كلوبيدوجريل ، إلا أنه يتمتع بملف أمان أسوأ (على وجه الخصوص ، يتسبب في مضاعفات دموية - قلة العدلات) ، وأقل سهولة في الاستخدام (يتم وصفه عادة مرتين في اليوم) ، وكذلك بداية بطيئة للعمل ، مما يجعل استخدامه في حالات الطوارئ غير عملي. في هذا الصدد ، يُفضل عقار كلوبيدوجريل في كل من رعاية الطوارئ والعلاج طويل الأمد ، خاصةً كجزء من العلاج المركب.
في هذا الصدد ، حتى الآن ، يشكل DAT ASA و clopidogrel أساس مبادئ إدارة المرضى الذين يعانون من ACS وأولئك الذين يخضعون لـ PCI. ومع ذلك ، في المرضى المعرضين لخطر منخفض (على سبيل المثال ، مع مسار مستقر لمرض الشريان التاجي) ، فإن مثل هذا الجمع ، على المدى الطويل ، ليس له ما يبرره بسبب حقيقة أن الفوائد المحتملة يقابلها خطر حدوث مضاعفات نزفية.
على الرغم من الوقت القصير الذي انقضى منذ أن تم التعرف على عقار كلوبيدوجريل كجزء من العلاج القياسي الفعال للقلب والأوعية الدموية ، فإن عددًا من الأدوية المضادة للصفيحات الأكثر قوة قيد التطوير حاليًا وقد تصبح متاحة في السنوات القليلة المقبلة (المركب الوريدي AR-C69931MX (أسترازينيكا ، السويد ، المملكة المتحدة) ، تم تطوير الأدوية التي تؤثر على مسار الثرموبوكسان لتنشيط الصفائح الدموية (ريدوجريل ، تيربوجريل ، تيكاجريلور).
حتى الآن ، تم الانتهاء من الدراسات MATCH (2004) ، CLARITY ، COMMIT (2005). إذا أظهرت نتائج MATCH (H.-C Diener، J. مضاعفات الحد من المخاطر الإضافية (الموت ، احتشاء عضلة القلب ، السكتة الدماغية) ، وجدت دراسات CLARITY ، COMMIT ميزة كبيرة للجمع بين ASA و clopidogrel مقارنة مع ASA الأحادي على خلفية العلاج القياسي في منع تكرار احتشاء عضلة القلب ، الموت ، الحفاظ على الفتح. الشريان التاجي في المرضى الذين يعانون من ارتفاع الجزء ST MI بعد تجلط الدم.
وهكذا ، ثبت أن DAPT ASA و clopidogrel فعالان وآمنان في منع تجلط الدعامات التاجية ، كما أنه يوفر مزايا سريرية كبيرة على ASA الأحادي في حالة ACS ، بغض النظر عما إذا كان المريض يعاني من ارتفاع ST أم لا ، وأيضًا ما إذا كان المريض على علاج التخثر أم لا. يتمثل المبدأ الرئيسي لـ DAPT في هذه الحالات السريرية في بدء كل من العوامل المضادة للصفيحات (أو تركيبة ثابتة) في أقرب وقت ممكن ، باستخدام جرعات تحميل من عقار كلوبيدوجريل أو كلا العقارين ، إذا لزم الأمر. يجب أن يكون العلاج الوقائي باستخدام DAPT (ASA و clopidogrel) مستمرًا ويستمر لفترة كافية من الوقت. تعتمد المدة المثلى لعلاج DAPT على الحالة السريرية المحددة. تمت صياغة مبادئ DAT هذه على أساس أدلة مقنعة تستند إلى نتائج الدراسات السريرية واسعة النطاق وتم تضمينها في جميع الإرشادات الدولية الموثوقة في السنوات الأخيرة.
في الختام ، تجدر الإشارة إلى أنه عند اختيار الدواء ، لا ينبغي أن يكون المعيار الرئيسي هو السعر ، ولكن فعاليته وسلامته.
مضاد للصفيحات تخثر الشريان التاجي كلوبيدوجيل
المؤلفات
1. تعاون معالي مضادات التخثر.التحليل التلوي التعاوني للتجارب العشوائية للعلاج بمضادات الصفيحات للوقاية من الموت ، واحتشاء عضلة القلب ، والسكتة الدماغية في المرضى المعرضين لمخاطر عالية // Brit. Med. J. 2002. Vol. 324. P. 71 - 76.
2. بهات DL ، Fox K.A. ، Hacke W. وآخرون ؛ محققو كاريزما. كلوبيدوجريل والأسبرين مقابل الأسبرين وحده للوقاية من أحداث التخثر العصيدي // نيو إنجل. جيه ميد. 2006. رقم 20. المجلد. 354 (16). ص 1706-1717.
3. مجموعة COMMIT التعاونية. إضافة عقار كلوبيدوجريل إلى الأسبرين في 45852 مريضًا يعانون من احتشاء عضلة القلب الحاد: تجربة عشوائية مضبوطة بالغفل // لانسيت. 2005 المجلد. 366. ص 1607-1621.
4. Chen Z.M.، Jiang L.X.، Chen Y.P. وآخرون.؛ مجموعة كوميت (كلوبيدوجريل وميتوبرولول في تجربة احتشاء عضلة القلب). إضافة عقار كلوبيدوجريل إلى الأسبرين في 45852 مريضًا يعانون من احتشاء عضلة القلب الحاد: تجربة عشوائية مضبوطة بالغفل // لانسيت. 2005. رقم 5. المجلد. 366 (9497). ص 1607-1621.
5. Eshaghian S. ، Kaul S. ، Amin S. et al. دور كلوبيدوجريل في إدارة أمراض القلب والأوعية الدموية الوريدية // آن. المتدرب. ميد. 2007 المجلد. 146 (6). ص 434-441.
6. وثيقة إجماع الخبراء على استخدام العوامل المضادة للصفيحات. مهمة فورس على استخدام العوامل المضادة للصفيحات في المرضى الذين يعانون من أمراض القلب والأوعية الدموية تصلب الشرايين من الجمعية الأوروبية لأمراض القلب // يورو. ياء القلب 2004. المجلد. 24. ص 166-181.
7. King III S.B.، Smith Jr.S.C، Hirshfeld Jr.J.W. وآخرون. 2007 التحديث المركّز للتحديث التوجيهي لـ ACC / AHA / SCAI 2005 للتدخل التاجي عن طريق الجلد. تقرير الكلية الأمريكية لأمراض القلب / فرقة عمل جمعية القلب الأمريكية حول إرشادات الممارسة // الدورة الدموية. 2008 المجلد. 117. ص 261-295.
8. Langleben D. وآخرون. آثار مثبط تخليق الثرموبوكسان ومضاد مستقبلات تيربوجريل في المرضى الذين يعانون من ارتفاع ضغط الدم الرئوي الأولي // عامر. ياء القلب 2002. المجلد. 143 ، E4.
9. تجربة معشاة معشاة لجرعة عالية من الستربتوكيناز في الوريد ، من الأسبرين عن طريق الفم والهيبارين في الوريد في احتشاء عضلة القلب الحاد ، يورو. مجلة القلب 1987. رقم 8. ص 634-642.
10. Sabatine MS، Cannon C.P.، Gibson C.M. وآخرون.؛ CLARITY-TIMI 28 محققون. إضافة عقار كلوبيدوجريل إلى علاج الأسبرين ومحلل الفبرين لعلاج احتشاء عضلة القلب مع ارتفاع مقطع ST // New Engl. جيه ميد. 2005 المجلد. 352 (12). ص 1179-1189.
11. شيفر ب. ، شيفر إي ، هيلفيكر-كبينر د. وآخرون. التعبير عن أنجيوتنسين II وإنترلوكين -6 في لويحات تصلب الشرايين التاجية البشرية: الآثار المحتملة للالتهاب وعدم استقرار اللويحة // الدورة الدموية. 2000 المجلد. 101. ص 1372-1378.
12. Steinhubl S.R.، Berger P.B.، Mann J.T. وآخرون.؛ محققو كريدو. كلوبيدوجريل للحد من الأحداث أثناء المراقبة. العلاج المضاد للصفيحات الفموي المزدوج المبكر والمستدام بعد التدخل التاجي عن طريق الجلد: تجربة معشاة ذات شواهد // JAMA. 2002. رقم 20. المجلد. 288 (19). ص 2411-2420.
13. محققو المحاكمة RAPT. تجربة معشاة لمضادات الأكسدة الثرموبوكسان A2 المركبة ومضاد مستقبلات البروستاغلاندين الإندوبيروكسيد الثرموبوكسان A2 مقابل الأسبرين كمساعد لانحلال الخثرة في المرضى الذين يعانون من احتشاء عضلة القلب الحاد. اختبار Ridogrel مقابل Aspirin Patency Trial (RAPT) // الدورة الدموية. 1994 المجلد. 89. ص 588-595.
استضافت على Allbest.ru
وثائق مماثلة
آفات الأوعية الدموية المسدودة. حالة جريان الدم المساريقي. الأعراض المميزة لمرحلة نقص التروية ، التهاب الصفاق ، احتشاء معوي. خطة الفحص قبل العلاج بمضادات التخثر. الوقاية من تجلط الدم في مرضى الجراحة.
عرض تقديمي ، تمت إضافة 12/13/2013
عرض تقديمي ، تمت إضافة 12/12/2011
متوسط العمر المتوقع للسكان والوفيات من أمراض القلب والأوعية الدموية في روسيا ودول العالم. تعريف ومعايير احتشاء عضلة القلب. إرشادات NACBLM لاستخدام الواسمات البيوكيميائية لتشخيص أمراض القلب.
عرض تقديمي ، تمت إضافة 02/06/2011
إدارة المرضى بعد أحداث الشريان التاجي الحادة. علاج مزدوج مضاد للصفيحات باستخدام حمض أسيتيل الساليسيليك وعقاقير ثينوبيريدين. علم الوراثة من التمثيل الغذائي والتنشيط الحيوي للكلوبيدوقرل لتوفير تأثير مضاد للصفيحات.
عرض تقديمي ، تمت الإضافة بتاريخ 05/19/2016
أسباب أمراض القلب التاجية: تصلب الشرايين تضيق تجويف الشرايين التاجية. الجلطات الدموية في الشرايين التاجية. تشنج الشرايين التاجية. عدم انتظام دقات القلب. تضخم عضلة القلب. ارتفاع ضغط الدم الشرياني. الصورة السريرية للمرض.
ورقة مصطلح ، تمت إضافتها في 03/05/2015
الصرع البؤري مجهول السبب للرضع والطفولة. الصرع البؤري العائلي (جسمي سائد). تصنيف الأدوية المضادة للصرع. علاج ضعف الادراك. فعالية Keppra في علاج الصرع المعمم.
عرض تقديمي ، تمت إضافة 12/04/2012
تاريخ تطور العلاج البيولوجي. المؤشرات الرئيسية للعلاج بالتشنج الكهربائي. الاستئصال الجراحي الانتقائي أو تدمير عناصر من مسارات العصب الموصل للتأثير على نفسية المريض. تصنيف المؤثرات العقلية.
عرض تقديمي ، تمت الإضافة في 10/23/2013
تقييم العلاج المضاد للصفيحات في المرضى الذين يعانون من احتشاء عضلة القلب الذين يخضعون لتدخل طارئ عن طريق الجلد. حساب مخاطر النزيف عند هؤلاء المرضى. يعتمد التحليل الاقتصادي الدوائي على استخدام الأدوية المضادة للتخثر.
أطروحة ، تمت إضافتها في 08/01/2015
فعالية علاج الإصابة بفيروس نقص المناعة البشرية. مؤشرات للعلاج بمضادات الفيروسات القهقرية. العلاج المضاد للفيروسات القهقرية في المرضى الذين يعانون من عدوى فيروس نقص المناعة البشرية المتقدمة وعدوى فيروس نقص المناعة البشرية الحادة. الأمراض الانتهازية في عصر العلاج بمضادات الفيروسات القهقرية النشطة للغاية.
الملخص ، تمت الإضافة بتاريخ 03/21/2016
تصلب الشرايين التاجية والشريان الأورطي. الذبحة الصدرية غير المستقرة بدون ارتفاع مقطع ST. العلاج الطبي وخطة العلاج للمريض. تاريخ حياة المريض والمرض الحالي. أبحاث الأوعية الدموية. المجال النفسي العصبي وأجهزة الحس.
رأب الوعاء بالبالون الترجمي (TLBAP) ودعامات الشريان التاجي أو التدخل التاجي عن طريق الجلد (PCI). التحضير للجراحة والتقنية الجراحية والتوصيات بعد الجراحة
كيفية التحضير لجراحة دعامة الشريان التاجي.
في حالات احتشاء عضلة القلب ، الذبحة الصدرية غير المستقرة ، يتم إجراء عمليات دعامة للشريان التاجي على أساس طارئ. مع CAD المستقر ، يتم جدولته مسبقًا ، مما يمنحك الوقت للاستعداد. يتم إجراء العملية في غرفة عمليات الأشعة السينية.
المبادئ العامة تشمل:
الوجبة الأخيرة في المساء قبل الجراحة.
يجب حلق الشعر في موضع القسطرة (الفخذ أو الساعد).
في الليلة التي تسبق العملية ، يتم تنظيف الأمعاء.
في الصباح إلغاء الدواء.
يجب إيلاء اهتمام خاص للتناول الإلزامي للأدوية التالية قبل الجراحة:
أسبرين
يقلل الأسبرين من حدوث المضاعفات الإقفارية بعد التداخل الإقفاري عبر الجلد. لم يتم تحديد الحد الأدنى للجرعة الفعالة من الأسبرين للـ PCI بدقة ، ويوصى تقليديًا بأخذ جرعة معدلة تجريبياً من 80-325 مجم قبل ساعتين على الأقل من التدخل.
تقنية التدخلات التاجية عن طريق الجلد.
قبل العمليةتم إنشاء الوصول في الوريد ، ومراقبة الوظائف الحيوية (تخطيط القلب ، وقياسات ضغط الدم ، ومعدل التنفس ، وتشبع الدم بالأكسجين) ، ويتم إعطاء دواء مهدئ في غضون 30 دقيقة. بالنسبة لهذا الإجراء ، تستلقي على ظهرك على طاولة الأشعة السينية. يمكن أن تتحرك كاميرات الأشعة السينية فوق رأسك وصدرك وحولهما ، والتقاط الصور من أوضاع مختلفة. ستبقى مستيقظا خلال العمليةحتى تتمكن من اتباع التعليمات. يتم معالجة منطقة القسطرة (البزل) وتطهيرها ، وبعد ذلك ستشعر بالخدر بسبب إدخال مخدر موضعي. لإجراء الدعامة التاجية ، يتم استخدام الوصول عبر الفخذ (من خلال الشريان الفخذي المشترك أسفل الطية الإربية) أو النهج عبر الشعاع (من خلال الشريان الكعبري للساعد).
بعد ثقب الشريان ، يتم تمرير موصل عبر الإبرة ، والتي يتم من خلالها تمرير قسطرة تشخيصية ، يتم إحضار النظام إلى الشريان الأورطي الصاعد. يجب ألا يسبب تقدم القسطرة الألم ولن تشعر بتحركها. أخبر طبيبك إذا كنت تشعر بعدم الراحة. بعد ذلك ، تحت سيطرة التنظير وحقن عامل التباين ، يتم البدء في تصوير الأوعية التاجية الانتقائية للشريان التاجي الضيق. قد يكون إدخال عامل التباين مصحوبًا بإحساس قصير المدى بالدفء أو الاحمرار. من خلال ثقب الثقب نفسه ، يتم إدخال موصل خاص ، مزود ببالون ، يتم تثبيت الدعامة عليه في حالة مضغوطة ، ويتم إحضارها ، تحت سيطرة آلة الأشعة السينية ، إلى موقع تضييق الوعاء . بعد الوصول إلى منطقة التضيق في الشريان التاجي ، يتم نفخ البالون ويضغط على الدعامة في جدار الوعاء الدموي ، مما يحافظ على زيادة تجويف الشريان الناتج عن تضخم البالون. ثم يتم تفريغ البالون وإزالته من الشريان التاجي جنبًا إلى جنب مع السلك التوجيهي والقسطرة. الدعامة تبقى وتحافظ على تجويف الوعاء. يتم التحكم في الوضع الصحيح للدعامة عن طريق التنظير التألقي مع إدخال عامل التباين. اعتمادًا على الحالة السريرية ، قد تكون هناك حاجة إلى دعامة واحدة أو أكثر.

بعد العمليةتتم إزالة القسطرة من الفخذ أو الذراع ويتم وضع ضمادة ضغط محكمة. يتم نقلك إلى الجناح ويتم وصفك للراحة في الفراش في وضع الاستلقاء لعدة ساعات (في بعض الحالات تصل إلى يوم واحد) من أجل منع النزيف من موقع البزل.
بعد الفحص ، يتم إزالة القسطرة من الفخذ أو الذراع ويتم وضع ضمادة ضيقة الضغط. يتم نقلك إلى الجناح ويتم وصفك للراحة في الفراش في وضع الاستلقاء لعدة ساعات (في بعض الحالات تصل إلى يوم واحد) من أجل منع النزيف من موقع البزل. يتم تطبيق البرودة على موقع البزل ، ثم الحمل.
اشرب الكثير من السوائل لمساعدة جسمك على التخلص من عامل التباين المعطى أثناء الفحص. إذا شعرت بالجوع ، اسأل طبيبك متى يمكنك تناول الطعام. استشر طبيبك متى يجب أن تبدأ في تناول أدويتك مرة أخرى ، خاصة إذا كنت تتناول أدوية مضادة لمرض السكر.
الملاحظة في المستشفى بعد الجراحة من يوم واحد. يمكن إخراج معظم المرضى بأمان من المستشفى في غضون 24-48 ساعة من التداخل الإكليلي عبر الجلد غير المصحوب بمضاعفات.
بعد الخروج من المستشفى ، تجنب الأنشطة الشاقة والعمل البدني الشاق لعدة أيام. من المحتمل أن يظل موقع الثقب متوترًا لبعض الوقت. قد يكون منتفخًا قليلاً مع كدمات خفيفة.
اتصل بطبيبك إذا:
- لاحظت وجود نزيف أو كدمات جديدة أو انتفاخ شديد في منطقة البزل ووضع القسطرة ؛
- تشعر بألم متزايد أو انزعاج في منطقة البزل ووضع القسطرة ؛
- في منطقة البزل وتركيب القسطرة ، ظهر احمرار وحمى ؛
- تغيرت درجة حرارة أو لون الرجل / الذراع التي تم من خلالها تنفيذ الإجراء ؛
- تشعر بألم في الصدر أو ضيق في التنفس.
أعدت المادة Zavalikhina T.V.
 ما الجديد في إرشادات DAT الأوروبية لعام 2017؟ التغييرات في الإرشادات حتى عام 2017 العلاج المسبق بمثبطات P2Y12 من أجل PCI الاختياري الاستخدام المجاني لمثبطات مضخة البروتون لتقليل مخاطر نزيف الجهاز الهضمي. طلب تدخل الطبيب أثناء DAPT يجب أن يحفز مراجعة نوع ومدة DAPT. القرار بشأن مدة DAPT ليس نهائيًا ويجب مراجعته بمرور الوقت حيث يتم تنفيذ نظام DAPT الأولي إيقاف مثبط P 2 Y 12 بعد 6 أشهر في المرضى الذين يعانون من ACS و PCI ودرجة PRECISE-DAPT> 25 علاج مكون من عنصرين كبديل للعلاج المكون من ثلاثة مكونات عندما يتجاوز خطر النزف خطر نقص تروية DAPT لمدة 6 أشهر في المرضى الذين يعانون من CAD مستقرة يعالجون ببالون مغلف بالدواء. ص ضع في اعتبارك التوقف عن العلاج بمضادات الصفيحات بعد 12 شهرًا إذا كنت تتلقى OAC. ST التقييم الروتيني لوظيفة الصفائح الدموية لضبط العلاج يُفضل استخدام ticagrelor 60 مجم مرتين يوميًا على مثبطات P 2 Y 12 الأخرى عند استمرار DAPT بعد 12 شهرًا من MI. مقاييس المخاطر حسب مدة DAPT - درجة DAPT الدقيقة - درجة DAPT ملفات تعريف خاصة للمرضى - تعريف PCI الصعب تقنيًا - الملف الشخصي غير المواتي لعلاج OAC و ATT - العوامل الخاصة بنوع الجنس ومجموعات المرضى الخاصة مدة DAPT في المرضى الذين ليس لديهم دعامات - استراتيجية الإدارة المحافظة - تحويل مسار الشريان التاجي أو جراحة القلب العلاج المضاد للتخثر و DAPT - الحالات الحادة والمزمنة - وصف الأنظمة III IIb I IIa PPI - مثبطات مضخة البروتون ، OAC - مضادات التخثر الفموية Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.2
ما الجديد في إرشادات DAT الأوروبية لعام 2017؟ التغييرات في الإرشادات حتى عام 2017 العلاج المسبق بمثبطات P2Y12 من أجل PCI الاختياري الاستخدام المجاني لمثبطات مضخة البروتون لتقليل مخاطر نزيف الجهاز الهضمي. طلب تدخل الطبيب أثناء DAPT يجب أن يحفز مراجعة نوع ومدة DAPT. القرار بشأن مدة DAPT ليس نهائيًا ويجب مراجعته بمرور الوقت حيث يتم تنفيذ نظام DAPT الأولي إيقاف مثبط P 2 Y 12 بعد 6 أشهر في المرضى الذين يعانون من ACS و PCI ودرجة PRECISE-DAPT> 25 علاج مكون من عنصرين كبديل للعلاج المكون من ثلاثة مكونات عندما يتجاوز خطر النزف خطر نقص تروية DAPT لمدة 6 أشهر في المرضى الذين يعانون من CAD مستقرة يعالجون ببالون مغلف بالدواء. ص ضع في اعتبارك التوقف عن العلاج بمضادات الصفيحات بعد 12 شهرًا إذا كنت تتلقى OAC. ST التقييم الروتيني لوظيفة الصفائح الدموية لضبط العلاج يُفضل استخدام ticagrelor 60 مجم مرتين يوميًا على مثبطات P 2 Y 12 الأخرى عند استمرار DAPT بعد 12 شهرًا من MI. مقاييس المخاطر حسب مدة DAPT - درجة DAPT الدقيقة - درجة DAPT ملفات تعريف خاصة للمرضى - تعريف PCI الصعب تقنيًا - الملف الشخصي غير المواتي لعلاج OAC و ATT - العوامل الخاصة بنوع الجنس ومجموعات المرضى الخاصة مدة DAPT في المرضى الذين ليس لديهم دعامات - استراتيجية الإدارة المحافظة - تحويل مسار الشريان التاجي أو جراحة القلب العلاج المضاد للتخثر و DAPT - الحالات الحادة والمزمنة - وصف الأنظمة III IIb I IIa PPI - مثبطات مضخة البروتون ، OAC - مضادات التخثر الفموية Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.2
 استخدام مقاييس المخاطر كأساس لاتخاذ قرار بشأن مدة العلاج بمضادات الصفيحات التوصيات يمكن النظر في استخدام مقاييس المخاطر المصممة لتقييم فوائد ومخاطر الخيارات المختلفة لمدة مستوى فئة DAPT من الأدلة IIb A Valgimigli M. وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
استخدام مقاييس المخاطر كأساس لاتخاذ قرار بشأن مدة العلاج بمضادات الصفيحات التوصيات يمكن النظر في استخدام مقاييس المخاطر المصممة لتقييم فوائد ومخاطر الخيارات المختلفة لمدة مستوى فئة DAPT من الأدلة IIb A Valgimigli M. وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 اختيار مثبط P 2 Y 12 وتوقيت العلاج التوصيات في المرضى الذين يعانون من ACS ، في حالة عدم وجود موانع ، يوصى باستخدام ticagrelor (جرعة تحميل 180 مجم ، جرعة صيانة 90 مجم) بالإضافة إلى الأسبرين ، بغض النظر عن البداية استراتيجية العلاج ، بما في ذلك المرضى الذين عولجوا بالكلوبيدوجريل (الذي يجب إيقافه إذا بدأ تيكاجريلور) في المرضى الذين يعانون من ACS و PCI المخطط ، يوصى باستخدام prasugrel (جرعة تحميل 60 مجم ، جرعة يومية 10 مجم) بالإضافة إلى الأسبرين في المرضى الذين لم يتلقوا سابقًا العلاج بمثبط P 2 Y 12 ، مع AKSbp. ST أو IMP. ST ، تدار في البداية بشكل متحفظ ، ولكن بعد ذلك تظهر مؤشرات لـ PCI ، أو المرضى الذين يعانون من التهاب المسالك البولية. تتطلب ST تصوير الأوعية التاجية فورًا ، ما لم يكن هناك خطر كبير من حدوث نزيف يهدد الحياة أو موانع أخرى. مستوى الدرجة من الأدلة I B I B Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
اختيار مثبط P 2 Y 12 وتوقيت العلاج التوصيات في المرضى الذين يعانون من ACS ، في حالة عدم وجود موانع ، يوصى باستخدام ticagrelor (جرعة تحميل 180 مجم ، جرعة صيانة 90 مجم) بالإضافة إلى الأسبرين ، بغض النظر عن البداية استراتيجية العلاج ، بما في ذلك المرضى الذين عولجوا بالكلوبيدوجريل (الذي يجب إيقافه إذا بدأ تيكاجريلور) في المرضى الذين يعانون من ACS و PCI المخطط ، يوصى باستخدام prasugrel (جرعة تحميل 60 مجم ، جرعة يومية 10 مجم) بالإضافة إلى الأسبرين في المرضى الذين لم يتلقوا سابقًا العلاج بمثبط P 2 Y 12 ، مع AKSbp. ST أو IMP. ST ، تدار في البداية بشكل متحفظ ، ولكن بعد ذلك تظهر مؤشرات لـ PCI ، أو المرضى الذين يعانون من التهاب المسالك البولية. تتطلب ST تصوير الأوعية التاجية فورًا ، ما لم يكن هناك خطر كبير من حدوث نزيف يهدد الحياة أو موانع أخرى. مستوى الدرجة من الأدلة I B I B Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) التوصيات يوصى بالبدء المبكر للعلاج بمثبط P 2 Y 12 في المرضى الذين يعانون من تشريح تاجي معروف ، وقرار الخضوع لـ PCI ، والمرضى الذين يعانون من عدوى المسالك البولية. ST في مرضى ACSBP. ST والإدارة الغازية ، ticagrelor (جرعة تحميل 180 مجم ، ثم 90 مجم عرض) أو كلوبيدوجريل (جرعة تحميل 600 مجم ، جرعة يومية 75 مجم) إذا كان ticagrelor غير ممكن ، يجب أخذها في الاعتبار فور تأكيد التشخيص للمرضى الذين يعانون من CAD المستقرة ، يمكن النظر في البدء المبكر في علاج كلوبيدوجريل إذا كان من المحتمل أن يكون التداخل الإكليلي عبر الجلد على الأرجح مستوى فئة من الأدلة IA IIa C IIb C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) التوصيات يوصى بالبدء المبكر للعلاج بمثبط P 2 Y 12 في المرضى الذين يعانون من تشريح تاجي معروف ، وقرار الخضوع لـ PCI ، والمرضى الذين يعانون من عدوى المسالك البولية. ST في مرضى ACSBP. ST والإدارة الغازية ، ticagrelor (جرعة تحميل 180 مجم ، ثم 90 مجم عرض) أو كلوبيدوجريل (جرعة تحميل 600 مجم ، جرعة يومية 75 مجم) إذا كان ticagrelor غير ممكن ، يجب أخذها في الاعتبار فور تأكيد التشخيص للمرضى الذين يعانون من CAD المستقرة ، يمكن النظر في البدء المبكر في علاج كلوبيدوجريل إذا كان من المحتمل أن يكون التداخل الإكليلي عبر الجلد على الأرجح مستوى فئة من الأدلة IA IIa C IIb C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) توصيات Clopidogrel (جرعة تحميل 600 مجم ، جرعة يومية 75 مجم) بالإضافة إلى الأسبرين في المرضى الذين يعانون من مرض الشريان التاجي المستقر وزرع دعامة تاجية مخطط لها ، و في المرضى الذين يعانون من ACS الذين لا يتلقون ticagrelor أو prasugrel ، بما في ذلك أولئك الذين لديهم تاريخ من النزيف داخل القحف أو إشارة إلى علاج OAC. بالنسبة إلى STs التي تخضع للعلاج حال التخثر ، يوصى باستخدام عقار كلوبيدوجريل (جرعة تحميل 300 مجم - للمرضى الذين تقل أعمارهم عن 75 عامًا ، جرعة يومية 75 مجم) بالإضافة إلى مستوى دليل مستوى الأسبرين IA OAC - مضادات التخثر الفموية Valgimigli M. et al. . 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) توصيات Clopidogrel (جرعة تحميل 600 مجم ، جرعة يومية 75 مجم) بالإضافة إلى الأسبرين في المرضى الذين يعانون من مرض الشريان التاجي المستقر وزرع دعامة تاجية مخطط لها ، و في المرضى الذين يعانون من ACS الذين لا يتلقون ticagrelor أو prasugrel ، بما في ذلك أولئك الذين لديهم تاريخ من النزيف داخل القحف أو إشارة إلى علاج OAC. بالنسبة إلى STs التي تخضع للعلاج حال التخثر ، يوصى باستخدام عقار كلوبيدوجريل (جرعة تحميل 300 مجم - للمرضى الذين تقل أعمارهم عن 75 عامًا ، جرعة يومية 75 مجم) بالإضافة إلى مستوى دليل مستوى الأسبرين IA OAC - مضادات التخثر الفموية Valgimigli M. et al. . 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) التوصيات في المرضى الذين يعانون من CAD مستقرة والذين تم تحديد موعد لهم في PCI ، ضع في اعتبارك ticagrelor أو prasugrel بالإضافة إلى الأسبرين بدلاً من clopidogrel ، مع مراعاة مخاطر نقص التروية (على سبيل المثال ، مخاطر عالية درجة SYNTAX ، وتاريخ تجلط الدعامات ، وموقع وعدد الدعامات المزروعة) وخطر النزيف (على سبيل المثال ، وفقًا لدرجة PRECISE-DAPT) المرضى الذين يعانون من ACSBP. لا ينبغي معالجة STs ذات التشريح التاجي غير المعروف باستخدام مستوى مستوى الأدلة من فئة براسوغريل IIb C III B Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
اختيار مثبط P 2 Y 12 وتوقيت بدء العلاج (تابع) التوصيات في المرضى الذين يعانون من CAD مستقرة والذين تم تحديد موعد لهم في PCI ، ضع في اعتبارك ticagrelor أو prasugrel بالإضافة إلى الأسبرين بدلاً من clopidogrel ، مع مراعاة مخاطر نقص التروية (على سبيل المثال ، مخاطر عالية درجة SYNTAX ، وتاريخ تجلط الدعامات ، وموقع وعدد الدعامات المزروعة) وخطر النزيف (على سبيل المثال ، وفقًا لدرجة PRECISE-DAPT) المرضى الذين يعانون من ACSBP. لا ينبغي معالجة STs ذات التشريح التاجي غير المعروف باستخدام مستوى مستوى الأدلة من فئة براسوغريل IIb C III B Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 تدابير لتقليل فرصة حدوث نزيف أثناء العلاج بمضادات الصفيحات المزدوجة توصيات لتصوير الأوعية التاجية و PCI ، يُفضل الوصول الشعاعي على الوصول إلى الشريان الفخذي (بشرط أن يكون الجراح متمرسًا في هذا النوع من الإجراءات) في المرضى الذين يتلقون DAPT ، جرعة يومية من الأسبرين 75 - يوصى بجرعة 100 مجم. يوصى باستخدام PPI المتزامن مع DAPT التقييم الروتيني لوظيفة الصفائح الدموية لتصحيح العلاج المضاد للصفيحات قبل أو بعد الدعامات الاختيارية لا ينصح به مستوى الدليل الأول - I B III A PPI - مثبطات مضخة البروتون ، DAPT - علاج مضاد للصفيحات مزدوج Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
تدابير لتقليل فرصة حدوث نزيف أثناء العلاج بمضادات الصفيحات المزدوجة توصيات لتصوير الأوعية التاجية و PCI ، يُفضل الوصول الشعاعي على الوصول إلى الشريان الفخذي (بشرط أن يكون الجراح متمرسًا في هذا النوع من الإجراءات) في المرضى الذين يتلقون DAPT ، جرعة يومية من الأسبرين 75 - يوصى بجرعة 100 مجم. يوصى باستخدام PPI المتزامن مع DAPT التقييم الروتيني لوظيفة الصفائح الدموية لتصحيح العلاج المضاد للصفيحات قبل أو بعد الدعامات الاختيارية لا ينصح به مستوى الدليل الأول - I B III A PPI - مثبطات مضخة البروتون ، DAPT - علاج مضاد للصفيحات مزدوج Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 التبديل بين مثبطات P2Y عن طريق الفم 12 فئة مستوى الأدلة في المرضى الذين يعانون من ACS الذين سبق لهم تلقي عقار كلوبيدوجريل ، يوصى بالانتقال من عقار كلوبيدوجريل إلى تيكاجريلور بعد وقت قصير من دخول المستشفى باستخدام جرعة تحميل مقدارها 180 مجم ، وبغض النظر عن وقت الإعطاء جرعة تحميل من عقار كلوبيدوجريل ، في حالة عدم وجود موانع للعلاج بالتيكاجريلور ، يمكن النظر في التبديل الإضافي بين مثبطات P 2 Y 12 عن طريق الفم في حالة حدوث تأثيرات ضارة / عدم تحمل الدواء ، وفقًا للخوارزميات المقترحة IIb C توصيات Valgimigli M. وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
التبديل بين مثبطات P2Y عن طريق الفم 12 فئة مستوى الأدلة في المرضى الذين يعانون من ACS الذين سبق لهم تلقي عقار كلوبيدوجريل ، يوصى بالانتقال من عقار كلوبيدوجريل إلى تيكاجريلور بعد وقت قصير من دخول المستشفى باستخدام جرعة تحميل مقدارها 180 مجم ، وبغض النظر عن وقت الإعطاء جرعة تحميل من عقار كلوبيدوجريل ، في حالة عدم وجود موانع للعلاج بالتيكاجريلور ، يمكن النظر في التبديل الإضافي بين مثبطات P 2 Y 12 عن طريق الفم في حالة حدوث تأثيرات ضارة / عدم تحمل الدواء ، وفقًا للخوارزميات المقترحة IIb C توصيات Valgimigli M. وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 خوارزمية للتبديل بين P عن طريق الفم 2 Y 12 مثبطات في ظروف حادة توصية الطبقة بنك الاستثمار الدولي ملغ 0 و 18 لا 60 NEM ه ن ه ن ن د ري س ص د ه د ه ق ق ش ق ق ق ل ز ص ص س تيك معرف على الصورة س ق س 24 ساعة إلى C س د ه ن ر س ن س س س س و د ص ه ص د ه ص ح ق ق ر س س ص ه ل المؤتمر الوطني العراقي ش ر ر ر ص ن في ق ه ص ص معرف س م ه ن 60 م ص س ز ذ C ص ه ص ص ص IME ط د ز ر ح ه ن س س س س س س س س س س س س س س س N ليرة تركية D 6 pep 00 r arsu ie mg magrel a CLOPIDOGREL Class of توصية I أخذ آخر جرعة من ticagrelor ND - تحميل جرعة Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
خوارزمية للتبديل بين P عن طريق الفم 2 Y 12 مثبطات في ظروف حادة توصية الطبقة بنك الاستثمار الدولي ملغ 0 و 18 لا 60 NEM ه ن ه ن ن د ري س ص د ه د ه ق ق ش ق ق ق ل ز ص ص س تيك معرف على الصورة س ق س 24 ساعة إلى C س د ه ن ر س ن س س س س و د ص ه ص د ه ص ح ق ق ر س س ص ه ل المؤتمر الوطني العراقي ش ر ر ر ص ن في ق ه ص ص معرف س م ه ن 60 م ص س ز ذ C ص ه ص ص ص IME ط د ز ر ح ه ن س س س س س س س س س س س س س س س N ليرة تركية D 6 pep 00 r arsu ie mg magrel a CLOPIDOGREL Class of توصية I أخذ آخر جرعة من ticagrelor ND - تحميل جرعة Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 خوارزمية للتبديل بين مثبطات الفم P 2 Y 12 في الحالات المزمنة P فئة التوصية IIb g m 90 بعد أوضاع DP حتى 4 ساعات agr s 2 w e er osl ogr T id h a p d pi 0 mar / m 2 ie clo 60 dem a pr ndiorle pr el re sl ag ro ga po tik id hozo 24 to C a la rerencerensorporasour asessere 24 re ne chalysa PD dop zy os 10 kl le mg Kl op pr 1 r / 1 rop idie dogma pr / d idre ie ch o glama ezrp 24 El prosch P asleasa A n d n 75 rhea osm la للإغاثة CLOPIDOGREL CHRONIC CONDITION Ticagrelor PD 90 مجم مرتين يوميًا بعد ساعات من آخر جرعة من ticagrelor Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
خوارزمية للتبديل بين مثبطات الفم P 2 Y 12 في الحالات المزمنة P فئة التوصية IIb g m 90 بعد أوضاع DP حتى 4 ساعات agr s 2 w e er osl ogr T id h a p d pi 0 mar / m 2 ie clo 60 dem a pr ndiorle pr el re sl ag ro ga po tik id hozo 24 to C a la rerencerensorporasour asessere 24 re ne chalysa PD dop zy os 10 kl le mg Kl op pr 1 r / 1 rop idie dogma pr / d idre ie ch o glama ezrp 24 El prosch P asleasa A n d n 75 rhea osm la للإغاثة CLOPIDOGREL CHRONIC CONDITION Ticagrelor PD 90 مجم مرتين يوميًا بعد ساعات من آخر جرعة من ticagrelor Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المزدوج المضاد للصفيحات في مرضى IHD المستقرين الذين يخضعون لمستوى الأدلة من فئة التدخل التاجي عن طريق الجلد. المدة المخططة لـ DAPT ، الدعامات المشبعة بالأدوية هي خيار العلاج المفضل. IA IIa B في غضون 3 أشهر * في المرضى الذين يعانون من CAD المستقرة الذين تم علاجهم من خلال رأب الوعاء باستخدام بالون مملوء بالأدوية ، يجب أخذ DAPT لمدة 6 أشهر في الاعتبار * الأدلة لدعم هذا التوصية تأتي من دراستين فيهما تمت إدارة الاستخدام المشترك لدعامة الشريان التاجي Endeavour Sprint zotarolimus ونظام DAAT لمدة 3 أشهر. فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المزدوج المضاد للصفيحات في مرضى IHD المستقرين الذين يخضعون لمستوى الأدلة من فئة التدخل التاجي عن طريق الجلد. المدة المخططة لـ DAPT ، الدعامات المشبعة بالأدوية هي خيار العلاج المفضل. IA IIa B في غضون 3 أشهر * في المرضى الذين يعانون من CAD المستقرة الذين تم علاجهم من خلال رأب الوعاء باستخدام بالون مملوء بالأدوية ، يجب أخذ DAPT لمدة 6 أشهر في الاعتبار * الأدلة لدعم هذا التوصية تأتي من دراستين فيهما تمت إدارة الاستخدام المشترك لدعامة الشريان التاجي Endeavour Sprint zotarolimus ونظام DAAT لمدة 3 أشهر. فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من CAD مستقرة يخضعون لتدخل تاجي عن طريق الجلد (تابع) CAD مع DAPT جيد التحمل بدون مضاعفات نزفية والذين لديهم مخاطر نزفية منخفضة ولكن عالية الخطورة الإقفارية قد يفكرون في استمرار DAPT مع كلوبيدوجريل لأكثر من 6 أشهر ولكن ليس أكثر من 30 شهرًا في المرضى الذين يعانون من CAD المستقرة والذين لديهم دورة تدريبية مدتها 3 أشهر DAPT يثير مخاوف تتعلق بالسلامة ، ضع في اعتبارك DAPT في غضون شهر واحد * يقلل مستوى الدليل IIa C IIb A IIb C p يقلل خطر إعادة التدخل ، واحتشاء عضلة القلب ، وعدم الاتساق من مخاطر تجلط الدعامات مقارنة بالدعامة المعدنية العارية لمدة مماثلة من DAPT. لا يزال من غير الواضح ما إذا كانت هذه النتائج تنطبق على الدعامات الحديثة الأخرى المليئة بالأدوية. فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من CAD مستقرة يخضعون لتدخل تاجي عن طريق الجلد (تابع) CAD مع DAPT جيد التحمل بدون مضاعفات نزفية والذين لديهم مخاطر نزفية منخفضة ولكن عالية الخطورة الإقفارية قد يفكرون في استمرار DAPT مع كلوبيدوجريل لأكثر من 6 أشهر ولكن ليس أكثر من 30 شهرًا في المرضى الذين يعانون من CAD المستقرة والذين لديهم دورة تدريبية مدتها 3 أشهر DAPT يثير مخاوف تتعلق بالسلامة ، ضع في اعتبارك DAPT في غضون شهر واحد * يقلل مستوى الدليل IIa C IIb A IIb C p يقلل خطر إعادة التدخل ، واحتشاء عضلة القلب ، وعدم الاتساق من مخاطر تجلط الدعامات مقارنة بالدعامة المعدنية العارية لمدة مماثلة من DAPT. لا يزال من غير الواضح ما إذا كانت هذه النتائج تنطبق على الدعامات الحديثة الأخرى المليئة بالأدوية. فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة الذين يخضعون للتدخل التاجي عن طريق الجلد التوصيات في المرضى الذين يعانون من ACS الذين يخضعون لزرع دعامة للشريان التاجي ، يوصى باستخدام DAPT لمدة 12 شهرًا مع مثبط P 2 Y 12 بالإضافة إلى الأسبرين ، بشرط عدم وجود موانع ، مثل كزيادة خطر النزيف (على سبيل المثال ، درجة مخاطر PRECISE-DAPT> 25) في المرضى الذين يعانون من ACS الذين خضعوا لزرع دعامة تاجية والمعرضين لخطر النزيف (على سبيل المثال ، درجة مخاطر PRECISE-DAPT> 25) ، ضع في اعتبارك التوقف عن العلاج باستخدام مثبط P 2 Y 12 بعد 6 أشهر من الاستخدام في المرضى الذين يعانون من ACS الذين عولجوا بسقالة وعائية قابلة للتحلل الحيوي ، يجب النظر في DAPT لمدة 12 شهرًا على الأقل مستوى الدليل الأول A IIa B IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة الذين يخضعون للتدخل التاجي عن طريق الجلد التوصيات في المرضى الذين يعانون من ACS الذين يخضعون لزرع دعامة للشريان التاجي ، يوصى باستخدام DAPT لمدة 12 شهرًا مع مثبط P 2 Y 12 بالإضافة إلى الأسبرين ، بشرط عدم وجود موانع ، مثل كزيادة خطر النزيف (على سبيل المثال ، درجة مخاطر PRECISE-DAPT> 25) في المرضى الذين يعانون من ACS الذين خضعوا لزرع دعامة تاجية والمعرضين لخطر النزيف (على سبيل المثال ، درجة مخاطر PRECISE-DAPT> 25) ، ضع في اعتبارك التوقف عن العلاج باستخدام مثبط P 2 Y 12 بعد 6 أشهر من الاستخدام في المرضى الذين يعانون من ACS الذين عولجوا بسقالة وعائية قابلة للتحلل الحيوي ، يجب النظر في DAPT لمدة 12 شهرًا على الأقل مستوى الدليل الأول A IIa B IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المزدوج المضاد للصفيحات في مرضى متلازمة الشريان التاجي الحادة الذين يخضعون لتدخل الشريان التاجي عن طريق الجلد (تابع) مستوى الأدلة في مرضى ACS الذين يتحملون جيدًا بواسطة DAPT بدون مضاعفات نزفية ، يمكن اعتبار استمرار DAPT لأكثر من 12 شهرًا IIb A Y في المرضى الذين يعانون من احتشاء عضلة القلب والمخاطر العالية للأحداث الإقفارية التي يتحملها DAPT جيدًا دون مضاعفات النزيف ، قد يكون ticagrelor 60 mg مرتين يوميًا بالإضافة إلى الأسبرين لأكثر من 12 شهرًا أفضل من clopidogrel أو prasugrel IIb B Valgimigli توصيات M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المزدوج المضاد للصفيحات في مرضى متلازمة الشريان التاجي الحادة الذين يخضعون لتدخل الشريان التاجي عن طريق الجلد (تابع) مستوى الأدلة في مرضى ACS الذين يتحملون جيدًا بواسطة DAPT بدون مضاعفات نزفية ، يمكن اعتبار استمرار DAPT لأكثر من 12 شهرًا IIb A Y في المرضى الذين يعانون من احتشاء عضلة القلب والمخاطر العالية للأحداث الإقفارية التي يتحملها DAPT جيدًا دون مضاعفات النزيف ، قد يكون ticagrelor 60 mg مرتين يوميًا بالإضافة إلى الأسبرين لأكثر من 12 شهرًا أفضل من clopidogrel أو prasugrel IIb B Valgimigli توصيات M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مؤشر العلاج باستخدام خوارزمية مزدوجة مضادة للصفيحات (DAPT) لعلاج المرضى الذين يعانون من التدخل التاجي عن طريق الجلد الوقت المستخدم شهر واحد التدخل التاجي عن طريق الجلد مستقر CAD ACS خطر نزيف مرتفع لا 6 أشهر DAPT خطر نزيف مرتفع لا نعم شهر واحد DAPT أو نعم أو 6 أشهر DAPT 3 أشهر DAPT> 12 شهرًا DAPT 3 أشهر حمض أسيتيل الساليسيليك C Clopidogrel R Prasugrel T Ticagrelor 6 أشهر استمرار DAPT> 6 أشهر 12 شهرًا أو 30 شهرًا DES - دعامة ممتلئة بالأدوية BMS - دعامة معدنية عارية DCB - بالون مغلف بالدواء BRS - إطار وعائي قابل للتحلل الحيوي تابع DAT> 16
مؤشر العلاج باستخدام خوارزمية مزدوجة مضادة للصفيحات (DAPT) لعلاج المرضى الذين يعانون من التدخل التاجي عن طريق الجلد الوقت المستخدم شهر واحد التدخل التاجي عن طريق الجلد مستقر CAD ACS خطر نزيف مرتفع لا 6 أشهر DAPT خطر نزيف مرتفع لا نعم شهر واحد DAPT أو نعم أو 6 أشهر DAPT 3 أشهر DAPT> 12 شهرًا DAPT 3 أشهر حمض أسيتيل الساليسيليك C Clopidogrel R Prasugrel T Ticagrelor 6 أشهر استمرار DAPT> 6 أشهر 12 شهرًا أو 30 شهرًا DES - دعامة ممتلئة بالأدوية BMS - دعامة معدنية عارية DCB - بالون مغلف بالدواء BRS - إطار وعائي قابل للتحلل الحيوي تابع DAT> 16
 خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) للمرضى الذين يخضعون للتدخل التاجي عن طريق الجلد. P prasugrel T ticagrelor DES - دعامة مليئة بالأدوية ، BMS - دعامة معدنية عارية ، DCB - بالون مغطى بالدواء ، BRS - سقالة وعائية قابلة للتحلل الحيوي Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.17
خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) للمرضى الذين يخضعون للتدخل التاجي عن طريق الجلد. P prasugrel T ticagrelor DES - دعامة مليئة بالأدوية ، BMS - دعامة معدنية عارية ، DCB - بالون مغطى بالدواء ، BRS - سقالة وعائية قابلة للتحلل الحيوي Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.17
 خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يخضعون للتدخل التاجي عن طريق الجلد (تابع) 3 أشهر DAPT 3 أشهر 12 شهرًا DAPT> 12 شهرًا DAPT مستقر CAD ACS 6 أشهر استمرار DAPT 12 شهرًا> 6 مخاطر عالية للنزيف أشهر خطر مرتفع للنزيف أو 30 أشهر استمرار DAPT> 12 شهرًا في المرضى الذين يعانون من MI A سابقًا حمض أسيتيل الساليسيليك C كلوبيدوجريل R براسوغريل تي تيكاجريلور Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.18
خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يخضعون للتدخل التاجي عن طريق الجلد (تابع) 3 أشهر DAPT 3 أشهر 12 شهرًا DAPT> 12 شهرًا DAPT مستقر CAD ACS 6 أشهر استمرار DAPT 12 شهرًا> 6 مخاطر عالية للنزيف أشهر خطر مرتفع للنزيف أو 30 أشهر استمرار DAPT> 12 شهرًا في المرضى الذين يعانون من MI A سابقًا حمض أسيتيل الساليسيليك C كلوبيدوجريل R براسوغريل تي تيكاجريلور Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10.1093 / eurheart / ehx 419.18
 العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من مرض IHD الخاضع لجراحة القلب المستقرة أو غير المستقرة توصيات يوصى بأن يقوم فريق طب القلب بتقييم المخاطر الإقفارية والنزفية على أساس كل حالة على حدة ، وبناءً على هذه المعلومات ، حدد توقيت تحويل مسار الشريان التاجي ، أيضًا كإستراتيجية علاج مضاد للصفيحات في حالة المرضى ، المرضى الذين يتلقون الأسبرين والذين يحتاجون إلى جراحة قلب اختيارية ، يوصى بمواصلة تناول الأسبرين بجرعة يومية منخفضة طوال الفترة المحيطة بالجراحة. ، يوصى باستئناف العلاج بمثبط P 2 Y 12 بعد الجراحة بمجرد اعتباره آمنًا بحيث يستمر DAPT حتى الوصول إلى مدة العلاج الموصى بها ، مستوى الدليل الأول C IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من مرض IHD الخاضع لجراحة القلب المستقرة أو غير المستقرة توصيات يوصى بأن يقوم فريق طب القلب بتقييم المخاطر الإقفارية والنزفية على أساس كل حالة على حدة ، وبناءً على هذه المعلومات ، حدد توقيت تحويل مسار الشريان التاجي ، أيضًا كإستراتيجية علاج مضاد للصفيحات في حالة المرضى ، المرضى الذين يتلقون الأسبرين والذين يحتاجون إلى جراحة قلب اختيارية ، يوصى بمواصلة تناول الأسبرين بجرعة يومية منخفضة طوال الفترة المحيطة بالجراحة. ، يوصى باستئناف العلاج بمثبط P 2 Y 12 بعد الجراحة بمجرد اعتباره آمنًا بحيث يستمر DAPT حتى الوصول إلى مدة العلاج الموصى بها ، مستوى الدليل الأول C IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من جراحة القلب المستقرة أو غير المستقرة الخاضعة لجراحة القلب (تابع) التوصيات في المرضى الذين يعانون من ACS (ST ACS أو ST STEMI) المعالجين بـ DAPT الذين يخضعون لـ CABG ولا يحتاجون إلى علاج OAC طويل الأمد ، يوصى باستئنافه العلاج بمثبط P 2 Y 12 بعد الجراحة ، بمجرد اعتباره آمنًا ، ويستمر العلاج لمدة تصل إلى 12 شهرًا. يجب أخذ عدة أيام في الاعتبار بعد التوقف عن العلاج: لمدة 3 أيام على الأقل بعد التوقف عن تناول ticagrelor ، ولمدة 5 أيام بالنسبة للكلوبيدوجريل ، ولمدة 7 أيام للتوقف عن تناول prasugrel في المرضى بعد تطعيم مسار الشريان التاجي ، احتشاء عضلة القلب السابق والمعرضين لخطر حدوث نزيف كبير (على سبيل المثال) ، درجة الدقة - DAPT لا تقل عن 25) ، يجب النظر في التوقف عن العلاج بمثبط P 2 Y 12 بعد 6 أشهر التطبيقات فئة مستوى الأدلة I C IIa B IIa C OAC - مضادات التخثر الفموية ؛ فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من جراحة القلب المستقرة أو غير المستقرة الخاضعة لجراحة القلب (تابع) التوصيات في المرضى الذين يعانون من ACS (ST ACS أو ST STEMI) المعالجين بـ DAPT الذين يخضعون لـ CABG ولا يحتاجون إلى علاج OAC طويل الأمد ، يوصى باستئنافه العلاج بمثبط P 2 Y 12 بعد الجراحة ، بمجرد اعتباره آمنًا ، ويستمر العلاج لمدة تصل إلى 12 شهرًا. يجب أخذ عدة أيام في الاعتبار بعد التوقف عن العلاج: لمدة 3 أيام على الأقل بعد التوقف عن تناول ticagrelor ، ولمدة 5 أيام بالنسبة للكلوبيدوجريل ، ولمدة 7 أيام للتوقف عن تناول prasugrel في المرضى بعد تطعيم مسار الشريان التاجي ، احتشاء عضلة القلب السابق والمعرضين لخطر حدوث نزيف كبير (على سبيل المثال) ، درجة الدقة - DAPT لا تقل عن 25) ، يجب النظر في التوقف عن العلاج بمثبط P 2 Y 12 بعد 6 أشهر التطبيقات فئة مستوى الأدلة I C IIa B IIa C OAC - مضادات التخثر الفموية ؛ فالجيميجلي م وآخرون. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من مرض IHD الخاضع لعملية جراحية قلبية مستقرة أو غير مستقرة (تابع) التوصيات يمكن النظر في تقييم وظيفة الصفائح الدموية لتحديد توقيت جراحة القلب في المرضى الذين تلقوا مؤخرًا مثبطات P2 Y 12 إذا كان لدى المرضى الذين لديهم تاريخ من MI و تحويل مسار الشريان التاجي والمخاطر التنبؤية العالية للأحداث الإقفارية التي تحملت DAPT جيدًا دون حدوث مضاعفات نزفية ، يمكن اعتبار DAPT بعد 12 شهرًا ، حتى نقطة زمنية تصل إلى 36 شهرًا ، مستوى فئة الأدلة IIb B IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من مرض IHD الخاضع لعملية جراحية قلبية مستقرة أو غير مستقرة (تابع) التوصيات يمكن النظر في تقييم وظيفة الصفائح الدموية لتحديد توقيت جراحة القلب في المرضى الذين تلقوا مؤخرًا مثبطات P2 Y 12 إذا كان لدى المرضى الذين لديهم تاريخ من MI و تحويل مسار الشريان التاجي والمخاطر التنبؤية العالية للأحداث الإقفارية التي تحملت DAPT جيدًا دون حدوث مضاعفات نزفية ، يمكن اعتبار DAPT بعد 12 شهرًا ، حتى نقطة زمنية تصل إلى 36 شهرًا ، مستوى فئة الأدلة IIb B IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يعانون من ACS وتطعيم الشريان التاجي المخطط له المرضى الذين يعانون من ACS و CABG المخطط له مخاطر عالية للنزيف الوقت من بدء العلاج لا 1 شهر أو 3 أشهر 12 شهر DAPT نعم أو 6 أشهر DAPT حمض أسيتيل الساليسيليك Clopidogrel 6 أشهر Prasugrel الوقت من بدء العلاج Ticagrelor 6 أشهر 12 شهرًا 30 شهرًا أو خيارات العلاج المدرجة في نفس السطر مرتبة أبجديًا ، لا يوجد تفضيل ما لم يُذكر خلاف ذلك متابعة DAPT> 12 شهرًا في المرضى الذين يعانون سابقًا من MI Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يعانون من ACS وتطعيم الشريان التاجي المخطط له المرضى الذين يعانون من ACS و CABG المخطط له مخاطر عالية للنزيف الوقت من بدء العلاج لا 1 شهر أو 3 أشهر 12 شهر DAPT نعم أو 6 أشهر DAPT حمض أسيتيل الساليسيليك Clopidogrel 6 أشهر Prasugrel الوقت من بدء العلاج Ticagrelor 6 أشهر 12 شهرًا 30 شهرًا أو خيارات العلاج المدرجة في نفس السطر مرتبة أبجديًا ، لا يوجد تفضيل ما لم يُذكر خلاف ذلك متابعة DAPT> 12 شهرًا في المرضى الذين يعانون سابقًا من MI Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المضاد للصفيحات المزدوجة في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة عندما تفوق مخاطر النزف الفوائد المحتملة في الحد من مخاطر الأحداث الإقفارية في المرضى الذين يخضعون للعلاج المحافظ والذين يعانون من متلازمة الشريان التاجي المعرضين لخطر نزيف مرتفع (على سبيل المثال ، مخاطر PRECISE-DAPT> 25) ، ضع في اعتبارك DAPT لمدة شهر واحد على الأقل من مستوى أدلة الفئة I A IB IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المضاد للصفيحات المزدوجة في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة عندما تفوق مخاطر النزف الفوائد المحتملة في الحد من مخاطر الأحداث الإقفارية في المرضى الذين يخضعون للعلاج المحافظ والذين يعانون من متلازمة الشريان التاجي المعرضين لخطر نزيف مرتفع (على سبيل المثال ، مخاطر PRECISE-DAPT> 25) ، ضع في اعتبارك DAPT لمدة شهر واحد على الأقل من مستوى أدلة الفئة I A IB IIa C Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة (تابع) مستوى الأدلة في المرضى الذين لديهم تاريخ سابق من احتشاء عضلة القلب ومخاطر إقفارية عالية يتلقون العلاج الطبي فقط ويتحملون العلاج المضاد للصفيحات المزدوجة (DAT) دون تطور نزيف المضاعفات ، تيكاجريلور 60 مجم × 2 ص / يوم بالإضافة إلى الأسبرين لمدة تزيد عن 12 شهرًا إلى 36 شهرًا يمكن اعتبار أن IIb B قد يستغرق تيكاجريلور ، ويمكن اعتبار استمرار عقار كلوبيدوجريل بالإضافة إلى الأسبرين بعد 12 شهرًا من IIb C Prasugrel غير موصى به للاستخدام في المرضى الذين يعانون من ACS والإدارة الطبية III B التوصيات Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
مدة العلاج المزدوج المضاد للصفيحات في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة (تابع) مستوى الأدلة في المرضى الذين لديهم تاريخ سابق من احتشاء عضلة القلب ومخاطر إقفارية عالية يتلقون العلاج الطبي فقط ويتحملون العلاج المضاد للصفيحات المزدوجة (DAT) دون تطور نزيف المضاعفات ، تيكاجريلور 60 مجم × 2 ص / يوم بالإضافة إلى الأسبرين لمدة تزيد عن 12 شهرًا إلى 36 شهرًا يمكن اعتبار أن IIb B قد يستغرق تيكاجريلور ، ويمكن اعتبار استمرار عقار كلوبيدوجريل بالإضافة إلى الأسبرين بعد 12 شهرًا من IIb C Prasugrel غير موصى به للاستخدام في المرضى الذين يعانون من ACS والإدارة الطبية III B التوصيات Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة المرضى الذين يعانون من متلازمة الشريان التاجي والإدارة المحافظة مخاطر عالية للنزيف الوقت من بدء العلاج 1 شهر 3 أشهر لا نعم أو> شهر واحد DAPT 12 شهر DAPT حمض أسيتيل الساليسيليك Clopidogrel 6 أشهر Ticagrelor يتم فرز خيارات العلاج أحادية الخط أبجديًا ، بدون تفضيل ما لم يُذكر خلاف ذلك 6 أشهر 12 شهرًا أو 30 شهرًا متابعة DAPT> 12 شهرًا في المرضى الذين يعانون من MI Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
خوارزمية العلاج المزدوج المضاد للصفيحات (DAPT) في المرضى الذين يعانون من متلازمة الشريان التاجي الحادة والإدارة المحافظة المرضى الذين يعانون من متلازمة الشريان التاجي والإدارة المحافظة مخاطر عالية للنزيف الوقت من بدء العلاج 1 شهر 3 أشهر لا نعم أو> شهر واحد DAPT 12 شهر DAPT حمض أسيتيل الساليسيليك Clopidogrel 6 أشهر Ticagrelor يتم فرز خيارات العلاج أحادية الخط أبجديًا ، بدون تفضيل ما لم يُذكر خلاف ذلك 6 أشهر 12 شهرًا أو 30 شهرًا متابعة DAPT> 12 شهرًا في المرضى الذين يعانون من MI Valgimigli M. et al. 2017 ESC تحديث يركز على العلاج المزدوج المضاد للصفيحات في مرض الشريان التاجي ، والذي تم تطويره بالتعاون مع EACTS. مجلة القلب الأوروبية 2017 - دوى: 10. 1093 / eurheart / ehx 419.
 المبادئ التوجيهية الأوروبية لعلاج المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع المقطع ST (2017) يتم توفير المعلومات فقط للإشارات المسجلة في الاتحاد الروسي
المبادئ التوجيهية الأوروبية لعلاج المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع المقطع ST (2017) يتم توفير المعلومات فقط للإشارات المسجلة في الاتحاد الروسي
 العلاج المضاد للصفيحات في المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع ST ومستوى دليل فئة PCI الأولي يجب بدء الأسبرين (عن طريق الفم أو في الوريد ، في حالة صعوبة البلع) في أقرب وقت ممكن في جميع المرضى في حالة عدم وجود موانع الاستعمال. أو براسوغريل (كلوبيدوجريل إذا كان تيكاجريلور أو براسوغريل غير متوفر أو موانع) يوصى به لمدة 12 شهرًا إذا لم يكن هناك خطر متزايد للنزيف I A توصيات Ibanez B. et al. إرشادات ESC لعام 2017 لإدارة احتشاء عضلة القلب الحاد لدى المرضى الذين يعانون من ارتفاع مقطع ST. Eur Heart J 2017 - دوى: 10. 1093 / eurheartj / ehx 393
العلاج المضاد للصفيحات في المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع ST ومستوى دليل فئة PCI الأولي يجب بدء الأسبرين (عن طريق الفم أو في الوريد ، في حالة صعوبة البلع) في أقرب وقت ممكن في جميع المرضى في حالة عدم وجود موانع الاستعمال. أو براسوغريل (كلوبيدوجريل إذا كان تيكاجريلور أو براسوغريل غير متوفر أو موانع) يوصى به لمدة 12 شهرًا إذا لم يكن هناك خطر متزايد للنزيف I A توصيات Ibanez B. et al. إرشادات ESC لعام 2017 لإدارة احتشاء عضلة القلب الحاد لدى المرضى الذين يعانون من ارتفاع مقطع ST. Eur Heart J 2017 - دوى: 10. 1093 / eurheartj / ehx 393
 العلاج المضاد للصفيحات المزدوج في المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع المقطع ST. مع وجود مخاطر إقفارية عالية * الذين يتحملون DAPT جيدًا دون حدوث مضاعفات نزفية ، يمكن اعتبار DAPT ticagrelor 60 مجم مرتين يوميًا بالإضافة إلى الأسبرين لمدة تزيد عن 12 شهرًا إلى 3 سنوات على مستوى الفئة من الدليل IA IIa B IIb B * مُعرَّف بأنه العمر> 50 عامًا وواحد على الأقل من عوامل الخطر الإضافية للإقفار المرتفع: العمر 65 عامًا أو أكبر ؛ داء السكري الذي يتطلب علاجًا دوائيًا ؛ MI السابق ؛ آفة متعددة الأوعية للشرايين التاجية. ضعف مزمن في وظائف الكلى ، والذي تم تحديده على أساس قيم تصفية الكرياتينين المحسوبة
العلاج المضاد للصفيحات المزدوج في المرضى الذين يعانون من احتشاء عضلة القلب بارتفاع المقطع ST. مع وجود مخاطر إقفارية عالية * الذين يتحملون DAPT جيدًا دون حدوث مضاعفات نزفية ، يمكن اعتبار DAPT ticagrelor 60 مجم مرتين يوميًا بالإضافة إلى الأسبرين لمدة تزيد عن 12 شهرًا إلى 3 سنوات على مستوى الفئة من الدليل IA IIa B IIb B * مُعرَّف بأنه العمر> 50 عامًا وواحد على الأقل من عوامل الخطر الإضافية للإقفار المرتفع: العمر 65 عامًا أو أكبر ؛ داء السكري الذي يتطلب علاجًا دوائيًا ؛ MI السابق ؛ آفة متعددة الأوعية للشرايين التاجية. ضعف مزمن في وظائف الكلى ، والذي تم تحديده على أساس قيم تصفية الكرياتينين المحسوبة