الأوردة السطحية للطرف السفلي. تشريح أوردة الفخذ
اقرأ أيضا
1.
2.
3.
4.
5.
6.
7.
8.
9.
10.
الوريد الصافن الكبير للساق (v. saphena magna). أعصاب المنطقة الأمامية من الفخذ. مجموعات من الغدد الليمفاوية الأربية في منطقة المثلث الفخذي.
الوريد الصافن الكبير في الساق, الخامس. سافينا ماجنا، يرتفع من أعلى المثلث الفخذي إلى الفجوة الصافن ، حيث ينحني عند القرن السفلي ، ويذهب إلى النسيج تحت العضلي ويتدفق إلى الوريد الفخذي.
في الوريد الصافن الكبيرتتدفق العديد من الفروع إلى الساقين ، خاصة بالقرب من الشق تحت الجلد. يعمل الوريد الصافن كنقطة مرجعية جيدة لإيجاد الفجوة الصافن ، وهي الحلقة السطحية لقناة الفخذ والتي من خلالها تخرج الشرايين السطحية.
أعصاب الفخذ الأمامي
تحت الجزء الإنسي من الرباط الأربي ، الفرع الفخذي الذي يغذي فروع الجلد. العصب الفخذي، ص. عظم الفخذ genitofemoralis.
تحت العمود الفقري الحرقفي الأمامي العلوي الأنسجة تحت الجلديمر، يمرر، اجتاز بنجاح العصب الجلدي الفخذي الوحشي، ن. cutaneus الفخذي الوحشي.
الجلدية فرع العصب السدادي، ص. قوطي سدادي ، يمتد على طول السطح الداخلي للفخذ إلى مستوى الرضفة.
في بعض الأحيان في المنطقة مفصل الركبةقد يحدث ألم غير مرتبط بأمراض المفاصل. يتم تفسيرها عن طريق التهيج العصب السداديفي تجويف الحوض أثناء العمليات الالتهابية للرحم أو ملاحقه ، حيث يقع العصب بجوارها.

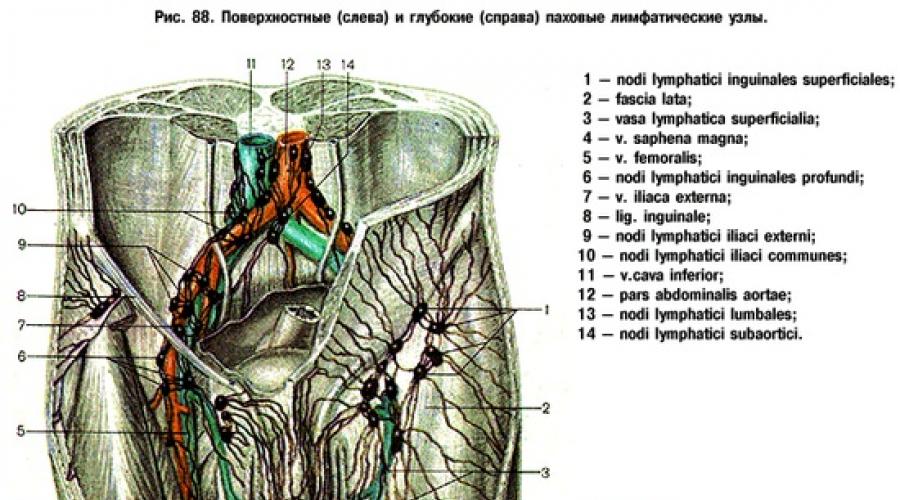
في النسيج تحت الجلد مثلث الفخذهناك ثلاثة مجموعات سطحية أربية الغدد الليمفاوية . على إسقاط الشريان الفخذي ، توجد العقد الليمفاوية الأربية السطحية السفلية (1) ، والعقد الأربية السطحية السفلية ، والتي يتدفق اللمف من الجلد إليها الطرف السفلي. على طول خط الإسقاط للرباط الأربي ، هناك سطحية أربية سطحية (2) وعقد لمفاوية سطحية (3) وعقد أربية سطحية سطحية وسوبرولاتيراليس.
في نفوسهم ، يتدفق اللمف من جدار البطن الأمامي أسفل السرة ، ومن الأعضاء التناسلية الخارجية ، وجلد المثلث الشرجي للعجان ، وكذلك من أسفل الرحم (على طول الأوعية الدموية للرباط الدائري للرباط. الرحم) والمناطق القطنية والألوية.
تفريغ الأوعية السطحية الغدد الليمفاويةمثلث الفخذ يذهب إلى العقد الأربية العميقةالكذب على طول الشريان الفخذي تحت اللفافة الخاصة به. من هنا ، يتدفق الليمفاوية إلى العقدة الليمفاوية iliaci externi ، الواقعة حول a. iliaca externa في تجويف الحوض.
04.09.2017
إن تحول الدوالي في الوريد الصافن الكبير (السطحي) هو توسع وتشوه لا رجعة فيه ، والذي يحدث بسبب التغيرات المرضية في الجهاز الصمامي ، وانتهاك سلامة ، وهيكل ، وعمل إطار الكولاجين للجدار الوريدي. في الاتحاد الروسي ، يتم تشخيص أشكال مختلفة من الدوالي في 30000000 شخص ، 15 ٪ منهم يعانون من اضطرابات التغذية. ثبت أن علم الأمراض يتجدد. يتم تشخيص المرض أيضًا عند المراهقين.
الوريد الصافن الكبير (GSV) هو وريد سطحي. يبدأ من فوق الكعب الإنسي ، ويمتد على طول الأجزاء الوسطى من الساق. على المستوى الأربي يدخل في الوريد الفخذي. GSV هو وريد طويل يحتوي على 5-10 أزواج من الصمامات.
الأسباب
من الصعب تحديد السبب الدقيق الذي كان بمثابة قوة دافعة لتطور المرض. غالبًا ما يتطور المرض بسبب تأثير عدة عوامل:
- الوراثة. في ربع المرضى الذين يعانون من تحول الدوالي ، يكون للأقارب أحد أشكاله. قد يكون هذا بسبب وراثة عيب النسيج الضام ، لأن الدوالي تتحد مع القدم المسطحة والبواسير وأمراض أخرى.
- بدانة. الوزن الزائد له تأثير سلبي على الأوعية الدموية. هذا ينطبق بشكل خاص على النساء خلال سن اليأس وسن الإنجاب. إذا كان مؤشر كتلة الجسم أعلى من 27 ، فإن احتمال الإصابة بالدوالي في الأطراف السفلية عند النساء يزيد بنسبة 30٪ على الأقل.
- الأحمال الساكنة لفترات طويلة ، عندما يرفع الشخص أشياء ثقيلة أو يبقى في وضعية الوقوف والجلوس ، بما في ذلك بدون حركة. هناك مهن مرتبطة بهذه العوامل: الجراحون ، العاملون في صالونات التجميل والمكاتب ، النوادل ، الطهاة. الناس في هذه المهن معرضون للخطر.
- ارتداء الملابس الداخلية التي تضغط بانتظام على الخطوط الوريدية في منطقة الفخذ ، بما في ذلك الكورسيهات ، مما يزيد الضغط داخل البطن.
- أهمل التغذية السليمة. بسبب استخدام الأطعمة المصنعة بكثرة ونقص الخضار والفواكه النيئة في القائمة ، هناك نقص في الألياف النباتية اللازمة لإعادة تشكيل جدران الأوعية الدموية. التغذية غير السليمةيؤدي إلى الإمساك مما يؤدي إلى زيادة الضغط داخل البطن.
- الاضطرابات الهرمونية. قد تكون ناجمة عن الاستخدام الأدوية الهرمونية، موانع الحمل.
- حمل. بحلول الفترة الثالثة من نمو الجنين في الرحم ، يزداد قطر GSV. بعد الولادة ، يضيق ، لكنه لا يصبح كما كان قبل الحمل. لهذا السبب ، يمكن أن تتطور تحويلة وريدية عالية. وفقًا للدراسات ، يتطور تحول الدوالي عند النساء اللواتي أنجبن مرتين أو أكثر.
- الارتجاع الوريدي الوريدي المرضي. يُفهم على أنه انتهاك لتدفق الدم من نظام الوريد العميق إلى النظام السطحي. بسبب حجم الدم والضغط المرتفع ، فإن شبكة الوريد تحت الجلد تتحول وتتوسع وتصبح متعرجة ، والتي تعاني منها هياكل الإطار في الجدار.
يتم تصنيف تحويل الدوالي في GSV وفقًا لتحديد العامل المسبب:
- انتهاك أساسي ، عندما تفشل الصمامات أو تتطور أمراض الجدار الوريدي ؛
- انتهاك ثانوي
- رد فعل تعويضي ، نتيجة التهاب الوريد الخثاري والأورام وتشكيلات الندبات وغيرها من الحالات.

هناك شيء مثل تكرار الدوالي. يشير هذا إلى توسع الأوردة في منطقة التدخل الجراحي. تتشكل هذه الظاهرة بسبب الفشل في القضاء على التصريف الوريدي المرضي أثناء العملية.
من المهم تحديد أسباب ظهور المرض والقضاء عليه ، فهذا سيساعد على منع تطوره النشط. من المهم بنفس القدر تحديد أعراض الدوالي في الوقت المناسب.
أعراض تحول الدوالي
الأعراض الأولى لتحول الدوالي في GSV هي الوذمة التي تتكون في نهاية يوم العمل. إذا جلست أو وقفت لفترة طويلة ، فهناك إحساس ثقيل ومتفجر في منطقة الربلة. تتحسن حالة الساقين بعد الليل وأثناء المشي.

نجوم على الساقين
وفقًا للأعراض ، يتم تحديد أربع مراحل للمرض. هناك مرحلتان للتعويض (1 أ و 1 ب) وإلغاء المعاوضة (2 أ و 2 ب).
- في المرحلة التعويضية الأولى ، من وقت لآخر ، هناك إحساس مؤلم مؤلم ، شعور بالثقل. قد تحدث النوبات في المساء والليل.
- في المرحلة التعويضية الثانية ، ينضم التورم الواضح إلى الثلث السفلي من أسفل الساق والقدم. يحدث بعد المشي أو الوقوف.
- في المرحلة الأولى من المعاوضة ، تظهر الأعراض دائمًا تقريبًا ، وغالبًا ما تتشكل الظواهر المتشنجة ، والحكة بالقرب من الوريد. يمتد الانتفاخ إلى الثلث العلوي من أسفل الساق.
- في المرحلة الثانية من المعاوضة ، يتم الكشف عن الآفات الغذائية ، وتتشكل القرحات. يتطور التهاب الوريد الخثاري ، ويختفي خط الشعر في منطقة الدوالي من الوريد الصافن وروافده من GSV. قد تنضم عدوى ثانوية للأنسجة الرخوة ، وهناك خطر حدوث نزيف.
المرض له أعراض خارجية واضحة. على الأطراف السفلية ، تتشكل النجوم ذات اللون الأحمر المزرق. تتشكل العقد وتتوسع ، والتي تلتف على شكل حلزوني ، تشعر بالحرارة في المنطقة المصابة. إذا كذب الشخص أو رفع ساقيه ، يبدو أن الوريد يختفي ، وعندما ينهض ، يتضخم ويزداد. هناك جفاف وازرقاق في البشرة.
من الأفضل الانتباه إلى علامات المرض. ثم تزداد احتمالية عدم دخول المرض بالعلاج الفعال إلى مراحل خطيرة. بغض النظر عما إذا كانت الأعراض التي تظهر على الساق تبدو خطيرة أم لا ، فمن المهم أن ترى الطبيب. بمساعدة طرق التشخيص ، يتم تحديد تحول الدوالي في المراحل الأولى.
تشخيص تحول الدوالي
يفحص الطبيب أطراف المريض ، ويحدد بصريًا حالة الوريد الصافن. بناءً على ذلك ، بالإضافة إلى شكاوى المريض ، يقوم بالتشخيص ، ولكن لتوضيح ذلك ، فإنه يصف فحوصات مفيدة واختبارات وظيفية. تم تطوير الطرق ، ويعتمد اختيار الطبيب على مدى توفرها وأعراضها.
وهنا بعض الأمثلة:
- الموجات فوق الصوتية لأوعية الساقين هي إجراء يصف في الوقت الحقيقي تدفق الدم في شكل رسومي وصوتي وكمي. طريقة التشخيص هذه ميسورة التكلفة ويتم استخدامها بشكل متكرر.
- تصوير الأوردة هو طريقة تصوير بالأشعة السينية تسمح لك بالحصول على صورة لأوردة الأطراف السفلية. لا يتم تحديد الدوالي فحسب ، بل يتم أيضًا تحديد مضاعفاتها ، مثل التهاب الوريد الخثاري. يعتمد التصوير الوريدي على ملء الشبكة الوريدية بمادة ظليلة. مع تصوير الأوردة المباشر ، يتم إدخاله في التجويف الوريدي على طول تدفق الدم أو عكسه. باستخدام طريقة البحث داخل العظام ، يتم حقن المادة في الجزء العظمي الإسفنجي.
- فحص دوبلر بالموجات فوق الصوتية لأوعية الساقين هو فحص بالموجات فوق الصوتية يعتمد على تأثير دوبلر. خلاصة القول هي قدرة الأجسام المتحركة على عكس الموجات فوق الصوتية بتردد مختلف. إذا كانت الحركة موجهة نحو المستشعر ، يزداد تردد الإشارة ، وإلا فإنه ينخفض. بفضل الجمع بين الموجات فوق الصوتية وتصوير دوبلر بالموجات فوق الصوتية ، لا يتم تحديد حالة تجويف الأوعية الدموية فحسب ، بل يتم أيضًا تسجيل معلمات تدفق الدم.
- النويدات المشعة phleboscintigraphy. تصور الصور الوامضة الدم المضيء مع حقنة النويدات المشعة فيه. تسمح لك هذه الطريقة بتقدير متوسط وقت نقل الدم أثناء التمرين وأثناء الراحة.
بعد تحديد تحول الدوالي في GSV وتحديد مرحلة تطوره ، يصف الطبيب العلاج بناءً على عمر المريض والأعراض والمؤشرات وموانع الاستعمال.
علاج او معاملة

يتم التعامل مع تحويل الدوالي لروافد GSV والوريد بأربع طرق رئيسية:
- العلاج الطبي. توصف الاستعدادات لتثبيت تدفق الدم والعوامل الوريدية في شكل مراهم ، مواد هلامية. لا يمكنك اختيار الأدوية بدون وصفة طبية ، لأن الأدوية لها موانع. هام و مجمعات فيتامين. العلاج الدوائي لا يقضي على المرض ، ولكنه يبطئ تطوره.
- الطب النفسي. يعتمد على إدخال الأدوية في الوريد ، والذي يهدف عمله إلى لصق الجدران وإغلاق التجويف. لا يستخدم التخدير العام. يتم تنفيذ الإجراء بسرعة ، في اليوم التالي يمكن للشخص العودة إلى الحياة الطبيعية. العلاج بالتصليب غير مؤلم ، ولا يتشكل تندب ، ولكن هناك خطر من تكرار تحول الدوالي.
- العلاج بالليزر. بناءً على تجلط الأوعية الدموية في الوريد المصاب. خلاصة القول هي لحام المنطقة المصابة. الإجراء في العيادة الخارجية وغير مؤلم وبعده لا توجد ندبات وندبات.
- تدخل جراحي. نادرا ما يتم أداؤها ، تخدير عامالوريد الصافن الكبير هو أحد الأوعية السطحية الرئيسية. بعد العملية ، يُنصح بارتداء الضمادات والمنتجات المرنة المحبوكة.

من المهم اتباع نظام غذائي وعلاج بالتمارين والتدليك وارتداء الجوارب الضاغطة. الوصفات الشعبيةلا تساعد دائما. يمكنهم إعطاء نتائج بالاشتراك مع العلاج الرئيسي الذي يصفه الطبيب.
الوقاية

الوقاية من الدوالي في الأطراف السفلية هي القضاء على مخاطر:
- رفض تناول الأطعمة الدهنية والمقلية ، وإدراج الكمية المطلوبة من الفواكه والخضروات في النظام الغذائي ؛
- ارتداء جوارب ضغط للأشخاص المعرضين للخطر ، والنساء الحوامل ؛
- تقليل الأحمال الساكنة
- استقرار المستويات الهرمونية.
- علاج الإمساك في الوقت المناسب.
- التمارين المعتدلة؛
- رفض الملابس الضيقة
- محاربة السمنة.
الدوالي هي آفة مزعجة تصيب الأوردة ويجب التعامل معها منذ البداية. من الأفضل منع حدوثه.
كثير من الناس يخلطون بين مفاهيم الوريد والشريان. دعونا نرى كيف يختلف هذان العنصران عن بعضهما البعض. نظام الدورة الدمويةشخص قبل الانتقال إلى مراجعة جزء معين منه.
قلب

علامات تجلط الأوردة الفخذية السطحية هي:
- تورم وألم في الساقين من أعلى الفخذ إلى أسفل.
- زرقة الجلد على الساقين.
- الطفح الجلدي يسمى الطفح الجلدي على شكل نقاط حمراء صغيرة.
- ارتفاع درجة حرارة الجسم نتيجة التهاب الوريد - التهاب جدران الوعاء الدموي.
مع تجلط الأوردة العميقة ، يتم تمييز مرحلتين: البلغم الأبيض والأزرق. على ال المرحلة الأوليةبسبب ضعف الدورة الدموية ، يصبح جلد الساق شاحبًا وباردًا عند اللمس مع ألم شديد.
يعتبر البلغم الأزرق علامة على اكتظاظ الأوعية الدموية الوريدية بالدم. مع ذلك ، قد يغمق الجلد ، وتظهر على سطحه انتفاخات تحتوي على سائل نزفي. مع مثل هذه الأعراض ، يخاطر تجلط الدم بالتدفق إلى الغرغرينا الحادة.
أسباب تجلط الأوردة العميقة
في أغلب الأحيان ، يحدث تجلط الأوردة العميقة عندما يتم ضغط الوعاء الدموي لفترة طويلة بسبب ورم أو جزء من العظام أثناء الكسر. سبب آخر لتشكيل الفلين هو انتهاك الدورة الدموية في بعض الأمراض. يؤدي ضعف الدورة الدموية إلى الركود وبالتالي تجلط الدم. الأسباب الرئيسية لانسداد الأوردة هي:
- انخفاض معدل الدورة الدموية في الأوعية الدموية.
- زيادة وقت تخثر الدم.
- تلف جدران الأوعية الدموية.
- عدم الحركة لفترات طويلة ، مثل المرض الشديد.

بعض الأنشطة المهنية لها تأثير سلبي على حالة الأوردة. يواجه البائعون ، والصرافون ، والطيارون ، والسائقون الدوليون وقتًا عصيبًا. يجبرون على الوقوف أو الجلوس في وضع واحد لفترة طويلة. لذلك ، فهم في خطر. - الأمراض المتكررة المتكررة التي تؤدي إلى الجفاف مثل الالتهابات المعوية الحادة المصحوبة بالإسهال والقيء. الأمراض المزمنةالأمعاء والبنكرياس. يحدث أيضًا على خلفية الإفراط في تناول الأدوية ذات التأثير المدر للبول. أمراض خطيرة تسبب خللاً في الدهون والبروتينات ، بما في ذلك مرض السكري وتصلب الشرايين والسرطان. لزيادة احتمالية التصاق الصفائح الدموية ببعضها البعض ، تؤدي العادات السيئة إلى: التدخين وتعاطي الكحول.
لماذا تعتبر قسطرة الوريد الفخذي ضرورية؟ المزيد عن ذلك أدناه.
التشخيص والعلاج
وغني عن القول ، أهمية التشخيص في الوقت المناسب والتدخل الطبي أو غيره من التدخلات لجلطات الأوردة العميقة. لإجراء تشخيص دقيق ، من الضروري إجراء تصوير بالموجات فوق الصوتية أو تصوير دوبلر للوريد الفخذي. ستساعد هذه التشخيصات في تحديد الموقع الدقيق للخثرة ودرجة تثبيتها على جدار الوعاء الدموي. بمعنى آخر ، لفهم ما إذا كان يمكن أن ينفجر ويسد الوعاء ويسبب أيضًا انسدادًا رئويًا أم لا. أيضًا ، عند اكتشاف DVT ، يتم استخدام طريقة phlebography - الأشعة السينية مع عامل التباين. ومع ذلك ، فإن الطريقة الأكثر دقة حتى الآن هي تصوير الأوعية. عشية الإجراء ، يجب أن تلتزم بالراحة الصارمة في الفراش. في بعض الأحيان يتم إجراء ثقب في الوريد الفخذي.

يعتمد علاج الإصابة بجلطات الأوردة العميقة على سبب المرض والمريض الفردي. إذا لم يكن الوعاء مسدودًا تمامًا وكان من غير المحتمل أن تنفجر الجلطة ، فيُنصح بالعلاج المحافظ. من الضروري استعادة سالكية الأوردة ، ومنع انتهاك سلامة الجلطة وتجنب انسداد الأوعية الدموية. لتحقيق الأهداف المذكورة أعلاه ، يتم استخدام الأدوية الخاصة والمراهم وعلاج الضغط ، على سبيل المثال ، يوصى بارتداء جوارب ضغط خاصة.
إذا كان المريض في حالة مرضية ولكن يمنع استعماله العلاج من الإدمانثم يتم استخدام الطرق الجراحية لعلاج الجلطة العميقة. تتم العملية بأحدث الأجهزة وبتقنية عالية. يوصف استئصال الخثرة عندما لا يتم استبعاد خطر انفصال جلطة دموية وانسداد الأوعية الرئيسية. تتم إزالة هذه السدادة من خلال شق صغير عن طريق إدخال قسطرة خاصة. أثناء العملية ، يتم تنظيف الوعاء "المسدود" تمامًا ، ولكن لا يتم استبعاد التكرار.

لتجنب تجلط الدم ، عليك اتباع بعض القواعد وإعادة النظر في أسلوب حياتك تمامًا. يوصى بالرفض عادات سيئة، تناول الطعام بشكل صحيح ، اتبع أسلوب حياة نشط بدنيًا ، حاول تجنب إصابات الأطراف السفلية ، إلخ. قمنا بفحص الشرايين والأوردة الفخذية. الآن أنت تعرف كيف يختلفون وما هم.
يساعد تشريح الأوردة الفخذية وإسقاطها على فهم بنية الدورة الدموية. شبكة الأوعية الدمويةيوفر مخططًا تقريبيًا ، لكنه يختلف في التباين. كل شخص لديه نمط وريدي فريد. معرفة الهيكل والوظيفة نظام الأوعية الدمويةيساعد على تجنب أمراض الساقين.
التركيب التشريحي وتضاريس الأوردة
القلب هو المركز الرئيسي لجهاز الدورة الدموية. تغادر السفن منه ، وتنقبض بانتظام وتضخ الدم عبر الجسم. إلى الأطراف السفلية ، يدخل السائل بسرعة عبر الشرايين ، ويعود مرة أخرى عبر الأوردة.
في بعض الأحيان يتم الخلط بين هذين المصطلحين عن طريق الخطأ. لكن الأوردة مسؤولة فقط عن تدفق الدم. يوجد منها ضعف عدد الشرايين ، والحركة هنا أكثر هدوءًا. نظرًا لحقيقة أن جدران هذه الأوعية أرق وأن الموقع أكثر سطحية ، يتم استخدام الأوردة لأخذ المواد الحيوية.
قناة النظام عبارة عن أنبوب بجدران مرنة تتكون من ألياف الريتيكولين والكولاجين. نظرًا للخصائص الفريدة للنسيج ، فإنه يحتفظ بشكله جيدًا.
هناك ثلاث طبقات هيكلية للسفينة:
- البطانة - الغطاء الداخلي للتجويف ، الموجود أسفل الغلاف الواقي ؛
- الوسائط - الجزء المركزي ، الذي يتكون من عضلات حلزونية ملساء ؛
- البرانية - الغطاء الخارجي الملامس لغشاء الأنسجة العضلية.
يتم وضع أقسام مرنة بين الطبقات: داخلية وخارجية ، مما يخلق حدود الأغطية.
تكون جدران أوعية الأطراف الفخذية أقوى منها في أجزاء أخرى من الجسم. القوة ترجع إلى موضع النوى. يتم وضع القنوات في النسيج تحت الجلد ، وبالتالي فهي تتحمل انخفاض الضغط ، وكذلك العوامل التي تؤثر على سلامة الأنسجة.
وظائف الشبكة الوريدية للفخذ
ميزات هيكل وموقع الشبكة الوريدية للأطراف السفلية تمنح النظام الوظائف التالية:
- تدفق الدم المحتوي على نفايات الخلايا وجزيئات ثاني أكسيد الكربون.
- توريد الغدد التركيبية والمنظمات الهرمونية والمركبات العضوية والمغذيات من الجهاز الهضمي.
- دوران الدورة الدموية عن طريق نظام صمامي ، بفضله تقاوم الحركة قوة الجاذبية.
مع أمراض الأوعية الوريدية ، يحدث فشل في الدورة الدموية. تسبب الانتهاكات ركودًا في المادة الحيوية أو تورمًا أو تشوهًا في الأنابيب.
مناظر إسقاط لأوردة الفخذ
 تحتل الصمامات موقعًا مهمًا في الإسقاط التشريحي للجهاز الوريدي. العناصر مسؤولة عن الاتجاه الصحيح ، وكذلك توزيع الدم على طول قنوات شبكة الأوعية الدموية.
تحتل الصمامات موقعًا مهمًا في الإسقاط التشريحي للجهاز الوريدي. العناصر مسؤولة عن الاتجاه الصحيح ، وكذلك توزيع الدم على طول قنوات شبكة الأوعية الدموية.
تصنف أوردة الأطراف الفخذية حسب النوع:
- عميق؛
- سطحي.
- تثقيب.
أين تمر السفن العميقة؟
الشبكة عميقة من جلد، بين العضلات و أنسجة العظام. يمر نظام الوريد العميق عبر الفخذ والساق والقدم. يتدفق ما يصل إلى 90٪ من الدم عبر الأوردة.
تشمل شبكة الأوعية الدموية في الأطراف السفلية الأوردة التالية:
- الجنسية أقل ؛
- الحرقفي: خارجي وشائع ؛
- الفخذ والفخذ المشترك.
- الفروع المأبضية والمزدوجة من أسفل الساق ؛
- سورال: الجانبي والإنسي ؛
- الشظية والظنبوب.
تبدأ القناة في الجزء الخلفي من القدم من الأوعية المشطية. علاوة على ذلك ، يدخل السائل في الوريد الأمامي الظنبوبي. جنبا إلى جنب مع الظهر ، يتمفصل فوق منتصف الساق ، متحدًا في الوعاء المأبضي. ثم يدخل الدم إلى المأبضية قناة الفخذ. تتقارب هنا أيضًا من 5 إلى 8 فروع مثقبة ، تنشأ من عضلات مؤخرة الفخذ. من بينها أوعية جانبية وسطية. فوق الرباط الأربي ، يتم دعم الجذع بواسطة الأوردة الشرسوفية والعميقة. تتدفق جميع الروافد إلى الوعاء الخارجي الحرقفي ، والذي يندمج مع الفرع الحرقفي الداخلي. القناة توجه الدم إلى القلب.
يمر جذع عريض منفصل بالوريد الفخذي المشترك ، ويتألف من وعاء صافن جانبي وسطي كبير. يوجد 4-5 صمامات في القسم الأساسي تحدد الحركة الصحيحة. في بعض الأحيان يكون هناك مضاعفة في الجذع المشترك ، والتي تغلق في منطقة الحدبة الإسكية.
يعمل الجهاز الوريدي بالتوازي مع شرايين أسفل الساق والقدم والأصابع. بالالتفاف حولهم ، تنشئ القناة فرعًا مكررًا.
مخطط وروافد السفن السطحية
 يتم وضع النظام من خلال النسيج تحت الجلد تحت البشرة. ينشأ قاع الأوردة السطحية من ضفيرة أوعية أصابع القدم. عند التحرك صعودًا ، ينقسم التيار إلى فرع جانبي وسطي. تؤدي القنوات إلى وريدين رئيسيين:
يتم وضع النظام من خلال النسيج تحت الجلد تحت البشرة. ينشأ قاع الأوردة السطحية من ضفيرة أوعية أصابع القدم. عند التحرك صعودًا ، ينقسم التيار إلى فرع جانبي وسطي. تؤدي القنوات إلى وريدين رئيسيين:
- تحت الجلد كبير
- تحت الجلد الصغيرة.
الوريد الصافن الكبير في الفخذ- اطول فرع اوعية دموية. يوجد ما يصل إلى 10 أزواج من الصمامات على الشبكة ، ويصل الحد الأقصى للقطر إلى 5 مم. في بعض الناس ، يتكون الوريد الكبير من عدة جذوع.
يمر نظام الأوعية الدموية عبر الأطراف السفلية. من الجانب الخلفيتمتد قناة الكاحل إلى أسفل الساق. ثم تنحني حول اللقمة الداخلية للعظم ، وترتفع إلى الفتحة البيضاوية للرباط الإربي. تنبع قناة الفخذ في هذه المنطقة. ما يصل إلى 8 روافد تتدفق هنا أيضًا. أهمها: الأعضاء التناسلية الخارجية ، والوريد الشرسوفي السطحي ، والوريد الحرقفي.
الوريد الصافن الصغيرتبدأ القناة على الجانب الأمامي للقدم من الوعاء الهامشي. عند الانحناء حول الكاحل من الخلف ، يمتد الفرع على طول الجزء الخلفي من أسفل الساق إلى المنطقة المأبضية. من منتصف ربلة الساق ، يمر الجذع عبر الأنسجة الضامة للطرف بالتوازي مع العصب الجلدي الإنسي.
بسبب الألياف الإضافية ، تزداد قوة الأوعية ، وبالتالي فإن الوريد الصغير ، على عكس الوريد الكبير ، يكون أقل عرضة للتوسع في الدوالي.
في أغلب الأحيان ، يعبر الوريد الحفرة المأبضية ويتدفق إلى الوريد الصافن العميق أو الكبير. ولكن في ربع الحالات ، يخترق الفرع بعمق في الأنسجة الضامة ويتصل بالوعاء المأبضي.
يستقبل كلا جذوع السطح روافد في مناطق مختلفة على شكل قنوات تحت الجلد والجلد. فيما بينها ، تتواصل الأنابيب الوريدية بمساعدة الفروع المثقبة. في العلاج الجراحيلأمراض الساقين ، يحتاج الطبيب إلى تحديد مفاغرة بدقة في الأوردة الصغيرة والعميقة.
موقع شبكة التثقيب
 يربط الجهاز الوريدي الأوعية السطحية والعميقة للفخذ والساق والقدم. تمر عبر فروع الشبكة الأنسجة الناعمهتخترق العضلات ، لذلك سميت بالثاقبة أو التواصل. جذوع لها جدار رقيق ، وقطرها لا يتجاوز 2 مم. ولكن مع نقص الصمامات ، تميل الأقسام إلى التكاثف والتوسع عدة مرات.
يربط الجهاز الوريدي الأوعية السطحية والعميقة للفخذ والساق والقدم. تمر عبر فروع الشبكة الأنسجة الناعمهتخترق العضلات ، لذلك سميت بالثاقبة أو التواصل. جذوع لها جدار رقيق ، وقطرها لا يتجاوز 2 مم. ولكن مع نقص الصمامات ، تميل الأقسام إلى التكاثف والتوسع عدة مرات.
تنقسم شبكة التثقيب إلى نوعين من الأوردة:
- مستقيم؛
- غير مباشر.
النوع الأول يربط جذوع الأنبوب مباشرة ، والثاني - من خلال سفن إضافية. تتكون شبكة أحد الأطراف من 40-45 قناة اختراق. تهيمن الفروع غير المباشرة على النظام. تتركز الخطوط المستقيمة في الجزء السفلي من الساق ، على طول حافة القصبة. في 90٪ من الحالات ، يتم تشخيص أمراض الأوردة المثقوبة في هذا المجال.
تم تجهيز نصف الأوعية بصمامات اتجاهية ترسل الدم من نظام إلى آخر. لا تحتوي الأوردة المتوقفة على مرشحات ، لذا فإن التدفق هنا يعتمد على العوامل الفسيولوجية.
مؤشرات قطر الأوعية الوريدية
يتراوح قطر العنصر الأنبوبي للأطراف السفلية من 3 إلى 11 مم ، اعتمادًا على نوع الوعاء:
يعتمد قطر الوعاء الدموي على الأنسجة العضلية الموضوعة في المنطقة قيد الدراسة. كلما تطورت الألياف بشكل أفضل ، كان الأنبوب الوريدي أوسع.
يتأثر المؤشر بصلاحية الصمامات. عندما يكون النظام مضطربًا ، تحدث قفزة في ضغط تدفق الدم. يؤدي الخلل الوظيفي المطول إلى تشوه الأوعية الوريدية أو تكوين جلطات. تشمل الأمراض التي يتم تشخيصها بشكل شائع دوالي الأوردة والتهاب الوريد الخثاري والتخثر.
أمراض الأوعية الدموية الوريدية
 وفقًا لمنظمة الصحة العالمية ، يتم تسجيل أمراض الجهاز الوريدي في كل عشر بالغ. يتزايد عدد المرضى الصغار كل عام ، وتوجد اضطرابات في تلاميذ المدارس. غالبًا ما تحدث أمراض الجهاز الدوري في الأطراف السفلية بسبب:
وفقًا لمنظمة الصحة العالمية ، يتم تسجيل أمراض الجهاز الوريدي في كل عشر بالغ. يتزايد عدد المرضى الصغار كل عام ، وتوجد اضطرابات في تلاميذ المدارس. غالبًا ما تحدث أمراض الجهاز الدوري في الأطراف السفلية بسبب:
- زيادة الوزن.
- عامل وراثي
- نمط حياة مستقر؛
الاختلالات الأكثر شيوعًا للجهاز الوريدي في الأطراف السفلية:
الدوالي - قصور الصمامات ، ونتيجة لذلك ، تشوه الأوردة الصافن الصغيرة أو الكبيرة. غالبًا ما يتم تشخيصه عند النساء فوق سن 25 عامًا اللائي لديهن استعداد وراثي أو يعانين من زيادة الوزن.
التركيب التشريحي للجهاز الوريدي للأطراف السفلية متغير بدرجة كبيرة. تلعب معرفة الخصائص الفردية لبنية الجهاز الوريدي دورًا مهمًا في تقييم بيانات الفحص الفعال في اختيار طريقة العلاج الصحيحة.
تنقسم الأوردة في الأطراف السفلية إلى سطحية وعميقة.
الأوردة السطحية للطرف السفلي
يبدأ الجهاز الوريدي السطحي للأطراف السفلية من الضفائر الوريدية للأصابع ، والتي تشكل الشبكة الوريدية لظهر القدم والقوس الظهري الجلدي للقدم. تنشأ منه الأوردة الهامشية الإنسيّة والجانبيّة ، والتي تمرّ إلى الأوردة الصافن الكبيرة والصغيرة ، على التوالي. تتفاغر الشبكة الوريدية الأخمصية بالأوردة العميقة للأصابع ، ومشط القدم ، والقوس الوريدي الظهري للقدم. أيضا ، يوجد عدد كبير من المفاغرة في منطقة الكعب الإنسي.
الوريد الصافن الكبير هو أطول وريد في الجسم ، ويحتوي من 5 إلى 10 أزواج من الصمامات ، وعادة ما يكون قطره 3-5 مم. ينشأ أمام اللقيمة الإنسيّة ويرتفع في النسيج تحت الجلد خلف الحافة الوسطى للظنبوب ، ويلتف حول اللقمة الفخذية الوسطى خلفه ويمر إلى السطح الأمامي-الإنسي للفخذ ، بالتوازي مع الحافة الوسطى للعضلة السارتورية . في منطقة النافذة البيضاوية ، يخترق الوريد الصافن اللفافة الغربالية ويتدفق إلى الوريد الفخذي. في بعض الأحيان ، يمكن تمثيل الوريد الصافن الكبير على الفخذ وأسفل الساق بقطعتين أو حتى ثلاثة جذوع. يتدفق من 1 إلى 8 روافد كبيرة إلى الجزء القريب من الوريد الصافن الكبير ، والذي يكون أكثرها ثباتًا: الأعضاء التناسلية الخارجية والسطحية الشرسوفية والأوردة الخلفية والأمامية الجانبية والوريد السطحي المحيط بالحرقفة. عادة ما تتدفق الروافد إلى الجذع الرئيسي في منطقة الحفرة البيضاوية أو بعيدًا إلى حد ما. بالإضافة إلى ذلك ، يمكن أن تتدفق الأوردة العضلية إلى الوريد الصافن الكبير.
يبدأ الوريد الصافن الصغير خلف الكعب الوحشي ، ثم يرتفع في النسيج تحت الجلد ، أولاً على طول الحافة الجانبية لوتر العرقوب ، ثم على طول منتصف السطح الخلفي للجزء السفلي من الساق. بدءًا من منتصف الجزء السفلي من الساق ، يقع الوريد الصافن الصغير بين صفائح اللفافة في الجزء السفلي من الساق (قناة NI Pirogov) ، مصحوبًا بالعصب الجلدي الإنسي للعجل. هذا هو السبب في أن الدوالي في الوريد الصافن الصغير أقل شيوعًا من الوريد الصافن الكبير. في 25٪ من الحالات ، يخترق الوريد في الحفرة المأبضية اللفافة ويتدفق إلى الوريد المأبضي. في حالات أخرى ، يمكن أن يرتفع الوريد الصافن الصغير فوق الحفرة المأبضية ويتدفق إلى عروق الفخذ الصافن الكبيرة أو في الوريد العميق للفخذ. لذلك ، قبل العملية ، يجب أن يعرف الجراح بالضبط أين يتدفق الوريد الصافن الصغير إلى الوريد العميق من أجل إجراء شق مستهدف أعلى المفاغرة مباشرة. الرافد الدائم للوريد الصافن الصغير هو الوريد الفينوبوبلايتالي (وريد جياكوميني) ، الذي يصب في الوريد الصافن الكبير. تتدفق العديد من الأوردة الجلدية والصفانية إلى الوريد الصافن الصغير ، ومعظمها في الثلث السفلي من أسفل الساق. يُعتقد أن الوريد الصافن الصغير يصرف الدم من السطح الجانبي والخلفي للساق السفلية.
الأوردة العميقة للطرف السفلي
تبدأ الأوردة العميقة بالأوردة الرقمية الأخمصية ، والتي تنتقل إلى الأوردة المشطية الأخمصية ، ثم تتدفق إلى القوس الأخمصي العميق. منه ، من خلال الأوردة الأخمصية الجانبية والوسطى ، يتدفق الدم إلى الأوردة الظنبوبية الخلفية. تبدأ الأوردة العميقة للقدم الظهرية بالأوردة المشطية الظهرية للقدم ، وتتدفق إلى القوس الوريدي الظهري للقدم ، حيث يتدفق الدم إلى الأوردة الظنبوبية الأمامية. في مستوى الثلث العلوي من أسفل الساق ، تندمج الأوردة الظنبوبية الأمامية والخلفية لتشكل الوريد المأبضي ، والذي يقع جانبياً وخلف الشريان الذي يحمل نفس الاسم إلى حد ما. في منطقة الحفرة المأبضية ، يتدفق الوريد الصافن الصغير ، أوردة مفصل الركبة ، إلى الوريد المأبضي. علاوة على ذلك ، فإنه يرتفع في القناة الفخذية المأبضية ، والتي تسمى بالفعل الوريد الفخذي. ينقسم الوريد الفخذي إلى الوريد السطحي ، يقع بعيدًا عن الوريد العميق للفخذ ، والوريد المشترك الذي يقع بالقرب منه. يتدفق الوريد العميق للفخذ عادة إلى الفخذ 6-8 سم تحت الطية الإربية. كما تعلم ، يقع الوريد الفخذي في الوسط وخلف الشريان الذي يحمل نفس الاسم. كلا الأوعية لها غمد لفافة واحدة ، وأحيانًا يكون هناك ضعف في جذع الوريد الفخذي. بالإضافة إلى ذلك ، تتدفق الأوردة الإنسية والجانبية المحيطة بعظم الفخذ ، وكذلك الفروع العضلية ، إلى الوريد الفخذي. تتفاغر فروع الوريد الفخذي على نطاق واسع مع بعضها البعض ، بأوردة سطحية وحوضية وسدادية. فوق الرباط الأربي ، يستقبل هذا الوعاء الوريد الشرسوفي ، الوريد العميق المحيط بالحرقفة ، ويمر إلى الوريد الحرقفي الخارجي ، الذي يندمج مع الوريد الحرقفي الداخلي عند المفصل العجزي الحرقفي. يحتوي هذا الجزء من الوريد على صمامات ، في حالات نادرة ، طيات وحتى حواجز ، مما يؤدي إلى توطين متكرر للخثار في هذه المنطقة. لا يحتوي الوريد الحرقفي الخارجي على عدد كبير من الروافد ويجمع الدم بشكل أساسي من الطرف السفلي. تتدفق العديد من الروافد الجدارية والحشوية إلى الوريد الحرقفي الداخلي ، وتحمل الدم من أعضاء الحوض وجدران الحوض. يبدأ الوريد الحرقفي المشترك المقترن بعد التقاء الأوردة الحرقفية الخارجية والداخلية. الوريد الحرقفي المشترك الأيمن ، أقصر إلى حد ما من اليسار ، يمتد بشكل غير مباشر على طول السطح الأمامي للفقرة القطنية الخامسة وليس له روافد. الوريد الحرقفي الأيسر الشائع أطول إلى حد ما من الوريد الأيمن وغالبًا ما يتلقى الوريد العجزي المتوسط. تفرغ الأوردة القطنية الصاعدة في كل من الأوردة الحرقفية الشائعة. على مستوى القرص الفقري بين الفقرات القطنية الرابعة والخامسة ، تندمج الأوردة الحرقفية المشتركة اليمنى واليسرى لتشكيل الوريد الأجوف السفلي. هو وعاء كبير بدون صمامات ، طوله 19-20 سم وقطره 0.2-0.4 سم. في تجويف البطنيقع الوريد الأجوف السفلي خلف الصفاق ، على يمين الشريان الأورطي. الوريد الأجوف السفلي له فروع جداريّة وحشويّة ، يتدفق الدم من خلالها من الأطراف السفلية والجذع السفلي وأعضاء البطن والحوض الصغير.
الأوردة المثقبة (الموصلة) تربط الأوردة العميقة بالأوردة السطحية. يحتوي معظمهم على صمامات تقع فوق السطح والتي ينتقل الدم بسببها من الأوردة السطحية إلى الأوردة العميقة. حوالي 50٪ من الأوردة الموصلة للقدم لا تحتوي على صمامات ؛ لذلك ، يمكن أن يتدفق الدم من القدم من الأوردة العميقة إلى الأوردة السطحية ، والعكس بالعكس ، اعتمادًا على الحمل الوظيفي والظروف الفسيولوجية للتدفق. هناك عروق تثقيب مباشرة وغير مباشرة. تربط الخطوط المباشرة بشكل مباشر الشبكات الوريدية العميقة والسطحية ، وتتصل الشبكات غير المباشرة بشكل غير مباشر ، أي أنها تتدفق أولاً إلى الوريد العضلي ، الذي يتدفق بعد ذلك إلى الوريد العميق.
الغالبية العظمى من الأوردة المثقوبة تنشأ من الروافد ، وليس من جذع الوريد الصافن الكبير. في 90٪ من المرضى ، تكون الأوردة المثقبة في السطح الإنسي للثلث السفلي من الساق غير كفؤة. في الجزء السفلي من الساق ، يعتبر الفشل الأكثر شيوعًا في عروق كوكيت المثقوبة ، حيث يربط الفرع الخلفي للوريد الصافن الكبير (وريد ليوناردو) بالأوردة العميقة. في الثلثين الأوسط والسفلي من الفخذ ، عادة ما يكون هناك 2-4 أوردة مثقوبة دائمة (دود ، غونتر) ، تربط مباشرة جذع الوريد الصافن الكبير بالوريد الفخذي.
مع تحول الدوالي في الوريد الصافن الصغير ، غالبًا ما يتم ملاحظة الأوردة غير الكفؤة في الثلثين الأوسط والسفلي من أسفل الساق وفي منطقة الكعب الجانبي. في الشكل الجانبي للدوالي ، يكون توطين الأوردة المثقوبة متنوعًا للغاية.