الأدوية المستنشقة للجلوكوكورتيكويد. الستيرويدات القشرية - أسماء الأدوية ، المؤشرات وموانع الاستعمال ، ميزات الاستخدام لدى الأطفال والبالغين ، الآثار الجانبية. ردود الفعل والاحتياطات السلبية
اقرأ أيضا
وفقًا لبيانات المسح ، يقدر الأطباء أن ما يقرب من 7 ٪ من الأمريكيين يعانون من الربو القصبي ، ويؤثر المرض على الناس من جميع الأعراق والمجموعات العرقية في جميع أنحاء العالم ، من الطفولة إلى الشيخوخة ، مع غلبة طفيفة بين الأولاد وبعد البلوغ ، بين النساء. تشير الزيادة المأساوية في انتشار الربو والتأتب التي حدثت خلال العقود القليلة الماضية في البلدان الغربية ، ثم في البلدان النامية لاحقًا ، إلى أن حوالي 300 مليون شخص في جميع أنحاء العالم يعانون من الربو.
في السبعينيات والثمانينيات من القرن الماضي ، كانت هناك زيادة حادة في نوبات الربو الحادة (انعكست من خلال زيادة الحضور إلى غرف الطوارئ ودخول المستشفيات لعلاج الربو) والوفيات المرتبطة بالربو في الولايات المتحدة. ومع ذلك ، على الرغم من استمرار ارتفاع معدل انتشار المرض ، تشير أحدث البيانات المتاحة إلى تحسن في المعدلات وانخفاض في حالات الدخول السنوية إلى المستشفيات بسبب نوبات الربو والوفيات المرتبطة بالربو. أحد التفسيرات المحتملة لهذه الاتجاهات الإيجابية هو زيادة الاستخدام الوقائي للكورتيكوستيرويدات المستنشقة وإدخال عقاقير جديدة عالية الفعالية على مدى السنوات العشر إلى الخمس عشرة الماضية وبروتوكولات محسنة لإدارة الربو.
إن انسداد مجرى الهواء في الربو والأعراض اللاحقة للسعال وضيق التنفس وضيق الصدر والصفير ناتجة عن عدة عوامل: تشنج مجرى الهواء الملساء للعضلات والتهاب الشعب الهوائية. يمكن أن يكون التشنج شديدًا ويؤدي إلى تضييق وإغلاق المجاري الهوائية ، حتى في حالة عدم وجود مكون مخاط. يمكن أن يساهم كل من الانقباض غير الطبيعي للعضلات الملساء وزيادة كتلة العضلات الملساء في ذلك. يشمل التهاب مجرى الهواء في الربو الوذمة المخاطية وتحت المخاطية والوذمة الخلالية. التسلل الخلوي ، وخاصة عن طريق الحمضات (وفي بعض الحالات ، العدلات) والخلايا الليمفاوية التائية المساعدة النشطة ، وكذلك الخلايا البدينة ، والتي (على عكس الخلايا البدينة في أمراض مجرى الهواء الأخرى الحمضية) تتسلل إلى حزم العضلات الملساء ؛ زيادة إفراز الجهاز التنفسي ، بما في ذلك البلغم المفرز ، والظهارة المتقشرة ، والحمضات داخل اللمعة ؛ ركود في الشعيرات الدموية. تضخم العضلات الملساء وترسب الكولاجين الزائد ، وخاصة تحت الغشاء القاعدي للظهارة مباشرة ،
تقليديا ، تم تصنيف الأدوية المستخدمة في علاج الربو وفقًا لتأثيرها السائد المتمثل في استرخاء العضلات الملساء في مجرى الهواء (موسعات الشعب الهوائية) وقمع التهاب مجرى الهواء (الأدوية المضادة للالتهابات). الأدوية الأحدث (على سبيل المثال ، معدِّلات الليكوترين) وتركيبات الأدوية (على سبيل المثال ، الكورتيكوستيرويدات المستنشقة جنبًا إلى جنب مع ناهضات بيتا طويلة المفعول) لها تأثير مزدوج ، على عكس هذا الانقسام التقليدي. الآن وقد تم تصنيف أدوية الربو وفقًا لأدوارها في السيطرة الشاملة على الربو (قصير وطويل المفعول) ، فإن هذا النموذج مفيد بشكل خاص عند مناقشة المرضى حول أدوية الربو الخاصة بهم.
يجب أن يكون لدى جميع مرضى الربو موسع قصبي قصير المفعول متاح للاستخدام حسب الحاجة. من المقبول عمومًا أنه عند الحاجة إلى استخدام موسعات الشعب الهوائية سريعة المفعول لتخفيف الأعراض أكثر من مرتين في الأسبوع (أو أكثر من مرتين في الشهر للاستيقاظ الليلي الناجم عن أعراض الربو) ، يجب وصف أدوية التحكم. و
الأدوية قصيرة المفعول.
ناهضات بيتا المستنشقة قصيرة المفعول هي العلاج الأكثر فعالية لعكس انسداد مجرى الهواء بسرعة وتخفيف مظاهر الربو. الأدوية قصيرة المفعول الأكثر استخدامًا هي ناهضات b2 الانتقائية: ألبوتيرول (المعروف خارج الولايات المتحدة) ، ليفالبوتيرول ، بيربوتيرول). تم إيقاف إنتاج Metaproterenol ، الذي يتم توفيره بواسطة MDI (جهاز الاستنشاق بالجرعات المقننة (MDI)) مؤخرًا.
فاتورة غير مدفوعة. واحد.ب - المحاكاة الكظرية للعمل القصير.
تبدأ جميع ناهضات B سريعة المفعول في العمل في غضون 5 دقائق أو أقل ، مع ذروة التأثير في 30 إلى 60 دقيقة ، ومدة العمل من 4 إلى 6 ساعات. مع الاستخدام المنتظم لموسعات الشعب الهوائية (أربع مرات أو أكثر يوميًا) ، لا تنخفض الفعالية المحتملة (تقاس بالزيادة في الحد الأقصى لتدفق الزفير) ، ولكن يتم تقليل مدة العمل إلى حد ما. نظرًا لأن الجدول المنتظم أربع مرات في اليوم لا يحسن النتائج مقارنة بالجرعات عند الطلب (وفي المرضى الذين لديهم متغير نمط وراثي معين من مستقبلات بيتا ، قد يكون ضارًا) ، يوصى باستخدام ناهضات بيتا قصيرة المفعول للاستخدام فقط عند الحاجة إليها. تخفيف الأعراض (أو قبل التعرض المتوقع لعوامل الربو المعروفة). تم رفض ممارسة إدارة ناهضات بيتا قصيرة المفعول قبل استخدام الكورتيكوستيرويدات المستنشقة لتحسين توصيل الكورتيكوستيرويد إلى الممرات الهوائية السفلية باعتبارها غير مقبولة. وبالمثل ، ليست هناك حاجة لأن ينتظر المريض أكثر من 10 إلى 15 ثانية بين الاستنشاق عند الحاجة إلى جرعة من استنشاقين أو أكثر.
في المرضى الذين يعانون من انسداد مجرى الهواء المعتدل إلى الشديد ، يمكن لمنحنى الاستجابة الخطية للجرعة أن يوضح الحاجة إلى جرعات كبيرة لتوسيع القصبات مع ناهضات بيتا قصيرة المفعول (حتى 4000 ميكروغرام من ألبوتيرول من PDI). غالبًا ما تصادف الآثار الجانبية المرتبطة بالجرعة لمقلدات الودي مثل الرعاش والأرق وخفقان القلب وعدم انتظام دقات القلب (بدون ارتفاع ضغط الدم) ، ويمكن أيضًا اكتشاف انخفاض طفيف يعتمد على الجرعة في مستويات البوتاسيوم والمغنيسيوم في الدم. ومع ذلك ، عند تناول الجرعة المعتادة (استنشاقان في المرة الواحدة) ، نادرًا ما تكون الآثار الجانبية غير السارة. ومع ذلك ، قد تنخفض فعاليتها عندما يأخذ المرضى حاصرات بيتا في نفس الوقت. و
يعتمد القرار بشأن استخدام ناهضات بيتا قصيرة المفعول إلى حد كبير على التكلفة وتفضيل المريض والطبيب. يتوفر Pirbuterol في جهاز استنشاق بالجرعات المقننة يتم تنشيطه عن طريق التنفس (MAI-AV) ، وهو جهاز مصمم لتحسين توصيل الدواء عن طريق حقن الدواء فقط في وقت الشهيق. تم إنشاء Levalbuterol ، وهو أيزومر D المنقى للألبوتيرول ، للقضاء على الآثار الجانبية التي تم الإبلاغ عنها لتكون مقصورة على أيزومرات S-rotational. ومع ذلك ، عند استخدام levalbuterol في PDI ، لا يمكن تمييز الفعالية والتأثير الجانبي عن تلك الخاصة بالمزيج الراسمي للجزيئات في ألبوتيرول. ألبوتيرول متوفر الآن على PDI ، ولا يحتوي على مركبات الكربون الكلورية فلورية (CFCs) ، وتم إيقاف أجهزة الاستنشاق التي تحتوي على مركبات الكلوروفلوروكربون ألبوتيرول في 31 ديسمبر 2008. مثل الكلوروفلوروكربون ، والبروبيلين البديل ، الهيدروفلورو ألكان (HFA) ، خامل في الجهاز التنفسي البشري ، ولكن على عكس مركبات الكربون الكلورية فلورية لا تساهم في استنفاد طبقة الأوزون الستراتوسفير. أجهزة الاستنشاق الهيدروفلورية معادلة لأجهزة الاستنشاق بمركبات الكربون الكلورية فلورية ويمكن استخدامها مع الفواصل في المرضى الذين يعانون من سوء تقنية الاستنشاق. أنها توفر توسع قصبي مشابه للألبوتيرول في البخاخات إذا تم تنظيم العدد المطلوب من الأنفاس وكانت تقنية الاستنشاق جيدة إلى حد ما.
منبهات بيتا التي تؤخذ عن طريق الفم قصيرة المفعول في شكل أقراص أو سائل غير مرغوب فيها على الرغم من ملاءمتها الظاهرة (خاصة للأطفال الصغار). تصبح سارية المفعول في وقت لاحق ، وهي أضعف ، ومن المرجح أن تسبب آثارًا جانبية أكثر من الأشكال المستنشقة. وبالمثل ، لا يُنصح باستخدام موسعات الشعب الهوائية المضادة للكولين مثل إبراتروبيوم (ولم تتم الموافقة عليها من قبل إدارة الغذاء والدواء) للتخفيف السريع من أعراض الربو. تظهر في وقت لاحق (بعد 20 إلى 30 دقيقة) وتتسبب في توسع قصبي أضعف من موسعات الشعب الهوائية المستنشقة. يجب استخدام موسعات الشعب الهوائية المضادة للكولين فقط في حالات نادرة في المرضى الذين لا يتحملون جميع عوامل β-mimetic ، أو لعلاج نوبة ربو حادة أو نوبات ربو التي تسببها حاصرات بيتا.
هناك طريقة جديدة لعلاج الربو ، لم يتم تبنيها بعد في الولايات المتحدة ، وهي الجمع بين ناهضات B والكورتيكوستيرويدات المستنشقة في نفس القارورة للتحكم في الأعراض حسب الحاجة. أدى استخدام هذا المزيج إلى نتائج أكثر إيجابية في المرضى الذين يعانون من الربو المعتدل ، مقارنة باستخدام ألبوتيرول وحده عند الطلب. وبالمثل ، يتم استخدام ناهض بيتا طويل المفعول سريع المفعول () مع الكورتيكوستيرويد المستنشق في جهاز استنشاق واحد للصيانة والإنقاذ المتزامنين ، ويجب إثبات سلامة هذا النهج في مجموعة سكانية واسعة وغير متجانسة.
السيطرة طويلة المدى.
يتطلب تحقيق السيطرة الجيدة على الربو على المدى الطويل (أعراض الربو النادرة ، ومستويات النشاط غير المقيدة ، ووظيفة الرئة الطبيعية أو شبه الطبيعية ، ونوبات الربو الحادة النادرة) نهجًا متعدد الأوجه: الحد من العوامل البيئية التي يمكن أن تسبب تضيق القصبات والحادة أو التهاب مزمنالجهاز التنفسي؛ مراقبة التغيرات في نشاط المرض ؛ في بعض الحالات ، العلاج المناعي. والعلاج الطبي. يجب التوسع في استخدام أدوية التحكم حتى الوصول إلى السيطرة الجيدة على الربو ، بما في ذلك تقليل عدد نوبات الربو التي تتطلب الكورتيكوستيرويدات الجهازية إلى حد أقصى واحد سنويًا. تشكل الكورتيكوستيرويدات المستنشقة فئة الأدوية الأكثر فعالية في السماح للمرضى بتحقيق مستوى جيد من السيطرة على الربو.
الكورتيكوستيرويدات المستنشقة.
لقد ثبت أن الكورتيكوستيرويدات فعالة في علاج الربو لأنها فعالة في العديد من الأمراض الالتهابية الأخرى بسبب مجموعة متنوعة من الإجراءات المضادة للالتهابات ، بما في ذلك التأثيرات المتعددة على النسخ (لأعلى ولأسفل) للعديد من الجينات. في خزعات الجهاز التنفسي لمرضى الربو الذين عولجوا بالكورتيكوستيرويدات المستنشقة على المدى الطويل ، كانت التشوهات النسيجية النموذجية للربو أقل وضوحًا. تشمل التغييرات انخفاضًا في عدد الخلايا البدينة ، والحمضات ، والخلايا اللمفاوية التائية ، والخلايا المتغصنة في الطبقات المخاطية وتحت المخاطية ؛ الحد من تضخم الخلايا الكأسية وتلف الخلايا الظهارية ؛ انخفاض في الأوعية الدموية.
جنبا إلى جنب مع قمع التهاب مجرى الهواء ، عادة ما ينخفض فرط النشاط القصبي غير النوعي. تشمل النتائج السريرية المفيدة الحد من أعراض الربو ، وزيادة وظائف الرئة ، وتحسين نوعية الحياة الخاصة بالربو ، والحد من نوبات الربو ، بما في ذلك النوبات الشديدة التي تؤدي إلى دخول المستشفى أو الوفاة. جنبًا إلى جنب مع التوقعات المتفائلة ، والأدلة القوية للوقاية ، مع استخدام الكورتيكوستيرويدات المستنشقة على المدى الطويل ، فإن التدهور التدريجي في وظائف الرئة الذي لوحظ في بعض مرضى الربو غير موجود إلى حد كبير. تقوم الستيرويدات المستنشقة بقمع التهاب الربو ولكنها لا تعالجها: في مرحلة استقرار المرض ، تظهر علامات التهاب مجرى الهواء (على سبيل المثال ، أكسيد النيتريك الزفير وحمضات البلغم) ، ويعود فرط استجابة الشعب الهوائية إلى خط الأساس بعد أسبوعين تقريبًا من إنهاء استخدام الكورتيكوستيرويد المستنشق. و
لا يستفيد جميع المرضى بالتساوي من الكورتيكوستيرويدات المستنشقة. على سبيل المثال ، يقل احتمال حصول المدخنين على نفس التأثير المضاد للربو مثل غير المدخنين. من غير المرجح أن يستجيب التهاب مجرى الهواء المحب للعدلات للعلاج بنفس الطريقة التي يستجيب بها التهاب مجرى الهواء الحمضي. قد تؤدي الاختلافات الجينية لدى الأشخاص المصابين بالربو أيضًا إلى مقاومة الكورتيكوستيرويدات.
معظم الكورتيكوستيرويدات المستنشقة المتاحة حاليًا ، بعد الابتلاع والامتصاص الجهازي في الجهاز الهضمي ، تخضع لتثبيط استقلابي أولي واسع النطاق في الكبد قبل الوصول إلى الدورة الدموية الجهازية. بالإضافة إلى ذلك ، نظرًا لحقيقة أنه يتم تخزين أقل من 20٪ من الجرعة الواردة في الجهاز التنفسي ، يمكن امتصاص كمية صغيرة فقط من خلال الغشاء المخاطي للقناة التنفسية. باستخدام التغييرات في وظيفة الغدة النخامية - الغدة النخامية - الكظرية كاختبار ، يمكن رؤية التأثير الجهازي مع الكورتيكوستيرويد المستنشق بجرعات مثل 88 ميكروغرام من fluticozone في اليوم. ومع ذلك ، لم يتم ملاحظة أي تأثيرات جهازية ضارة طويلة الأمد مهمة سريريًا بين البالغين الذين يتناولون جرعات منخفضة إلى معتدلة من هذه الأدوية. عند تناول جرعات أعلى (عادة> 1000 ميكروغرام من البيكلوميثازون أو ما يعادله في اليوم) ، يزداد خطر الإصابة بآفات جلدية وإعتام عدسة العين وزيادة ضغط العين وفقدان العظام المتسارع. الأطفال لديهم تأخر في النمو. من المتوقع أن يكون تأخر النمو حوالي 1 سم في المتوسط في السنة الأولى بعد إعطاء الطفل الكورتيكوستيرويدات المستنشقة ، لكن البيانات المستمدة من الدراسات التي أجريت على الأطفال في سن ما قبل البلوغ وفي سن المدرسة تشير إلى أنه حتى عندما يستمر هؤلاء الأطفال في تلقي الكورتيكوستيرويدات المستنشقة على المدى الطويل ، تحقيق أهدافهم في نهاية المطاف. النمو الطبيعي المتوقع ،.
تشمل الآثار الجانبية البلعومية والحنجرة للكورتيكوستيرويدات المستنشقة تقرح الحنجرة والسعال المستنشق والصوت الضعيف أو الأجش وداء المبيضات. شطف الفم بعد كل استخدام للدواء واستخدام فاصل جزء في المليون هما طريقتان تساعدان في تقليل مخاطر الإصابة بداء المبيضات الفموي. (استخدام مباعدة مع مثبطات مضخة البروتون يقلل أيضًا من كمية الدواء التي يمكن امتصاصها في البلعوم.) يمكن التغلب على السعال عادة عن طريق تغيير الكورتيكوستيرويد أو نظام الاستنشاق. يُعتقد أن خلل النطق ، وهو عرض متقطع بشكل عام ، ناتج عن وذمة الحنجرة وسماكة الغشاء المخاطي ، أو ربما اعتلال عضلي 57. عادة ما يتم حل هذا مع وقف مؤقت للمعالجة أو بعد تغيير في تكوين الهباء الجوي ونمط التسليم (على سبيل المثال ، التحول من جهاز استنشاق المسحوق الجاف إلى جزء في المليون باستخدام المباعد).
عندما تم تقديم الكورتيكوستيرويد المستنشق لأول مرة لعلاج الربو في منتصف السبعينيات ، تم إعطاؤه أربع مرات في اليوم ، وكانت كل نفخة من PDI المباعة في الولايات المتحدة تحتوي على 42 ميكروغرام فقط من الهرمون. منذ ذلك الحين ، أصبحت الكورتيكوستيرويدات الأخرى متاحة ، بما في ذلك الكورتيكوستيرويدات الأكثر فاعلية التي تقدم جرعة أعلى لكل استنشاق ويتم إعطاؤها مرة أو مرتين في اليوم ، مما ساهم في تحسين الفعالية والراحة.)
فاتورة غير مدفوعة. 2.الكورتيكوستيرويدات المستنشقة.
كل من الكورتيكوستيرويدات المستنشقة لها خصائصها الخاصة. بالنسبة للجزء الأكبر ، يعتمد الاختيار على سهولة الإعطاء (مرة إلى مرتين يوميًا) وطريقة التسليم (PMI ، جهاز استنشاق المسحوق الجاف ، أو محلول البخاخات) ، جرعة البدء والمرونة في التحكم في الجرعة ، وتكلفة الدواء ، والآثار الجانبية المصادفة. ومع ذلك ، تم العثور على اختلافات طفيفة فقط في العمل العلاجي.
أثبت استخدام الكورتيكوستيرويدات المستنشقة بجرعات عالية فعاليته في علاج الربو الشديد المزمن. ومع ذلك ، فإن منحنى الجرعة والاستجابة (بناءً على تدفق الزفير) للكورتيكوستيرويدات المستنشقة يكون مسطحًا نسبيًا ، بينما يبدو منحنى امتصاص الجرعة النظامي أكثر خطيًا. نتيجة لذلك ، وُجد أن الاستراتيجيات أكثر قبولًا والتي يمكن من خلالها التحكم في الربو دون استخدام جرعات عالية من الكورتيكوستيرويدات المستنشقة ، وتقليل جرعاتها في المرضى الذين يعانون من الربو الذي يتم التحكم فيه جيدًا (ما يسمى بالعلاج "لتقليص الحجم") يمكن غالبا ما يتم تحقيقه دون التقليل من السيطرة على الربو.
استنشاق ناهضات ب العمل لفترات طويلة.
استبدلت ناهضات بيتا الأدرينالية المستنشقة طويلة المفعول ، سالميتيرول وفورموتيرول (و) ، إلى حد كبير ، موسعات الشعب الهوائية طويلة المفعول ، والفم ، والألبوتيرول البطيء التحرر والثيوفيللين. ناهضات b-Adrenergic طويلة المفعول عبارة عن موسعات قصبية قوية (لها تأثير موسع قصبي مشابه لمنبهات B قصيرة المفعول) ، وتبقى نشطة لأكثر من 12 ساعة ، وبسبب انتقائية الأدرينالية العالية b-2 ، لها عدد قليل من الآثار الجانبية (غالبًا تأثيرات محاكية للودي خفيفة ، مثل الرمع العضلي المتقطع وعدم انتظام دقات القلب). . فهي لا تتفاعل مع الطعام والأدوية الأخرى ، على عكس الثيوفيلين ، مما يجعل من الصعب استخدامها ، كما أن سمية الجرعات الزائدة نادرة للغاية ، على عكس الثيوفيلين.
فاتورة غير مدفوعة. 3.استنشاق ناهضات ب العمل لفترات طويلة.
كما هو الحال مع ناهضات بيتا قصيرة المفعول ، فإن الاستخدام المنتظم لمنبهات بيتا الأدرينالية طويلة المفعول - يتجلى فقط في تسرع قصبي معتدل وتأثير موسع قصبي مع الاحتفاظ لفترة أطول بنشاط هذه الأدوية. في المقابل ، يتناقص التأثير الوقائي القصبي لمنبهات بيتا طويلة المفعول (أي منع تضيق القصبات الهوائية الناتج عن ممارسة الرياضة) بسرعة مع الاستخدام المنتظم ، وهو تأثير دوائي معاكس لم يتم شرحه بالكامل. مع استثناءات نادرة ، لا يتم تثبيط التخفيف السريع للنوبات التي توفرها ناهضات بيتا الأدرينالية قصيرة المفعول بواسطة ناهضات بيتا الأدرينالية طويلة المفعول مع استخدامها المنتظم. الاختلافات في بنية مستقبلات ب الأدرينالية بسبب تعدد الأشكال الجيني ، وهو أمر شائع في السكان الأمريكيين (15-20 ٪) ، قد يقلل من فعالية ناهضات B طويلة المفعول في بعض المرضى.
حقيقة أن ناهضات بيتا الأدرينالية طويلة المفعول يمكن أن توفر تحسنًا في وظائف الرئة قد تدفع الأطباء لاستخدامها كعلاج طويل الأمد دون الإدارة المشتركة للكورتيكوستيرويد المستنشق مع عمل مضاد للالتهابات. ومع ذلك ، فإن هذه الاستراتيجية تؤدي إلى التهاب مجرى الهواء المستمر ونسبة عالية بشكل غير مقبول من نوبات الربو. لا ينبغي استخدام ناهضات بيتا المستنشقة طويلة المفعول بدون علاج مضاد للالتهاب مناسب لعلاج الربو.
كعلاج مساعد أو مركب مع الكورتيكوستيرويدات المستنشقة ، فقد ثبت أن ناهضات بيتا طويلة المفعول فعالة في تقليل أعراض النهار وخاصة الأعراض الليلية ، وتحسين وظائف الرئة ، وتقليل مخاطر النوبات ، وتقليل الجرعة المطلوبة من الكورتيكوستيرويدات المستنشقة. تُظهر مقارنة استخدام الكورتيكوستيرويدات المستنشقة مع ناهضات بيتا طويلة المفعول واستخدام جرعات أعلى من الكورتيكوستيرويدات المستنشقة وحدها أن العلاج المركب يعطي نتائج أفضل (على خلفية جرعة أقل من الكورتيكوستيرويدات). توفر البيانات الدوائية أساسًا نظريًا للتفاعل الإيجابي بين هاتين الفئتين من الأدوية: أظهرت الدراسات المختبرية أن الكورتيكوستيرويدات تعمل على تحسين الإشارات بوساطة مستقبلات ب في الرئة ، وتزيد ناهضات ب من نسخ الجينات تحت تأثير الكورتيكوستيرويدات. العلاج المركب (ناهضات بيتا الأدرينالية طويلة المفعول مع كورتيكوستيرويد في جهاز استنشاق واحد) () يضمن الاستخدام المشترك لعقار مضاد للالتهابات ويحسن الامتثال بسبب راحة أكبر. عيبه الرئيسي هو أن تعديل جرعة الكورتيكوستيرويدات المستنشقة دون تغيير جرعة العوامل المحاكية ب (على سبيل المثال ، زيادة جرعة الكورتيكوستيرويد أثناء نوبة الربو) يتطلب تغيير الجهاز أو الحصول على كورتيكوستيرويد منفصل عن طريق الاستنشاق.
يجب أن تتناقض الفائدة المنقذة للحياة التي عانى منها العديد من المرضى الذين يعانون من الربو المزمن المعتدل إلى الشديد عند استخدام ناهض بيتا الأدرينالي طويل المفعول مع الكورتيكوستيرويدات المستنشقة مع نتائج تجربة Salmeterol متعددة المراكز لأبحاث الربو (SMART) ، والتي وجدت قد تؤدي إضافة محاكيات بيتا الأدرينامية للعمل المطول إلى "العلاج التقليدي" إلى زيادة خطر الإصابة بنوبات الربو القاتلة أو شبه المميتة ، مقارنةً بـ "العلاج التقليدي". لقد ثبت أن الكورتيكوستيرويدات المستنشقة لم تستخدم في غالبية الحالات في SMART ، وبين المرضى الذين يتناولون ناهضات بيتا طويلة المفعول والكورتيكوستيرويدات المستنشقة ، لم يتم الإبلاغ عن أي زيادة في الوفيات المرتبطة بالربو. ومع ذلك ، فإن الآلية التي تسبب بها السالميتيرول في زيادة الوفيات المرتبطة بالربو ، في كل من الأشخاص ذوي البشرة البيضاء والسوداء ، لا تزال غير واضحة ، ومن ثم يظهر التحذير في كل مكان في عبوات العبوة وعلى علب جميع المستحضرات المحتوية على سالميتيرول أو فورموتيرول. بالإضافة إلى ذلك ، أوصت مجموعات الخبراء الوطنية والدولية باستخدام ناهضات بيتا الأدرينالية طويلة المفعول فقط في المرضى الذين لا يحققون الكورتيكوستيرويدات المستنشقة وحدها تحكمًا جيدًا في الربو أو للعلاج الأولي إذا لم يكن من المتوقع أن يعطي نتيجة جيدة. . يجب أن تأخذ الإرشادات المستقبلية في إدارة الربو في الاعتبار الملاحظة الأخيرة التي تفيد بأن ناهضات بيتا الأدرينالية طويلة المفعول مع الكورتيكوستيرويد المستنشق مرة واحدة يوميًا توفر تحكمًا جيدًا في المرضى الذين يعانون من الربو الخفيف المستمر.
تختلف كل من ناهضات بيتا طويلة المفعول في الخصائص ، من الناحيتين العملية والنظرية ، بداية عمل فورموتيرول بعد 5 دقائق ، وهو نفس تأثير ناهضات بيتا قصيرة المفعول ، في حين أن السالميتيرول له بداية أبطأ للعمل (15) - 20 دقيقة). لذلك ، في بعض البلدان بخلاف الولايات المتحدة ، يوصى بمزيج من الفورموتيرول والكورتيكوستيرويد المستنشق في جهاز استنشاق واحد للتخفيف السريع للهجوم وللاستخدام المنتظم للسيطرة على المدى الطويل. Formoterol هو ناهض β- الأدرينالي الكامل ، في حين أن السالميتيرول هو ناهض جزئي (ومناهض جزئي). إن أهمية هذا الاختلاف الدوائي ، خاصة فيما يتعلق بخطر نوبات الربو القاتلة ، أمر مشكوك فيه.
معدلات الليكوترين.
مضادات مستقبلات السيستينيل ليكوترين ، والبرانلوكاست (الأخير ، غير متوفر في الولايات المتحدة) يمنعان عمل الليكوترين C4 ، D4 ، و E4 في النوع الأول من مستقبلات السيستينيل الليكوترين. يحدث توسع القصبات في غضون ساعات قليلة بعد الجرعة الأولى ، ويتجلى أقصى تأثير خلال الأيام القليلة الأولى بعد بدء الاستخدام. ينخفض مستوى الحمضات المنتشرة في الدم أثناء العلاج بمضادات مستقبلات الليكوترين. . ومع ذلك ، عندما تم استخدام وكلاء لالتهاب مجرى الهواء (على سبيل المثال ، عدد الحمضات في البلغم وأكسيد النيتريك الزفير) لتحديد النتائج ، وجد أن تأثير مضادات مستقبلات الليكوترين على التهاب مجرى الهواء مقارنة بالدواء الوهمي متغير ، ،.
فاتورة غير مدفوعة. 4.معدلات الليكوترين.
يمكن تناول مضادات مستقبلات الليكوترين على شكل أقراص مرة واحدة (لمونتيلوكاست) أو مرتين (لزافيرلوكاست) يوميًا. يتوفر مونتيلوكاست على شكل أقراص قابلة للمضغ وحبيبات فموية (للخلط مع الطعام) للأطفال الصغار. استندت التوصية بتناول مونتيلوكاست مرة واحدة يوميًا في المساء إلى توقيت استخدامه في التجارب الأصلية التي قدمتها إدارة الغذاء والدواء في وقت طلب الموافقة على الدواء. ومع ذلك ، لا يوجد دليل يشير إلى فائدة أكبر عند تناوله في المساء أكثر من تناوله في أي وقت آخر من اليوم.
يثبط Zileuton إنتاج cysteinyl leukotrienes (و leukotriene B4 ، وهو كيموكين العدلات القوي) ، لأنه مضاد لـ 5-lipoxygenase. يُعتقد الآن على نطاق واسع أنه يجب تناوله مرتين في اليوم. لم تكن هناك تجارب سريرية تقارن بشكل مباشر بين فعالية zileuton مقابل مضادات مستقبلات leukotriene أو فعالية استخدامها المشترك. يجد بعض الأطباء أن zileuton متفوقًا على مضادات مستقبلات الليكوترين في ثالوث الربو (الربو ، عدم تحمل الأسبرين ، وداء السلائل الأنفية) ، سواء للسيطرة على الربو أو للحد من الزوائد الأنفية.
يسبب Zileuton التهاب الكبد السام القابل للعكس في 2-4 ٪ من الحالات. يجب مراقبة وظائف الكبد شهريًا خلال الأشهر الثلاثة الأولى من العلاج ، كل 3 أشهر حتى نهاية السنة الأولى ، وبشكل دوري بعد ذلك. قد تعكس التقارير عن ظهور متلازمة شيرج ستروس (التهاب الأوعية الدموية الحمضية والورم الحبيبي مضاعفات الربو) في المرضى الذين بدأوا مؤخرًا في تناول مضادات مستقبلات الليكوترين (غالبًا مع انخفاض مصاحب في الكورتيكوستيرويدات عن طريق الفم) ، تفاقم متلازمة شيرج ستروس الموجودة مسبقًا ، إمكانية التسبب بالشىءلا تزال مثيرة للجدل. بشكل عام ، اعتبرت مضادات مستقبلات الليكوترين خالية فعليًا من الآثار الجانبية ، كما تمت الموافقة على استخدام أحدها (مونتيلوكاست) في حالات الربو عند الأطفال دون سن سنة واحدة. تصف تقارير ما بعد التسويق الحديثة العديد من حالات المونتيلوكاست التي تسبب الاكتئاب والميول الانتحارية لدى الأطفال. ولكن لم يتم إثبات أي دليل على ذلك ، وعند مراجعة جميع البيانات المتاحة من التجارب السريرية الخاضعة للتحكم الوهمي ، لم تجد إدارة الغذاء والدواء زيادة في مخاطر الميول الانتحارية أو الانتحار باستخدام أي من معدلات الليكوترين. تتم دراسة إمكانية حدوث تغيرات في المزاج والسلوك تحت تأثير هذه الأدوية.
نظرًا لسلامتها وملاءمتها المتصورة ، استبدلت مضادات مستقبلات الليكوترين إلى حد كبير الكروموجليكات (كرومولين ونيدوكروميل) كأدوية غير كورتيكوستيرويد مفضلة ، خاصة عند الأطفال الصغار ، الذين غالبًا ما يكون علاج الهباء الجوي صعبًا. يتطلب كرومولين أربع جرعات مفردة يوميًا عبر مثبطات مضخة البروتون أو البخاخات ، مما يوفر تحكمًا محدودًا على المدى الطويل في الربو ، وعلى عكس مضادات مستقبلات الليكوترين ، لم تُلاحظ أي فائدة إضافية من استخدامه مع الكورتيكوستيرويدات المستنشقة.
أظهرت الدراسات قصيرة المدى ، مزدوجة التعمية ، التي يتم التحكم فيها عن طريق العلاج الوهمي ، تحسنًا في وظائف الرئة ، وتحسنًا في نوعية الحياة المرتبطة بالربو ، وتقليل نوبات الربو لدى المرضى الذين يتناولون معدلات الليكوترين. . في المستقبل ، قد يكون تحديد بعض السمات الفردية للجينات التي تشفر إنزيمات مسار استقلاب الليكوترين مفيدًا سريريًا في التنبؤ بفعالية العلاج في مريض معين. حاليًا ، غالبًا ما يتم استخدام تجربة علاجية ؛ إذا كان هناك تحسن في الأعراض والبيانات الموضوعية ، فعادة ما يتم ملاحظة ذلك خلال الشهر الأول بعد بدء العلاج.
بشكل عام ، توفر الكورتيكوستيرويدات المستنشقة تحكمًا أفضل في الربو مقارنة بمعدلات الليكوترين. نتيجة لذلك ، يوصى باستخدام الكورتيكوستيرويدات المستنشقة كخيار أول في علاج مرضى الربو المستمر ، بما في ذلك الأطفال من جميع الأعمار. مضادات مستقبلات الليكوترين بديل في علاج الربو الخفيف المستمر. يجب على المرضى من أي عمر والذين لا يحققون سيطرة جيدة على الربو من استخدام معدلات الليكوترين أن يتحولوا إلى الكورتيكوستيرويدات المستنشقة. في المرضى الذين يعانون من الربو الأكثر شدة ، قد تؤدي إضافة مضادات مستقبلات الليكوترين إلى جرعة منخفضة من الكورتيكوستيرويد المستنشق إلى تحسين السيطرة على الربو ، لكن التركيبات العلاجية الأخرى (مثل الكورتيكوستيرويدات المستنشقة بالإضافة إلى ناهضات ب طويلة المفعول) تكون أكثر فعالية.
العلاج بمضادات IgE.
الجسم المضاد أحادي النسيلة المضاد لـ IgE ، أوماليزوماب ، هو أول عامل بيولوجي لتنظيم المناعة متاح لعلاج الربو. إنهم يربطون ذلك الجزء من IgE حيث يكون للمستقبلات (Fc R1) الموجودة على سطح الخلايا البدينة والخلايا القاعدية ألفة عالية. عند إعطائه عن طريق الوريد ، يقلل أوماليزوماب من مستويات IgE المنتشرة بنسبة 95 ٪ ، ويمكن أن تؤدي مستويات IgE المجانية إلى 10 وحدة دولية لكل مليلتر أو أقل ، والهدف هو تثبيط مهم سريريًا لتفاعلات الحساسية في المجاري الهوائية. يؤدي استخدامه أيضًا إلى انخفاض في التعبير عن المستقبلات (Fc R1) على سطح الخلايا البدينة وغيرها من الخلايا المنظمة للمناعة (الخلايا القاعدية ، والخلايا الأحادية ، والخلايا المتغصنة). على عكس العلاج المناعي الناجم عن التحسس ، فإن العلاج باستخدام أوماليزوماب لا يقتصر على التأثير على أي نوع معين من مسببات الحساسية أو مجموعة من مسببات الحساسية.
يتم إعطاء أوماليزوماب تحت الجلد كل أسبوعين أو أربعة أسابيع ، حسب الجرعة. يتم احتساب الجرعة اعتمادًا على وزن المريض ومستوى IgE في الدم. محلي ردود الفعل التحسسية(مثل الشرى) نادرة ، وتفاعلات الحساسية الجهازية (أي الحساسية المفرطة) ممكنة في 1 إلى 2 مريض من كل 1000. تحدث معظم التفاعلات الجهازية ، ولكن ليس كلها ، في غضون ساعتين بعد الجرعات القليلة الأولى. يُطلب من المرضى البقاء تحت الإشراف الطبي لمدة ساعتين بعد كل حقنة من الحقن الثلاث الأولى ولمدة 30 دقيقة بعد كل حقنة لاحقة ولمدة 24 ساعة التالية ، لحمل حاقن ذاتي مملوء مسبقًا يحتوي على الإبينفرين للإعطاء الذاتي إذا ضروري.
يشار إلى أوماليزوماب لعلاج الربو المزمن المعتدل إلى الشديد عند استنشاق الكورتيكوستيرويدات ، ومضادات بيتا طويلة المفعول ، ومعدلات الليكوترين التي لا توفر تحكمًا كافيًا أو لا يمكن استخدامها بسبب الآثار الجانبية التي لا تطاق. حاليًا ، يقتصر نطاق الجرعات المعتمد لأوماليزوماب على الاستخدام في المرضى الذين تتراوح مستويات IgE في الدم بين 30 و 700 وحدة دولية لكل مليلتر ؛ يعد التحسس المسجل لمسببات الحساسية الهوائية المستمرة (مثل الغبار ووبر الحيوانات والعفن والصراصير) معيار اختيار إضافي.
تمت الموافقة على Omalizumab للاستخدام في البالغين والأطفال الذين تزيد أعمارهم عن 12 عامًا. بالنسبة للمرضى في هذه الفئة العمرية ، لا يبدو أن الدواء يغير المرض ، بمعنى أنه لا يمنع التغيرات طويلة المدى في وظائف الرئة ولا يؤدي إلى هدوء المرض (مما يعني التعليق دون تكرار أعراض الربو ). وجد أن العلاج باستخدام أوماليزوماب يقلل من تكرار نوبات الربو ، حتى بين المرضى الذين يتناولون بالفعل العديد من الأدوية الأخرى. في المرضى الذين يتناولون الكورتيكوستيرويد المستنشق وحده ، فإن إضافة أوماليزوماب ، مقارنة مع الدواء الوهمي ، سمح بتخفيض كبير في جرعة الكورتيكوستيرويد ، مع الحفاظ أو بعض التحسن في وظائف الرئة وتقليل الحاجة إلى موسع الشعب الهوائية الإنقاذي.
واحدة من أكبر عيوب الاستخدام الأوسع لأوماليزوماب هي التكلفة ، ما يقرب من 10000 دولار إلى 30 ألف دولار سنويًا ، مقابل عقار واحد فقط. قد تكون الواسمات الدوائية التي تتنبأ بالآثار المفيدة لدواء ما مرغوبة للغاية نظرًا للتكلفة العالية لتجربة علاجية تستمر من 4 إلى 6 أشهر. تشير الملاحظات حتى الآن إلى أن البيانات السريرية التقليدية في الأساس لا يمكن أن تتنبأ بشكل موثوق بأي المرضى سيستجيبون للعلاج بمضادات IgE.
استنتاج.
إذا الربو القصبييتجلى بشكل غير متكرر ، على المدى القصير و أعراض خفيفة، يعتبر الاستخدام العرضي لموسع قصبي سريع المفعول لتخفيف تشنج العضلات الملساء في مجرى الهواء طريقة مقبولة. ومع ذلك ، عندما تصبح الأعراض أكثر تكرارا وشدة ، ينصب التركيز على منع الأعراض (ونوبات الربو). الكورتيكوستيرويدات المستنشقة ، التي تُستخدم مرة أو مرتين يوميًا ، تُعطى لقمع التهاب مجرى الهواء وتقليل تواتر نوبات تضيق الشعب الهوائية وخطر الإصابة بنوبات الربو. الكورتيكوستيرويدات المستنشقة بجرعات منخفضة إلى معتدلة آمنة للاستخدام على المدى الطويل ، حتى عند الأطفال الصغار. بديل للكورتيكوستيرويدات للربو الخفيف هو مضادات مستقبلات الليكوترين ، والتي تهدف إلى منع الوسيط الالتهابي الخاص بالربو. يشار إلى لقاحات الأنفلونزا وربما المكورات الرئوية في المرضى الذين يخضعون لعلاج منتظم مضاد للربو. و
الصورة 1.نهج تدريجي لعلاج الربو.
تم تصميم هذا النهج التدريجي المبسط لعلاج الربو حول الدور المركزي للكورتيكوستيرويدات المستنشقة. لكل خطوة من الخطوات المتداخلة ، يمكن تعديل جرعة الكورتيكوستيرويد المستنشق إلى ما هو مطلوب لتحقيق سيطرة جيدة على الربو مع تقليل المخاطر طويلة المدى المرتبطة بالجرعات العالية. يرمز LABA إلى ناهض b طويل المفعول ، و LTM لتقف على معدل الليكوترين ، و LTRA تعني مضادات مستقبلات الليكوترين ، و SABA تعني ناهض b قصير المفعول.
عندما تستمر الأعراض على الرغم من العلاج والامتثال وتقنية الاستنشاق الجيدة ، فقد ثبت أن استخدام ناهضات بيتا طويلة المفعول مع الكورتيكوستيرويدات المستنشقة هو الخطوة التالية الأكثر فاعلية لأنها تتناول كلا جانبي انقباض مجرى الهواء للربو: تضيق القصبات والتهاب مجرى الهواء . هناك خيار جديد لمرضى الربو التحسسي المقاوم للعلاج وهو العلاج بالأجسام المضادة أحادية النسيلة المضادة للغلوبولين المناعي E.
يمكن التحكم في الربو غالبًا عن طريق زيادة جرعة الكورتيكوستيرويدات المستنشقة. ومع ذلك ، في الجرعات العالية والتعرض طويل الأمد ، تزداد المخاطر المحتملة للآثار الجانبية. وبالتالي ، بمجرد تحقيق السيطرة على الربو لمدة 3 إلى 6 أشهر ، يجب بذل الجهود لتقليل جرعة الكورتيكوستيرويدات المستنشقة إلى متوسطة أو منخفضة. قد يؤدي استخدام ناهضات بيتا طويلة المفعول ومعدلات الليكوترين والعلاج بمضادات IgE إلى تسهيل تقليل جرعة الكورتيكوستيرويدات المستنشقة مع التحكم في الربو بشكل كافٍ.
مراجع
- حالة الربو في أمريكا: مسح الربو في أمريكا. (تم الوصول إليه في 9 فبراير 2009).
- تقرير لجنة الخبراء 3: إرشادات لتشخيص وإدارة الربو. Bethesda، MD: National Heart، Lung، and Blood Institute، August 2007. (NIH المنشور رقم 07-4051.) (تم الوصول إليه في 9 فبراير 2009)
- ويلسون دي إتش ، آدامز آر جي ، تاكر جي ، أبليتون إس ، تايلور إيه دبليو ، روفين ري. الاتجاهات في انتشار الربو والتغيرات السكانية في جنوب أستراليا ، 1990-2003. ميد J أوست 200 ؛ 184: 226-229.
- بيرس إن ، آيت خالد إن ، بيسلي آر ، وآخرون. الاتجاهات العالمية في انتشار أعراض الربو: المرحلة الثالثة من الدراسة الدولية للربو والحساسية في الطفولة (ISAAC). ثوراكس 200 ؛ 62: 758-766.
- بيسلي ر. تقرير العبء العالمي للربو. في: المبادرة العالمية للربو (جينا). 2004. (تم الوصول إليه في 9 فبراير 2009).
- وحدة الأوبئة والإحصاء. الاتجاهات في معدلات الإصابة بالربو والوفيات. نيويورك: American Lung Association، August 2007. (تمت الزيارة في 9 فبراير 2009)
- شور S.A. العضلات الملساء في مجرى الهواء في الربو - ليس فقط أكثر من نفس الشيء. إن إنجل J ميد 200 ؛ 351: 531-532.
- جونسون بي آر ، روث إم ، تام إم ، إت آل. يزداد تكاثر خلايا العضلات الملساء في مجرى الهواء في حالات الربو. آم J Respir Crit Care Med 200 ؛ 164: 474-477.
- عزاوي م ، برادلي ب ، جيفري بك ، وآخرون. تحديد الخلايا الليمفاوية التائية النشطة والحمضات في خزعات الشعب الهوائية في الربو التأتبي المستقر. آم ريف ريسير ديس 199 ؛ 142: 1407-1413.
- برايتلينج سي ، برادينج بي ، سيمون إيه إف ، هولجيت إس تي ، وردلو إيه جيه ، بافورد آي دي. ارتشاح الخلايا البدينة للعضلات الملساء في مجرى الهواء في الربو. إن إنجل J ميد 200 ؛ 346: 1699-1705.
- إلياس جا ، تشو زد ، تشوب جي ، هوميروس آر جيه. إعادة تشكيل مجرى الهواء في الربو. J كلين إنفست 199 ؛ 104: 1001-1006.
- James AL، Wenzel S. الأهمية السريرية لإعادة تشكيل مجرى الهواء في أمراض مجرى الهواء. يور ريسبير J 200 ؛ 30: 134-155.
- استراتيجية عالمية لإدارة الربو والوقاية منه. المبادرة العالمية للربو (جينا) ، 2007. (تم الوصول إليه في 9 فبراير 2009).
- نيلسون إتش. موسعات الشعب الهوائية الأدرينالية. إن إنجل J ميد 199 ؛ 333: 499-506.
- ليبوورث بج ، ستروثرز ميلادي ، ماكديفيت دي جي. Tachyphylaxis إلى استجابات جهازية ولكن ليس لاستجابات مجرى الهواء أثناء استمرار العلاج بجرعات عالية من السالبوتامول المستنشق في مرضى الربو. آم ريف ريسبير ديس 198 ؛ 140: 586-592.
- ريبشير إل إتش ، أندرسون جا ، بوش آر كيه ، إت آل. تقييم سرعة ضربات القلب بعد العلاج المستمر للربو باستنشاق الهباء الجوي ألبوتيرول. الصدر 1984 ؛ 85: 34-38.
- Drazen JM ، إسرائيل E ، Boushey HA ، وآخرون. مقارنة بين الاستخدام المجدول بانتظام مع استخدام ألبوتيرول حسب الحاجة في الربو الخفيف. إن إنجل J ميد 199 ؛ 335: 841-847.
- إسرائيل إي ، درازين جم ، ليجيت سب ، إت آل. تأثير تعدد الأشكال لمستقبلات بيتا (2) الأدرينالية على الاستجابة للاستخدام المنتظم للألبوتيرول في الربو. آم J Respir Crit Care Med 200 ؛ 162: 75-80.
- إسرائيل إي ، شينشيلي في إم ، فورد جي جي ، إت آل. استخدام علاج الألبوتيرول المجدول بانتظام في الربو: تجربة متقاطعة من النمط الجيني ، والعشوائية ، والغفل. لانسيت 2004 ؛ 364: 1505-1512.
- ماكاي م ، دايسون أج. ما مدى أهمية تسلسل إعطاء بيكلوميثازون ديبروبيونات وسالبوتامول المستنشق في الربو؟ بر J ديس تشست 198 ؛ 75: 273-276.
- Lawford P، McKenzie D. تقنية البخاخ المضغوط المضغوط: ما مدى أهمية الاستنشاق من الحجم المتبقي ومعدل تدفق الشهيق والفاصل الزمني بين النفث؟ بر J ديس تشيست 198 ؛ 77: 276-281.
- سالبيتر SR ، أورميستون TM ، سالبيتر إي. حاصرات بيتا الانتقائية للقلب في المرضى الذين يعانون من أمراض مجرى الهواء التفاعلي: التحليل التلوي. آن انترن ميد 200 ؛ 137: 715-725.
- Doshan HD، Rosenthal RR، Brown R، Slutsky A، Applin WJ، Caruso FS. Celiprolol و Atenolol و Propranolol: مقارنة الآثار الرئوية لدى مرضى الربو. J كارديوفاسك فارماكول 1986 ؛ 8: سوبل 4: S105-S108.
- هندرسون دبليو آر جونيور ، بانيرجي إي آر ، تشي إي واي. التأثيرات التفاضلية لمضادات (S) - و (R) من ألبوتيرول في نموذج ربو الفئران. J أليرجي كلين إمونول 200 ؛ 116: 332-340.
- Berger WE ، Milgrom H ، Skoner DP ، إت آل. تقييم جهاز الاستنشاق بالجرعات المقننة من ليفالبوتيرول في مرضى الأطفال المصابين بالربو: تجربة مزدوجة التعمية ، عشوائية ، وهمي ، وتجربة ذات شواهد نشطة. فتح كور ميد ريس 200 ؛ 22: 1217-1226.
- Hendeles L ، Colice GL ، Meyer RJ. سحب أجهزة الاستنشاق من ألبوتيرول المحتوية على الوقود الدافع الذي يحتوي على مركبات الكربون الكلورية فلورية. إن إنجل J ميد 200 ؛ 356: 1344-1351.
- Ramsdell JW، Colice GL، Ekholm BP، Klinger NM. دراسة الاستجابة للجرعة التراكمية التي تقارن HFA-134a كبريتات ألبوتيرول وألبوتيرول CFC التقليدي في مرضى الربو. آن أليرجي ربو إمونول 199 ؛ 81: 593-599.
- نيومان إس بي. أجهزة المباعدة لأجهزة الاستنشاق بالجرعات المقننة. كلين فارماكوكينيت 200 ؛ 43: 349-360.
- كاتس سي جيه ، كريلي جا ، رو بي إتش. غرف التثبيت (الفواصل) مقابل البخاخات لعلاج ناهضات بيتا للربو الحاد. كوكرين داتاباس سيست ريف 200 ؛ 2: CD000052-CD000052.
- ناثان ر. العلاج بناهض بيتا 2: عن طريق الفم مقابل الاستنشاق. J الربو 199 ؛ 29: 49-54.
- Rebuck AS ، Chapman KR ، عبود R ، وآخرون. مضادات الكولين والعلاج الودي للربو ومرض انسداد الشعب الهوائية المزمن في غرفة الطوارئ. آم J ميد 198 ؛ 82: 59-64.
- رودريجو جي جي ، كاسترو رودريغيز جا. مضادات الكولين في علاج الأطفال والبالغين المصابين بالربو الحاد: مراجعة منهجية مع التحليل التلوي. ثوراكس 200 ؛ 60: 740-746.
- Papi A و Canonica GW و Maestrelli P et al. الإنقاذ من استخدام البيكلوميثازون والألبوتيرول في جهاز الاستنشاق الفردي للربو الخفيف. إن إنجل J ميد 200 ؛ 356: 2040-2052.
- O "Byrne PM، Bisgaard H، Godard PP، et al. العلاج المركب بوديزونيد / فورموتيرول كدواء مداومة ومزيل للربو. Am J Respir Crit Care Med 2005 ؛ 171: 129-136.
- ربيع KF، Atienza T، Magyar P، Larsson P، Jorup C، Lalloo UG. تأثير بوديزونيد بالاشتراك مع فورموتيرول للعلاج المخفف في تفاقم الربو: دراسة عشوائية مزدوجة التعمية. لانسيت 200 ؛ 368: 744-753.
- بارنز PJ. كيف تتحكم الكورتيكوستيرويدات في الالتهاب: محاضرة جائزة كوينتايلز 2005. Br J Pharmacol 2006 ؛ 148: 245-254.
- van der Velden VH. الجلوكوكورتيكويدات: آليات العمل والقدرة المضادة للالتهابات في الربو. وسطاء إينالام 1998 ؛ 7: 229-237.
- Chanez P، Bourdin A، Vachier I، Godard P، Bousquet J، Vignola AM. آثار الكورتيكوستيرويدات المستنشقة على أمراض الربو ومرض الانسداد الرئوي المزمن. بروك آم ثوراك سوك 200 ؛ 1: 184-190.
- Lundgren R ، Söderberg M ، Hörstedt P ، Stenling R. دراسات مورفولوجية لخزعات الغشاء المخاطي من الشعب الهوائية من مرضى الربو قبل وبعد عشر سنوات من العلاج بالستيرويدات المستنشقة. يور ريسبير J 198 ؛ 1: 883-889.
- Feltis BN، Wignarajah D، Reid DW، Ward C، Harding R، Walters EH. آثار استنشاق فلوتيكاسون على تكوين الأوعية الدموية وعامل نمو بطانة الأوعية الدموية في الربو. ثوراكس 200 ؛ 62: 314-319.
- هاهتيلا تي ، يارفينن إم ، كافا تي وآخرون. مقارنة بين ناهض ب 2 ، تيربوتالين ، مع كورتيكوستيرويد مستنشق ، بوديزونيد ، في الربو المكتشف حديثًا. إن إنجل J ميد 199 ؛ 325: 388-392.
- Donahue JG، Weiss ST، Livingston JM، Goetsch MA، Greineder DK، Platt R. المنشطات المستنشقة وخطر الاستشفاء من الربو. جاما 1997 ؛ 277: 887-891.
- Suissa S، Ernst P، Benayoun S، Baltzan M، Cai B. جرعة منخفضة من الكورتيكوستيرويدات المستنشقة والوقاية من الوفاة بسبب الربو. إن إنجل J ميد 200 ؛ 343: 332-336.
- O "Byrne PM، Pedersen S، Lamm CJ، Tan WC، Busse WW. التفاقم الشديد وتدهور وظائف الرئة في الربو. Am J Respir Crit Care Med 2009 ؛ 179: 19-24.
- مجموعة أبحاث برنامج إدارة الربو عند الأطفال. التأثيرات طويلة المدى لبوديزونيد أو نيدوكروميل عند الأطفال المصابين بالربو. إن إنجل J ميد 200 ؛ 343: 1054-1063.
- Sovijärvi AR ، Haahtela T ، Ekroos HJ ، وآخرون. انخفاض مستمر في فرط استجابة الشعب الهوائية مع بروبيونات فلوتيكاسون المستنشق في غضون ثلاثة أيام في الربو الخفيف: دورة زمنية بعد بدء العلاج ووقفه. ثوراكس 200 ؛ 58: 500-504.
- Lazarus SC ، Boushey HA ، Fahy JV ، et al. العلاج الأحادي ناهض بيتا 2 طويل المفعول مقابل العلاج المستمر بالكورتيكوستيرويدات المستنشقة في المرضى الذين يعانون من الربو المستمر: تجربة معشاة ذات شواهد. جاما 200 ؛ 285: 2583-2593.
- لازاروس إس سي ، تشينشيلي في إم ، رولينجز نيوجيرسي ، إت آل. يؤثر التدخين على الاستجابة للكورتيكوستيرويدات المستنشقة أو مضادات مستقبلات الليكوترين في الربو. آم J Respir Crit Care Med 200 ؛ 175: 783-790.
- Tantisira KG، Lake S، Silverman ES، et al. علم الوراثة الدوائية للكورتيكوستيرويد: ارتباط المتغيرات التسلسلية في CRHR1 بتحسين وظائف الرئة في مرضى الربو الذين يعالجون بالكورتيكوستيرويدات المستنشقة. هوم مول جينيت 200 ؛ 13: 1353-1359.
- بارنز PJ. السكرية المستنشقة للربو. إن إنجل J ميد 199 ؛ 332: 868-875.
- Szefler SJ ، و Martin RJ ، و King TS ، وآخرون. تباين كبير في الاستجابة للكورتيكوستيرويدات المستنشقة للربو المستمر. J أليرجي كلين إمونول 200 ؛ 109: 410-418.
- كومينغ آر جي ، ميتشل بي ، ليدر ريال. استخدام الكورتيكوستيرويدات المستنشقة ومخاطر إعتام عدسة العين. إن إنجل J ميد 199 ؛ 337: 8-14.
- Garbe E ، LeLorier J ، Boivin JF ، Suissa S. المستنشقة والقشرانيات السكرية الأنفية وخطر ارتفاع ضغط الدم في العين أو الزرق مفتوح الزاوية. جاما 1997 ؛ 277: 722-727.
- إسرائيل إي ، بانيرجي تي آر ، فيتزموريس جي إم ، كوتلوف تي في ، لاهايف ك ، ليبوف إم إس. آثار السكرية المستنشقة على كثافة العظام لدى النساء قبل انقطاع الطمث. إن إنجل J ميد 200 ؛ 345: 941-947.
- شارك PJ ، بيرجمان دا. تأثير المنشطات المستنشقة على النمو الخطي للأطفال المصابين بالربو: التحليل التلوي. طب الأطفال 2000 ؛ 106: e8-e8.
- Agertoft L، Pedersen S. تأثير العلاج طويل الأمد باستخدام بوديزونيد المستنشق على ارتفاع البالغين عند الأطفال المصابين بالربو. إن إنجل J ميد 200 ؛ 343: 1064-1069.
- ديلجوديو جم. التهاب الحنجرة الناجم عن أجهزة الاستنشاق بالستيرويد: بحة الصوت الناتجة عن العلاج بالفلوتيكاسون المستنشق. قوس Otolaryngol Head Neck Surg 2002 ؛ 128: 677-681.
- بوليه إل بي ، بيتمان إد ، فوفيس آر ، مولر تي ، وولف إس ، إنجلشتاتر آر دراسة عشوائية تقارن سيكليسونيد وبروبيونات فلوتيكاسون في المرضى الذين يعانون من الربو المستمر المعتدل. ريسبير ميد 200 ؛ 101: 1677-1686.
- Skoner DP ، Maspero J ، Banerji D ، مجموعة دراسة نمو الأطفال Ciclesonide. تقييم السلامة على المدى الطويل لاستنشاق السيكلسونيد على النمو عند الأطفال المصابين بالربو. طب الأطفال عام 2008 ؛ 121: e1-e14.
- Hodges IG ، Netherway TA. بروبيونات فلوتيكاسون مرة واحدة يوميًا فعالة مثل العلاج مرتين يوميًا في حالة ربو الطفولة المستقر الخفيف إلى المتوسط. كلين دروغ إنستيج 200 ؛ 25: 13-22.
- Jónasson G ، Carlsen K-H ، Jonasson C ، Mowinckel P. جرعة منخفضة من بوديزونيد المستنشق مرة أو مرتين يوميًا لمدة 27 شهرًا عند الأطفال المصابين بالربو الخفيف. الحساسية 2000 ؛ 55: 740-748.
- بارنز نورث كارولاينا. خصائص الكورتيكوستيرويدات المستنشقة: أوجه التشابه والاختلاف. بريم كير ريسبير J 200 ؛ 16: 149-154.
- Derendorf H، Nave R، Drollmann A، Cerasoli F، Wurst W. صلة الحرائك الدوائية والديناميكيات الدوائية للكورتيكوستيرويدات المستنشقة بالربو. يور ريسبير J 200 ؛ 28: 1042-1050.
- Adams N ، Bestall J ، Jones PW. بوديزونيد بجرعات مختلفة للربو المزمن. كوكرين داتاباس سيست ريف 200 ؛ 4: CD003271-CD003271.
- Lemanske RF Jr ، و Sorkness CA ، و Mauger EA ، وآخرون. تقليل الكورتيكوستيرويد المستنشق والقضاء عليه في المرضى الذين يعانون من الربو المستمر الذين يتلقون السالميتيرول: تجربة معشاة ذات شواهد. جاما 200 ؛ 285: 2594-2603.
- بيرلمان دي إس ، تشيرفينسكي بي ، لافورس سي إت آل. مقارنة بين السالميتيرول والألبوتيرول في علاج الربو الخفيف إلى المتوسط. إن إنجل جي ميد 199 ؛ 327: 1420-1425.
- Simons FE، Gerstner TV، Cheang MS. التسامح مع التأثير الوقائي القصبي للسالميتيرول لدى المراهقين المصابين بالربو الناجم عن ممارسة الرياضة باستخدام العلاج المتزامن للجلوكوكورتيكويد المستنشق. طب الأطفال 1997 ؛ 99: 655-659.
- نيلسون جا ، شتراوس إل ، سكورونسكي إم ، سيوفو آر ، نوفاك آر ، مكفادين إيه آر جونيور. تأثير العلاج طويل الأمد بالسالميتيرول على الربو الناجم عن ممارسة الرياضة. إن إنجل J ميد 199 ؛ 339: 141-146.
- واينبرغر م ، أبو حسن م. الربو الذي يهدد الحياة أثناء العلاج بالسالميتيرول. إن إنجل J ميد 200 ؛ 355: 852-853.
- سميث إت ، بافورد آي دي ، وونغ سي إس ، ويسنيوسكي إيه إف ، ويليامز جي ، تاترسفيلد إيه إي. تفاعل وتعادل جرعة السالبوتامول والسالميتيرول في مرضى الربو. BMJ 1993 ؛ 306: 543-545.
- Wechsler ME ، و Lehman E ، و Lazarus SC ، وآخرون. ب- تعدد أشكال مستقبلات الأدرينالية والاستجابة للسالميتيرول. آم J Respir Crit Care Med 200 ؛ 173: 519-526.
- جيبسون بغ ، باول ح ، دوشارم إف إم. التأثيرات التفاضلية لصيانة ناهض بيتا طويل المفعول والكورتيكوستيرويد المستنشق على السيطرة على الربو وتفاقم الربو. J أليرجي كلين إمونول 200 ؛ 119: 344-350.
- Woolcock A، Lundback B، Ringdal N، Jacques LA. مقارنة بين إضافة السالميتيرول إلى الستيرويدات المستنشقة مع مضاعفة جرعة الستيرويدات المستنشقة. آم J Respir Crit Care Med 199 ؛ 153: 1481-1488.
- باولس را ، لوفدال سي جي ، بوستما دي إس ، إت آل. تأثير استنشاق فورموتيرول وبوديسونيد على تفاقم الربو. إن إنجل J ميد 199 ؛ 337: 1405-1411.
- Giembycz MA و Kaur M و Leigh R و Newton R. بر J فارماكول 200 ؛ 153: 1090-1104.
- Nelson HS، Weiss ST، Bleecker ER، Yancey SW، Dorinsky PM، SMART Study Group. تجربة أبحاث Salmeterol Multicenter Asthma: مقارنة بين العلاج الدوائي المعتاد للربو أو العلاج الدوائي المعتاد بالإضافة إلى سالميتيرول. الصدر 2006 ؛ 129: 15-26.
- نيلسون إتش. هل هناك مشكلة في استنشاق ناهضات بيتا الأدرينالية طويلة المفعول؟ J أليرجي كلين إمونول 200 ؛ 117: 3-16.
- بيتمان إي ، نيلسون إتش ، بوسكيت جي ، إت آل. التحليل التلوي: آثار إضافة السالميتيرول إلى الكورتيكوستيرويدات المستنشقة على الأحداث الخطيرة المرتبطة بالربو. آن انترن ميد 200 ؛ 149: 33-42.
- مراكز البحوث السريرية للربو التابعة لجمعية الرئة الأمريكية. مقارنة عشوائية لاستراتيجيات الحد من العلاج في الربو الخفيف المستمر. إن إنجل J ميد 200 ؛ 356: 2027-2039.
- Lötvall J. أوجه التشابه والاختلاف الدوائية بين ناهضات بيتا 2. Respir Med 2001 ؛ 95: ملحق B: S7-S11.
- Drazen JM ، Israel E ، O "Byrne PM. علاج الربو بالأدوية التي تعدل مسار الليكوترين. N Engl J Med 1999 ؛ 340: 197-206.
- Reiss TF، Chervinsky P، Dockhorn RJ، Shingo S، Seidenberg B، Edwards TB. مونتيلوكاست ، مضاد لمستقبلات الليكوترين مرة واحدة يوميًا ، في علاج الربو المزمن: تجربة عشوائية مزدوجة التعمية متعددة المراكز. أرش إنترن ميد 1998 ؛ 158: 1213-1220.
- كنور ب ، ماتز ج ، بيرنشتاين جا ، إت آل. مونتيلوكاست لعلاج الربو المزمن لدى الأطفال الذين تتراوح أعمارهم بين 6 و 14 عامًا: تجربة عشوائية مزدوجة التعمية. جاما 1998 ؛ 279: 1181-1186.
- بيزيتشيني إي ، ليف جا ، ريس تي إف ، إت آل. يقلل مونتيلوكاست من التهاب مجرى الهواء اليوزيني في الربو: تجربة عشوائية محكومة. يور ريسبير J 1999 ؛ 14: 12-18.
مؤشرات لاستخدام GCS المستنشق هي:
■ الربو القصبي. مرض الانسداد الرئوي المزمن المعتدل والشديد (مع استجابة مؤكدة بالعلاج التنفسي).
الربو القصبي المنشطات المستنشقة فعالة في مرضى الربو القصبي في أي عمر وشدة. لها التأثيرات العلاجية التالية: ■ تقليل شدة الأعراض السريرية للمرض (تواتر نوبات الربو ، الحاجة إلى ناهضات بيتا 2 قصيرة المفعول ، إلخ) ؛ ■ تحسين نوعية حياة المرضى. ■ تحسين انفتاح الشعب الهوائية وتقليل فرط نشاط الشعب الهوائية تجاه مسببات الحساسية (رد فعل الربو المبكر والمتأخر) والمنبهات غير النوعية (التمارين ، الهواء البارد ، الملوثات ، الهيستامين ، الميثاكولين ، الأدينوزين ، البراديكينين) ؛ ■ منع تفاقم الربو وتقليل تواتر دخول المرضى إلى المستشفى ؛ ■ تقليل فتك الأذن. ■ منع تطور تغييرات لا رجعة فيها (إعادة تشكيل) في الجهاز التنفسي.
توصف الجلوكوكورتيكويدات المستنشقة للمرضى المصابين بالربو القصبي المعتدل والشديد. فعالية علاجهم أعلى ، يتم وصفهم في وقت مبكر. ضرورة استخدام هذه الأدوية في المرضى الذين يعانون من الربو الخفيف المستمر أمر قابل للنقاش. توصي وثائق الإجماع الدولي باستخدام جرعات منخفضة من الجلوكورتيكويدات المستنشقة أو الكرومونات أو مضادات اللوكوترين في هؤلاء المرضى. ميزة العقاقير غير الستيرويدية هي الحد الأدنى من عدد الآثار الجانبية. على ما يبدو ، توصف الجلوكوكورتيكويدات المستنشقة للمرضى الذين يعانون من الربو الخفيف مع فعالية غير كافية للأدوية الأخرى ذات النشاط المضاد للالتهابات. عند استخدام الجلوكوكورتيكويدات المستنشقة ، يجب اتباع القواعد التالية: ابدأ العلاج بهذه الأدوية بالجرعة القصوى (اعتمادًا على شدة الربو) مع انخفاضها التدريجي اللاحق إلى الحد الأدنى المطلوب. على الرغم من الديناميكيات الإيجابية السريعة للأعراض السريرية ، فإن التحسن في سالكية الشعب الهوائية وفرط نشاط الشعب الهوائية يحدث بشكل أبطأ. عادة ، لتحقيق تأثير دائم للعلاج ، يلزم ما لا يقل عن 3 أشهر ، وبعد ذلك يمكن تقليل جرعة الدواء بنسبة 25 ٪. ■ يجب أن يكون العلاج بالستيرويدات المستنشقة طويل الأمد (3 أشهر على الأقل) ومنتظم. ■ يعتبر الجمع بين ناهضات مستقبلات البيتا 2 الأدرينالية طويلة المفعول أو الأدوية المضادة للوكوترين أو أدوية الثيوفيلين طويلة المفعول مع الستيرويدات المستنشقة أكثر فاعلية من زيادة جرعة الأخير. يتيح لك استخدام هذا العلاج تقليل جرعة القشرانيات السكرية الموضعية . في السنوات الأخيرة ، تم إدخال مجموعات ثابتة من الأدوية في الممارسة السريرية: FP / salmeterol ، BUD / Formoterol ، والتي تستخدم للربو القصبي المعتدل والشديد ■ يمكن أن يقلل استخدام المنشطات المستنشقة من جرعة أقراص الجلوكوكورتيكويد. أن 400-600 ميكروغرام / يوم BDP تعادل 5-10 ملغ بريدنيزولون.يجب أن نتذكر أن التأثير السريري يتجلى بوضوح في اليوم 7-10 من استخدام الجلوكورتيكويدات المستنشقة مع استخدامها في وقت واحد مع مستحضرات الأقراص ، جرعة الأخير يمكن أن تبدأ في الانخفاض في موعد لا يتجاوز هذه الفترة مع مسار ثابت من الربو القصبي ، يتم استخدام الجلوكوكورتيكويدات المستنشقة مرتين في اليوم. يمكن استخدام Esonide في المرضى الذين يعانون من الربو القصبي الخفيف إلى المتوسط في مرحلة الهدأة مرة واحدة. مع التفاقم ، يتم زيادة وتيرة الإعطاء إلى 2-4 مرات في اليوم. تتيح لك هذه التقنية تحقيق امتثال أعلى. ■ يمكن استخدام جرعات عالية من السكرية المستنشقة بدلاً من الستيرويدات الجهازية لعلاج تفاقم الربو والوقاية منه.
انسداد رئوي مزمن
لا تؤثر الستيرويدات المستنشقة على الانخفاض التدريجي في سالكية الشعب الهوائية لدى مرضى الانسداد الرئوي المزمن. يمكن للجرعات العالية من هذه الأدوية تحسين نوعية حياة المرضى وتقليل وتيرة تفاقم مرض الانسداد الرئوي المزمن المعتدل والشديد. أسباب المقاومة النسبية للستيرويد لالتهاب مجرى الهواء في مرض الانسداد الرئوي المزمن هي موضوع البحث العلمي. من الممكن أن يكون ذلك بسبب حقيقة أن الجلوكوكورتيكويدات تزيد من عمر العدلات عن طريق تثبيط موت الخلايا المبرمج. الآليات الجزيئية الكامنة وراء مقاومة الجلوكوكورتيكويد ليست مفهومة جيدًا. في السنوات الأخيرة ، كانت هناك تقارير عن انخفاض في نشاط هيستون ديستيلاز ، وهو هدف لعمل المنشطات ، تحت تأثير التدخين والجذور الحرة. قد يقلل هذا من التأثير المثبط للقشرانيات السكرية على نسخ الجينات "الالتهابية". في الآونة الأخيرة ، تم الحصول على بيانات جديدة حول فعالية الأدوية المركبة (سالميتيرول + FPiformoterol + BUD) في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن المعتدل والشديد. لقد ثبت أن تناولهم على المدى الطويل (خلال عام واحد) يحسن سالكية الشعب الهوائية ، ويقلل من شدة الأعراض ، والحاجة إلى موسعات الشعب الهوائية ، وتكرار النوبات المعتدلة والشديدة ، وكذلك يحسن نوعية حياة المرضى مقارنة بالعلاج الأحادي. مع الجلوكوكورتيكويدات المستنشقة (مقلدات بيتا 2 الأدرينومية طويلة المفعول والعلاج الوهمي.
الآثار الجانبية للجلوكوكورتيكويدات المستنشقة
داء المبيضات الفموي البلعومي(في كثير من الأحيان - داء المبيضات في المريء)
وفقًا لمؤلفين مختلفين ، فإنه يحدث في 5-25٪ من المرضى. يتجلى من خلال إحساس حارق في الفم وطفح جلدي أبيض على الأغشية المخاطية. لقد ثبت أن تطوره يتناسب طرديًا مع جرعة وتكرار تناول الجلوكوكورتيكويدات المستنشقة.
الوقاية من داء المبيضات:
■ المضمضة بالفم بعد كل استنشاق.
■ استخدام بخاخات مبيدات الجرعات المقننة أو أجهزة الاستنشاق بالمسحوق ؛
■ استخدام الستيرويدات المستنشقة بجرعات أصغر وبتواتر أقل للإعطاء (في مرحلة مغفرة الربو القصبي).
لوحظ في 30-58٪ من المرضى. يعتمد على جرعة المنشطات ونوع جهاز الجرعات. بسبب ترسب الدواء في الحنجرة وتطور اعتلال عضلي الستيرويد في عضلاتها. غالبًا ما يتطور في الأشخاص الذين ترتبط مهنتهم بزيادة حمل الصوت (المطربين والمحاضرين والمعلمين والمذيعين ، وما إلى ذلك). لعلاج بحة الصوت ، استخدم:
■ استبدال DI بمسحوق ؛
■ تقليل جرعة الستيرويدات المستنشقة (في فترة الهدوء).
تهيج الجهاز التنفسي العلوي
يتجلى من خلال السعال والتشنج القصبي. غالبًا ما تحدث بسبب الوقود الدافع الموجود في أجهزة الاستنشاق بالجرعات المقننة. الوقاية من هذه المضاعفات:
■ استخدام ناهضات مستقبلات بيتا 2 سريعة المفعول قبل استنشاق الجلوكوكورتيكويدات ؛
■ استخدام المباعد.
■ استبدال DI بأخرى مسحوق.
الآثار الجانبية الجهازية للجلوكوكورتيكويدات المستنشقة
قمع نظام الغدة النخامية - الغدة الكظرية
يتجلى من خلال انخفاض في إفراز الكورتيزول الداخلي. عادة ، يُلاحظ هذا التأثير الجانبي مع الجرعات العالية من BDP و TAA و FLU و BUD (> 1500 ميكروغرام / يوم عند البالغين و> 400 ميكروغرام / يوم عند الأطفال) و AF (> 500-750 ميكروغرام / يوم عند البالغين و> 200 ميكروغرام / يوم عند الأطفال).
لمنع التأثير الجهازي للجلوكوكورتيكويدات المستنشقة ، يوصى باستخدام الحد الأدنى من الجرعة المطلوبة. يجب أن يقترن استخدام هذه الأدوية مع ناهضات بيتا 2 طويلة المفعول أو الثيوفيلين أو مضادات الليكوترين.
هشاشة العظام وهشاشة العظام
أظهرت بعض الدراسات انخفاضًا في النشاط الوظيفي لبانيات العظم في المرضى الذين يتلقون جرعات عالية من السكرية المستنشقة. ومع ذلك ، فإن معظم الدراسات لم تقدم حتى الآن أدلة مقنعة على تطور هشاشة العظام وكسور العظام لدى البالغين والأطفال الذين يتناولون هذه الأدوية لفترة طويلة (1-6 سنوات) ، وهو ما تم تأكيده في تحليل تلوي نُشر مؤخرًا. ومع ذلك ، في بعض الملاحظات ، وجدت علاقة معنوية بين الجرعة التراكمية من المنشطات المستنشقة وانخفاض كثافة الفقرات القطنية والوركين في مرضى الربو القصبي ، وخاصة عند النساء. أظهر عدد قليل من الدراسات تأثيرًا أقل على أنسجة العظام من BUD و AF مقارنةً بـ BDP عند استخدام DIs المحتوي على CFC.
وبالتالي ، فإن نتائج الأعمال المذكورة أعلاه لا تستبعد تمامًا احتمال تطور متلازمة هشاشة العظام لدى المرضى الذين يتناولون جرعات عالية من الجلوكورتيكويدات المستنشقة لفترة طويلة. من المحتمل أن تشمل مجموعة المخاطر المرضى المسنين ، والنساء بعد سن اليأس ، والمرضى الذين يعانون من أمراض الغدد الصماء (أمراض الغدة الدرقية ، قصور الغدد التناسلية) ، والعادات السيئة (التدخين ، وإدمان الكحول) وقلة النشاط البدني. يوصى بالوقاية من هذا التأثير الجانبي المحتمل بمساعدة مستحضرات الكالسيتونين وأملاح الكالسيوم (Ca + 2 محتوى 1500 ميكروغرام / يوم) وفيتامين D3 (400 وحدة دولية / يوم). في النساء ، في حالة عدم وجود موانع ، يمكن على الأرجح وصف العلاج ببدائل الإستروجين. نفس القدر من الأهمية هو تطبيع النشاط البدني ورفض عادات سيئة.
نزيف جلدي
يرجع ذلك إلى ترققها بسبب انخفاض إنتاج المادة الرئيسية بواسطة الخلايا الليفية الجلدية. يتطور في كثير من الأحيان في المرضى المسنين الذين يتلقون جرعات عالية (> 1000 ميكروغرام / يوم) من السكرية المستنشقة. غالبًا ما يقترن بانخفاض في إفراز الكورتيزول. هذه المضاعفات ، كقاعدة عامة ، لا تمثل مشكلة سريرية كبيرة ، ولكنها قد تكون مؤشرًا على التأثير الجهازي للستيرويدات.
الساد والزرق
لم تجد معظم الدراسات ارتباطًا بين استخدام الجلوكوكورتيكويدات المستنشقة وظهور أعراض العين عند الأطفال والبالغين. ومع ذلك ، وجدت دراسة سكانية كبيرة أجريت في أستراليا ، دراسة Blue Mountains Eye Study ، تطورًا أكثر تواترًا (3 أضعاف) لإعتام عدسة العين الخلفي تحت المحفظة في المرضى الذين تزيد أعمارهم عن 50 عامًا الذين يتناولون BDP. تم العثور على علاقة معنوية بين الجرعة التراكمية لهذا الدواء وتعتيم العدسة. لقد ثبت أن استخدام جرعات عالية (> 1000 ميكروغرام) من BUD و BDP لأكثر من عامين يزيد بشكل كبير من خطر الإصابة بإعتام عدسة العين الذي يتطلب علاجًا جراحيًا في المرضى الذين تزيد أعمارهم عن 70 عامًا. تم العثور على نسبة أعلى بكثير من الجلوكوما مفتوح الزاوية في المرضى الذين تزيد أعمارهم عن 65 عامًا الذين يتلقون BDP و BUD و TAA<>1600 مكجم / يوم).
وبالتالي ، لا تسمح لنا هذه البيانات باستبعاد التأثير السلبي للجرعات العالية من الجلوكورتيكويدات المستنشقة على العدسة وضغط العين عند المرضى المسنين. ومع ذلك ، هناك حاجة إلى مزيد من البحث لتأكيد هذا الافتراض. لمنع المضاعفات المحتملة من العين ، يوصى باستخدام تقنية الاستنشاق الصحيحة (لا ينبغي أن يدخل الدواء في العين) والوقاية من الأشعة فوق البنفسجية للعينين (ارتداء النظارات الداكنة ، والقبعات ، وما إلى ذلك).
تأخر النمو (عند الأطفال) الجرعات العالية (BDP> 400 ميكروغرام / يوم) من الستيرويدات المستنشقة يمكن أن تسبب تأخر نمو كبير ، وإن كان قصير المدى (خلال السنة الأولى من العلاج) عند الأطفال. ومع ذلك ، فقد أظهرت المتابعة طويلة المدى (4-9 سنوات) أن الأطفال الذين عولجوا بـ BUD (> 400 ميكروغرام / يوم) يتمتعون بنمو طبيعي مثل البالغين.
لم يتم بعد دراسة تأثير الجلوكوكورتيكويدات المستنشقة على نمو الرئتين والأعضاء الأخرى بشكل كافٍ.
وبالتالي ، فإن نتائج الدراسات التي تم إجراؤها تشير إلى احتمال حدوث آثار جانبية جهازية في العلاج باستخدام الجلوكوكورتيكويدات المستنشقة. من المحتمل أن المجموعات المعرضة للخطر على تطورها هي: المرضى الذين يتلقون جرعات عالية من هذه الأدوية ؛ المرضى المسنين؛ المرضى الذين يعانون من أمراض مصاحبة (داء السكري وأمراض الغدة الدرقية وقصور الغدد التناسلية) ؛ المدخنون والأشخاص الذين يتعاطون الكحول ؛ المرضى الذين يعانون من نشاط بدني محدود. يجب أن يشمل الرصد الديناميكي لهؤلاء المرضى: فحص تجويف الفم والبلعوم (لاستبعاد العدوى الفطرية) ، وتنظير العين وقياس ضغط العين ، وقياس كثافة العظام (الفقرات ، وعنق الفخذ) كل 6-12 شهرًا.
منع الآثار الجانبية المحتملة
■ استخدم الحد الأدنى من الجرعة المطلوبة من الستيرويدات المستنشقة. يجب أن يتم دمج استقبالهم مع ناهضات بيتا الأدرينالية طويلة المفعول أو الثيوفيلين أو الأدوية المضادة للوكوترين.
■ استخدام الفواصل وأجهزة الاستنشاق بالمسحوق.
تقنية الاستنشاق الصحيحة (لا ينبغي أن يدخل الدواء العين).
■ اشطف فمك بعد تناول المنشطات.
■ الوقاية من التعرض للأشعة فوق البنفسجية للعين (ارتداء النظارات الداكنة ، القبعات ، إلخ).
■ تعيين فيتامين د 3 والكالسيوم.
■ تطبيع النشاط البدني ، ونبذ العادات السيئة.
■ تثقيف المريض
التفاعلات
ناهضات بيتا 2 طويلة المفعول وجلوكوكورتيكويد مستنشقة
وقد ثبت أن ناهضات البيتا 2 طويلة المفعول (سالميتيرول وفورموتيرول) والجلوكوكورتيكويدات المستنشقة لها تأثيرات تكميلية وتآزرية. هؤلاء الأدويةتؤثر على الروابط المختلفة للعملية المرضية للربو القصبي (BA). لقد ثبت أن المنشطات تزيد من تخليق مستقبلات البيتا 2 الأدرينالية ، وتمنع تطور الحساسية مع الاستخدام المطول للمنبهات الأولية وتحت تأثير الوسطاء الالتهابيين. في المقابل ، منبهات β2 طويلة المفعول ، مستقبلات الجلوكوكورتيكويد طويلة المفعول وتزيد من حساسيتها لجزيئات الستيرويد. إنها تحفز انتقال مستقبلات العصارة الخلوية إلى نواة الخلية وتزيد من وقت الإقامة فيها.
أظهر التحليل التلوي للملاحظات السريرية الحالية أن إضافة السالميتيرول إلى الجرعات المنخفضة والمتوسطة من المنشطات المستنشقة أكثر فعالية من زيادة جرعة الأخير.
لقد ثبت أن استخدام مزيج من بوديزونيد و فورموتيرول خلال العام يقلل بشكل كبير من شدة الأعراض ، وتكرار تفاقم الربو القصبي ، ويحسن نوعية حياة المرضى ويقلل من تكلفة العلاج مقارنة مع العلاج الأحادي مع انخفاض وجرعات عالية من بوديزونيد. كانت هذه البيانات شرطًا أساسيًا لإنشاء تركيبات ثابتة من سالميتيرول / فلوتيكاسون وفورموتيرول / بوديزونيد ، وهي أدوية فعالة للغاية لعلاج الربو القصبي.
في الآونة الأخيرة ، تم الحصول على بيانات جديدة حول فعالية الأدوية المركبة (سالميتيرول + AF و فورموتيرول + BUD) في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن المعتدل إلى الشديد. لقد ثبت أن تناولهم على المدى الطويل (خلال عام واحد) يحسن سالكية الشعب الهوائية ، ويقلل من شدة الأعراض ، والحاجة إلى موسعات الشعب الهوائية ، وتكرار النوبات المعتدلة والشديدة ، وكذلك يحسن نوعية حياة المرضى مقارنة بالعلاج الأحادي. مع الجلوكوكورتيكويدات المستنشقة ، ناهضات بيتا 2 طويلة المفعول والعلاج الوهمي.
الثيوفيلين والكورتيكويدات المستنشقة
أظهرت الدراسات الحديثة أن الثيوفيلين بجرعات منخفضة ليس له فقط موسع قصبي ، ولكن له أيضًا تأثير مضاد للالتهابات. من المفترض أن إحدى آليات عمل هذا الدواء هي تنشيط هيستون ديستيلاز ، مما يؤدي إلى تثبيط نسخ الجينات "الالتهابية". تتسبب القشرانيات السكرية في تنشيط نفس الإنزيم بطريقة مختلفة. وبالتالي ، قد يعزز الثيوفيلين النشاط المضاد للالتهابات للستيرويدات.
الاستعدادات
بوديزونيد
اسم تجاري:
Budecort (Agio Pharmaceuticals Ltd، India) Budesonide-mite (GlaxoSmithKline، UK) Budesonide-forte (GlaxoSmithKline، UK)، Budesonide
شكل جرعات:
رذاذ مداوي للاستنشاق ، كبسولات بمسحوق للاستنشاق ، مسحوق مداوي للاستنشاق ، محلول للاستنشاق ، معلق بجرعات للاستنشاق
أنظر أيضا:
بوديزونيد. قطرات الأنف ، رذاذ الأنف المداوي
التأثير الدوائي:
GCS للاستخدام المحلي ، له تأثيرات مضادة للالتهابات ومضادة للحساسية ومثبطة للمناعة. يزيد من إنتاج ليبوكورتين ، وهو مثبط للفسفوليباز A2 ، ويثبط إفراز حمض الأراكيدونيك ، ويثبط تخليق المنتجات الأيضية لحمض الأراكيدونيك - أكاسيد الإندوبيروكسيد الحلقية و Pg. يمنع التراكم الهامشي للعدلات ، ويقلل من النضح الالتهابي وإنتاج السيتوكينات ، ويمنع هجرة الضامة ، ويقلل من شدة عمليات التسلل والتحبيب ، وتشكيل مادة الانجذاب الكيميائي (وهو ما يفسر الفعالية في تفاعلات الحساسية "المتأخرة") ؛ يمنع إطلاق الوسائط الالتهابية من الخلايا البدينة (رد فعل تحسسي "فوري"). يزيد من عدد مستقبلات بيتا الأدرينالية "النشطة" ، ويعيد استجابة المريض لموسعات الشعب الهوائية ، مما يسمح بتقليل تواتر استخدامها ، ويقلل من تورم الغشاء المخاطي للشعب الهوائية ، وإنتاج المخاط ، وتكوين البلغم ، ويقلل من فرط نشاط مجرى الهواء. يزيد من النقل المخاطي الهدبي. له تأثير فطريات. إنه جيد التحمل أثناء العلاج طويل الأمد ، وليس له نشاط محطة الفضاء الدولية ، وليس له أي تأثير استشفائي. يتطور التأثير العلاجي في المتوسط بعد 5-7 أيام. إن استنشاق بوديزونيد قادر على منع نوبة الربو القصبي ، لكنه لا يقلل من تشنج القصبات الحاد.
دواعي الإستعمال:
الربو القصبي (كعلاج أساسي ؛ مع فعالية غير كافية لمنبهات بيتا 2 وحمض الكروموجليسيك والكيتوتيفين ؛ لتقليل جرعة الكورتيكوستيرويدات عن طريق الفم) ، مرض الانسداد الرئوي المزمن.
الموانع:
آثار جانبية:
الأكثر شيوعًا: السعال ، جفاف الفم ، بحة الصوت ، تهيج الغشاء المخاطي للبلعوم. أقل شيوعًا: التهاب الفم الصريح ، جفاف الغشاء المخاطي للبلعوم ، صداع ، غثيان ، كدمات أو ترقق في الجلد ، إحساس بطعم غير سارة. نادرة: تشنج قصبي حاد ، داء المبيضات المريئي ، تغيرات عقلية (عصبية ، قلق ، اكتئاب أو تغيرات سلوكية) ، تفاعلات تحسسية ( الطفح الجلدي، التهاب الجلد التماسي ، الشرى).
الجرعة وطريقة الاستعمال:
الاستنشاق باستخدام جهاز الاستنشاق الخاص (جهاز الاستنشاق التوربيني ، جهاز الاستنشاق الدائري ، إلخ). تحتوي كل كبسولة استنشاق على 200 جرعة ، جزء واحد من المسحوق ، مفصول عن الكبسولة بواسطة موزع الاستنشاق ، يحتوي على 200 ميكروغرام من بوديزونيد. يستنشق 200-800 ميكروجرام / يوم لمدة 2-4 أنفاس. مسحوق للاستنشاق. إذا تم إجراء العلاج السابق للربو القصبي فقط باستخدام ناهضات بيتا 2 أو الكورتيكوستيرويدات المستنشقة - 200-400 ميكروغرام (1-2 استنشاق) مرتين في اليوم ؛ إذا تم استخدام الكورتيكوستيرويدات الجهازية - 400-800 ميكروغرام (2-4 استنشاق) مرتين في اليوم. الجرعة القصوى للمرضى الذين يتلقون فقط منبهات بيتا 2 هي 800 ميكروغرام / يوم ؛ للمرضى الذين عولجوا سابقًا بالكورتيكوستيرويدات المستنشقة أو الجهازية - 1600 ميكروغرام / يوم. الأطفال فوق 6 سنوات: استنشاق واحد (200 ميكروغرام / يوم) بحد أقصى - استنشاق مرتين في اليوم (400 ميكروغرام / يوم). معلق للاستنشاق. الكبار - 1-2 مجم ، الأطفال من 3 أشهر إلى 12 سنة - 0.25-1 مجم ، إذا لزم الأمر ، مخفف مسبقًا 2-4 مل من محلول كلوريد الصوديوم ، مرتين في اليوم. بعد الحصول على التأثير ، يتم تقليل الجرعة إلى أقل جرعة فعالة ضرورية للحفاظ على حالة مستقرة. في الحالات التي يتناول فيها المريض الكورتيكوستيرويدات عن طريق الفم ، يمكن الانتقال إلى علاج بوديزونيد في المرحلة المستقرة من المرض (لمدة 10-14 يومًا ، يتم الجمع بين الاستنشاق والكورتيكوستيرويدات عن طريق الفم ، ثم يتم تقليل الجرعات التي يتم تناولها عن طريق الفم تدريجيًا ، حتى الإلغاء الكامل) .
بيكلوميثاسون
تكوين وشكل الافراج
بيكلاسون ايكو اير. 250 ميكروجرام 200 جرعة
Beclason ايكو الرئة. التنفس. هواء. 100 ميكروجرام 200 جرعة
Beclason ايكو الرئة. التنفس. هواء. 250 ميكروجرام 200 جرعة
بيكلوفورتي: ٢٥٠ ميكروجرام / جرعة واحدة: قنينة. 80 جرعة و 200 جرعة.
التأثير الدوائي
عقار جلوكوكورتيكويد للاستنشاق. بيكلوميثازون ديبروبيونات هو دواء سلائف وله تقارب ضعيف لمستقبلات GCS. تحت تأثير الإنزيمات ، يتم تحويله إلى مستقلب نشط - بيكلوميثازون -17-مونوبروبيونات (B-17-MP) ، والذي له تأثير محلي واضح مضاد للالتهابات.
دواعي الإستعمال
- للعلاج الأساسي بمضادات الالتهاب لأنواع مختلفة من الربو القصبي عند البالغين والأطفال بعمر 4 سنوات فما فوق ، بما في ذلك المرضى الذين يعانون من مسار حاد من المرض والذين يعتمدون على الكورتيكوستيرويدات الجهازية.
نظام الجرعات
يستخدم Becloforte للاستنشاق فقط.
يجب توضيح الهدف الوقائي من العلاج ببيكلوفورتي للمرضى ، وهو الحاجة لاستخدامه بانتظام حتى في حالة عدم ظهور أعراض الربو القصبي.
يتم اختيار الجرعة الأولية من بيكلوميثازون ديبروبيونات وفقًا لشدة المرض.
للبالغين والمراهقين الذين تتراوح أعمارهم بين 12 سنة وما فوق ، الجرعة الأولية الموصى بها من الدواء للربو القصبي الخفيف هي 500 ميكروغرام / يوم ، وشدة معتدلة - 750 - 1000 ميكروغرام / يوم ، شديدة - 1-2 ملغ / يوم.
الجرعة اليومية مقسمة إلى عدة جرعات.
بعد ذلك ، اعتمادًا على الاستجابة الفردية للعلاج ، يمكن زيادة جرعة الدواء حتى يظهر التأثير السريري أو يتم تقليله إلى الحد الأدنى من الجرعة الفعالة.
يمكن إعطاء الدواء من خلال مباعد (على سبيل المثال "Volyumatic").
في الأطفال الذين تتراوح أعمارهم بين 4 إلى 12 عامًا ، يجب استخدام جهاز استنشاق بكوتيد يحتوي على 50 ميكروغرام من بيكلوميثازون ديبروبيونات لكل جرعة ، بسبب. الجرعة الأولية الموصى بها من بيكلوميثازون ديبروبيونات للاستنشاق تصل إلى 400 ميكروغرام / يوم.
يمكن تناول الدواء من خلال مباعد (مثل "Volumatic").
إذا لم تنخفض أعراض الربو القصبي أو تتفاقم بعد 7 أيام من العلاج ببيكلوفورت ، يجب على المريض إبلاغ الطبيب في أسرع وقت ممكن.
أثر جانبي
ردود الفعل المحلية: داء المبيضات المحتمل في الفم والحلق ، بحة في الصوت ، تهيج الغشاء المخاطي للبلعوم.
من الجهاز التنفسي: من الممكن حدوث تشنج قصبي متناقض.
ردود الفعل التحسسية: احتمالية ظهور طفح جلدي ، شرى ، حكة ، احمرار وانتفاخ في العينين والوجه والشفتين والأغشية المخاطية للفم والبلعوم.
التأثيرات الجهازية بسبب عمل GCS: انخفاض محتمل في وظيفة قشرة الغدة الكظرية ، هشاشة العظام ، تأخر النمو عند الأطفال ، إعتام عدسة العين ، الجلوكوما.
موانع
- فرط الحساسية لمكونات الدواء.
الحمل والرضاعة
البيانات السريرية حول سلامة استخدام Becloforte أثناء الحمل ليست كافية. التعيين ممكن فقط في الحالات التي تكون فيها الفائدة المتوقعة من العلاج للأم تفوق المخاطر المحتملة على الجنين.
مع استنشاق بيكلوفورتي بالجرعات الموصى بها ، من غير المحتمل أن يكون تركيز البيكلوميثازون ديبروبيونات في حليب الثدي مرتفعًا. إذا كان من الضروري استخدام Becloforte أثناء الرضاعة ، فيجب تقييم الفائدة المتوقعة من العلاج للأم والمخاطر المحتملة على الرضيع.
موميتازون
الخصائص الدوائية:
الديناميكا الدوائية. موميتازون (9،21-dichloro-17 [(2-furanylcarbonyl) أوكسي] -11β-hydroxy-16α-methylpregna-1،4-diene-3،20-dione monohydrate) - GCS للاستنشاق بمفعول مضاد للالتهاب الموضعي. ترجع آلية التأثيرات المضادة للحساسية والمضادة للالتهابات لموميتازون فوروات إلى حد كبير إلى قدرته على تقليل إفراز الوسطاء الالتهابيين. يثبط بشكل كبير إطلاق الليكوترينات من الكريات البيض في المرضى الذين يعانون من الحساسية ، ويثبط تخليق وإطلاق الإنترلوكينات 1 ، 5 ، 6 ، وكذلك عامل نخر الورم ألفا (IL-1 و IL-5 و IL-6 و TNF-α) ؛ وهو أيضًا مثبط قوي لإنتاج الليكوترينات ، بالإضافة إلى مثبط قوي جدًا لإنتاج السيتوكينات Th2 ، IL-4 ، IL-5 بواسطة خلايا CD4 + T.
أظهر موميتازون فوروات في الدراسات المختبرية قدرة على الارتباط والقدرة على الارتباط لمستقبلات GCS البشرية 16 مرة أكبر من تلك الموجودة في ديكساميثازون ، و 7 مرات أكبر من تريامسينولون أسيتونيد ، و 5 مرات أكبر من بوديزونيد ، و 1.5 مرة أكثر من فلوتيكاسون.
أدى استخدام Asmanex بجرعة 200-800 ميكروغرام / يوم إلى تحسن في وظيفة التنفس الخارجي من حيث ذروة تدفق الزفير وحجم الزفير القسري في ثانية واحدة (FEV1) ، إلى سيطرة كاملة على أعراض الربو القصبي وتقليل الحاجة إلى استخدام ناهضات بيتا 2 الأدرينالية المستنشقة. لوحظ تحسن في وظيفة التنفس الخارجي لدى بعض المرضى بالفعل في الـ 24 ساعة الأولى بعد بدء العلاج ، ولكن تم تحقيق أقصى تأثير بعد أسبوع إلى أسبوعين من الاستخدام. يتم الحفاظ على التحسن في وظيفة التنفس الخارجي طوال فترة العلاج بأكملها. في المرضى الذين يعانون من الربو القصبي ، مع إعطاء Asmanex المتكرر لمدة 4 أسابيع بجرعة 200 ميكروغرام 2 مرات في اليوم إلى 1200 ميكروغرام / يوم ، لم يتم الكشف عن تثبيط كبير لنظام الغدة النخامية - الغدة الكظرية عند أي مستوى جرعة ، و لوحظ مستوى ملحوظ من النشاط الجهازي بجرعة 1600 ميكروغرام في اليوم. في التجارب السريرية طويلة المدى بجرعة تصل إلى 800 ميكروغرام / يوم ، لم يتم تحديد أي علامات تدل على اكتئاب الجهاز تحت المهاد والغدة النخامية والكظرية (بما في ذلك انخفاض في مستويات الكورتيزول في البلازما في الصباح).
الدوائية. نظرًا لأن الدواء يوضح مستوى منخفض للغاية من التوافر البيولوجي النظامي (≤1 ٪) أثناء استخدام الاستنشاق ، لم تتم دراسة الحرائك الدوائية للعقار. عند استخدامه بالجرعات الموصى بها ، كان تركيز الدواء في بلازما الدم عند أو أقل من الحد الكمي (50 بيكوغرام / مل).
بعد الاستنشاق ، لا يمكن تحديد نصف العمر ولا حجم التوزيع. في الدراسات السريرية ، ثبت أن جزءًا من فوروات الموميتازون الذي يدخل الجهاز الهضمي أثناء الاستنشاق يتم استقلابه تمامًا أثناء المرور الأول عبر الكبد.
الاستطبابات: أمراض الرئة المسدودة بالقصبات (الربو القصبي ، مرض الانسداد الرئوي المزمن ، إلخ).
التطبيق: الدواء مخصص للاستنشاق عن طريق الفم. الجرعة تعتمد على شدة المرض. يستخدم الدواء للعلاج المنهجي للبالغين والأطفال الذين تتراوح أعمارهم بين 12 سنة وما فوق.
في حالات الربو الخفيف إلى المعتدل ، تكون الجرعة 400 ميكروغرام مرة في اليوم. ينصح بالاستنشاق في المساء. في بعض المرضى الذين سبق لهم تناول الكورتيكوستيرويدات المستنشقة بجرعات عالية ، يكون استخدام 200 مجم مرتين في اليوم أكثر فعالية. في بعض المرضى ، يمكن خفض جرعة المداومة إلى 200 ميكروجرام مرة واحدة يوميًا في المساء. يتم تحديد الجرعة بشكل فردي وتقليلها تدريجيًا إلى الحد الأدنى الفعال.
في حالة الربو القصبي الحاد ، تبلغ الجرعة الأولية الموصى بها من الدواء 400 ميكروغرام مرتين في اليوم (الحد الأقصى للجرعة الموصى بها). بعد تحقيق السيطرة الفعالة على أعراض الربو القصبي ، يتم تقليل الجرعة إلى الحد الأدنى الفعال.
Twisthaler هو جهاز استنشاق يتم تنشيطه عند الاستنشاق. قبل إزالة الغطاء من Twisthaler ، تأكد من محاذاة عداد الجرعة والملصق الموجود على الغطاء. يتم فتح أداة الالتواء عن طريق تدوير الغطاء الأبيض عكس اتجاه عقارب الساعة مع الإمساك بالقاع المطلي في وضع ثابت. يشير عداد الجرعات إلى استخدام جرعة واحدة. بعد ذلك يجب على المريض أن يضغط على لسان الحال بشفتيه ، ويستنشق بسرعة وبعمق ، ثم يرفع جهاز الاستنشاق من فمه ويحبس أنفاسه لحوالي 10 ثوانٍ. لا تزفر من خلال جهاز الاستنشاق. بعد الاستنشاق ، يتم وضع الغطاء في مكانه مع الإمساك بالجهاز عموديًا ، ويتم تحميل الجرعة التالية في الجهاز عن طريق تدوير الغطاء في اتجاه عقارب الساعة أثناء الضغط عليه برفق. يجب أن يبقى الجهاز نظيفًا وجافًا. يمكن تنظيف السطح الخارجي للقطعة الفموية بقطعة قماش جافة أو منشفة ورقية. لا يمكن غسل Twisthaler بالماء.
موانع الاستعمال: فرط الحساسية لمكونات الدواء.
الآثار الجانبية: الآثار الجانبية الأكثر شيوعًا هي داء المبيضات الفموي والتهاب البلعوم وخلل النطق والصداع. لا يوجد دليل على زيادة مخاطر الآثار الجانبية لدى المراهقين أو المرضى الذين تبلغ أعمارهم 65 عامًا أو أكبر. يمكن ملاحظة التأثيرات الجهازية للكورتيكوستيرويدات المستنشقة إذا تم وصفها بجرعات عالية لفترة طويلة.
عند استخدام الكورتيكوستيرويدات المستنشقة ، تم الإبلاغ عن حالات معزولة من الجلوكوما ، وزيادة ضغط العين ، وتطور الساد. كما هو الحال مع استخدام الستيرويدات القشرية الأخرى ، ينبغي للمرء أن يأخذ في الاعتبار احتمالية تطور تفاعلات الحساسية ، بما في ذلك الطفح الجلدي والشرى والحكة والحمامي ، وكذلك الوذمة الوعائية في الوجه والشفتين والحلق.
فلوتيكاسون
شكل جرعات:
الهباء الجوي للاستنشاق ، ومسحوق الجرعات للاستنشاق
التأثير الدوائي:
GCS للاستخدام في الاستنشاق. يمنع تكاثر الخلايا البدينة ، الحمضات ، الخلايا الليمفاوية ، الضامة ، العدلات ، يقلل من إنتاج وإطلاق الوسطاء الالتهابيين وغيرها من المواد النشطة بيولوجيًا (الهيستامين ، Pg ، الليكوترين ، السيتوكينات). في الجرعات الموصى بها ، له تأثير واضح مضاد للالتهابات ومضاد للحساسية ، مما يساعد على تقليل الأعراض وتكرار وشدة تفاقم الأمراض المصحوبة بانسداد مجرى الهواء (الربو القصبي والتهاب الشعب الهوائية المزمن وانتفاخ الرئة). يتم التعبير عن العمل الجهازي بشكل ضئيل: في الجرعات العلاجية ، ليس له أي تأثير عمليًا على نظام الغدة النخامية - الغدة الكظرية. يعيد استجابة المريض لموسعات الشعب الهوائية ، مما يقلل من تكرار استخدامها. يبدأ التأثير العلاجي بعد الاستنشاق في غضون 24 ساعة ، ويصل إلى الحد الأقصى في غضون أسبوع إلى أسبوعين أو أكثر بعد بدء العلاج ويستمر لعدة أيام بعد الانسحاب.
دواعي الإستعمال:
الربو القصبي (العلاج الأساسي ، بما في ذلك الحالات الشديدة من المرض والاعتماد على الكورتيكوستيرويدات الجهازية) ، مرض الانسداد الرئوي المزمن.
الموانع:
آثار جانبية:
ردود الفعل المحلية: داء المبيضات في الغشاء المخاطي للفم والبلعوم ، بحة في الصوت ، تشنج قصبي متناقض. الآثار الجانبية الجهازية: مع الاستخدام المطول بجرعات عالية ، مع الاستخدام المتزامن أو السابق للكورتيكوستيرويدات الجهازية ، في حالات نادرة ، هناك انخفاض في وظيفة قشرة الغدة الكظرية ، وهشاشة العظام ، وتأخر النمو عند الأطفال ، وإعتام عدسة العين ، وزيادة ضغط العين. نادرة للغاية - تفاعلات تحسسية جرعة زائدة. الأعراض: في حالة الجرعة الزائدة الحادة ، من الممكن حدوث انخفاض مؤقت في وظيفة قشرة الغدة الكظرية ؛ في حالة الجرعة الزائدة المزمنة ، قمع مستمر لوظائفها. في حالة الجرعة الزائدة الحادة ، لا يلزم العلاج في حالات الطوارئ ، لأن. يتم استعادة وظيفة قشرة الغدة الكظرية في غضون أيام قليلة. في حالة الجرعة الزائدة المزمنة ، يوصى بمراقبة الوظيفة الاحتياطية لقشرة الغدة الكظرية. يجب أن يستمر العلاج بجرعات كافية للحفاظ على التأثير العلاجي.
الجرعة وطريقة الاستعمال:
استنشاق فقط. يجب استخدام الدواء بانتظام حتى في حالة عدم ظهور أعراض المرض. تعدد الاستنشاق - مرتين في اليوم. يحدث التأثير العلاجي عادة بعد 4-7 أيام من بدء العلاج. في المرضى الذين لم يسبق لهم تناول الكورتيكوستيرويدات المستنشقة ، يمكن ملاحظة التحسن في وقت مبكر بعد 24 ساعة من بدء الاستنشاق. اعتمادًا على الاستجابة الفردية للعلاج ، يمكن زيادة الجرعة الأولية حتى يظهر التأثير أو يتم تقليله إلى الحد الأدنى من الجرعة الفعالة. تتوافق الجرعة الأولية من بروبيونات فلوتيكاسون مع نصف الجرعة اليومية من بيكلوميثازون ديبروبيونات. يمكن إعطاء الدواء من خلال مباعد (على سبيل المثال "Volyumatic"). بالنسبة للبالغين والمراهقين الذين تزيد أعمارهم عن 16 عامًا ، فإن الجرعة الأولية للربو القصبي الخفيف هي 100-250 ميكروغرام مرتين في اليوم ؛ شدة معتدلة - 250-500 ميكروغرام مرتين في اليوم ؛ دورة شديدة - 0.5-1 مجم 2 مرات في اليوم. يتم وصف الأطفال الذين تزيد أعمارهم عن 4 سنوات 50-100 ميكروغرام مرتين في اليوم. جرعة للأطفال 1-4 سنوات - 100 ميكروغرام مرتين في اليوم. يحتاج الأطفال الصغار إلى جرعات أعلى مقارنة بالأطفال الأكبر سنًا (بسبب صعوبة تناول الدواء أثناء الاستنشاق - تجويف الشعب الهوائية الأصغر ، واستخدام المباعدة ، والتنفس الأنفي المكثف عند الأطفال الصغار). يُوصف الدواء بشكل خاص للأطفال الصغار المصابين بالربو القصبي الحاد ويتم إعطاؤه باستخدام جهاز الاستنشاق من خلال فاصل مع قناع للوجه (على سبيل المثال "Babyhaler"). لعلاج مرض الانسداد الرئوي المزمن ، يصف الكبار 500 ميكروغرام في اليوم. المرضى الذين يعانون من ضعف في وظائف الكبد أو الكلى ، وكذلك كبار السن ، لا يلزم تعديل الجرعة.
Seretide Multidiskمسام الهباء الجوي. 100/250 ميكروغرام. 60 جرعة
تكوين وشكل الإطلاق: جرعة واحدة من المسحوق للاستنشاق تحتوي على سالميتيرول (على شكل xinafoate) 50 ميكروغرام وبروبيونات فلوتيكاسون 100 أو 250 أو 500 ميكروغرام ؛ في جهاز الاستنشاق "Multidisk" 28 أو 60 جرعة ، في علبة 1 جهاز كمبيوتر.
التأثير الدوائي لسيريتيد ديسكس: مضاد للربو ، موسع قصبي ، مضاد للالتهابات.
مؤشرات لاستخدام عقار Seretide Diskus: انسداد مجرى الهواء العكسي ، بما في ذلك الربو القصبي عند الأطفال والبالغين ، بما في ذلك. مع عدم كفاية فعالية العلاج الأحادي مع ناهضات بيتا أو الجلوكوكورتيكويد.
موانع استعمال سيريتيد ديسكس: فرط الحساسية.
الاستخدام أثناء الحمل والرضاعة: ربما إذا كان التأثير المتوقع للعلاج يفوق المخاطر المحتملة على الجنين والوليد.
الآثار الجانبية لسيريتيد ديسكس: من جانب الجهاز العصبي والحواس: صداع ، رعشة.
من الجانب من نظام القلب والأوعية الدمويةوالدم (تكوين الدم ، الارقاء): ضربات القلب. في المرضى المهيئين - عدم انتظام ضربات القلب (بما في ذلك الرجفان الأذيني ، تسرع القلب فوق البطيني ، خارج الانقباض).
من الجهاز التنفسي: بحة في الصوت ، تشنج قصبي متناقض.
من الجهاز الحركي: ألم مفصلي ، في حالات نادرة - تشنجات.
ردود الفعل التحسسية: طفح جلدي ، وذمة وعائية.
أخرى: داء المبيضات في الفم والبلعوم ، وذمة.
التفاعل: مثبطات CYP3A4 (الكيتوكونازول ، ريتونافير ، إلخ) تزيد من التأثير الجهازي لبروبيونات فلوتيكاسون.
الجرعة والإدارة Seretide discus por. 50/250 ميكروغرام. 60 جرعة: استنشاق. يتم تحديد الجرعة الأولية على أساس جرعة بروبيونات فلوتيكاسون ، الموصى بها لعلاج المرض بهذه الخطورة ، مع تقليله لاحقًا إلى الحد الأدنى الفعال.
البالغون والمراهقون بعمر 12 سنة وما فوق - استنشاق واحد مرتين في اليوم.
الأطفال الذين تبلغ أعمارهم 4 سنوات وما فوق - استنشاق واحد (50 ميكروغرام من السالميتيرول و 100 ميكروغرام من بروبيونات فلوتيكاسون) مرتين في اليوم.
الاحتياطات: في حالة بحة الصوت وداء المبيضات الفموي البلعومي ، يوصى بشطف الفم والحلق بالماء بعد الاستنشاق. يمكن استخدام مضادات الفطريات الموضعية لعلاج داء المبيضات. لا ينصح بإيقاف العلاج فجأة. يستلزم حدوث تشنج قصبي متناقض وقف العلاج ومراجعة العلاج. يجب توخي الحذر في علاج المرضى الذين يعانون من مرض السل النشط أو غير النشط ، الانسمام الدرقي.
Catad_tema الربو ومرض الانسداد الرئوي المزمن - مقالات
طب الأطفال Catad_tema - مقالات
L.D. جورياتشكينا ، ن. إلينا ، إل. نامازوفا ، إل. Ogorodova ، I.V. سيدورينكو ، جي. سميرنوفا ، ب. تشيرنياك
الهدف الرئيسي من علاج مرضى الربو القصبي هو تحقيق السيطرة على المرض والحفاظ عليه لفترة طويلة. يجب أن يبدأ العلاج بتقييم السيطرة الحالية على الربو ، ويجب مراجعة كمية العلاج بانتظام للتأكد من تحقيق السيطرة.
يشمل علاج الربو القصبي (BA):
- تدابير القضاء التي تهدف إلى تقليل أو القضاء على التعرض لمسببات الحساسية ().
- العلاج الدوائي.
- العلاج المناعي الخاص بمسببات الحساسية (ASIT).
- تثقيف المريض.
العلاج الدوائي
لعلاج الربو عند الأطفال ، يتم استخدام الأدوية التي يمكن تقسيمها إلى مجموعتين كبيرتين:
- وسائل العلاج الأساسي (الداعم ، المضاد للالتهابات).
- علاجات الأعراض.
ل أدوية العلاج الأساسيترتبط:
- الأدوية (PM) ذات التأثير المضاد للالتهابات و / أو الوقائية (الجلوكوكورتيكوستيرويدات (GCS) ، الأدوية المضادة للوكوترين ، الكرومونات ، الأدوية المضادة لـ IgE) ؛
- موسعات الشعب الهوائية طويلة المفعول (ناهضات 2 طويلة المفعول ، مستحضرات الثيوفيلين بطيئة التحرر).
تظهر أكبر فعالية إكلينيكية وممرضة عند استخدام الكورتيكوستيرويدات المستنشقة (IGCS). يتم تناول جميع وسائل العلاج الأساسية المضادة للالتهابات يوميًا ولفترة طويلة. يسمح لك مبدأ الاستخدام المنتظم للأدوية الأساسية بالتحكم في المرض. تجدر الإشارة إلى أنه في بلدنا من أجل العلاج الأساسي لمرض البكالوريوس في الأطفال باستخدام مستحضرات مركبة تحتوي على ICS (مع استراحة لمدة 12 ساعة) ، تم تسجيل نظام جرعات ثابت فقط. لا يُسمح بالمخططات الأخرى لاستخدام الأدوية المركبة عند الأطفال.
ل علاجات الأعراضترتبط:
- استنشاق قصير المفعول β 2 - مناهضات ؛
- الأدوية المضادة للكولين
- الافراج الفوري عن مستحضرات الثيوفيلين.
- ناهضات عن طريق الفم قصيرة المفعول β 2.
تسمى الأدوية التي تظهر الأعراض أيضًا أدوية الطوارئ. يجب استخدامها للتخلص من انسداد الشعب الهوائية والأعراض الحادة المصاحبة له (الصفير وضيق الصدر والسعال). يسمى نظام تعاطي المخدرات "حسب الطلب".
طرق توصيل الدواء
تُعطى أدوية علاج الربو بطرق مختلفة: عن طريق الفم ، أو بالحقن ، أو عن طريق الاستنشاق (يفضل الأخير). عند اختيار جهاز للاستنشاق ، تؤخذ في الاعتبار كفاءة توصيل الدواء والتكلفة / الكفاءة وسهولة الاستخدام وعمر المريض (الجدول 1). تستخدم ثلاثة أنواع من الأجهزة لاستنشاق الأطفال: البخاخات وأجهزة الاستنشاق بالجرعات المقننة (MAIs) وأجهزة الاستنشاق بالمسحوق الجاف.
الجدول 1. وسائل توصيل الأدوية في ميلادي (الأولويات العمرية)
| وسائل | موصى به الفئة العمرية |
تعليقات |
| جهاز الاستنشاق بالجرعات المقننة (MAI) | > 5 سنوات | من الصعب تنسيق لحظة الاستنشاق والضغط على صمام العلبة (خاصة للأطفال). يستقر حوالي 80٪ من الجرعة في البلعوم الفموي ، من الضروري شطف الفم بعد كل استنشاق لتقليل الامتصاص الجهازي. |
| تنشيط التنفس جزء في المليون | > 5 سنوات | يشار إلى استخدام جهاز التوصيل هذا للمرضى غير القادرين على تنسيق لحظة الاستنشاق والضغط على صمام مثبطات مضخة البروتون التقليدية. لا يمكن استخدامها مع أي من الفواصل الموجودة ، باستثناء "المُحسِّن" لهذا النوع من أجهزة الاستنشاق |
| جهاز استنشاق المسحوق (PI) | ≥ 5 سنوات | باستخدام تقنية الاستخدام الصحيحة ، يمكن أن تكون فعالية الاستنشاق أعلى من استخدام مثبطات مضخة البروتون. اشطف فمك بعد كل استخدام |
| فاصل | > 4 سنوات < 4 лет при طلب قناع وجه |
يقلل استخدام الفاصل من ترسب الدواء في البلعوم الفموي ، ويسمح باستخدام PDI بكفاءة أكبر ، في حالة وجود قناع (مكتمل مع مباعد) ، يمكن استخدامه للأطفال دون سن 4 سنوات |
| البخاخات | < 2 лет (مرضى من أي العمر الذي لا يمكن استخدامها فاصل أو مباعد / وجه قناع) |
الوسيلة المثلى لتوصيل الدواء للاستخدام في الاقسام المتخصصة ووحدات العناية المركزة وكذلك في رعاية الطوارئ حيث انها تتطلب اقل مجهود من المريض والطبيب |
الأدوية المضادة للالتهابات (الأساسية)
ط- الكورتيكوستيرويدات المستنشقة والعوامل المركبة المحتوية على الكورتيكوستيرويدات السكرية
حاليًا ، الكورتيكوستيرويدات المستنشقة هي أكثر الأدوية فعالية للسيطرة على الربو ، لذلك يوصى بها لعلاج الربو المستمر مهما كانت شدته. التفاقم وعدد مرات العلاج في المستشفى ، وتحسين نوعية الحياة يحسن وظائف الجهاز التنفسي ، ويقلل من فرط نشاط الشعب الهوائية ويقلل من تضيق الشعب الهوائية أثناء التمرين. السعال أثناء النهار والليل ، والصفير وضيق التنفس ، والنشاط البدني ، واستخدام الأدوية الإنقاذية ، واستخدام موارد النظام الصحي.
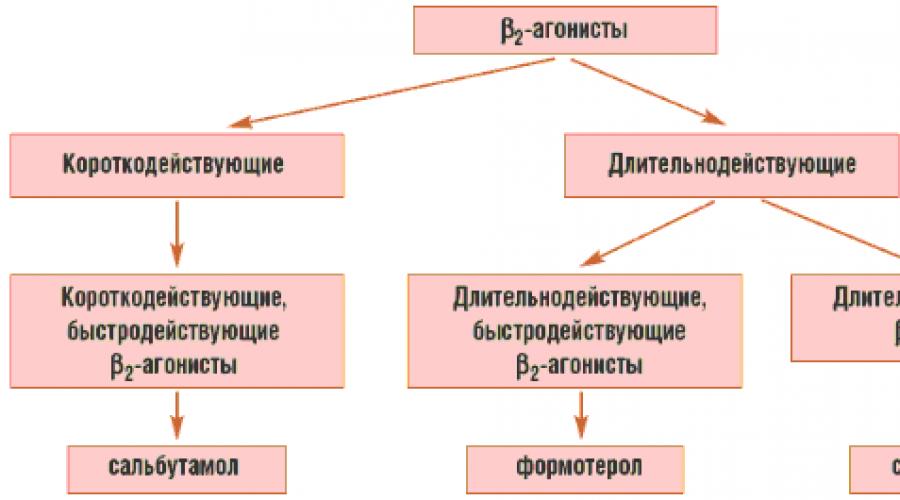
في الأطفال ، يتم استخدام ICS التالية: بيكلوميثازون ، فلوتيكاسون ، بوديزونيد. تنقسم جرعات الأدوية المستخدمة في العلاج الأساسي إلى منخفضة ومتوسطة وعالية. يعتبر أخذ ICS بجرعات منخفضة آمنًا ؛ عند وصف جرعات أعلى ، من الضروري أن تكون على دراية بإمكانية حدوث آثار جانبية. تم تطوير الجرعات متساوية القوة الواردة في الجدول 2 بشكل تجريبي ، لذلك ، عند اختيار وتغيير ICS ، ينبغي للمرء أن يأخذ في الاعتبار الخصائص الفردية للمريض (الاستجابة للعلاج).
الجدول 2. جرعات يومية مكافئة من ICS
| العقار* | بدل يومي منخفض جرعات (ميكروغرام) |
معدل يومي جرعات (ميكروغرام) |
بدل يومي مرتفع جرعات (ميكروغرام) |
|
جرعات للأطفال دون سن 12 عامًا |
|||
| بيكلوميثازون ديبروبيونات | 100–200 | > 200–400 | > 400 |
| بوديزونيد | 100–200 | > 200–400 | > 400 |
| فلوتيكاسون | 100–200 | > 200–500 | > 500 |
|
جرعات للأطفال فوق سن 12 سنة |
|||
| بيكلوميثازون ديبروبيونات | 200–500 | > 500–1000 | > 1000–2000 |
| بوديزونيد | 200–400 | > 400–800 | > 800–1600 |
| فلوتيكاسون | 100–250 | > 250–500 | > 500–1000 |
* تستند مقارنات الأدوية على بيانات الفعالية المقارنة.
الكورتيكوستيرويدات المستنشقة هي جزء من الأدوية المركبة لعلاج الربو. هذه الأدوية هي Seretide (salmeterol + fluticasone propionate) و Symbicort (formoterol + budesonide). أظهر عدد كبير من الدراسات السريرية أن الجمع بين ناهضات بيتا 2 طويلة المفعول والجرعة المنخفضة من ICS أكثر فعالية من زيادة جرعة الأخير. يعزز العلاج المركب مع سالميتيرول + فلوتيكاسون (في جهاز استنشاق واحد) تحكمًا أفضل في الربو من ناهض بيتا 2-الأدرينالي طويل المفعول و ICS في أجهزة الاستنشاق المنفصلة. على خلفية العلاج طويل الأمد باستخدام سالميتيرول + فلوتيكاسون ، يمكن لكل مريض تقريبًا تحقيق السيطرة الكاملة على الربو (وفقًا لدراسة شملت مرضى تبلغ أعمارهم 12 عامًا وما فوق). هناك أيضًا تحسن كبير في مؤشرات فعالية العلاج (PSV ، FEV1 ، وتيرة التفاقم ، ونوعية الحياة). في حالة أن استخدام جرعات منخفضة من الكورتيكوستيرويدات المستنشقة عند الأطفال لا يحقق السيطرة على الربو ، يوصى بالتبديل إلى العلاج المركب ، والذي قد يكون بديلاً جيدًا لزيادة جرعة الكورتيكوستيرويدات المستنشقة. ظهر هذا في دراسة مستقبلية جديدة متعددة المراكز ومزدوجة التعمية وعشوائية ومتوازية لمدة 12 أسبوعًا لمقارنة فعالية مزيج السالميتيرول + فلوتيكاسون (50/100 ميكروغرام مرتين يوميًا) مقابل ضعف جرعة بروبيونات فلوتيكاسون ( 200 ميكروغرام مرتين يومياً). مرات في اليوم) في 303 أطفال تتراوح أعمارهم بين 4-11 سنة يعانون من أعراض الربو المستمرة ، على الرغم من العلاج السابق بجرعات منخفضة من ICS. اتضح أن الاستخدام المنتظم لمزيج من السالميتيرول + فلوتيكاسون (Seretide) يمنع الأعراض ويحقق السيطرة على الربو بشكل فعال مثل ضعف جرعة ICS. يترافق العلاج مع Seretide مع تحسن أكثر وضوحًا في وظائف الرئة وانخفاض في الحاجة إلى الأدوية لتخفيف أعراض الربو مع تحمل جيد: في مجموعة Seretide ، تكون الزيادة في PSV الصباحي أعلى بنسبة 46٪ ، وعدد الأطفال المصابين لا توجد حاجة لـ "العلاج الإنقاذي" بنسبة 53٪ أكثر من مجموعة فلوتيكاسون. يوفر العلاج بمزيج من فورموتيرول + بوديزونيد كجزء من جهاز استنشاق واحد تحكمًا أفضل في أعراض الربو مقارنةً بوديزونيد وحده في المرضى الذين لم يوفر لهم نظام ICS سابقًا التحكم في الأعراض.
تأثير ICS على النمو
يؤدي الربو الشديد أو غير المنضبط إلى إبطاء نمو الأطفال ويقلل من الطول الإجمالي. لم تظهر أي من الدراسات طويلة المدى الخاضعة للرقابة أي تأثير مهم إحصائيًا أو سريريًا على نمو علاج ICG بجرعة 100-200 ميكروغرام / يوم. من الممكن تباطؤ النمو الخطي مع الإدارة طويلة المدى لأي جرعة عالية من ICS. ومع ذلك ، فإن الأطفال المصابين بالربو الذين يتلقون ICS يحققون نموًا طبيعيًا ، على الرغم من تأخرهم في بعض الأحيان عن الأطفال الآخرين.
تأثير ICS على أنسجة العظام
لم تظهر أي دراسة زيادة ذات دلالة إحصائية في خطر الإصابة بكسور العظام لدى الأطفال الذين يتلقون ICS.
تأثير ICS على نظام الغدة النخامية - الغدة الكظرية
علاج IGCS بجرعة IGCS وداء المبيضات الفموي
يعد مرض القلاع السريري نادرًا ومن المحتمل أنه مرتبط بالعلاج المصاحب بالمضادات الحيوية والجرعة العالية من ICS وارتفاع وتيرة الاستنشاق. يقلل استخدام الفواصل وشطف الفم من الإصابة بداء المبيضات.
أعراض جانبية أخرى
على خلفية العلاج الأساسي المضاد للالتهابات ، لم تكن هناك زيادة في خطر الإصابة بإعتام عدسة العين والسل.
ثانيًا. مضادات مستقبلات الليكوترين
توفر أدوية Antileukotriene (زافيرلوكاست ، مونتيلوكاست) حماية جزئية ضد تضيق القصبات الهوائية الناتج عن التمرين لعدة ساعات بعد تناوله. توفر إضافة الأدوية المضادة للليكوترين إلى العلاج في حالة الاستجابة غير الكافية للجرعات المنخفضة من الجلوكورتيكوستيرويدات تحسنًا سريريًا متواضعًا ، بما في ذلك انخفاض معتد به إحصائيًا في وتيرة التفاقم. ثبت أن العلاج المضاد للوكوترين فعال سريريًا في الأطفال الذين تزيد أعمارهم عن 5 سنوات في جميع مستويات الربو ، ولكن هذه العوامل بشكل عام أقل فعالية من الجرعة المنخفضة من ICS. يمكن استخدام الأدوية المضادة للليكوترين لتعزيز العلاج عند الأطفال المصابين بالربو المعتدل في الحالات التي لا يتم فيها السيطرة على المرض بشكل كافٍ باستخدام جرعة منخفضة من ICS. عند استخدام مضادات مستقبلات الليكوترين كعلاج وحيد في المرضى الذين يعانون من BA شديدة ومتوسطة ، لوحظ تحسن معتدل في وظائف الرئة (عند الأطفال بعمر 6 سنوات وما فوق) والتحكم في BA (في الأطفال بعمر 2 سنة وما فوق). Zafirlukast فعال بشكل معتدل في وظائف الجهاز التنفسي لدى الأطفال بعمر 12 سنة وما فوق المصابين بالربو المتوسط إلى الحاد أ.
ثالثا. كرومونس
النيدوكروميل وحمض الكروموجليسيك أقل فعالية من الكورتيكوستيرويدات المستنشقة فيما يتعلق بالأعراض السريرية ، ووظيفة الجهاز التنفسي ، والربو الناتج عن المجهود البدني ، وفرط تفاعل مجرى الهواء. لا يختلف العلاج طويل الأمد بحمض الكروموجليسيك في الربو عند الأطفال بشكل كبير في الفعالية عن العلاج الوهمي A. Nedocromil ، الذي يتم تناوله قبل التمرين ، يقلل من شدة ومدة تضيق الشعب الهوائية الناجم عن ذلك. يُمنع استخدام الكرومونات أثناء تفاقم الربو ، عند الحاجة إلى علاج مكثف بموسعات الشعب الهوائية سريعة المفعول. دور الكرومونات في العلاج الأساسي للربو عند الأطفال (خاصة في مرحلة ما قبل المدرسة) محدود بسبب عدم وجود دليل على فعاليتها. لم يسمح التحليل التلوي الذي تم إجراؤه في عام 2000 بالتوصل إلى استنتاج لا لبس فيه حول فعالية حمض الكروموجليسيك كوسيلة للعلاج الأساسي لـ BA في الأطفال B. يجب أن نتذكر أنه لا يمكن استخدام أدوية هذه المجموعة للعلاج الأولي للربو المتوسط والشديد. يمكن استخدام الكرومونات كعلاج أساسي في المرضى الذين لديهم سيطرة كاملة على أعراض الربو. لا ينبغي دمج الكرومونات مع ناهضات بيتا 2 طويلة المفعول ، لأن استخدام هذه الأدوية بدون ICS يزيد من خطر الوفاة من الربو.
رابعا. الأدوية المضادة لـ IgE
هذه فئة جديدة من الأدوية تُستخدم اليوم لتحسين السيطرة على الربو التأتبي الشديد المزمن. عقار أوماليزوماب هو الدواء الأول والوحيد الموصى به للاستخدام في الأطفال الذين تزيد أعمارهم عن 12 عامًا. التكلفة العالية للعلاج بأوماليزوماب ، وكذلك الحاجة إلى زيارات شهرية للطبيب لحقن الدواء ، لها ما يبررها في المرضى الذين يحتاجون إلى دخول متكرر إلى المستشفى ، والرعاية الطبية الطارئة ، باستخدام جرعات عالية من الكورتيكوستيرويدات المستنشقة و / أو الجهازية.
V. ميثيل زانتين طويل المفعول
يعتبر الثيوفيلين أكثر فعالية من العلاج الوهمي في السيطرة على الربو وتحسين وظائف الرئة ، حتى عند الجرعات التي تقل عن النطاق العلاجي الموصى به عادة. ومع ذلك ، فإن استخدام الثيوفيلين لعلاج الربو عند الأطفال يمثل مشكلة بسبب احتمالية حدوث آثار جانبية شديدة وسريعة (عدم انتظام ضربات القلب ، والوفاة) وتأخر (مشاكل سلوكية وتعليمية). في هذا الصدد ، لا يمكن استخدام الثيوفيلين إلا تحت رقابة ديناميكية دوائية صارمة.
السادس. طويل المفعول β 2 - ناهضات استنشاق طويلة المفعول β 2 - مناهضات
هذه المجموعة من الأدوية فعالة في الحفاظ على سيطرة BA (الشكل 1). على أساس دائم ، يتم استخدامها فقط مع ICS ويتم وصفها فقط عندما لا تحقق الجرعات الأولية القياسية من ICS السيطرة على الربو. يستمر تأثير هذه الأدوية لمدة 12 ساعة. فورموتيرول في شكل استنشاق يمارس تأثيره العلاجي (استرخاء العضلات الملساء في القصبات الهوائية) بعد 3 دقائق ، يتطور التأثير الأقصى 30-60 دقيقة بعد الاستنشاق. يبدأ السالميتيرول في العمل ببطء نسبيًا ، ويلاحظ تأثير كبير بعد 10-20 دقيقة من استنشاق جرعة واحدة (50 ميكروغرام) ، ويتطور تأثير مشابه لذلك بعد تناول السالبوتامول بعد 30 دقيقة. نظرًا لبطء بدء التأثير ، لا ينبغي استخدام سالميتيرول لعلاج أعراض الربو الحادة. نظرًا لأن عمل فورموتيرول يتطور بشكل أسرع من عمل السالميتيرول ، فإن هذا يسمح باستخدام فورموتيرول ليس فقط للوقاية ، ولكن أيضًا للتخفيف من أعراض الربو. ومع ذلك ، وفقًا لتوصيات GINA 2006 ، لا يمكن استخدام ناهضات البيتا 2-الأدرينالية طويلة المفعول إلا في المرضى الذين يتلقون بالفعل علاج صيانة منتظمًا باستخدام ICS.
الشكل 1. تصنيف β 2 - النواهد

يتحمل الأطفال العلاج باستنشاق ناهضات بيتا 2 طويلة المفعول جيدًا ، حتى مع الاستخدام المطول ، وآثارهم الجانبية يمكن مقارنتها مع ناهضات البيتا 2 قصيرة المفعول (إذا استخدمت عند الطلب). يجب وصف أدوية هذه المجموعة فقط بالتزامن مع العلاج الأساسي لـ ICS ، لأن العلاج الأحادي باستخدام ناهضات β 2 طويلة المفعول بدون ICS يزيد من احتمالية الوفاة لدى المرضى! نظرًا لتضارب البيانات حول التأثير على تفاقم الربو ، فإن هذه الأدوية ليست الأدوية المفضلة للمرضى الذين يحتاجون إلى وصف علاجين أو أكثر من علاجات الصيانة.
عن طريق الفم β 2 - منبهات الأدرينالية طويلة المفعول
تشمل الاستعدادات في هذه المجموعة أشكال جرعات من السالبوتامول طويل المفعول. قد تساعد هذه الأدوية في السيطرة على أعراض الربو الليلية. يمكن استخدامها بالإضافة إلى الكورتيكوستيرويدات المستنشقة إذا كانت الجرعات القياسية من الأخير لا توفر تحكمًا كافيًا في الأعراض الليلية. تشمل الآثار الجانبية المحتملة تحفيز الجهاز القلبي الوعائي والقلق والرعشة. في بلدنا ، نادرًا ما تستخدم عقاقير هذه المجموعة في طب الأطفال.
سابعا. أدوية مضادات الكولين
لا يُنصح باستنشاق مضادات الكولين للاستخدام طويل الأمد (العلاج الأساسي) في الأطفال المصابين بالربو.
ثامنا. GCS النظامية
على الرغم من حقيقة أن الكورتيكوستيرويدات الجهازية فعالة ضد مرض الزهايمر ، فمن الضروري مراعاة تطور الأحداث الضائرة أثناء العلاج طويل الأمد ، مثل اكتئاب الجهاز تحت المهاد والغدة الكظرية وزيادة الوزن ومرض السكري الستيرويد وإعتام عدسة العين وارتفاع ضغط الدم ، تأخر النمو ، كبت المناعة ، هشاشة العظام ، الاضطرابات النفسية. نظرًا لخطر الآثار الجانبية مع الاستخدام طويل الأمد ، يجب استخدام الكورتيكوستيرويدات عن طريق الفم في الأطفال المصابين بالربو فقط في حالة التفاقم الشديد ، سواء على خلفية العدوى الفيروسية أو في غيابها.
سبل الانتصاف في حالات الطوارئ
ناهضات بيتا 2 سريعة المفعول المستنشقة (ناهضات 2 قصيرة المفعول) هي الأكثر فاعلية من موسعات الشعب الهوائية الحالية ، فهي الأدوية المختارة لعلاج تشنج القصبات الهوائية الحاد أ (الشكل 1). تشمل هذه المجموعة من الأدوية السالبوتامول والفينوتيرول والتيربوتالين (الجدول 3).
الجدول 3. أدوية الطوارئ للربو
| العقار | جرعة | آثار جانبية | تعليقات |
|
β 2 - ناهض |
|||
| سالبوتامول (داي) | جرعة واحدة - 100 ميكروغرام 1-2 استنشاق ما يصل إلى 4 مرات في اليوم |
عدم انتظام دقات القلب ، ورعاش ، الصداع والتهيج |
موصى به فقط في وضع عند الطلب |
| سالبوتامول (محلول لعلاج البخاخات) |
2.5 مجم / 2.5 مل | ||
| فينوتيرول (داي) | جرعة واحدة - 100 ميكروغرام 1-2 استنشاق ما يصل إلى 4 مرات في اليوم |
||
| فينوتيرول (محلول لعلاج البخاخات) |
1 مجم / مل | ||
|
أدوية مضادات الكولين |
|||
| بروميد الابراتروبيوم (DAI) من 4 سنوات | جرعة واحدة - 20 ميكروغرام 2-3 استنشاق ما يصل إلى 4 مرات في اليوم |
تحت السن القانوني جفاف وغير سارة طعم في الفم |
في الأساس تستخدم في الأطفال تصل إلى سنتين |
| بروميد الابراتروبيوم (محلول لعلاج البخاخات) | 250 ميكروغرام / مل | ||
|
الأدوية المركبة |
|||
| فينوتيرول + بروميد إبراتروبيوم (داي) | 2 استنشاق حتى 4 مرات في اليوم | عدم انتظام دقات القلب ، ورعاش ، والصداع ، تهيج وجفاف طفيف وطعم سيء في الفم |
الآثار الجانبية مميزة الآثار المشار إليها كل من وارد في تركيبة أموال |
| فينوتيرول + إبراتروبيوم بروميد (محلول لعلاج البخاخات) |
1-2 مل | ||
|
ثيوفيلين قصير المفعول |
|||
| يوفيلين بأي شكل جرعات | 150 مجم > 3 سنوات 12-24 مجم / كجم / يوم |
الغثيان والقيء صداع الراس، عدم انتظام دقات القلب ، الانتهاكات معدل ضربات القلب |
حاليا إستعمال يوفيلينا في الأطفال تخفيف الأعراض بكالوريوس ليس له ما يبرره |
مضادات الكولين لها دور محدود في علاج الربو عند الأطفال. أظهر التحليل التلوي لدراسات إبراتروبيوم بروميد بالاشتراك مع ناهضات بيتا 2 في نوبات الربو أن استخدام أحد الأدوية المضادة للكولين يترافق مع تحسن معتد به إحصائيًا (وإن كان متواضعًا) في وظائف الرئة وتقليل خطر الاستشفاء.
تحقيق السيطرة على الربو
أثناء العلاج ، يجب إجراء تقييم وتصحيح مستمرين للعلاج بناءً على التغيرات في مستوى السيطرة على الربو. تشمل الدورة الكاملة للعلاج ما يلي:
- تقييم مستوى السيطرة على مكتبة الإسكندرية ؛
- العلاج الذي يهدف إلى تحقيق السيطرة ؛
- العلاج للحفاظ على السيطرة.
تقييم مستوى السيطرة على الربو
يعد التحكم في الربو مفهومًا معقدًا يتضمن مجموعة من المؤشرات التالية:
- أعراض الربو أثناء النهار قليلة أو معدومة (نوبتان في الأسبوع) ؛
- عدم وجود قيود في النشاط اليومي والنشاط البدني ؛
- عدم وجود أعراض ليلية واستيقاظ بسبب الربو.
- الحد الأدنى أو عدم الحاجة (نوبتان في الأسبوع) لموسعات الشعب الهوائية قصيرة المفعول ؛
- وظيفة الرئة الطبيعية أو شبه الطبيعية ؛
- لا تفاقم الربو.
وفقًا لـ GINA 2006 ، هناك ثلاثة مستويات للسيطرة على الربو: الربو الخاضع للسيطرة والسيطرة جزئيًا وغير المنضبط. حاليًا ، تم تطوير العديد من الأدوات للتقييم المتكامل لمستوى السيطرة على الربو. إحدى هذه الأدوات هي اختبار التحكم في الربو عند الأطفال (اختبار التحكم في الربو في مرحلة الطفولة) الذي يتراوح عمره بين 4 و 11 عامًا ، وهو استبيان تم التحقق من صحته يسمح للطبيب والمريض (الوالد) بالتقييم السريع لشدة مظاهر الربو والحاجة إلى زيادة حجم العلاج. يتكون الاختبار من 7 أسئلة ، مع أسئلة 1-4 للطفل (مقياس تقييم من 4 نقاط: 0 إلى 3 نقاط) وأسئلة 5-7 للآباء (مقياس من 6 نقاط: 0 إلى 5 نقاط). نتيجة الاختبار هي مجموع علامات جميع الإجابات بالنقاط (الحد الأقصى للعلامة 27 نقطة). نتيجة 20 أو أكثر تتوافق مع الربو المتحكم فيه ، 19 أو أقل يعني أن الربو لا يمكن السيطرة عليه بشكل فعال ؛ ينصح المريض بأخذ مساعدة الطبيب لمراجعة خطة العلاج. في هذه الحالة ، من الضروري أيضًا سؤال الطفل ووالديه عن الأدوية للاستخدام اليومي للتأكد من أن تقنية الاستنشاق صحيحة واتباع نظام العلاج. يمكن إجراء اختبار السيطرة على الربو على www.astmatest.ru.
العلاج للحفاظ على السيطرة
يعتمد اختيار العلاج الطبي على المستوى الحالي للسيطرة على الربو والعلاج الحالي للمريض. لذلك ، إذا كان العلاج الحالي لا يوفر السيطرة على الربو ، فمن الضروري زيادة حجم العلاج (الانتقال إلى مرحلة أعلى) حتى تتحقق السيطرة. في حالة الحفاظ على السيطرة على BA لمدة 3 أشهر أو أكثر ، من الممكن تقليل كمية العلاج المداومة من أجل تحقيق الحد الأدنى من العلاج وأقل جرعات من الأدوية كافية للحفاظ على السيطرة. في حالة تحقيق السيطرة الجزئية على الربو ، ينبغي النظر في زيادة حجم العلاج ، مع الأخذ في الاعتبار توافر أساليب علاج أكثر فعالية (أي إمكانية زيادة الجرعات أو إضافة أدوية أخرى) ، وسلامتها ، وتكلفتها ، والمريض الرضا عن مستوى التحكم المحقق.
معظم الأدوية المستخدمة في علاج مرض الزهايمر لها فوائد / مخاطر مواتية مقارنة بأدوية علاج الأمراض المزمنة الأخرى. تتضمن كل مرحلة خيارات العلاج التي يمكن أن تكون بمثابة بدائل لاختيار العلاج الوقائي للربو ، على الرغم من أنها ليست متشابهة من حيث الفعالية. يزداد حجم العلاج من الخطوة 2 إلى الخطوة 5 ؛ على الرغم من أن اختيار العلاج في الخطوة 5 يعتمد أيضًا على التوافر والسلامة الأدوية. في غالبية المرضى الذين يعانون من أعراض الربو المستمر والذين لم يتلقوا من قبل علاجًا مداومة ، يجب أن يبدأ العلاج في المرحلة الثانية. إذا كانت أعراض الربو في الفحص الأولي واضحة للغاية وتشير إلى نقص السيطرة ، يجب بدء العلاج في المرحلة 3 (الجدول 4). يجب على المرضى استخدام موسعات الشعب الهوائية سريعة المفعول في كل مرحلة من مراحل العلاج لتوفير الراحة السريعة لأعراض الربو. ومع ذلك ، فإن الاستخدام المنتظم للأدوية لتخفيف الأعراض هو أحد علامات الربو غير المنضبط ، مما يشير إلى الحاجة إلى زيادة العلاج الوقائي. لذلك ، يعد تقليل الحاجة إلى أدوية الطوارئ أو القضاء عليها هدفًا مهمًا للعلاج ومعيارًا لفعالية العلاج.
الجدول 4 مطابقة خطوات العلاج للخصائص السريرية لمرض الزهايمر
| مراحل العلاج | الخصائص السريرية للمرضى |
| المرحلة 1 | أعراض الربو قصيرة المدى (تصل إلى عدة ساعات) أثناء النهار (السعال ، والصفير عند التنفس ، وضيق التنفس التي تحدث مرتين في الأسبوع أو حتى أعراض ليلية نادرة). في فترة النشبات ، لا توجد مظاهر للربو والاستيقاظ الليلي ، وظائف الرئة ضمن الحدود الطبيعية. PSV 80٪ من القيم المتوقعة |
| المرحلة الثانية | أعراض الربو أكثر من مرة في الأسبوع ولكن أقل من مرة واحدة في اليوم. يمكن أن تتداخل التفاقم مع نشاط المرضى ونومهم الليلي. أعراض الليل أكثر من مرتين في الشهر. المؤشرات الوظيفية للتنفس الخارجي ضمن المعيار العمري. في فترة النشبات - لا توجد مظاهر للربو والاستيقاظ الليلي والتحمل النشاط البدنيلا تقل. PSV 80٪ من القيم المتوقعة |
| الخطوه 3 | تحدث أعراض الربو يومياً. التفاقم يعطل النشاط البدني للطفل ونومه ليلاً. الأعراض الليلية أكثر من مرة في الأسبوع. في فترة النشبات ، لوحظت الأعراض العرضية ، واستمرت التغيرات في وظيفة التنفس الخارجي. قد يتم تقليل تحمل التمرين. PSV 60-80٪ من القيم المتوقعة |
| الخطوة 4 | متكرر (عدة مرات في الأسبوع أو يوميا ، عدة مرات في اليوم) ظهور أعراض الربو ، نوبات الربو الليلية المتكررة. نوبات متكررة من المرض (مرة واحدة خلال شهر إلى شهرين). الحد من النشاط البدني والانتهاكات الشديدة لوظيفة التنفس الخارجي. في فترة مغفرة ، تستمر المظاهر السريرية والوظيفية لانسداد الشعب الهوائية. PSV 60٪ من القيم المتوقعة |
| الخطوة الخامسة | الأعراض اليومية ليلا ونهارا ، عدة مرات في اليوم. تقييد شديد في النشاط البدني. ضعف شديد في وظائف الرئة. نوبات متكررة من النوبات (مرة واحدة في الشهر أو أكثر). في فترة الهدوء ، تستمر المظاهر السريرية والوظيفية الواضحة لانسداد الشعب الهوائية. ايندهوفن< 60% от должных значений |
المرحلة 1، والذي يتضمن استخدام الأدوية لتخفيف الأعراض عند الطلب ، مخصص فقط للمرضى الذين لم يتلقوا علاج الصيانة. المرضى الذين يعانون من ظهور الأعراض بشكل متكرر أو تفاقم الأعراض العرضي يجب أن يتلقوا علاج صيانة منتظم (بالإضافة إلى الأدوية لتخفيف الأعراض حسب الحاجة.
الخطوات 2-5قم بتضمين مجموعة من الأدوية لتخفيف الأعراض (حسب الحاجة) مع علاج الصيانة المنتظم. يوصى بجرعة منخفضة من ICS كعلاج صيانة أولي للربو في المرضى في أي عمر في المرحلة الثانية. وسائل بديلةهي مضادات الكولين المستنشقة ، ناهضات بيتا 2 قصيرة المفعول عن طريق الفم ، أو الثيوفيلين قصير المفعول. ومع ذلك ، فإن مفعول هذه الأدوية يكون أبطأ ونسبة حدوث آثار جانبية أعلى.
في الخطوة 3 ، يوصى بمزيج من جرعة منخفضة من ICS مع تركيبة ثابتة استنشاق طويلة المفعول (β 2 -agonist). نظرًا للتأثير الإضافي للعلاج المركب ، فإن الجرعات المنخفضة من ICS عادة ما تكون كافية للمرضى ؛ زيادة في جرعة ICS مطلوب فقط للمرضى الذين يخضعون للسيطرة على الربو. تم إثبات أن فورموتيرول طويل المفعول β2-agonist ، والذي له بداية سريعة للتأثير عند استخدامه كعلاج وحيد أو كجزء من تركيبة ثابتة مع بوديزونيد لا تقل فعالية في تخفيف المظاهر الحادة لمرض الزهايمر عن ناهضات بيتا 2 قصيرة المفعول ، ومع ذلك ، لا ينصح باستخدام فورموتيرول أحاديًا لتخفيف الأعراض ، ويجب دائمًا استخدام هذا الدواء فقط مع ICS. تمت دراسة العلاج المركب بخمسة أعوام أو أقل بدرجة أقل من البالغين ، ومع ذلك أظهرت دراسة حديثة أن أن إضافة ناهض 2 طويل المفعول أكثر فعالية من زيادة جرعة ICS. خيار العلاج الثاني هو زيادة جرعات ICS إلى جرعات متوسطة. بالنسبة للمرضى في أي عمر الذين يتلقون جرعات متوسطة أو عالية من ICS باستخدام PAI ، يوصى باستخدام فاصل لتحسين توصيل الدواء إلى الجهاز التنفسي ، وتقليل مخاطر الآثار الجانبية الفموي البلعومي والامتصاص الجهازي للدواء. خيار علاجي بديل آخر في الخطوة 3 هو الجمع بين جرعة منخفضة من ICS مع antileukotriene. يمكن استخدام جرعة منخفضة من الثيوفيلين المطرد المستمر بدلاً من مضاد الليوكوترين. لم يتم دراسة خيارات العلاج هذه لدى الأطفال الذين تتراوح أعمارهم بين 5 سنوات وما دون.
اختيار الأدوية ل الخطوات 4يعتمد على الوصف المسبق في الخطوتين 2 و 3. ومع ذلك ، يجب أن يعتمد الترتيب الذي يتم به إضافة الأدوية الإضافية على دليل الفعالية النسبية من التجارب السريرية. يجب إحالة المرضى الذين لم يتمكنوا من السيطرة على الربو في المرحلة الثالثة (إن أمكن) إلى أخصائي الربو لاستبعاد التشخيصات البديلة و / أو أسباب الربو التي يصعب علاجها. الأسلوب المفضل للعلاج في الخطوة 4 هو استخدام توليفة من الكورتيكوستيرويدات بجرعة متوسطة أو عالية مع ناهض بيتا 2 المستنشق طويل المفعول. يترافق الاستخدام طويل الأمد لـ ICS بجرعات عالية مع زيادة مخاطر الآثار الجانبية.
معالجة الخطوات 5مطلوب للمرضى الذين لم يحققوا تأثير العلاج على خلفية استخدام جرعات عالية من الجلوكورتيكوستيرويدات بالاشتراك مع ناهضات β 2 طويلة المفعول وأدوية أخرى لعلاج الصيانة. قد تؤدي إضافة الكورتيكوستيرويدات عن طريق الفم إلى أدوية صيانة أخرى إلى زيادة تأثير العلاج ، ولكنها مصحوبة بأحداث ضائرة شديدة. يجب تحذير المريض من مخاطر الآثار الجانبية ؛ يجب أيضًا مراعاة جميع البدائل الأخرى لعلاج الربو.
مخططات لتقليل حجم العلاج الأساسي لمكتبة الإسكندرية
إذا تم تحقيق التحكم في درجة حرارة الجسم على خلفية العلاج الأساسي مع مزيج من ICS وناهض β 2 طويل المفعول واستمر لمدة 3 أشهر على الأقل ، فيمكن البدء في خفض تدريجي في حجمه: تقليل جرعة ICS عن طريق لا تزيد عن 50٪ في غضون 3 أشهر مع استمرار العلاج بمنشط 2 طويل المفعول. إذا تم الحفاظ على السيطرة الكاملة أثناء العلاج بجرعات منخفضة من ICS وطويلة المفعول β 2 - ناهض مرتين في اليوم ، يجب إلغاء الأخير ويجب مواصلة العلاج ICSB. لا يتطلب تحقيق السيطرة على خلفية استخدام الكرومونات تقليل جرعتها.
مخطط آخر لتقليل حجم العلاج الأساسي في المرضى الذين يتلقون الكورتيكوستيرويدات المستنشقة وناهض بيتا 2 طويل المفعول ويتضمن إلغاء الأخير في المرحلة الأولى مع الاستمرار في العلاج الأحادي باستخدام الكورتيكوستيرويدات المستنشقة بنفس الجرعة الموجودة في المجموعة الثابتة . بعد ذلك ، قلل جرعة ICS تدريجيًا بما لا يزيد عن 50 ٪ على مدار 3 أشهر ، مع الحفاظ على السيطرة الكاملة على BA. العلاج الأحادي مع ناهض β 2 طويل المفعول بدون ICS غير مقبول ، لأنه قد يكون مصحوبًا بزيادة خطر الوفاة في مرضى الربو. يمكن التوقف عن العلاج الوقائي إذا تم الحفاظ على السيطرة الكاملة على الربو باستخدام الحد الأدنى من جرعة الدواء المضاد للالتهابات ، وعدم تكرار الأعراض خلال عام واحد د.
عند تقليل حجم العلاج المضاد للالتهابات ، يجب مراعاة طيف حساسية المرضى لمسببات الحساسية. على سبيل المثال ، قبل موسم التزهير في مرضى الربو وحساسية حبوب اللقاح ، من المستحيل تمامًا تقليل جرعات العوامل الأساسية المستخدمة ، على العكس من ذلك ، يجب زيادة كمية العلاج المضاد للالتهابات لهذه الفترة!
زيادة حجم العلاج الأساسي استجابة لفقدان السيطرة على الربو
يجب زيادة حجم العلاج في حالة فقدان السيطرة على BA (زيادة في تكرار وشدة أعراض BA ، والحاجة إلى استنشاق β 2 - ناهض لمدة 1-2 أيام ، وانخفاض في قياسات ذروة التدفق أو تدهور في ممارسة التسامح). يتم تعديل حجم علاج BA على مدار العام وفقًا لطيف التحسس لمسببات الحساسية ذات الأهمية السببية. يتم استخدام مزيج من موسعات الشعب الهوائية (ناهضات β 2 ، مضادات الكولين ، ميثيل زانتين) والكورتيكوستيرويدات لتخفيف انسداد الشعب الهوائية الحاد في مرضى BA. يجب إعطاء الأفضلية لأشكال التوليد عن طريق الاستنشاق ، والتي تسمح بتحقيق تأثير سريع مع الحد الأدنى من التأثير الكلي على جسم الطفل.
قد تحتوي التوصيات الحالية لتقليل جرعة الأدوية الأساسية المختلفة على مستوى عالٍ من الأدلة (بشكل أساسي B) ، ولكنها تستند إلى بيانات من الدراسات التي قيمت المؤشرات السريرية فقط (الأعراض ، FEV1) ولم تحدد تأثير الحجم المنخفض من العلاج على نشاط الالتهاب والتغيرات الهيكلية مع الربو. وبالتالي ، فإن التوصيات لتقليل حجم العلاج تتطلب مزيدًا من البحث الذي يهدف إلى تقييم العمليات الكامنة وراء المرض ، وليس المظاهر السريرية فقط.
تدريب المرضى
يعد التعليم جزءًا ضروريًا من برنامج علاج شامل للأطفال المصابين بمرض الزهايمر ، ويتضمن إقامة شراكة بين المريض وعائلته وأخصائي الرعاية الصحية.
أهداف البرامج التربوية:
- الإبلاغ عن الحاجة إلى تدابير الإزالة ؛
- التدريب على تقنية تعاطي المخدرات ؛
- الإعلام عن أساسيات العلاج الدوائي ؛
- التدريب على مراقبة أعراض المرض ، وقياسات ذروة التدفق (عند الأطفال فوق سن 5 سنوات) ، والاحتفاظ بمذكرات ضبط النفس ؛
- وضع خطة عمل فردية في حالة تفاقم المرض.
تنبؤ بالمناخ
في الأطفال الذين يعانون من نوبات متكررة من الصفير المصاحب لمتلازمة التنفسية الحادة الوخيمة (سارس) ، دون علامات على وجود أمراض تأتبية وأمراض تأتبية في تاريخ العائلة ، تختفي أعراض الربو عادةً في سن ما قبل المدرسة ولا تتطور أكثر ، على الرغم من أن التغييرات الطفيفة في وظائف الرئة وفرط نشاط الشعب الهوائية قد تستمر. إذا حدث الأزيز في سن مبكرة (قبل عامين) في غياب مظاهر أخرى للتأتب العائلي ، فإن احتمالية استمرار الأعراض في الحياة اللاحقة تكون منخفضة. في الأطفال الصغار الذين يعانون من نوبات متكررة من الصفير ، وتاريخ عائلي من الربو ، ومظاهر التأتُّب ، يزداد خطر الإصابة بالربو بشكل كبير في سن 6 سنوات. جنس الذكور هو عامل خطر للإصابة بمرض الزهايمر في فترة ما قبل البلوغ ، ولكن هناك احتمال كبير أن المرض سوف يختفي في مرحلة البلوغ. الجنس الأنثوي هو عامل خطر لاستمرار الربو في مرحلة البلوغ.
ليودميلا ألكساندروفنا جورياتشكينا، رئيس قسم الحساسية ، المؤسسة التعليمية الحكومية DPO "الأكاديمية الطبية الروسية للتعليم العالي" في روزدراف ، الأستاذ ، د. علوم
ناتاليا إيفانوفنا إيلينا، كبير الأطباء في المركز العلمي الحكومي للاتحاد الروسي "معهد علم المناعة" FMBA ، أستاذ ، دكتور ميد. العلوم ، دكتوراه فخرية من الاتحاد الروسي
ليلى سيموروفنا نامازوفا، مدير معهد أبحاث طب الأطفال الوقائي وعلاج إعادة التأهيل التابع للمركز العلمي لصحة الأطفال التابع للأكاديمية الروسية للعلوم الطبية ، ورئيس قسم الحساسية والمناعة السريرية في المعهد التعليمي الفيدرالي لطب الأطفال التابع للمؤسسة التعليمية الحكومية العليا التعليم المهني "أكاديمية موسكو الطبية تحمل اسم II معهم. Sechenov "روزدراف ، عضو اللجنة التنفيذية لاتحاد أطباء الأطفال في روسيا و المجتمع الأوروبيأطباء الأطفال ، أستاذ ، دكتور ميد. Sci. ، رئيس تحرير مجلة "Pediatric Pharmacology"
ليودميلا ميخائيلوفنا أوجورودوفا، نائب رئيس الجامعة للبحوث وتدريب الخريجين ، رئيس قسم كلية طب الأطفال مع دورة أمراض الأطفال في كلية الطب في الأكاديمية الطبية الحكومية السيبيرية في روزدراف ، عضو مراسل في الأكاديمية الروسية للعلوم الطبية ، د. العلوم يا أستاذ
ايرينا فالنتينوفنا سيدورينكو، كبير أطباء الحساسية في لجنة موسكو الصحية ، أستاذ مشارك ، دكتوراه. عسل. علوم
غالينا إيفانوفنا سميرنوفا، أستاذ ، قسم طب الأطفال ، أكاديمية موسكو الطبية سميت باسم ف. معهم. سيتشينوف »Roszdrav ، دكتور ميد. علوم
بوريس أناتوليفيتش تشيرنياك، رئيس قسم الحساسية وأمراض الرئة ، معهد إيركوتسك الحكومي للتعليم الطبي بعد التخرج ، روزدراف
الستيرويدات القشرية السكرية المستنشقة (IGCS) هي أدوية الخط الأول المستخدمة في العلاج طويل الأمد لمرضى الربو القصبي (BA). إنها تمنع بشكل فعال العملية الالتهابية في الجهاز التنفسي ، والمظهر السريري للتأثير الإيجابي لـ ICS هو انخفاض في شدة أعراض المرض ، وبالتالي ، انخفاض في الحاجة إلى الجلوكوكورتيكوستيرويدات عن طريق الفم (GCS) ، باختصار ناهضات التمثيل β 2 ، انخفاض في مستوى الوسائط الالتهابية في سائل غسل القصبات الهوائية ، وتحسين مؤشرات وظائف الرئة ، وتقليل التباين في تذبذبها. على عكس الكورتيكوستيرويدات الجهازية ، فإن الكورتيكوستيرويدات المستنشقة لها انتقائية عالية ، ومضادة للالتهابات واضحة ونشاط قشراني معدني ضئيل. مع طريقة استنشاق الدواء ، يتم ترسيب ما يقرب من 10-30 ٪ من الجرعة الاسمية في الرئتين. تعتمد النسبة المئوية للترسب على جزيء IGCS ، وكذلك على نظام توصيل الدواء إلى الجهاز التنفسي (الهباء الجوي بالجرعات المقننة أو المسحوق الجاف) ، وعند استخدام المسحوق الجاف ، تتضاعف نسبة الترسب الرئوي مقارنة باستخدام- جرعة الهباء الجوي ، بما في ذلك استخدام الفواصل. يتم ابتلاع معظم جرعة ICS ، وامتصاصها من الجهاز الهضمي ، ويتم التمثيل الغذائي سريعًا في الكبد ، مما يوفر مؤشرًا علاجيًا عاليًا لـ ICS مقارنة بالجلوكوكورتيكوستيرويدات الجهازية.
تشمل أدوية الاستنشاق الموضعية فلونيسوليد (إنجاكورت) ، تريامسينولون أسيتونيد (TAA) (أزماكورت) ، بيكلوميثازون ديبروبيونات (BDP) (بيكوتيد ، بيكلوميت) وأدوية الجيل الحديث: بوديزونيد (بولميكورت ، بيناكورت) ، فلوتيكاسون بروبيونات (FP) فوروات (MF) و ciclesonide. لاستخدام الاستنشاق ، تتوفر المستحضرات على شكل بخاخات ، ومسحوق جاف مع الأجهزة المناسبة لاستخدامها ، وكذلك محاليل أو معلقات للاستخدام مع البخاخات.
نظرًا لوجود العديد من الأجهزة لاستنشاق ICS ، وأيضًا بسبب عدم كفاية قدرة المرضى على استخدام أجهزة الاستنشاق ، يجب مراعاة أن كمية ICS التي يتم توصيلها إلى الجهاز التنفسي على شكل رذاذ أو جافة يتم تحديد المسحوق ليس فقط بالجرعة الاسمية للستيرويدات القشرية السكرية ، ولكن أيضًا من خلال خصائص أجهزة توصيل الدواء - نوع جهاز الاستنشاق ، وكذلك تقنية الاستنشاق الخاصة بالمريض.
على الرغم من حقيقة أن ICS لها تأثير محلي على الجهاز التنفسي ، إلا أن هناك تقارير متضاربة حول ظهور التأثيرات الجهازية الضائرة (NE) لـ ICS ، من غيابها إلى المظاهر الواضحة التي تشكل خطرًا على المرضى ، وخاصة الأطفال. وتشمل هذه NEs قمع وظيفة قشرة الغدة الكظرية ، والتأثيرات على التمثيل الغذائي أنسجة العظام، كدمات وترقق الجلد ، وتشكيل إعتام عدسة العين.
يتم تحديد مظاهر التأثيرات الجهازية بشكل أساسي بواسطة الحرائك الدوائية للدواء وتعتمد على الكمية الإجمالية للكورتيكوستيرويدات التي تدخل الدورة الدموية الجهازية (التوافر البيولوجي النظامي ، F) وحجم تصفية الكورتيكوستيرويدات. بناءً على ذلك ، يمكن افتراض أن شدة مظاهر بعض NEs لا تعتمد فقط على الجرعة ، ولكن أيضًا ، إلى حد كبير ، على خصائص الحرائك الدوائية للأدوية.
لذلك ، فإن العامل الرئيسي الذي يحدد فعالية وسلامة ICS هو انتقائية الدواء فيما يتعلق بالجهاز التنفسي - وجود نشاط مضاد للالتهابات محلي مرتفع ونشاط جهاز منخفض (الجدول 1).
في الممارسة السريرية ، تختلف الكورتيكوستيرويدات المستنشقة في قيمة المؤشر العلاجي ، وهي النسبة بين شدة التأثيرات السريرية (المرغوبة) والتأثيرات الجهازية (غير المرغوب فيها) ، لذلك ، مع وجود مؤشر علاجي مرتفع ، هناك تأثير / خطر أفضل نسبة.
التوافر البيولوجي
يتم امتصاص ICS بسرعة من الجهاز الهضمي والجهاز التنفسي. يمكن أن يتأثر امتصاص الكورتيكوستيرويدات من الرئتين بحجم الجزيئات المستنشقة ، حيث تترسب الجزيئات الأصغر من 0.3 ميكرون في الحويصلات الهوائية ويتم امتصاصها في الدورة الدموية الرئوية.
استنشاق الهباء الجوي من أجهزة الاستنشاق بالجرعات المقننة من خلال فاصل بحجم كبير (0.75 لتر - 0.8 لتر) يزيد من النسبة المئوية لإيصال الدواء إلى الجهاز التنفسي المحيطي (5.2٪). عند استخدام أجهزة الاستنشاق بالجرعات المقننة مع الهباء الجوي أو المسحوق الجاف GCS من خلال جهاز التفريغ ، جهاز الاستنشاق التوربيني والأجهزة الأخرى ، يتم إيداع 10-20٪ فقط من جرعة الاستنشاق في الجهاز التنفسي ، بينما يتم إيداع ما يصل إلى 90٪ من الجرعة في البلعوم الفموي المنطقة وابتلعها. علاوة على ذلك ، فإن هذا الجزء من ICS ، الذي يتم امتصاصه من الجهاز الهضمي ، يدخل في الدورة الدموية الكبدية ، حيث يتم تعطيل معظم الدواء (حتى 80 ٪ أو أكثر). تدخل IHCs الدوران الجهازي بشكل رئيسي في شكل مستقلبات غير نشطة ، باستثناء المستقلب النشط لـ BDP - بيكلوميثازون 17-مونوبروبيونات (17-BMP) (حوالي 26٪) ، وجزء صغير فقط (من 23٪ TAA إلى أقل من 1٪ FP) - في شكل دواء لم يتغير. لذلك ، فإن التوافر البيولوجي الجهازي عن طريق الفم (Fora1) لـ ICS منخفض جدًا ، فهو عمليًا يساوي الصفر.
ومع ذلك ، تجدر الإشارة إلى أن جزءًا من جرعة ICS [حوالي 20 ٪ من الجرعة المأخوذة اسميًا ، وفي حالة BDP (17-BMP) - حتى 36 ٪] ، يدخل الجهاز التنفسي ويتم امتصاصه بسرعة ، ويدخل الدوران الجهازي. علاوة على ذلك ، يمكن أن يتسبب هذا الجزء من الجرعة في حدوث NE النظامي خارج الرئة ، خاصة عند وصف جرعات عالية من ICS ، ونوع جهاز الاستنشاق ICS المستخدم ليس له أهمية صغيرة هنا ، لأنه عند استنشاق مسحوق جاف من بوديزونيد من خلال جهاز استنشاق تربوي ، فإن الترسيب الرئوي لـ يزيد الدواء مرتين أو أكثر مقارنةً بالاستنشاق من الهباء الجوي ذي الجرعات المقننة.
وبالتالي ، فإن نسبة عالية من ترسب الأدوية في المجاري الهوائية داخل الرئة تعطي عادةً أفضل مؤشر علاجي لتلك التي تحتوي على نسبة منخفضة من التوافر البيولوجي النظامي عند تناولها عن طريق الفم. ينطبق هذا ، على سبيل المثال ، على BDP ، الذي يتمتع بتوافر حيوي جهازي من خلال الامتصاص المعوي ، على عكس بوديزونيد ، الذي يتميز بتوافر بيولوجي منهجي بشكل أساسي من خلال الامتصاص الرئوي.
بالنسبة إلى ICS مع عدم توافر حيوي بعد جرعة فموية (فلوتيكاسون) ، فإن طبيعة الجهاز وتقنية الاستنشاق تحدد فقط فعالية العلاج ، ولكن لا تؤثر على المؤشر العلاجي.
لذلك ، عند تقييم التوافر البيولوجي النظامي ، من الضروري مراعاة التوافر البيولوجي العام ، أي ليس فقط منخفضًا عن طريق الفم (تقريبًا صفر للفلوتيكازون و 6-13 ٪ لبوديزونيد) ، ولكن أيضًا التوافر البيولوجي للاستنشاق ، متوسط قيم والتي تتراوح من 20 (AF) إلى 39٪ (flunisolide) ().
بالنسبة لـ ICS مع نسبة عالية من التوافر البيولوجي المستنشق (بوديزونيد ، FP ، BDP) ، قد يزيد التوافر البيولوجي النظامي في وجود عمليات التهابية في الغشاء المخاطي للشعب الهوائية. تم إثبات ذلك في دراسة مقارنة للتأثيرات الجهازية على مستوى انخفاض الكورتيزول في بلازما الدم بعد تناول واحد من بوديزونيد و BDP بجرعة 2 مجم عند 22 ساعة في المدخنين الأصحاء وغير المدخنين. وتجدر الإشارة إلى أنه بعد استنشاق بوديزونيد ، كان مستوى الكورتيزول لدى المدخنين أقل بنسبة 28٪ من غير المدخنين.
أدى ذلك إلى استنتاج مفاده أنه في ظل وجود عمليات التهابية في الغشاء المخاطي للجهاز التنفسي في الربو والتهاب الشعب الهوائية الانسدادي المزمن ، فإن التوافر البيولوجي النظامي لتلك التي لديها امتصاص رئوي (في هذه الدراسة ، هذا هو بوديزونيد ، ولكن ليس BDP ، الذي يمتص الأمعاء. ) ربما يتغير.
تحظى موميتازون فوروات (MF) بأهمية كبيرة ، وهي مادة ICS جديدة ذات نشاط عالي جدًا مضاد للالتهابات يفتقر إلى التوافر البيولوجي. هناك عدة إصدارات تشرح هذه الظاهرة. وفقًا لأولهم ، لا يدخل 1 MF من الرئتين على الفور في الدورة الدموية الجهازية ، مثل بوديزونيد ، الذي يتم الاحتفاظ به لفترة طويلة في الجهاز التنفسي بسبب تكوين اتحادات محبة للدهون مع الأحماض الدهنية. ويفسر ذلك حقيقة أن MF يحتوي على مجموعة فوروات عالية الدهون في الموضع C17 من جزيء الدواء ، وبالتالي يدخل في الدورة الدموية الجهادية ببطء وبكميات غير كافية للتحديد. وفقًا للإصدار الثاني ، يتم استقلاب MF بسرعة في الكبد. النسخة الثالثة تقول: تكتلات اللاكتوز- MF تسبب قلة التوافر البيولوجي بسبب انخفاض درجة الذوبان. وفقًا للإصدار الرابع ، يتم استقلاب MF بسرعة في الرئتين وبالتالي لا يصل إلى الدوران الجهازي عند استنشاقه. أخيرًا ، لا يتم دعم الافتراض بأن التليف النِقْوِيّ لا يصل إلى الرئتين ، حيث يوجد دليل على فعالية عالية للتليف النِقْوِيّ بجرعة 400 ميكروغرام في مرضى الربو. لذلك ، يمكن للإصدارات الثلاثة الأولى أن تشرح إلى حد ما حقيقة أن MF غير متوفر بيولوجيًا ، لكن هذه المسألة تتطلب مزيدًا من الدراسة.
وبالتالي ، فإن التوافر البيولوجي النظامي لـ ICS هو مجموع التوافر البيولوجي عن طريق الاستنشاق والفم. فلونيسوليد وديبروبيونات البيكلوميثازون لهما توافر بيولوجي منهجي يقارب 60٪ و 62٪ على التوالي ، وهو أعلى قليلاً من مجموع التوافر البيولوجي الفموي والمستنشق للـ ICS الأخرى.
في الآونة الأخيرة ، تم اقتراح عقار IGCS جديد ، ciclesonide ، والتوافر الحيوي عن طريق الفم هو صفر عمليًا. هذا يرجع إلى حقيقة أن ciclesonide هو دواء أولي ، تقاربها مع مستقبلات GCS أقل بحوالي 8.5 مرة من الديكساميثازون. ومع ذلك ، عند الدخول إلى الرئتين ، يتعرض جزيء الدواء لعمل الإنزيمات (الإستراتز) ويمر إلى شكله النشط (تقارب الشكل النشط للدواء أعلى بـ 12 مرة من تقارب الديكساميثازون). في هذا الصدد ، يخلو ciclesonide من عدد من التفاعلات الجانبية غير المرغوب فيها المرتبطة بابتلاع IGCS في الدوران الجهازي.
التواصل مع بروتينات بلازما الدم
IGCS لها علاقة عالية إلى حد ما ببروتينات البلازما () ؛ في بوديزونيد وفلوتيكاسون ، تكون هذه العلاقة أعلى قليلاً (88 و 90٪) مقارنة مع فلونيسوليد وتريامسينولون - 80 و 71٪ على التوالي. عادةً ما يكون مستوى الجزء الحر للدواء في بلازما الدم ذا أهمية كبيرة لإظهار النشاط الدوائي للأدوية. في ICS الحديث الأكثر نشاطًا - بوديزونيد و AF ، يكون 12 و 10 ٪ على التوالي ، وهو أقل قليلاً من فلونيسوليد و TAA - 20 و 29 ٪. قد تشير هذه البيانات إلى أنه في مظهر نشاط بوديزونيد و AF ، بالإضافة إلى مستوى الجزء الحر من الأدوية ، تلعب الخصائص الدوائية الأخرى للعقاقير أيضًا دورًا مهمًا.
حجم التوزيع
يشير حجم التوزيع (Vd) لـ ICS إلى درجة توزيع الأنسجة خارج الرئة للدواء. يشير Vd الكبير إلى أن جزءًا أكثر أهمية من الدواء يتم توزيعه في الأنسجة المحيطية. ومع ذلك ، لا يمكن أن يعمل Vd الكبير كمؤشر على النشاط الدوائي النظامي العالي لـ ICS ، لأن الأخير يعتمد على مقدار الجزء الحر من الدواء الذي يمكن أن يتفاعل مع HCC. على مستوى تركيز التوازن ، تم العثور على أعلى Vd ، وهو أعلى بعدة مرات من هذا المؤشر لـ ICS الأخرى ، في AF (12.1 لتر / كجم) () ؛ في هذه الحالة ، قد يشير هذا إلى درجة عالية من محبة الدهون في EP.
شحوم
يتم تحديد خصائص الحرائك الدوائية لـ ICS على مستوى الأنسجة بشكل أساسي من خلال قابليتها للدهون ، والتي تعد مكونًا رئيسيًا لإظهار الانتقائية ووقت الاحتفاظ بالعقاقير في الأنسجة. تزيد ألفة الدهون من تركيز الـ ICS في الجهاز التنفسي ، وتبطئ إطلاقها من الأنسجة ، وتزيد من التقارب وتطيل العلاقة مع GCR ، على الرغم من أن خط محبة الدهون المثلى لـ ICS لم يتم تحديده بعد.
إلى أقصى حد ، تتجلى ألفة الدهون في FP ، ثم في BDP ، بوديزونيد ، و TAA و flunisolide هي أدوية قابلة للذوبان في الماء. يتم امتصاص الأدوية المحبة للدهون بدرجة عالية - FP و budesonide و BDP - بشكل أسرع من الجهاز التنفسي وتبقى لفترة أطول في أنسجة الجهاز التنفسي مقارنة بالكورتيكوستيرويدات غير المستنشقة - الهيدروكورتيزون والديكساميثازون ، عن طريق الاستنشاق. ربما تفسر هذه الحقيقة النشاط المضاد للربو غير المرضي نسبيًا وانتقائية الأخير. تتضح الانتقائية العالية لبوديزونيد من حقيقة أن تركيزه في الجهاز التنفسي بعد 1.5 ساعة من استنشاق 1.6 ملغ من الدواء أعلى 8 مرات من بلازما الدم ، ويتم الحفاظ على هذه النسبة لمدة 1.5-4 ساعات بعد الاستنشاق. كشفت دراسة أخرى عن توزيع كبير للرجفان الأذيني في الرئتين ، منذ 6.5 ساعة بعد تناول 1 ملغ من الدواء ، تم العثور على تركيز عالٍ من الرجفان الأذيني في أنسجة الرئة وانخفاض في البلازما ، بنسبة 70: 1 إلى 165: 1 .
لذلك ، من المنطقي أن نفترض أنه يمكن ترسيب المزيد من ICS المحبة للدهون على الغشاء المخاطي للجهاز التنفسي في شكل "نقطة صغيرة" من الأدوية ، مما يسمح بإطالة تأثيرها المحلي المضاد للالتهابات ، حيث يستغرق الأمر أكثر من 5-8 ساعات لتذوب بلورات BDP و FP في مخاط الشعب الهوائية ، في حين أن بوديزونيد وفلونيسوليد ، والتي لها قابلية ذوبان سريعة ، هذا الرقم هو 6 دقائق وأقل من دقيقتين ، على التوالي. لقد ثبت أن ذوبان البلورات في الماء ، والذي يضمن قابلية ذوبان GCS في مخاط الشعب الهوائية ، هو خاصية مهمة في مظهر من مظاهر النشاط المحلي لـ ICS.
عنصر رئيسي آخر لإظهار النشاط المضاد للالتهابات في ICS هو قدرة الأدوية على البقاء في أنسجة الجهاز التنفسي. أظهرت الدراسات التي أجريت في المختبر على مستحضرات أنسجة الرئة أن قدرة IGCS على البقاء في الأنسجة ترتبط ارتباطًا وثيقًا بالحب للدهون. إنه أعلى بالنسبة للرجفان الأذيني والبيكلوميثازون مقارنة بوديزونيد وفلونيسوليد وهيدروكورتيزون. في الوقت نفسه ، أظهرت الدراسات التي أجريت على الجسم الحي أن بوديزونيد و FP باقيا على الغشاء المخاطي للقصبة الهوائية للفئران أطول من BDP ، وبوديسونيد أطول من الرجفان الأذيني. في أول ساعتين بعد التنبيب باستخدام بوديزونيد ، AF ، BDP ، والهيدروكورتيزون ، كان إطلاق الملصق المشع (Ra-label) من القصبة الهوائية في بوديزونيد بطيئًا وبلغ 40٪ مقابل 80٪ للرجفان الأذيني و BDP و 100٪ للهيدروكورتيزون. في الساعات الست التالية ، كانت هناك زيادة أخرى في إطلاق بوديزونيد بنسبة 25٪ و BDP بنسبة 15٪ ، بينما في FP لم تكن هناك زيادة أخرى في إطلاق ملصق Ra.
تتناقض هذه البيانات مع وجهة النظر المقبولة عمومًا بأن هناك ارتباطًا بين قابلية الإصابة بالدهون في ICS وقدرتها على الارتباط بالأنسجة ، نظرًا لأن بوديزونيد أقل دهنًا يستمر لفترة أطول من AF و BDP. يجب تفسير هذه الحقيقة من خلال حقيقة أنه تحت تأثير أنزيم أسيتيل أ و أدينوسين ثلاثي الفوسفات ، يتم استبدال مجموعة الهيدروكسيل من بوديزونيد في ذرة الكربون في الموضع 21 (C-21) بإستر الأحماض الدهنية ، أي الأسترة من بوديزونيد يحدث مع تكوين اتحادات بوديزونيد مع الأحماض الدهنية. تستمر هذه العملية داخل الخلايا في أنسجة الرئتين والجهاز التنفسي وفي الميكروسومات الكبدية ، حيث تم تحديد استرات الأحماض الدهنية (أوليات ، بالميتات ، إلخ). يحدث اقتران بوديزونيد في الجهاز التنفسي والرئتين بسرعة ، لأنه بالفعل بعد 20 دقيقة من استخدام الدواء ، تم تحديد 70-80 ٪ من ملصق Ra في شكل اتحادات و 20-30 ٪ في شكل بوديزونيد سليم ، بينما بعد 24 ساعة تم تحديد 3 فقط ، 2٪ اقتران من المستوى الأولي للاقتران ، وبنفس النسبة تم اكتشافها في القصبة الهوائية والرئتين ، مما يشير إلى عدم وجود مستقلبات غير محددة. تمتلك اتحادات بوديزونيد تقاربًا منخفضًا جدًا لـ GCR وبالتالي ليس لها نشاط دوائي.
يمكن أن يحدث اقتران الأحماض الدهنية داخل الخلايا بوديزونيد في العديد من أنواع الخلايا ، ويمكن أن يتراكم بوديزونيد في شكل غير نشط ولكن قابل للعكس. تتشكل اقترانات بوديزونيد المحبة للدهون في الرئتين بنفس النسب كما في القصبة الهوائية ، مما يشير إلى عدم وجود مستقلبات غير محددة. لم يتم الكشف عن اقترانات بوديزونيد في الأنسجة الطرفية والبلازما.
يتم تحلل بوديزونيد المترافق عن طريق الليباز داخل الخلايا ، مما يؤدي إلى إطلاق بوديزونيد النشط دوائيًا تدريجيًا ، والذي يمكن أن يطيل تشبع المستقبلات ويطيل نشاط الجلوكوكورتيكويد للدواء.
إذا كان بوديزونيد أقل دهونًا بحوالي 6-8 مرات من FP ، وبالتالي ، 40 مرة أقل محبة للدهون مقارنة بـ BDP ، فإن محبة الدهون في اتحادات بوديزونيد مع الأحماض الدهنية أعلى بعشرات المرات من ألفة دهون بوديزونيد السليم (الجدول 3) • يوضح مدة بقائه في أنسجة الجهاز التنفسي.
أظهرت الدراسات أن استرة الأحماض الدهنية لبوديزونيد تؤدي إلى إطالة أمد نشاطها المضاد للالتهابات. مع الإدارة النابضة لبوديزونيد ، لوحظ إطالة تأثير GCS ، على عكس AF. في الوقت نفسه ، في دراسة في المختبر مع وجود دائم من EP ، تبين أنه أكثر فعالية 6 مرات من بوديزونيد. ربما يكون هذا بسبب حقيقة أن FP يمكن إزالته بسهولة وسرعة من الخلايا أكثر من بوديزونيد أكثر اقترانًا ، مما أدى إلى انخفاض في تركيز FP ، وبالتالي نشاطه بحوالي 50 مرة).
وهكذا ، بعد استنشاق بوديزونيد ، يتم تكوين "مستودع" لعقار غير فعال على شكل اتحادات عكسية مع الأحماض الدهنية في الجهاز التنفسي والرئتين ، مما قد يطيل من نشاطه المضاد للالتهابات. وهذا بالطبع له أهمية كبيرة في علاج مرضى الزهايمر. بالنسبة إلى BDP ، وهو أكثر دهنًا من FP (الجدول 4) ، فإن وقت استبقاءه في أنسجة الجهاز التنفسي أقصر من زمن FP ، ويتزامن مع هذا المؤشر للديكساميثازون ، والذي يبدو أنه نتيجة التحلل المائي BDP إلى 17 - BMP والبيكلوميثازون ، ودهون الأخير وديكساميثازون متماثلان. علاوة على ذلك ، في دراسة في المختبر ، كانت مدة ملصق Ra في القصبة الهوائية بعد استنشاق BDP أطول مما كانت عليه بعد نضحه ، والذي يرتبط بحل بطيء جدًا لبلورات BDP المترسبة في تجويف الجهاز التنفسي أثناء الاستنشاق.
يتم شرح التأثير الدوائي والعلاجي طويل المدى لـ ICS من خلال اتصال GCS بالمستقبلات وتشكيل مجمع GCS + GCR. في البداية ، يرتبط بوديزونيد بـ HCR بشكل أبطأ من AF ، ولكن أسرع من الديكساميثازون ، ومع ذلك ، بعد 4 ساعات ، لم يتم اكتشاف الفرق في المبلغ الإجمالي للارتباط بـ HCR بين بوديزونيد و AF ، بينما بالنسبة للديكساميثازون كان فقط 1/3 من الجزء المرتبط من AF و بوديزونيد.
اختلف تفكك المستقبل من مركب GCS + GCR في بوديزونيد و AF ، وينفصل بوديزونيد بشكل أسرع عن المركب مقارنةً بـ AF. مدة مركب مستقبلات بوديزونيد + في المختبر هي 5-6 ساعات ، هذا المؤشر أقل مقارنة مع AF (10 ساعات) و 17-BMP (8 ساعات) ، ولكن أعلى من ديكساميثازون. ويترتب على ذلك أن الاختلافات في اتصال الأنسجة المحلي لبوديزونيد ، و FP ، و BDP لا يتم تحديدها على مستوى المستقبلات ، والاختلافات في درجة الاتصال غير المحدد لـ GCS مع الأغشية الخلوية وتحت الخلوية لها تأثير سائد على الاختلاف في المؤشرات .
كما هو موضح أعلاه () ، فإن AF لديها أعلى تقارب لـ GCR (حوالي 20 مرة أعلى من ديكساميثازون ، 1.5 مرة أعلى من 17-BMP ، و 2 مرات أعلى من بوديزونيد). يمكن أيضًا أن يتأثر تقارب ICS لمستقبل GCS بتكوين جزيء GCS. على سبيل المثال ، في بوديزونيد ، لا تحتوي أيزومراتها المنشطة والمرتفعة (22R و 22S) فقط على تقارب مختلف لـ HCR ، ولكن أيضًا نشاطًا مختلفًا مضادًا للالتهابات (الجدول 4).
تقارب 22R لـ HCR أكبر بمرتين من تقارب 22S ، ويحتل بوديزونيد (22R22S) موقعًا وسيطًا في هذا التدرج ، وتقاربها للمستقبل هو 7.8 ، وقوة كبت الوذمة 9.3 (معلمات ديكساميثازون هي تؤخذ على أنها 1.0) (الجدول 4).
التمثيل الغذائي
يتم استقلاب BDP بسرعة في الكبد في غضون 10 دقائق لتشكيل مستقلب نشط واحد ، 17-BMP ، واثنين من المستقلبات غير النشطة ، بيكلوميثازون 21-مونوبروبيونات (21-BMN) وبيكلوميثازون.
في الرئتين ، بسبب انخفاض قابلية ذوبان BDP ، وهو عامل محدد في درجة تكوين 17-BMP من BDP ، يمكن إبطاء تكوين المستقلب النشط. استقلاب 17-BMP في الكبد أبطأ بمقدار 2-3 مرات من ، على سبيل المثال ، استقلاب بوديزونيد ، والذي قد يكون عاملاً مقيدًا في انتقال BDP إلى 17-BMP.
يتم استقلاب TAA لتشكيل 3 مستقلبات غير نشطة: 6β-trioxytriamcinolone acetonide ، و 21-carboxytriamcinolone acetonide ، و 21-carboxy-6β-hydroxytriamcinolone acetonide.
يشكل Flunisolide المستقلب الرئيسي - 6β-hydroxyflunisolide ، والذي يكون نشاطه الدوائي أعلى بثلاث مرات من نشاط الهيدروكورتيزون وله T1 / 2 يساوي 4 ساعات.
يتم تعطيل PP بشكل سريع وكامل في الكبد بتكوين مستقلب واحد نشط جزئيًا (1٪ من نشاط EP) ، وهو حمض 17β-carboxylic.
يتم استقلاب بوديزونيد بشكل سريع وكامل في الكبد بمشاركة السيتوكروم p450 3A (CYP3A) مع تكوين مستقلبين رئيسيين: 6β-hydroxybudesonide (كلاهما أيزومرين) و 16β-hydroxyprednisolone (تشكل فقط 22R). كلا المستقلبين لهما نشاط دوائي ضعيف.
فوروات موميتازون (تمت دراسة معلمات الحرائك الدوائية للدواء لدى 6 متطوعين بعد استنشاق 1000 ميكروغرام - 5 استنشاق من المسحوق الجاف بعلامة إشعاعية): تم تحديد 11٪ من العلامة الإشعاعية في البلازما بعد 2.5 ساعة ، وزاد هذا الرقم إلى 29٪ بعد 48 ساعة 74٪ وفي البول 8٪ وصلت الكمية الإجمالية 88٪ بعد 168 ساعة.
قد يزيد الكيتوكونازول والسيميتيدين من مستويات البلازما من بوديزونيد بعد تناول جرعة فموية نتيجة الحصار المفروض على CYP3A.
التخليص ونصف العمر
الكورتيكوستيرويدات المستنشقة لها تخليص سريع (CL) ، وتتزامن قيمتها تقريبًا مع قيمة تدفق الدم الكبدي ، وهذا أحد أسباب الحد الأدنى من مظاهر NE الجهازي. من ناحية أخرى ، يوفر التطهير السريع ICS مؤشرًا علاجيًا مرتفعًا. يتراوح تخليص IGCS من 0.7 لتر / دقيقة (TAA) إلى 0.9-1.4 لتر / دقيقة (AF و budesonide ، في الحالة الأخيرة هناك اعتماد على الجرعة المأخوذة). الخلوص النظامي لـ 22R هو 1.4 لتر / دقيقة و 22S هو 1.0 لتر / دقيقة. تم العثور على أسرع خلوص يتجاوز معدل تدفق الدم الكبدي في BDP (150 لتر / ساعة ، ووفقًا لمصادر أخرى - 3.8 لتر / دقيقة ، أو 230 لتر / ساعة) () ، مما يشير إلى وجود التمثيل الغذائي خارج الكبد لـ BDP ، في هذه الحالة في الرئتين ، مما يؤدي إلى تكوين المستقلب النشط 17-BMP. يبلغ تخليص 17-BMP 120 لترًا / ساعة.
يعتمد نصف العمر (T1 / 2) من بلازما الدم على حجم التوزيع وحجم التصفية الجهازية ويشير إلى تغير في تركيز الدواء بمرور الوقت. في IGCS ، يختلف T1 / 2 من بلازما الدم بشكل كبير - من 10 دقائق (BDP) إلى 8-14 ساعة (AF) (). T1 / 2 من IGCS الأخرى قصيرة جدًا - من 1.5 إلى 2.8 ساعة (TAA و flunisolide و budesonide) و 2.7 ساعة لـ 17-BMP. في فلوتيكاسون T1 / 2 بعد الوريدهو 7-8 ساعات ، بينما بعد الاستنشاق من الغرفة الطرفية ، هذا الرقم هو 10 ساعات. هناك بيانات أخرى ، على سبيل المثال ، إذا كان T1 / 2 من بلازما الدم بعد الإعطاء في الوريد يساوي 2.7 (1.4-5.4) ساعة ، فإن T1 / 2 من الغرفة الطرفية ، محسوبة وفقًا لنموذج المراحل الثلاث ، بمتوسط 14. 4 ساعات (12.5-16.7 ساعة) ، والتي ترتبط بالامتصاص السريع نسبيًا للدواء من الرئتين - T1 / 2 (1.6-2.5) ساعة مقارنة بإقصائها الجهازي البطيء. يمكن أن يؤدي هذا الأخير إلى تراكم الدواء أثناء استخدامه على المدى الطويل ، والذي ظهر بعد سبعة أيام من العلاج بالرجفان الأذيني عن طريق ديسكاكالر بجرعة 1000 ميكروغرام مرتين في اليوم إلى 12 متطوعًا سليمًا ، حيث يتم تركيز الرجفان الأذيني لديهم. في بلازما الدم 1.7 مرة مقارنة بالتركيز بعد جرعة واحدة مقدارها 1000 ميكروغرام. رافق التراكم زيادة في تثبيط الكورتيزول في البلازما (95٪ مقابل 47٪).
استنتاج
يعتمد التوافر البيولوجي للكورتيكوستيرويدات المستنشقة على جزيء الدواء ، وعلى نظام توصيل الدواء إلى الجهاز التنفسي ، وعلى تقنية الاستنشاق ، وما إلى ذلك. مع الإدارة المحلية للكورتيكوستيرويدات المستنشقة ، هناك امتصاص أفضل للأدوية من الجهاز التنفسي السبيل ، يتم الاحتفاظ بها في أنسجة الجهاز التنفسي لفترة أطول ، ويتم ضمان انتقائية عالية للأدوية ، وخاصة فلوتيكاسون.بروبيونات وبوديسونيد ، ونسبة تأثير / مخاطر أفضل ومؤشر علاجي مرتفع. يؤدي الأسترة داخل الخلايا لبوديزونيد بواسطة الأحماض الدهنية في أنسجة الجهاز التنفسي إلى احتباس موضعي وتشكيل "مستودع" من بوديزونيد غير نشط ولكنه يتجدد ببطء. علاوة على ذلك ، يمكن أن يؤدي الإمداد الكبير داخل الخلايا من بوديزونيد المترافق والإطلاق التدريجي لبوديسونيد الحر من الشكل المترافق إلى إطالة تشبع المستقبل والنشاط المضاد للالتهابات لبوديسونيد ، على الرغم من تقاربه المنخفض لمستقبلات GCS مقارنة ببروبيونات فلوتيكاسون وبيكلوميثازون أحادي البروبيونات. حتى الآن ، هناك بيانات معزولة عن دراسات الحرائك الدوائية لعقار فوريت موميتازون واعد للغاية وفعال للغاية ، والذي ، في غياب التوافر البيولوجي عند الاستنشاق ، يُظهر نشاطًا عاليًا مضادًا للالتهابات في مرضى الربو.
يوفر التعرض طويل المدى والتشبع المتأخر للمستقبلات إطالة أمد النشاط المضاد للالتهابات لبوديزونيد وفلوتيكاسون في الجهاز التنفسي ، والذي يمكن أن يكون بمثابة أساس لوصفة طبية واحدة من الأدوية.
للاستفسارات الأدبية ، يرجى الاتصال بالمحرر
المؤلفات
- Affrime M. B. ، Cuss F. ، Padhi D. et al. التوافر البيولوجي والتمثيل الغذائي لـ Mometasone Furoate بعد تناوله بالجرعات المقننة وأجهزة الاستنشاق بالمسحوق الجاف في متطوعين بشريين أصحاء // J. Clin. فارماكول. 2000: 40 ؛ 1227-1236.
- بارنز ب.ج.الجلوكوكورتيكويدات المستنشقة: التطورات الجديدة ذات الصلة بتحديث إرشادات إدارة الربو // Respir. ميد. 1996 ؛ 9: 379-384
- Barnes P. J.، Pedersen S.، Busse W. W. فعالية وسلامة الكورتيكوستيرويدات المستنشقة // Am. J. ريسبير. كريت. كير ميد 1998 ؛ 157: 51-53
- Barry P. W.، Callaghan C. O. استنشاق الأدوية من سبعة أجهزة مباعدة مختلفة Thorax 1996؛ 51: 835-840.
- بورستروم إل إي ، ديروم إي ، ستال إي وآخرون. يؤثر جهاز الاستنشاق على ترسب الرئة وتأثير تربوتالين التيربوتالين. J. ريسبير. كريت. رعاية ميد. 1996 ؛ ١٥٣: ١٦٣٦-١٦٤٠.
- Brattsand R. ما هي العوامل التي تحدد النشاط المضاد للالتهابات وانتقائية المنشطات المستنشقة // Eur. تنفس. القس. 1997 ؛ 7: 356-361.
- Daley-Yates P. T.، Price A. C.، Sisson J.R et al. بيكلوميثازون ديبروبيونات: التوافر البيولوجي المطلق ، الحرائك الدوائية والتمثيل الغذائي بعد الإعطاء في الوريد ، الفم ، الأنف والاستنشاق عند الرجال // Br. جى كلين. فارماكول. 2001 ؛ 51: 400-409.
- Derendorf H. الحرائك الدوائية والخصائص الدوائية للكورتيكوستيرويدات المستنشقة فيما يتعلق بالفعالية والأمان // Respir. ميد. 1997 ؛ 91 (ملحق أ): 22-28.
- Esmailpour N. ، Hogger P. ، Rabe K. F. et al. توزيع بروبيونات فلوتيكاسون المستنشقة بين أنسجة الرئة البشرية والمصل في الجسم الحي // يورو. تنفس. ياء 1997 ؛ 10: 1496-1499.
- مبادئ توجيهية لتشخيص وعلاج الربو. تقرير فريق الخبراء ، رقم 2. المعاهد الوطنية للصحة ، بيثيسدا ، دكتوراه في الطب. (منشورات N.I.P. رقم 97-4051).
- Hogger P. ، Ravert J. ، Rohdewald P. Dissolution ، ارتباط الأنسجة وحركية ارتباط مستقبلات السكرية المستنشقة // Eur. استلام. 1993 ؛ 6: (ملحق 17): 584 ثانية.
- Hogger P. ، Rohdewald P. حركيات ملزمة من بروبيونات فلوتيكاسون لمستقبلات الجلوكوكورتيكويد البشرية. المنشطات 1994 ؛ 59: 597-602.
- Hogger P. ، Erpenstein U. ، Sorg C. et al. تقارب المستقبلات ، تعبير البروتين والفعالية السريرية للجلوكوكورتيكويدات المستنشقة // Am. J. ريسبير. كريت. رعاية ميد. 1996 ؛ 153: أ 336.
- جاكسون دبليو إف العلاج بوديسونيد البخاخ في مراجعة علمية وعملية للربو. أكسفورد ، 1995: 1-64.
- جينر دبليو ن. ، كيركهام د. في: Reid E ، Robinson JD ، Wilson I ، eds. التحليل البيولوجي للأدوية والمستقلبات ، نيويورك ، 1988: 77-86.
- كينيون سي جي ، ثورسون إل ، بورغستروم ل.الحد من ترسب الرئة للهباء الجوي المضغوط بوديزونيد الناتج عن التغيير الاستاتيكي؟ في أجهزة المباعدة البلاستيكية // توصيل الأدوية إلى الرئتين. 1996 ؛ 7: 17-18.
- ميلر لارسون أ ، مالتسون آر إتش ، أوهلسون دي وآخرون. إطلاق مطول من أنسجة مجرى الهواء من جلايكورتيكودس بوديسونيل وفلوتيكاسون بروبيونات بالمقارنة مع بيكلوميثازون ديبروبيونات وهيدروكورتيزون (مجردة) // Am. J. ريسبير. كريت. رعاية ميد. 1994 ؛ 149: A466.
- ميلر-لارسون أ ، مالتسون آر إتش ، هجيرتبرج إي وآخرون. اقتران الأحماض الدهنية العكسية لبوديسونيد: آلية جديدة للاحتفاظ المطول بالستيرويد المطبق موضعياً في أنسجة مجرى الهواء // عقار. الأيض. التخلص. 1998 ؛ الخامس. 26 لا 7: 623-630.
- Pedersen S.، Byrne P. O. مقارنة بين فعالية وسلامة الكورتيكوستيرويدات المستنشقة في الربو // Eur J Allergy Clin Immunol 1997؛ 52 (ملحق 39): 1-34
- Selroos O. ، Pietinalho A. ، Lofroos A. B. ، Riska A. الجرعة العالية أكثر فعالية من الجرعات المنخفضة من الكورتيكوستيرويدات المستنشقة عند بدء العلاج في المرضى الذين يعانون من الربو الحاد المعتدل (الملخص) // صباحا. J. ريسبير. كريت. رعاية ميد. 1997 ؛ 155: أ 349.
- Thorsson L. ، Dahlstrom K. ، Edsbacker S et al. الحرائك الدوائية والتأثيرات الجهازية لبروبيونات فلوتيكاسون المستنشقة في موضوعات صحية // Br. جى كلين. فارماكول. 1997 ؛ 43: 155-161.
- Thorsson L.، Edsbacker S. Conradson T. B. ترسب الرئة من بوديزونيد من Turbuhaler هو ضعف ذلك من جهاز الاستنشاق بالجرعات المقننة المضغوطة p-MDI // Eur. تنفس. ياء 1994 ؛ 10: 1839-1844.
- Tood G. ، Danlop K. Cason D. ، Shields M. قمع الغدة الكظرية لدى الأطفال المصابين بالربو الذين يعالجون بجرعات عالية من بروبيونات fluticason (الملخص) // Am. J. ريسبير. كريت. رعاية ميد. 1997 ؛ 155. رقم 4 (2 جزء 2): أ 356 ل.
- Trescoli-Serrano C.، Ward W. J.، Garcia-Zarco M. et al. الامتصاص المعدي المعوي للبوديزونيد المستنشق والبيكلوميثازون: هل له أي تأثير جهازي مهم؟ // أكون. J. ريسبير. كريت. رعاية ميد. 1995 ؛ 151 (رقم 4 الجزء 2): أ 3753.
- Tunec A. K. ، Sjodin ، Hallstrom G. تشكيل عكسي لإسترات الأحماض الدهنية من بوديزونيد ، وهو مضاد للربو جلوكوكورتيكويد ، في مجهرية بشرية في الرئة والكبد // دواء. الأيض. التخلص. 1997 ؛ 25: 1311-1317.
- فان دن بوش جي إم ، ويسترمان سي جي جي ، إدسبكر J. وآخرون. العلاقة بين أنسجة الرئة وتركيزات بلازما الدم من بوديزونيد المستنشق // Biopharm Drug. التخلص. 1993 ؛ 14: 455-459.
- Wieslander E. ، Delander E. L. ، Jarkelid L. et al. الأهمية الدوائية لاقتران الأحماض الدهنية القابلة للانعكاس لبوديسونيد مثبت في خط خلية الفئران في المختبر // صباحا. J. ريسبير. خلية - زنزانة. مول. بيول. 1998 ؛ 19: 1-9.
- Wurthwein G. ، Render S. ، Rodhewald P. قابلية الدهون وتقارب مستقبلات السكرية // Pharm Ztg. ويس. 1992 ؛ 137: 161-167.
- ديتزيل ك وآخرون. Ciclesonide: المنشط المنشط في الموقع // Prog. تنفس. الدقة. باسل. كارغر. 2001: v. 31 ؛ ص. 91-93.
الأستاذ أ. تشوي
تم تسمية MMA على اسم I.M. سيتشينوف
يعتبر الربو القصبي (BA) ، بغض النظر عن شدة الدورة ، من الأمراض الالتهابية المزمنة للممرات الهوائية ذات الطبيعة الحمضية. لذلك ، كان الإدخال أحد التغييرات الرئيسية في إدارة الربو التي تم إدخالها في الإرشادات الوطنية والدولية الكورتيكوستيرويدات المستنشقة (IGCS)كعوامل خط أول ويوصي باستخدامها على المدى الطويل. يتم التعرف على الكورتيكوستيرويدات المستنشقة على أنها أكثر الأدوية المضادة للالتهابات فعالية ، وبمساعدتها يمكن التحكم في مسار الربو. ومع ذلك ، بالنسبة للعلاج الأولي المضاد للالتهابات ، لدى الطبيب مجموعات أخرى من الأدوية ذات التأثير المضاد للالتهابات في الترسانة: نيدوكروميل الصوديوم ، كروموجليكات الصوديوم ، مستحضرات الثيوفيلين ، مضادات b2 طويلة المفعول (فورموتيرول ، سالميتيرول) ، مضادات الليكوترين . يمنح هذا الطبيب فرصة اختيار الأدوية المضادة للربو للعلاج الدوائي الفردي ، والذي يعتمد على طبيعة مسار المرض ، والعمر ، والتاريخ ، ومدة المرض في مريض معين ، وشدة الأعراض السريرية ، ومؤشرات الرئة الاختبارات الوظيفية وفعالية العلاج السابق ومعرفة الخصائص الفيزيائية والكيميائية والحركية الدوائية وغيرها من خصائص الأدوية نفسها.
بعد نشر GINA ، بدأت المعلومات تظهر متناقضة في طبيعتها وتتطلب مراجعة بعض أحكام الوثيقة. نتيجة لذلك ، أعدت مجموعة من الخبراء من المعهد القومي للقلب والرئة والدم (الولايات المتحدة الأمريكية) ونشرت تقرير "توصيات لتشخيص وعلاج الربو" (EPR-2). على وجه الخصوص ، قام التقرير بتغيير مصطلح "العوامل المضادة للالتهابات" إلى "عوامل التحكم طويلة المدى المستخدمة لتحقيق والحفاظ على السيطرة على الربو المستمر". يبدو أن أحد أسباب ذلك هو عدم وجود مؤشر واضح داخل إدارة الغذاء والدواء الأمريكية لما يعنيه حقًا "المعيار الذهبي" للعلاج المضاد للالتهاب للربو. أما بالنسبة لموسعات الشعب الهوائية ، وهي ناهضات ثنائية المفعول قصيرة المفعول ، فيشار إليها باسم "مساعدات سريعة للتخفيف من الأعراض الحادة والتفاقم".
وهكذا ، تنقسم أدوية علاج الربو إلى مجموعتين: أدوية المكافحة طويلة الأمد والأدوية للتخفيف من الأعراض الحادة لانقباض الشعب الهوائية. يجب أن يكون الهدف الأساسي من علاج الربو هو منع تفاقم المرض والحفاظ على نوعية حياة المرضى ، وذلك من خلال التحكم الكافي في أعراض المرض بمساعدة العلاج طويل الأمد باستخدام ICS.
يوصى باستخدام الكورتيكوستيرويدات المستنشقة بدءًا من المرحلة 2 (شدة الربو من خفيفة مستمرة وما فوق) ، وعلى عكس توصية GINA ، يجب أن تكون الجرعة الأولية من الكورتيكوستيرويدات المستنشقة عالية وتتجاوز 800 ميكروغرام / يوم ، عندما تستقر الحالة ، يجب تخفيض الجرعة تدريجياً إلى أقل جرعة منخفضة فعالة (جدول
في المرضى الذين يعانون من الدورة الحادة بشكل معتدل أو تفاقم الربو ، يمكن زيادة الجرعة اليومية من ICS ، إذا لزم الأمر ، وتتجاوز 2 ملغ / يوم ، أو يمكن استكمال العلاج بمنشطات b2 طويلة المفعول - سالميتيرول ، فورموتيرول ، أو الثيوفيلين لفترات طويلة الاستعدادات. على سبيل المثال ، نتائج دراسة متعددة المراكز مع بوديزونيد (FACET) ، والتي أظهرت أنه في حالات التفاقم على خلفية تناول جرعات منخفضة من ICS في المرضى الذين يعانون من الربو المستمر المعتدل ، فإن الفائدة السارية ، بما في ذلك انخفاض في التردد من التفاقم ، لوحظ من زيادة جرعة بوديزونيد ، مع الحفاظ على أعراض الربو وقيم وظائف الرئة دون المستوى الأمثل ، كان أكثر فعالية لزيادة جرعة بوديزونيد (حتى 800 ميكروغرام / يوم) بالاشتراك مع فورموتيرول.
في تقييم مقارن نتائج التعيين المبكر لـ IGCSفي المرضى الذين بدأوا العلاج في موعد لا يتجاوز سنتين من بداية المرض أو الذين لديهم تاريخ قصير للمرض ، بعد عام واحد من العلاج بوديزونيد ، تم العثور على ميزة في تحسين وظائف الجهاز التنفسي (RF) وفي السيطرة على أعراض الربو مقارنة بالمجموعة التي بدأت العلاج بعد 5 سنوات من ظهور المرض أو المرضى الذين لديهم تاريخ طويل من الإصابة بالربو. بالنسبة لمضادات الليكوترين ، يوصى باستخدامها للمرضى الذين يعانون من الربو الخفيف المستمر كبديل لـ ICS.
العلاج طويل الأمد مع ICSيحسن أو يطبيع وظائف الرئة ، ويقلل من التقلبات اليومية في ذروة تدفق الزفير والحاجة إلى الجلوكورتيكوستيرويدات الجهازية (GCS) ، حتى الإلغاء الكامل لها. علاوة على ذلك ، فإن استخدام الأدوية على المدى الطويل يمنع التشنج القصبي الناجم عن المستضد وتطور انسداد مجرى الهواء الذي لا رجعة فيه ، كما يقلل من تواتر التفاقم والاستشفاء ووفيات المرضى.
في الممارسة السريرية يتم تحديد فعالية وسلامة ICS من خلال قيمة المؤشر العلاجي ، وهي نسبة شدة التأثيرات السريرية (المرغوبة) والتأثيرات الجهازية (غير المرغوب فيها) (NE) أو انتقائهم للمسالك الهوائية . يتم تحقيق التأثيرات المرغوبة لـ ICS من خلال العمل المحلي للأدوية على مستقبلات الجلوكوكورتيكويد (GCR) في الجهاز التنفسي ، والآثار الجانبية غير المرغوب فيها هي نتيجة للعمل الجهازي للأدوية على جميع GCR في الجسم. لذلك ، مع وجود مؤشر علاجي مرتفع ، من المتوقع نسبة فائدة / مخاطر أفضل.
العمل المضاد للالتهابات من ICS
يرتبط التأثير المضاد للالتهابات بالتأثير المثبط لـ ICS على الخلايا الالتهابية ووسائطها ، بما في ذلك إنتاج السيتوكينات (إنترلوكينات) ، والوسطاء المؤيدين للالتهابات وتفاعلهم مع الخلايا المستهدفة.
تؤثر الكورتيكوستيرويدات المستنشقة على جميع مراحل الالتهاب ، بغض النظر عن طبيعتها ، بينما يمكن أن تكون الخلايا الظهارية في الجهاز التنفسي هدفًا خلويًا رئيسيًا. تنظم IGCS بشكل مباشر أو غير مباشر نسخ جينات الخلية المستهدفة. أنها تزيد من تخليق البروتينات المضادة للالتهابات (ليبوكورتين -1) أو تقلل من تخليق السيتوكينات المؤيدة للالتهابات - إنترلوكينات (IL-1 ، IL-6 و IL-8) ، عامل نخر الورم (TNF-a) ، المحببات- عامل تحفيز مستعمرة البلاعم (GM / CSF) وما إلى ذلك.
تعمل الكورتيكوستيرويدات المستنشقة على تغيير المناعة الخلوية بشكل كبير ، مما يقلل من عدد الخلايا التائية ، وتكون قادرة على قمع تفاعلات فرط الحساسية من النوع المتأخر دون تغيير إنتاج الأجسام المضادة بواسطة الخلايا البائية. يزيد ICS من موت الخلايا المبرمج ويقلل من عدد الحمضات عن طريق تثبيط IL-5. مع العلاج طويل الأمد لمرضى BA ، يقلل IGCS بشكل كبير من عدد الخلايا البدينة على الأغشية المخاطية في الجهاز التنفسي. يقلل IGCS من نسخ جينات البروتين الالتهابي ، بما في ذلك انزيمات الأكسدة الحلقية -2 المستحثة والبروستاغلاندين A2 ، وكذلك البطانة الداخلية ، مما يؤدي إلى استقرار أغشية الخلايا وأغشية الليزوزوم وانخفاض نفاذية الأوعية الدموية.
يقوم GCS بقمع التعبير عن سينسيز أكسيد النيتريك المحرض (iNOS). يقلل ICS من فرط نشاط الشعب الهوائية. تعمل الكورتيكوستيرويدات المستنشقة على تحسين وظيفة مستقبلات الأدرينالية b2 (b2-AR) عن طريق تصنيع b2-AR الجديد وزيادة حساسيتها. لذلك ، تعمل تقنية ICS على تحفيز تأثيرات ناهضات b2: توسع القصبات ، وتثبيط وسطاء الخلايا البدينة ووسطاء الجهاز العصبي الكوليني ، وتحفيز الخلايا الظهارية مع زيادة تصفية الغشاء المخاطي الهدبي.
IGCS تشمل فلونيسوليد , ثلاثي الميكانول استونيد (TAA) ، بيكلوميثازون ديبروبيونات (BDP) وأدوية الجيل الحديث: بوديزونيد و فلوتيكاسون بروبيونات (FP). وهي متوفرة كأجهزة الاستنشاق بالجرعات المقننة ؛ مسحوق جاف مع أجهزة الاستنشاق المناسبة لاستخدامها: مستنشق توربيني ، مستنشق حلقي ، إلخ ، بالإضافة إلى محاليل أو معلقات للاستخدام مع البخاخات.
تختلف الكورتيكوستيرويدات المستنشقة عن الكورتيكوستيرويدات الجهازية بشكل رئيسي في خصائصها الحركية الدوائية: محبة الدهون ، التعطيل السريع ، نصف العمر القصير (T1 / 2) من بلازما الدم. ينتج عن استخدام الاستنشاق تركيزات عالية من الأدوية في الجهاز التنفسي ، مما يوفر التأثير المضاد للالتهابات الأكثر وضوحًا (المرغوب فيه) والحد الأدنى من مظاهر التأثيرات الجهازية (غير المرغوب فيها).
يتم تحديد النشاط المضاد للالتهابات (الموضعي) لـ ICS من خلال الخصائص التالية: محبة الدهون ، قدرة الدواء على البقاء في الأنسجة ؛ تقارب وتقارب الأنسجة غير المحددة (غير المستقبلة) لـ HCR ، ومستوى التعطيل الأولي في الكبد ، ومدة الارتباط بالخلايا المستهدفة.
الدوائية
ستعتمد كمية ICS التي يتم تسليمها إلى الجهاز التنفسي في شكل رذاذ أو مسحوق جاف ليس فقط على الجرعة الاسمية من GCS ، ولكن أيضًا على خصائص جهاز الاستنشاق: نوع جهاز الاستنشاق المصمم لتقديم المحاليل المائية ، مسحوق جاف ( انظر الجدول.
1) ، وجود مركبات الكربون الكلورية فلورية (الفريون) كمادة دافعة أو عدم وجودها (أجهزة الاستنشاق الخالية من مركبات الكربون الكلورية فلورية) ، وحجم الفاصل المستخدم ، وكذلك تقنية الاستنشاق من قبل المرضى. يواجه 30٪ من البالغين و 70-90٪ من الأطفال صعوبات عند استخدام أجهزة الاستنشاق بالجرعات المقننة بسبب مشكلة تزامن الضغط على العلبة مع مناورة التنفس. تؤثر التقنية السيئة على توصيل الجرعة إلى الجهاز التنفسي وتؤثر على قيمة المؤشر العلاجي ، مما يقلل من التوافر الحيوي الرئوي ، وبالتالي انتقائية الدواء. علاوة على ذلك ، تؤدي التقنية السيئة إلى استجابة غير مرضية للعلاج. يشعر المرضى الذين يجدون صعوبة في استخدام أجهزة الاستنشاق أن الدواء لا يتحسن ويتوقفون عن استخدامه. لذلك ، في علاج IGCS ، من الضروري المراقبة المستمرة لتقنية الاستنشاق وتثقيف المرضى.
يتم امتصاص IGCS بسرعة من أغشية الخلايا في الجهاز الهضمي والجهاز التنفسي. يتم ترسيب 10-20٪ فقط من الجرعة المستنشقة في منطقة الفم والبلعوم ، ويتم ابتلاعها ، وبعد الامتصاص ، تدخل الدورة الدموية الكبدية ، حيث يتم تعطيل معظمها (حوالي 80٪) ، أي. يخضع ICS للتأثير الأساسي للمرور عبر الكبد. يدخلون الدوران الجهازي في شكل مستقلبات غير نشطة (باستثناء بيكلوميثازون 17-مونوبروبيونات (17-BMP) - المستقلب النشط لـ BDP) وكمية صغيرة (من 23٪ TAA إلى أقل من 1٪ FP) - في شكل دواء لم يتغير). وهكذا ، فإن النظام التوافر البيولوجي عن طريق الفم(عن طريق الفم) IGCS منخفض جدًا ، حتى 0 في AF.
من ناحية أخرى ، ما يقرب من 20٪ من الجرعة المقبولة اسميًا التي تدخل الجهاز التنفسي يتم امتصاصها بسرعة وتدخل إلى الرئة ، أي في الدورة الدموية الجهازية وهو استنشاق ، التوافر البيولوجي الرئوي(الرئة) ، والتي يمكن أن تسبب AEs الجهازية خارج الرئة ، وخاصة مع الجرعات العالية من ICS. في هذه الحالة ، يكون لنوع جهاز الاستنشاق أهمية كبيرة ، لأنه عند استنشاق مسحوق جاف من بوديزونيد من خلال جهاز الاستنشاق التوربيني ، زاد الترسب الرئوي للدواء بمقدار مرتين أو أكثر مقارنةً باستنشاق الهباء الجوي بالجرعات المقننة ، والذي تم تناوله. حساب عند تحديد جرعات مقارنة لمختلف ICS (الجدول 1).
علاوة على ذلك ، في دراسة مقارنة للتوافر البيولوجي للأيروسولات بالجرعات المقننة BDP المحتوية على غاز الفريون(F-BDP) أو بدونه (BF-BDP) ، تم الكشف عن ميزة كبيرة لامتصاص الرئة المحلي على الامتصاص الفموي الجهازي عند استخدام الدواء بدون الفريون: كانت نسبة "جزء الرئة / الفم" من التوافر البيولوجي 0.92 (BF- BDP) مقابل 0.27 (F-BDP).
تشير هذه النتائج إلى أن جرعات BF-BDP أقل من P-BDP يجب أن تكون مطلوبة لاستجابة مكافئة.
تزداد النسبة المئوية لإيصال الدواء إلى الجهاز التنفسي المحيطي مع استنشاق الهباء الجوي بالجرعات المقننة. من خلال الفاصلبحجم كبير (0.75 لتر). يتأثر امتصاص ICS من الرئتين بحجم الجزيئات المستنشقة ، وترسب الجسيمات الأصغر من 0.3 ميكرون في الحويصلات الهوائية ويتم امتصاصها في الدورة الدموية الرئوية. سيؤدي وجود نسبة عالية من ترسب الأدوية في المجاري الهوائية داخل الرئة إلى مؤشر علاجي أفضل لمزيد من ICS الانتقائية التي لها توافر حيوي فموي منخفض (على سبيل المثال ، فلوتيكاسون وبوديسونيد ، اللذان لهما توافر حيوي جهازي في الغالب بسبب الامتصاص الرئوي ، على عكس BDP ، والذي له توافر حيوي جهازي بسبب الامتصاص المعوي).
بالنسبة إلى ICS مع عدم توفر بيولوجي عن طريق الفم (فلوتيكاسون) ، فإن طبيعة الجهاز وتقنية استنشاق المريض تحدد فقط فعالية العلاج ولا تؤثر على المؤشر العلاجي.
من ناحية أخرى ، فإن حساب جزء الرئة الممتص (L) إلى إجمالي التوافر البيولوجي النظامي (C) يمكن أن يكون بمثابة وسيلة لمقارنة فعالية جهاز الاستنشاق لنفس ICS. النسبة المثالية هي L / C = 1.0 ، مما يعني أنه قد تم امتصاص كل الدواء من الرئتين.
حجم التوزيع(Vd) يشير ICS إلى درجة توزيع الأنسجة خارج الرئة للدواء ، لذلك يشير Vd الكبير إلى أن جزءًا أكبر من الدواء يتم توزيعه في الأنسجة المحيطية ، لكنه لا يمكن أن يكون مؤشرًا على النشاط الدوائي النظامي العالي لـ ICS ، لأن الأخير يعتمد على كمية الجزء الحر من الدواء القادر على التواصل مع GKR. تم العثور على أعلى Vd في EP (12.1 لتر / كجم) (الجدول 2) ، مما قد يشير إلى ارتفاع نسبة الدهون في EP.
شحومهو مكون رئيسي لإظهار الانتقائية ووقت الاحتفاظ بالعقاقير في الأنسجة ، لأنه يساهم في تراكم ICS في الجهاز التنفسي ، ويبطئ إطلاقها من الأنسجة ، ويزيد من التقارب ويطيل الارتباط مع GCR. يتم التقاط جلايكورتيكوستيرويد عالي الدهون (FP ، بوديزونيد و BDP) بشكل أسرع وأفضل من تجويف الجهاز التنفسي والاحتفاظ به في أنسجة الجهاز التنفسي لفترة أطول مقارنة بالجلوكوكورتيكوستيرويدات غير المستنشقة - هيدروكورتيزون وديكساميثازون ، يتم إعطاؤهما عن طريق الاستنشاق ، والذي قد شرح النشاط المضاد للربو غير المرضي والانتقائية للأخير.
في الوقت نفسه ، فقد ثبت أن بوديزونيد أقل دهونًا باقية في أنسجة الرئة لفترة أطول من AF و BDP.
والسبب في ذلك هو أسترة بوديزونيد وتكوين اتحادات بوديزونيد مع الأحماض الدهنية ، والتي تحدث داخل الخلايا في أنسجة الرئتين والجهاز التنفسي والميكروسومات الكبدية. إن قابلية التحمل للدهون في الاتحادات أعلى بعشرات المرات من دهن بوديزونيد السليم (انظر الجدول 2) ، وهو ما يفسر مدة بقائه في أنسجة الجهاز التنفسي. عملية اقتران بوديزونيد في الشعب الهوائية والرئتين سريعة. تمتلك اتحادات بوديزونيد تقاربًا منخفضًا جدًا لـ GCR وليس لها نشاط دوائي. يتم تحلل بوديزونيد المترافق عن طريق الليباز داخل الخلايا ، مما يؤدي إلى إطلاق بوديزونيد الحر النشط دوائيًا ، والذي قد يطيل نشاط الجلوكوكورتيكويد للدواء. إلى أقصى حد ، تتجلى ألفة الدهون في FP ، ثم في BDP ، بوديزونيد ، و TAA و flunisolide هي أدوية قابلة للذوبان في الماء.
اتصال GCS بالمستقبلاتويؤدي تكوين مركب GCS + GCR إلى ظهور تأثير دوائي وعلاجي مطول لـ ICS. بداية ارتباط بوديزونيد مع HCR أبطأ من AF ، ولكن أسرع من ديكساميثازون. ومع ذلك ، بعد 4 ساعات ، لم يكن هناك فرق في المبلغ الإجمالي للارتباط بـ HCR بين بوديزونيد و AF ، بينما بالنسبة للديكساميثازون كان فقط 1/3 من الجزء المرتبط من AF و بوديزونيد.
يكون تفكك المستقبل من مركب بوديزونيد + HCR أسرع مقارنةً بـ AF. مدة وجود مركب بوديزونيد + HCR في المختبر هي فقط 5-6 ساعات مقارنة بـ 10 ساعات للرجفان الأذيني و 8 ساعات لـ 17-BMP ، لكنها أكثر ثباتًا من الديكساميثازون. ويترتب على ذلك أن الاختلافات بين بوديزونيد و FP و BDP في اتصالات الأنسجة المحلية لا يتم تحديدها من خلال التفاعلات مع المستقبلات ، ولكن بشكل أساسي من خلال الاختلافات في درجة الاتصال غير المحدد لـ GCS مع الأغشية الخلوية وتحت الخلوية ، أي. ترتبط مباشرة مع محبة الدهون.
IGCS بسرعة تخليص(CL) ، قيمته هي تقريبا نفس قيمة تدفق الدم الكبدي وهذا هو أحد أسباب الحد الأدنى من مظاهر NE الجهازي. من ناحية أخرى ، يوفر التطهير السريع ICS مؤشرًا علاجيًا مرتفعًا. تم العثور على أسرع خلوص ، يتجاوز معدل تدفق الدم الكبدي ، في BDP (3.8 لتر / دقيقة أو 230 لتر / ساعة) (انظر الجدول 2) ، مما يشير إلى وجود التمثيل الغذائي خارج الكبد لـ BDP (المستقلب النشط 17-BMP هو تتشكل في الرئتين).
عمر النصف (T1 / 2)من البلازما يعتمد على حجم التوزيع والتصفية الجهادية ويشير إلى تغير في تركيز الدواء بمرور الوقت.
T1 / 2 IGCS قصير جدًا - من 1.5 إلى 2.8 ساعة (TAA و flunisolide و budesonide) وأطول - 6.5 ساعات لـ 17-BMP. يختلف T1 / 2 AF اعتمادًا على طريقة إعطاء الدواء: بعد الحقن في الوريد يكون من 7 إلى 8 ساعات ، وبعد استنشاق T1 / 2 من الغرفة الطرفية 10 ساعات. هناك بيانات أخرى ، على سبيل المثال ، إذا كان T1 / 2 من بلازما الدم بعد الحقن الوريدي 2.7 ساعة ، فإن T1 / 2 من الغرفة الطرفية ، محسوبة وفقًا لنموذج المراحل الثلاث ، بمتوسط 14.4 ساعة ، وهو مرتبط نسبيًا امتصاص سريع للدواء من الرئتين (T1 / 2 2.0 h) مقارنة بالتخلص الجهازي البطيء للدواء. هذا الأخير يمكن أن يؤدي إلى تراكم الدواء مع الاستخدام المطول. بعد تناول الدواء لمدة 7 أيام من خلال قرص بجرعة 1000 ميكروغرام مرتين في اليوم ، زاد تركيز الرجفان الأذيني في البلازما 1.7 مرة مقارنة بالتركيز بعد جرعة واحدة من 1000 ميكروغرام. كان التراكم مصحوبًا بقمع تدريجي لإفراز الكورتيزول الداخلي (95٪ مقابل 47٪).
تقييم الفعالية والسلامة
أظهرت العديد من الدراسات العشوائية والمضبوطة بالدواء الوهمي والتي تعتمد على الجرعة المقارنة للكورتيكوستيرويدات المستنشقة في مرضى الربو أن هناك فروقًا ذات دلالة إحصائية بين فعالية جميع جرعات الكورتيكوستيرويدات المستنشقة والعلاج الوهمي. في معظم الحالات ، تم الكشف عن اعتماد كبير للتأثير على الجرعة. ومع ذلك ، لا توجد فروق ذات دلالة إحصائية بين مظاهر الآثار السريرية للجرعات المختارة ومنحنى الاستجابة للجرعة. كشفت نتائج دراسة فعالية ICS في الربو عن ظاهرة غالبًا ما لا يتم التعرف عليها: يختلف منحنى الاستجابة للجرعة باختلاف المعلمات. تختلف جرعات الكورتيكوستيرويدات المستنشقة التي لها تأثير كبير على شدة الأعراض ووظيفة الجهاز التنفسي عن تلك المطلوبة لتطبيع مستوى أكسيد النيتريك في هواء الزفير. قد تختلف جرعة ICS اللازمة لمنع تفاقم الربو عن تلك اللازمة للسيطرة على أعراض الربو المستقر. كل هذا يشير إلى الحاجة إلى تغيير الجرعة أو ICS نفسه ، اعتمادًا على حالة المريض المصاب بالربو ومراعاة ملف الحرائك الدوائية لـ ICS.
معلومات حول التأثيرات العكسية الجهازية لـ ICSهي الأكثر إثارة للجدل ، من غيابها حتى ظهورها ، مما يشكل خطرًا على المرضى ، خاصة عند الأطفال. وتشمل هذه التأثيرات قمع وظيفة قشرة الغدة الكظرية ، والتأثير على استقلاب العظام ، وكدمات وترقق الجلد ، وتشكيل إعتام عدسة العين.
ترتبط المنشورات العديدة المخصصة لمشكلة التأثيرات الجهازية بالقدرة على التحكم في مستوى العلامات المختلفة الخاصة بالأنسجة وتتعلق بشكل أساسي بعلامات 3 أنسجة مختلفة: الغدد الكظرية وأنسجة العظام والدم. العلامات الأكثر استخدامًا وحساسية لتحديد التوافر البيولوجي النظامي لـ GCS هي قمع وظيفة قشرة الغدة الكظرية وعدد الحمضات في الدم. قضية أخرى مهمة هي التغييرات التي لوحظت في استقلاب العظام وما يرتبط بها من مخاطر حدوث كسور بسبب تطور هشاشة العظام. التأثير الغالب على استقلاب العظام للكورتيكوستيرويدات هو انخفاض نشاط بانيات العظم ، والذي يمكن تحديده عن طريق قياس مستوى أوستيوكالسين في بلازما الدم.
وبالتالي ، مع الإدارة المحلية لـ ICS ، يتم الاحتفاظ بها في أنسجة الجهاز التنفسي لفترة أطول ، ويتم ضمان انتقائية عالية ، خاصة بالنسبة لبروبيونات فلوتيكاسون وبوديسونيد ، ونسبة فائدة / مخاطر أفضل ، ومؤشر علاجي مرتفع للأدوية. يجب أن تؤخذ كل هذه البيانات في الاعتبار عند اختيار ICS ، وإنشاء نظام جرعات مناسب ومدة العلاج في مرضى الربو القصبي.
المؤلفات:
1. الربو القصبي. استراتيجية عالمية. الاتجاهات الرئيسية لعلاج الربو والوقاية منه. تقرير مشترك بين المعهد القومي للقلب والرئة والدم ومنظمة الصحة العالمية. النسخة الروسية تحت التحرير العام للأكاديمي أ. Chuchalina // أمراض الرئة. 1996 (الطلبات) ؛ 1-157.
2. برنامج التعليم والوقاية من الربو الوطني. تقرير فريق الخبراء رقم 2 / إرشادات لتشخيص وإدارة الربو. 7-الصحة والخدمات الإنسانية - NIH Publication No. 97-4051 /.
3. Buist S. تطوير الأدلة للتدخلات العلاجية عن طريق الاستنشاق في الربو. // Eur Respir Rev. 1998 ؛ 8 (58): 322-3.
4. Thorsson L. ، Dahlstrom ، S. Edsbacker et al. الحرائك الدوائية والتأثيرات الجهازية لبروبيونات فلوتيكاسون المستنشقة في موضوعات صحية. // بريت. J. كلينك فارماكول. 1997 ؛ 43: 155-61.
5.P.M. يا بيرن. آثار استنشاق فورموتيرول وبوديسونيد في الحد من تفاقم الربو // Eur Rspir Rev. 1998 ؛ 8 (55): 221-4.
6 بارنز PJ ، S. Pedersen ، W.W. بوس. فعالية وسلامة الكورتيكوستيرويدات المستنشقة. تطورات جديدة. // Am J Respir Care Med. 1998 ؛ 157 (3) الجزء 2 (ملحق): s1-s53.
7. Tsoi A.N. معلمات حركية الدواء للستيرويدات القشرية السكرية المستنشقة الحديثة. // أمراض الرئة. 1999 ؛ 2: 73-9.
8 هاريسون ل. تحسين توافر الرئة الموضعي للبيكلوميثازون ديبروبيونات (BDP) من BDP MDI جديد خالٍ من مركبات الكربون الكلورية فلورية // Eur Respir J. 1998 ؛ 12 (ملحق 28) 624. 79s-80s.
9. ميلر لارسون أ. مالتسون ، إي هجيرتبرج وآخرون. اقتران الأحماض الدهنية العكسية لبوديسونيد: آلية جديدة للاحتفاظ المطول بالستيرويد المطبق موضعياً في أنسجة مجرى الهواء. التخلص من الأيض المخدرات. 1998 ؛ 26 (7): 623-30.