اكتروبيون عنق الرحم الجرثومية 10. اكتروبيون. العيادة (الأعراض) والتشخيص والعلاج. مراحل تطور التقرح
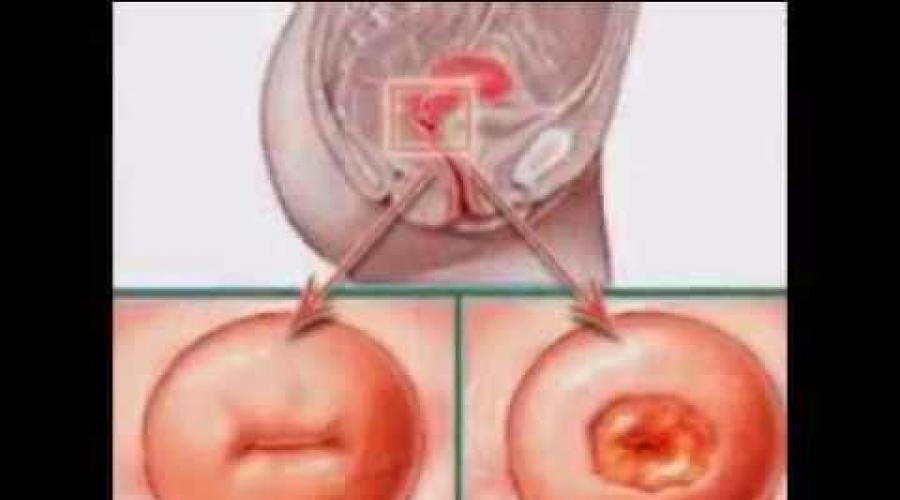
تتميز ظهارة عنق الرحم والمهبل ببنية مختلفة. وفقًا لذلك: خلايا مسطحة متعددة الطبقات ذات لون وردي أسطواني وحمراء. في منطقة البلعوم الخارجي - المكان الذي يمر فيه عنق الرحم إلى المهبل - يتم تحديد حد واضح لنوعين من الغشاء المخاطي.
في كثير من الأحيان ، "تزحف" الظهارة الأسطوانية على سطح مسطح ، وتذهب إلى التجويف المهبلي. تُعرَّف هذه الحالة في أمراض النساء على أنها انتباذ عنق الرحم ، وكان المصطلح غير الصحيح "تآكل" يستخدم سابقًا. حتى الآن ، يعتبر بعض الأطباء هذه العملية مرضًا يحتاج إلى العلاج ، بينما يعتبره البعض الآخر أمرًا طبيعيًا.
لماذا يسمى خارج البصر بالتآكل الزائف؟
نزوح حدود الغشاء المخاطي لعنق الرحم حميد. تحافظ هذه الحالة على الأنسجة الطبيعية ، والنضج السليم وانقسام الخلايا. هذا هو السبب في أن عملية زحف الأنسجة تسمى التآكل الكاذب أو الزائف. للمقارنة: يتم تشخيص التآكل الحقيقي في حالة عدم وجود ظهارة في منطقة عنق الرحم. يرى الطبيب جرحًا (قرحة) تكونت نتيجة التهاب أو إصابة.
ما هو اسم آخر ل ectopia؟

تسمى قناة عنق الرحم باطن عنق الرحم. يحتوي ، بالإضافة إلى ظهارة غدية أسطوانية (وفقًا لبيانات علمية غير مؤكدة). هذا هو السبب وراء وجود العديد من الأسماء المختلفة لانتباذ عنق الرحم ، لكنها تحدد نفس الحالة. اسماء اخرى:
- ظهارة عمودية خارج الرحم
- تآكل عنق الرحم الزائف
- التآكل الغدي الكاذب.
أسباب التعرية الزائفة
فسيولوجية
يعتبر سبب نمو الغشاء المخاطي لعنق الرحم في التجويف المهبلي زيادة في هرمون الاستروجين. هذه الفئة من الهرمونات مسؤولة عن نمو ظهارة الأعضاء التناسلية الأنثوية. ومن ثم ، فإن اعتماد تطور هذه الحالة من الغشاء المخاطي لعنق الرحم على عمر المريض. على سبيل المثال ، خلال فترة البلوغ ، وكذلك في سن الإنجاب ، يتم تشخيص التآكل الزائف في 40٪ من النساء اللواتي يلجأن إلى طبيب أمراض النساء. وفي النساء فوق سن الأربعين ، لا يحدث ذلك عمليًا.
وبالتالي ، فإن خروج الظهارة الأسطوانية للـ CMM إلى الخارج هو سمة من سمات:
- الأطفال حديثي الولادة أثناء نمو الجهاز التناسلي
- الفتيات المراهقات خلال فترة البلوغ (هناك "تناثر" في المستويات الهرمونية)
- النساء أثناء الحمل وأثناء تناول موانع الحمل.
في هذه الحالات ، هناك انتباذ فسيولوجي لعنق الرحم ، والذي لا يحتاج إلى علاج. بعد استعادة الخلفية الهرمونية ، يختفي التآكل الزائف لعنق الرحم من تلقاء نفسه. إذا وصف الطبيب العلاج ، فمن الأفضل عدم التسرع ومراقبة حالة الغشاء المخاطي.
مكتسب
أيضا ، يمكن أن يتطور الانتباخ بسبب العمليات الالتهابية بعد التدخلات النسائية ، والإصابات ، والآفات المعدية. في مثل هذه الحالات ، يتم ملاحظة علم الأمراض المكتسب ، والذي يمكن اكتشافه بسبب ظهور أعراض ذات طبيعة التهابية.
أعراض نمو الغشاء المخاطي لعنق الرحم
لا يظهر الشكل الفسيولوجي للتآكل الزائف أي علامات ، وغالبًا ما تكون الفتاة ، والمرأة غير مدركة لهذه الحالة من الظهارة الأسطوانية. في المقابل ، يحتوي التآكل الزائف المكتسب على الميزات التالية:
- زيادة إفراز البيض
- حكة في منطقة المهبل
- التغييرات الدورة الشهرية
- نزيف أثناء الجماع.
ما هو شكل معقد خطير؟

كقاعدة عامة ، تتطور المرحلة الأولية بشكل غير محسوس ، وفي 80٪ من الحالات يحدث شكل معقد. في هذه المرحلة ، قد يكتسب خارج الرحم على خلفية عملية التهابية مطولة تهدد الصحةحالة. يتجلى ذلك في الأمراض التالية:
- الالتهاب المزمن البطيء
- الشتر الخارجي (الشتر الخارجي من الغشاء المخاطي لعنق الرحم على الأنسجة المهبلية)
- حالات مختلفة سرطانية (بسبب الالتهاب غير المعالج ، ولكن ليس الانتباذ الفعلي).
طرق التشخيص
عند فحصه بمساعدة المرايا ، يرى طبيب أمراض النساء منطقة غير طبيعية من الغشاء المخاطي للبلعوم الخارجي. لها مظهر بقعة وردية إلى حمراء ، تشبه التعرية ، لكنها ليست كذلك. لهذا السبب من المهم إجراء تشخيص للخلايا قبل إجراء التشخيص. يتم استخدام الطرق التالية لهذا:
- تنظير المهبل
- تنظير مهبلي متقدم بالفيديو
- خزعة من خلايا عنق الرحم
- مسحة لعلم الخلايا والنباتات والثقافة البكتيرية
- PCR (تحليل تفاعل البلمرة المتسلسل للكشف عن جميع الكائنات الحية الدقيقة) ،
- اختبار بابانيكولاو لتحديد حالة الخلايا: طبيعية ، محتملة التسرطن ، سرطانية.
ماذا سيظهر التنظير المهبلي؟
بسرعة وفعالية ، يتم تحديد انتباذ عنق الرحم عن طريق التنظير المهبلي. يُظهر المجهر ظهارة أسطوانية على شكل مجموعات من الحليمات الحمراء. للمقارنة: تبدو الخلايا المسطحة للمهبل مثل ألسنة رمادية شاحبة. على خلفية الالتهاب ، يُظهر التنظير المهبلي أيضًا الطلاوة البيضاء والمناطق السلبية باليود (عند معالجتها بمحلول Lugol).
يتميز التآكل الزائف الفسيولوجي عند الفتيات بحواف ناعمة من حدود خلايا عنق الرحم والمهبل. علم الأمراض الخلقيةتتميز الحواف غير المستوية بأنها مميزة ومكتسبة - مناطق تحويل مختلفة (مناطق انتقائية في شكل نقاط).
إكتوبيا و ICD 10
نظرًا لحقيقة أن إزاحة حدود قناة عنق الرحم يعتبر تآكلًا خاطئًا ، فإن هذا الشرط غير مدرج في التصنيف الدولي للأمراض 10 (التصنيف الدولي للأمراض). في السابق ، قام الأطباء بتشخيص: تآكل. هذا المرضلديه رمز ICD 10 N86. ومع ذلك ، عند تشخيص الانتباذ ، فإن مثل هذا التعيين وفقًا لـ ICD 10 غير صحيح.
وتجدر الإشارة إلى أن الانتباذ في طب النساء الحديث لا يعتبر مرضًا بشكل عام ، لذلك لا يتم تضمينه في تصنيف المراجعة العاشرة. يعرف التآكل الحقيقي ، الذي تم تضمينه في التصنيف الدولي للأمراض 10 تحت الرمز N86 ، علم الأمراض على أنه قرحة في البلعوم الخارجي. في هذه الحالة ، يمكن معالجة كلتا الحالتين (N86 وفقًا لـ ICD 10 والتآكل الخاطئ) بطرق مماثلة.
كيف تعالج نمو الغشاء المخاطي عنق الرحم؟

إذا لم يمر النموذج الذي تم تشغيله من تلقاء نفسه ، فسيتم العلاج الهرموني. في بعض الحالات ، يُعرض على المريض طريقة جراحية مشابهة للتأثير على التعرية (N86 ICD 10). تشمل هذه الطرق:
- التعرض للبرد أو الليزر أو موجات الراديو
- التخثير الكيميائي أو الكهربائي أو الحراري.
يجب أن تضمن الأساليب الحديثة في علاج المرضى الذين لم يولدوا سوى أقل قدر من الصدمات والحفاظ على التركيب التشريحي لعنق الرحم. بأحدث الطرقنكون:
- إشعاع الطيف الشمسي
- التعرض لليزر البارد (التدمير بالتبريد).
الغرض من العلاج
بالنسبة للمرضى الذين لم يولدوا بعد ، فإن المعيار المهم للعلاج هو الحفاظ على سلامة الأنسجة ، وعدم وجود ندوب. إذا تم علاج المرأة عديمة الولادة بطرق عفا عليها الزمن ، فإن الندبات في معظم الحالات تؤدي إلى تضيق وانتباذ بطانة الرحم ورتق الرحم. تم تحديد هذه الشروط على التوالي: تضيق تجويف قناة عنق الرحم ، تكاثر خلايا بطانة الرحم ، عدوى قناة عنق الرحم.
تؤدي هذه الأمراض إلى العقم ، وهو أمر غير مقبول للمرضى الصغار الذين لم يولدوا بعد والنساء اللائي يخططن لولادة طفل. يتم توفير نفس شروط العلاج في التشخيص: تآكل حقيقي (N86 وفقًا لتصنيف المراجعة العاشرة).
إذا لم يتم تنفيذ مكان إقامة المريض العلاج الحديث، من الأفضل التخلي عن الأساليب التي يمكن أن تشوه عنق الرحم. في هذه الحالة ، تحتاج إلى الاتصال بعيادات المدن الكبيرة.
أخيرا
يجب أن تتذكر النساء المصابات بالانتباذ أنه مع هذا التشخيص:
1. لا تضع الشموع: هذه الطريقة في العلاج لا تساعد.
2. يمكنك تطبيق الكي على عديم الولادة. الشيء الرئيسي هو اختيار طريقة حديثة لا تترك ندوبًا.
3. لا يمكنك التسرع في العلاج إذا كانت الأسباب فسيولوجية.
4. قد يكون هناك سرطان عنق الرحم إذا كان السبب هو فيروس الورم الحليمي (HPV).
5. يمكن أن تحدث البشرة - الشفاء الذاتي للغشاء المخاطي. في هذه الحالة ، تعود حدود الظهارة 2 إلى وضعها الطبيعي من تلقاء نفسها.
كل امرأة تسمع عن تآكل عنق الرحم (ECM) منذ صغرها. غالبًا ما يتم التقليل من أهمية هذا المرض ، حيث يتضخم مع مجموعة من الأساطير. هذا أمر طبيعي ، لأن النساء لا يعرفن دائمًا مدى خطورة تآكل عنق الرحم ، والنتيجة التي يمكن أن يؤدي إليها.
أكبر الأخطاء هي التفكير في أنه يمكن أن يزول من تلقاء نفسه ، والخوف من أنه سيتحول بالتأكيد إلى ورم سرطاني.
كيف يتم التعرف على المرض؟
عنق الرحم هو الجزء السفلي من العضو الذي يبرز في المهبل كقناة. عنق الرحم مبطن بأنسجة مخاطية (ظهارة) ، والتي تتعرّض بسهولة للعدوى والالتهاب والإصابة. يقوم طبيب أمراض النساء بإجراء هذا التشخيص بمثل هذه التغييرات في الأنسجة:
منطقة ملتهبة (احمرار)
اضطراب النزاهة (القرحة)
نزيف الغشاء المخاطي عيب
بالإضافة إلى ذلك ، قد تبدو التغييرات مثل نمو الأنسجة. يسمى هذا الخلل بالتآكل الزائف وله أعراض أخرى. في هذه الحالة لا تشعر المرأة بالألم والحرق والحكة وعدم الراحة الجسدية. في المقابل ، يتطور التآكل الحقيقي لعنق الرحم في عمق الظهارة ويتلف الأوعية الدموية. نتيجة لذلك ، يمكن أن تنزف عند أدنى تلامس.

أعراض المرض
على ال مرحلة مبكرةالمرض لا يظهر نفسه ، ولكن يتم اكتشافه فقط أثناء الفحص. لا يتجلى في الألم الحاد ودرجة الحرارة. ومع ذلك ، في الحياة اليومية ، يجب على المرأة الانتباه إلى هذه الأعراض:
النزيف أثناء الاتصال الجنسي (بغض النظر عن كمية الدم)
ألم في أسفل البطن يحدث بشكل متقطع
مع التآكل الزائف ، فهم قلقون: ، رائحة كريهة.
وتجدر الإشارة إلى أن الأعراض الخفيفة لا تعني أن المرض قد بدأ للتو. على العكس من ذلك ، إذا ظهرت ، فهي تتقدم بالفعل. يجب أن نتذكر دائمًا مدى خطورة التآكل ، ولا ننتظر ظهور العلامات. من الأفضل ألا تكون كسولًا وأن يتم فحصك مرة واحدة على الأقل سنويًا (يفضل كل ستة أشهر).
ما الالتهابات التي تؤدي إلى التآكل؟
غالبًا ما يتطور المرض من عدوى تنتقل من الشريك الجنسي. هناك 4 أنواع أكثر خطورة بالنسبة لتطور هذا المرض:
الكلاميديا
فيروس الورم الحليمي
داء الفطريات
أسباب غير معدية:
تلف الظهارة أثناء الولادة
التغيرات الهرمونية (بسبب الحمل والعمر ونقص الهرمونات)
العمليات الالتهابية غير المعالجة أو غير المعالجة جزئيًا في المهبل.
كيف يتم تشخيص ESM؟
بادئ ذي بدء ، يقوم طبيب أمراض النساء بفحص عنق الرحم باستخدام المرايا. في حالة الاشتباه في حدوث تآكل ، يتم وصف التنظير المهبلي. يتم إجراؤه باستخدام منظار المهبل - وهو مجهر مصمم خصيصًا. يتم تثبيته أمام المريضة مستلقية على كرسي أمراض النساء.
لا يمكن المبالغة في تقدير دور التنظير المهبلي: طريقة بسيطة ورخيصة تسمح بإجراء فحص إعلامي. أثناء التنظير المهبلي ، يأخذ الطبيب أيضًا مسحة من الظهارة. تسمح لك دراسة خلايا اللطاخة بتحديد طبيعتها: هل تغيرت أم لا؟ إذا كانت الإجابة بنعم ، فهناك خطر الإصابة بورم سرطاني.
قد يصف الطبيب خزعة (أخذ قطعة من النسيج للفحص النسيجي). من أجل معرفة كيف تتصرف الخلايا أثناء النمو ، سيتم زراعة الأنسجة لعدة أيام في أنبوب اختبار في محلول ملحي خاص. موافقة المريض مطلوبة لأخذ الخزعة ، والأفضل عدم رفضها.
التعيين الدولي ESHM
يتم تحديد التشخيص حسب التصنيف الدولي للأمراض الجرثومية 10. هذه وثيقة إحصائية تجمع البيانات عن جميع الأمراض. كل مرض له رمزه الخاص ، والذي تم تعيينه N86 للشكل الحقيقي للتآكل. إذا لوحظ التهاب عنق الرحم (التهاب الظهارة) ، يشار إلى الكود بشكل مختلف: N72.
وبحسب التصنيف الدولي للأمراض ، فإن أكثر أسباب الإصابة بهذا المرض ندرة هي مرض السل والزهري. غالبًا ما يظهر بسبب عدوى بكتيرية تنتقل عن طريق الاتصال الجنسي. الوقاية المهمة في هذه الحالة هي النظافة الشخصية للمرأة وشريكها الجنسي. وتجدر الإشارة إلى أنه في الطب الدولي منذ عام 1990 لم يتم استخدام مصطلح "تعرية" رسميًا ، ولكن تم استخدام كلمة "قرحة". هذا هو السبب في أن الكود N86 يعني تآكلًا حقيقيًا في شكل تلف تقرحي في الغشاء المخاطي.
لعلاج أو لا نعالج؟
لذلك ، إذا كان الكود N86 قيد التشخيص ، فمن غير المرغوب فيه للغاية تجاهل العلاج. يتخذ العديد من المرضى إجراءاتهم الخاصة ، مثل الغسل بالأعشاب المضادة للالتهابات. في هذه الحالة ، يجب أن تعرف السبب الذي أصبح الدافع لتطوير التآكل ، لأن الكود في التشخيص لا يحدد ذلك. يمكن توجيه العلاج الذاتي إلى سبب آخر ، وسيصبح المرض المهمل نتيجة لذلك.
يستخدم الطب الحديث الطرق التالية للتخلص من التعرية:
1. تشعيع الليزر. يعتبر أكثر طريقة فعالة، يحافظ على الخلايا السليمة ، يشفى النسيج بسرعة. هناك 10 جلسات لمدة 5-10 دقائق.
2. التدمير بالتبريد - التجميد بالنيتروجين السائل - له كفاءة عالية ، بينما لا يخلو من العيوب. بعد العملية ، تشعر المرأة بالقلق من إفرازات ذات طبيعة دموية ورائحة كريهة. في غضون 3 أشهر يحظر السباحة في الخزانات للعيش جنسيا.
يتكون العلاج الطبي من استخدام السدادات القطنية مع مرهم التئام الجروح. على سبيل المثال ، methylurocil. من المهم معرفة أن ESM غير المعالج غالبًا ، ولكن ليس دائمًا ، يؤدي إلى عملية الأورام. هذا هو السبب في أنه من الأفضل عدم رفض العلاج المقترح ، ولكن اختيار أكثر الخيارات الممكنة فعالية.
يعرف علم الأمراض ، الذي يسمى تآكل عنق الرحم ، من قبل المتخصصين على أنه عيب تقرحي محدد في أنسجة الغشاء المخاطي الذي يبطن الجزء المهبلي من هذا الجزء من جسم الأنثى.
هذه الحالة حميدة ، فقط في عدد قليل نسبيًا من الحالات التي تمثل خطرًا على الصحة.
يرجع تطور الآفة إلى استبدال الظهارة السليمة في طبقات الغشاء المخاطي بخلايا أسطوانية من الأنسجة الطلائية من قناة عنق الرحم ، مما يؤدي إلى تطور علم الأمراض.
في هذه المقالة ، سوف نشرح ما هو تآكل عنق الرحم الحقيقي ، والتآكل الزائف ، والشتر الخارجي ، وانتشار باطن الرحم عند النساء البالغات ، وسنقدم رموز ICD-10 الخاصة بهم.
تعريف ومبادئ تطور المرض
انتهاك مرضي لسلامة الظهارةأو بشكل عام ، يطلق على المنطقة المهبلية من عنق الرحم تآكلها (رمز ICD-10 - N86 ، اسم المرض -).
يتم تشخيص العديد من النساء - أكثر من 50٪ يواجهن هذه المشكلة. علاوة على ذلك ، فإن الكثير منهن لا يعرفن شيئًا عن المرض حتى يتم اكتشافه خلال رحلة لطبيب أمراض النساء.
مرحلة البشرةيسمي الخبراء عملية التطور العكسي للتآكل الزائف ، والتي يمكن خلالها علاج الأمراض تمامًا ، بشرط أن تحفز الخلايا الاحتياطية التي تشكلت خلال المرحلة الثابتة زيادة في عدد خلايا الظهارة الطبقية وإزاحة الظهارة الأسطوانية .
التآكل الزائف المكتسب ، مع القضاء الناجح على العوامل التي تسببت في البداية في حدوث المشكلة ، يختفي من تلقاء نفسه. في حالات المضاعفات ، يتم استخدام العلاج بالطرق الفعالة.
ما هو شتر عنق الرحم:
خطر علم الأمراض المشترك
أحد أنواع تآكل عنق الرحم هو علم الأمراض المشترك - ectopia عنق الرحم مع التهاب عنق الرحم المزمن.
يتطور هذا النموذج تحت تأثير الأسباب التالية:
- عدوى فيروسية(في كثير من الأحيان - فيروس الورم الحليمي البشري) ؛
- الالتهابات البكتيرية(الأمراض التناسلية ، وخاصة في كثير من الأحيان - الكلاميديا) ؛
- العمليات الالتهابية في الأعضاء نظام الجهاز البولى التناسلى (في القائمة - التهاب الفرج والتهاب المهبل و) ؛
- عدم توازن البكتيريا المهبلية(بشكل رئيسي بسبب سوء النظافة أو الاستخدام غير الصحيح للمضادات الحيوية) ؛
- الاضطرابات الهرمونيةمع زيادة هرمون الاستروجين.
- الأمراض المصاحبة(تتعلق بشكل رئيسي بأعضاء الجهاز البولي).
غالبًا ما يؤدي انتباذ عنق الرحم نفسه إلى التهاب عنق الرحم المزمن.
في علم الأمراض ، تكون الخلايا الأسطوانية التي حلت محل الخلايا الظهارية الحرشفية في عنق الرحم عرضة للتدمير ، مما يجعل العضو عرضة حتى للبكتيريا الدقيقة الآمنة المشروطة التي تعيش في المهبل.
على هذه الخلفية ، يمكن توقع تطور التهاب عنق الرحم - التهاب الغشاء المخاطي في قناة عنق الرحم - قريبًا بما فيه الكفاية.
من الضروري معالجة الوجود المتزامن لالتهاب عنق الرحم وانتباذ الرحم ، لأن علم الأمراض المشترك سيؤدي إلى تغيير منتظم بالتناوب في عمليات تدمير الخلايا الظهارية وتجديدها.
على خلفية التدمير المستمر للظهارة ، فإن استعادتها ستتخذ أشكالًا مختلفة ، بما في ذلك أشكال الأورام.
تركيبة غير معالجة من انتباذ عنق الرحم مع التهاب عنق الرحم المزمنيؤدي إلى تكوين الأورام الحميدة وخلل التنسج وحتى الأورام الخبيثة.
وهذا يجعل الاعتلال المشترك أكثر خطورة بكثير من أشكال التعرية القياسية.
إن داء باطن عنق الرحم هو اسم آخر للتآكل الزائف.
التآكل الكاذب له اسم آخر في الطب - داء باطن عنق الرحم. آفة نسائية شائعة.
هذا المرض تحت هذا الاسم من عدة أنواع:
- التهاب باطن عنق الرحم البسيطما هو: بدون أورام ، بدون أعراض ، يمكن اكتشافها بسهولة عند الفحص ، ولكنها قادرة على التسبب في حدوث التهاب في الغشاء المخاطي ؛
- التهاب باطن عنق الرحم المزمنعنق الرحم - مرض ذو مسار بدون أعراض يتطور في حالة عدم وجود علاج بشكل حاد ، عندما ينتقل الالتهاب التدريجي إلى ألياف الأنسجة الضامة والعضلية ؛
- داء باطن عنق الرحم التدريجي- تآكل الغدد مع أورام الهياكل الغدية ، واضح للعيان عند فحص عنق الرحم.
وفقًا لمراحل التطور ، ينقسم التهاب باطن الرحم إلى:
- ثابتالتهاب باطن عنق الرحم: مع القرحات التي لا تتطور ، ولكن لا تلتئم ، حيث يتم إطلاق التكوينات الغدية ، ولكن لا يظهر تكاثر الخلايا المفرط ؛
- تتكاثر- التهاب باطن عنق الرحم مع النمو الوفير للخلايا الغدية وتكوين غدد جديدة ، ونتيجة لذلك يزداد حجم بؤرة التآكل الكاذب بسرعة ؛
- البشرة: شفاء بطانة عنق الرحم مع البشرة ، بدءًا إما بسبب نمو الظهارة الحرشفية الطبقية من "الاحتياطيات" حول بؤرة التآكل في الأنسجة الغدية الناتجة ، أو أثناء تطور الخلايا الظهارية الحرشفية تحت الظهارة الأسطوانية التي اخترقت عنق الرحم مع ما يليها إستبدال.
عادة ما يشمل استخدام العوامل التي تثبط نشاط الأمراض الكامنة ، والتي تستخدم فيها الأدوية المضادة للبكتيريا.
مراحل تطور التقرح
عملية تكوين الانجراف(على وجه الخصوص ، التآكل الزائف) لعنق الرحم يحدث هكذا.
تبدأ خلايا الظهارة الحرشفية ، التي هي أصلية في الغشاء المخاطي للعضو ، لأسباب مختلفة ، في الاستعاضة عنها بخلايا أسطوانية دخلت العنق من قناة عنق الرحم.
مع تطور الظهارة الأسطوانية ، فإنها تنمو ليس فقط على سطح الغشاء المخاطي لعنق الرحم ، ولكن أيضًا في العمق ، تتشكل الغدد المتآكلة.
هذه هي الطريقة التي تستمر بها المرحلة الأولى - المرحلة التدريجية ، أو التآكل الغدي الزائف لعنق الرحم.
تأتي مرحلة ثابتة (تآكل عنق الرحم من الدرجة الثانية)النمو الحليمي وتطور التآكل الزائف الغدي الحليمي لعنق الرحم ، وهو تكوين لا يزيد في الحجم ، ولكن لا يمكن علاجه ، قادر على الوجود بدون مظاهر لعدة أشهر وسنوات.
بعد المرحلة السابقة تختفي العملية الالتهابية الأولية في الرحم.
إذا لم تكن هناك عوامل مصاحبة ، يبدأ التآكل الزائف الغدي للبشرة، تتميز بعملية الاستبدال العكسي للخلايا الظهارية الأسطوانية بظهارة طبقية حرشفية.
هذه هي الطريقة التي يتجلى بها شفاء بطانة عنق الرحم في البشرةمما يؤدي إلى شفاء التآكل.
ليس خطيرا ، لكنه لا يزال
تآكل عنق الرحم- صواب أو خطأ ، نامي أو شفاء ، حاد أو مزمن - لا يشكل خطراً صحياً جسيماً.
لكن علم الأمراض المهمل ، والتآكل المزمن لعنق الرحم ، الذي يثيره ويصاحبه بشكل خاص مرض التهابي في الجهاز البولي التناسلي ، يمكن أن يكون خطيرًا للغاية.
في الحالات الشديدة ، قد يكون كذلك الأورام الخبيثة، لذلك ، حول فحوصات أمراض النساء المنتظمة و العلاج في الوقت المناسبلا ينبغي أن تنسى أي امرأة.
تآكل (تآكل حقيقي) -مرض عنق الرحم ، حيث يوجد خلل في الظهارة التي تغطي الجزء المهبلي من عنق الرحم.
اكتوبيا (تآكل زائف)- مرض يصيب عنق الرحم ، حيث يحدث إزاحة لحدود الظهارة الأسطوانية العالية من باطن عنق الرحم خارج نظام التشغيل الخارجي إلى الجزء المهبلي من عنق الرحم.
اكتروبيونهو انقلاب الغشاء المخاطي لقناة عنق الرحم.
كود البروتوكول:
كود (أكواد) ICD-10:
N86 تآكل عنق الرحم والشتر الخارجي
الاختصارات المستخدمة في البروتوكول:
تاريخ تطوير البروتوكول: 2015
مستخدمي البروتوكول: الممارسين العامين وأطباء التوليد وأمراض النساء
المعايير التي وضعتها فرقة العمل الكندية للرعاية الصحية الوقائية لتقييم أدلة التوصيات
| مستويات الأدلة | مستويات التوصية |
| الأول: الأدلة المستندة إلى تجربة معشاة ذات شواهد واحدة على الأقل II-1: أدلة تستند إلى أدلة من تجربة محكمة التصميم ولكنها ليست معشاة II-2: أدلة تستند إلى بيانات من دراسة جماعية جيدة التصميم (مستقبلية أو بأثر رجعي) أو دراسة حالة وضبط ، ويفضل أن تكون مجموعة متعددة المراكز أو متعددة الدراسات II-3: دليل قائم على دراسة مقارنة مع أو بدون تدخل. يمكن أيضًا تضمين النتائج المقنعة التي تم الحصول عليها من التجارب التجريبية غير المنضبطة (مثل نتائج علاج البنسلين في الأربعينيات ، على سبيل المثال) في هذه الفئة. ثالثًا: الأدلة المستندة إلى آراء الخبراء ذوي السمعة الطيبة بناءً على خبرتهم السريرية أو بيانات من دراسات وصفية أو تقارير من لجان الخبراء |
أ. دليل للتوصية بالتدخل الوقائي السريري ب. الأدلة القوية تدعم التوصيات الخاصة بالتدخل الوقائي السريري ج- الأدلة الموجودة متضاربة ولا تسمح بالتوصيات المؤيدة أو المعارضة لاستخدام العلاج الوقائي السريري ؛ ومع ذلك ، قد تؤثر عوامل أخرى على القرار D. هناك أدلة جيدة للتوصية بعدم وجود تأثير وقائي سريري. ه. هناك أدلة للتوصية بعدم اتخاذ إجراءات وقائية سريرية لام - لا توجد أدلة كافية (سواء من حيث الكمية أو النوعية) لتقديم توصية ؛ ومع ذلك ، قد تؤثر عوامل أخرى على القرار |
تصنيف
التصنيف السريري
تصنيف التآكل (تآكل حقيقي):
· التهابات.
· الصدمة.
تغذوي (في وجود تدلي وتدلي عنق الرحم).
تصنيف اكتوبيا:
وفقا لسبب المرض:
خلقي (تأثير مستويات عالية من الهرمونات في جسم الأم) ؛
مكتسب (خلال فترة البلوغ ، هناك نمو سريع في الهياكل العضلية لعنق الرحم مع تأخر في عملية التكاثر في الظهارة الحرشفية الطبقية).
حسب الدورة السريرية:
شكل غير معقد
شكل معقد (تركيبة مع التهاب عنق الرحم والتهاب المهبل) ؛
حسب التركيب النسيجي:
غدي (جرابي) - العديد من الممرات الغدية ؛
حليمي (حليمي) - نمو السدى.
تجفيف البشرة (الشفاء) - يتم استبدال أقسام من الظهارة الأسطوانية بطبقات حرشفية نتيجة حؤول الخلايا الاحتياطية أو "زحف" الخلايا الظهارية الحرشفية من المحيط إلى المنطقة خارج الرحم.
الصورة السريرية
الأعراض بالطبع
معايير التشخيص:
الشكاوى والتاريخ (طبيعة حدوث متلازمة الألم ومظاهرها):
شكاوي:
إفرازات مخاطية من الجهاز التناسلي.
إفراز صديدي من الجهاز التناسلي.
نزيف بين الحيض من الجهاز التناسلي.
النزيف التلامسي من الجهاز التناسلي.
سوابق المريض:
وجود السرطان في الأقارب.
وظيفة الإنجاب (عدد الولادات ، والإجهاض ، وطبيعة وسائل منع الحمل) ؛
أمراض النساء السابقة (مدة ومدة الكشف عن أمراض عنق الرحم).
الفحص البدني:
أثناء فحص أمراض النساء:
التعرية:عيب في الغشاء المخاطي للبلعوم الخارجي أحمر فاتح ، غير منتظم الشكل ، مع حدود واضحة نسبيًا ، يصاب بسهولة ، ينزف.
خارج: خلل في الغشاء المخاطي للبلعوم الخارجي مع حدود غير منتظمة من الأحمر الفاتح إلى الوردي الباهت. من الممكن حدوث احتقان كبير في الدم وغدد الولادة والوذمة.
اكتروبيون:تتميز بانقلاب الغشاء المخاطي لقناة عنق الرحم. قد يتضخم عنق الرحم مع تندب.
التشخيص
قائمة تدابير التشخيص الأساسية والإضافية:
الفحوصات التشخيصية الرئيسية (الإلزامية) التي يتم إجراؤها في العيادات الخارجية:
جمع الشكاوى والسوابق ؛
الفحص البدني - الفحص النسائي العام ؛
مسحة لدرجة نقاء المهبل.
الفحص الخلوي لمسحات عنق الرحم (اختبار PAP) ؛
التنظير المهبلي.
الفحوصات التشخيصية الإضافية التي يتم إجراؤها في العيادات الخارجية:
جيش تحرير كوسوفو مع تحديد وقت تجلط الدم ؛
مجهرية.
فيروس نقص المناعة البشرية (استعدادا للعلاج الجراحي) ؛
الفحص الخلوي السائل لكشوط عنق الرحم وقناة عنق الرحم ؛
تفاعل البوليميراز المتسلسل للكلاميديا (HPV 16 ، HPV 18 ، HSV 2 - لتحديد مخاطر الإصابة بفيروس الورم الحليمي البشري) (UD - IIIC) ؛
الخزعة المستهدفة (للتحقق من التشخيص في حالة الاشتباه في وجود ورم داخل الظهارة ، يوصى بأخذ الأنسجة من الموقع المرضي تحت مراقبة التنظير المهبلي) (LE - IA) ؛
تجريف قناة عنق الرحم متبوعًا بفحص الكشط (مطلوب في الحالات التي لا يتم فيها تصور تقاطع الظهارة الحرشفية العمودية والطبقية ، مع نتيجة اختبار PAP-AGC ، وفي النساء الأكبر من 45 عامًا) (LE - IIB ).
البحث الآلي:
تنظير مهبلي ممتد / تنظير مهبلي بالفيديو :
التعرية:
خلل في الظهارة مع سدى تحت الظهارة عارية مع حواف واضحة ، حيث توجد علامات تفاعل التهابي: توسع الشعيرات الدموية ، ضعف دوران الأوعية الدقيقة ، تورم. بعد وضع المحلول حمض الاسيتيكيتحول الجزء السفلي من التآكل إلى اللون الباهت ، بعد محلول Lugol - الجزء السفلي لا يلطخ.
اكتوبيا:
هناك إزاحة للظهارة العمودية إلى الجزء الخارجي من عنق الرحم مع منطقة تحول (منطقة التحول) ، والتي تتميز بوجود ظهارة ميتابلاستيك بدرجات متفاوتة من النضج ، وغدد مفتوحة ومغلقة ، وجزر ظهارة عمودية ذات ملامح غامضة ، وأحيانًا مع شبكة الأوعية الدموية.
اكتروبيون:
يتم الكشف عن انقلاب وتعريض الغشاء المخاطي لقناة عنق الرحم ، حيث يمكن أن يتم اختراق الحدود بين الظهارة الطبقية الحرشفية والاسطوانية لعنق الرحم.
الخزعة المستهدفة:
التعرية:
يوجد خلل في الظهارة الطبقية الحرشفية التي اخترقتها الكريات البيض. في الجزء السفلي من التآكل ، هناك زيادة في النسيج الحبيبي وتسلل الكريات البيض متعددة الأشكال ، والمنسجات ، وكذلك كثرة الأوعية الدموية وتورم البطانة.
اكتوبيا:
التمييز بين الحؤول الحرشفية الغدي والحليمي وغير الناضج. تتميز الغدية بوجود تراكيب غدية في النسيج تحت الظهاري ، وهي عبارة عن خطوط ظهارية أسطوانية عالية تتفرع ممرات غدية - غدد تآكلية ، ويلاحظ حولها تفاعل التهابي. حليمي - يتميز بنمو السدى مع تكوين الحليمات بأحجام مختلفة ، مغطاة بظهارة أسطوانية.
اكتروبيون:
حؤول الظهارة العمودية لقناة عنق الرحم عن طريق الطبقية الحرشفية ، وربما تكاثر النسيج الضام ؛
كشط في قناة عنق الرحم يتبعه فحص كشط - عدم وجود خلايا غير نمطية.
مؤشرات لاستشارة المتخصصين الضيقين:
استشارة طبيب الأورام في حالة الأورام الشديدة داخل عنق الرحم والخلايا الغدية اللانمطية وسرطان عنق الرحم المشتبه به.
التشخيصات المخبرية
البحث المخبري:
الأساسية:
تشويه على درجة نقاء المهبل (وجود عملية التهابية في المهبل) ؛
الفحص الخلوي لمسحات عنق الرحم / اختبار عنق الرحم (عدم وجود خلايا غير نمطية وأورام داخل الظهارة) انظر الملحق 1. تفسير نتائج الفحص الخلوي وفقًا لنظام مصطلحات بيثيسدا ، انظر الملحق 2.
الفحص الخلوي السائل لكشط عنق الرحم وقناة عنق الرحم - عدم وجود ورم داخل الظهارة من الغشاء المخاطي لقناة عنق الرحم والجزء المهبلي من عنق الرحم ؛
تشخيص PCR للكلاميديا ، HPV 16 ، HPV 18 ، HSV 2 (تحديد وجود أو عدم وجود فيروس الورم الحليمي البشري) ؛
الفحص البكتريولوجي للتعرف على البكتيريا (يحدد وجودها عامل العدوىوحساسيته للعوامل المضادة للميكروبات).
تشخيص متباين
تشخيص متباين:
الجدول 1. تشخيص متباينتآكل عنق الرحم وانتشاره وشتره.
| علم الأمراض | سمات | مسح التحقق |
| النمو الشاذ | في التاريخ ، كانت نتيجة اختبار عنق الرحم غير مرضية. | الخزعة المستهدفة: الورم داخل الظهارة. |
| سرطان عنق الرحم | في التاريخ ، كانت نتيجة اختبار عنق الرحم غير مرضية. قد تكون هناك شكاوى من النزيف المهبلي (نزيف مهبلي غزير وغير منتظم). |
- اختبار PAP: تغييرات غير نمطية في الفحص الخلوي لكشط عنق الرحم ؛ - التنظير المهبلي: ظهارة أسيتو وايت ، أوعية غير نمطية ، ثقب وفسيفساء ؛ الخزعة المستهدفة: تؤكد التشخيص وتحدد مرحلة المرض. |
| التهاب عنق الرحم | شكاوى من عدم الراحة ، ألم في المهبل ، إفرازات قيحية من الجهاز التناسلي ، حكة وحرقان. عند الفحص ، تظهر علامات على وجود عملية التهابية في المهبل. | - التعرف على درجة النقاء: الكشف عن العملية الالتهابية. -PCR: الكشف عن المتدثرة الحثرية أو الأمراض المنقولة بالاتصال الجنسي الأخرى ؛ - الفحص البكتريولوجي: الكشف عن الفلورا المرضية. |
علاج او معاملة
أهداف العلاج: تحسين عنق الرحم.
تكتيكات العلاج:
لا يوجد علاج روتيني لتآكل عنق الرحم وانتشاره وانتشاره.
إذا لم تكن هناك شكاوى وتم الكشف عن الحالة المرضية أثناء الفحص بنتائج مرضية للفحص ، فلا داعي للعلاج (LE: 1A).
إذا كانت هناك شكاوى من المريض ، فإن العلاج ضروري ، والغرض منه هو إزالة منطقة الأنسجة المتغيرة مرضيًا واستعادة الهيكل الطبيعي.
العلاج غير الدوائي- رقم
العلاج الطبي:
محدد العلاج من الإدمانلا (UD - 1A) ؛
· علاج بالعقاقيرممكن في حالة انتباذ معقد ، بما في ذلك العلاج المضاد للالتهابات للعملية الالتهابية المصاحبة لعنق الرحم والمهبل وفقًا لنتائج الدراسات البكتريولوجية والبكتيرية.
أنواع العلاج الأخرى:
التدمير بالتبريد
دواعي الإستعمال:
الموانع:
أمراض الأورام في عنق الرحم.
التخثر الكيميائي (سولكوفاجين)
دواعي الإستعمال:
خارج.
الموانع:
بصير الأمراض الالتهابيةالأعضاء التناسلية
وجود صورة نسيجية غير نمطية ؛
وجود صورة نسيجية غير نمطية.
التخثر بالليزر
دواعي الإستعمال:
ectopia (تآكل زائف) ؛
تآكل الشتر الخارجي.
الموانع:
الأمراض الالتهابية الحادة في الأعضاء التناسلية.
انتشار العملية المرضية فوق الثلث السفلي من قناة عنق الرحم ؛
وجود صورة نسيجية غير نمطية.
تدخل جراحي
التدخل الجراحي في العيادة الخارجية:
التخثر الجراحي الكهربائي لعنق الرحم:
دواعي الإستعمال:
اكتوبا (تآكل كاذب لعنق الرحم).
الموانع:
الأمراض الالتهابية الحادة في الأعضاء التناسلية.
المريض لديه جهاز تنظيم ضربات القلب وعدم انتظام ضربات القلب من أصل عضوي ؛
وجود صورة نسيجية غير نمطية.
الاستئصال الجراحي للإشعاع الكهروضوئي لعنق الرحم (ليب,
ليتز):
دواعي الإستعمال:
شتر.
إكتوبيا (تآكل كاذب لعنق الرحم) مع صورة غير طبيعية بالمنظار المهبلي والرسم الخلوي في سن أكثر من 35 عامًا.
الموانع:
الأمراض الالتهابية الحادة في الأعضاء التناسلية.
المريض لديه جهاز تنظيم ضربات القلب وعدم انتظام ضربات القلب من أصل عضوي.
ملحوظة! جراحة الموجات الراديوية- طريقة غير رضحية لعلاج أمراض عنق الرحم (IA). بناءً على التحليل التلوي ، بعد هذا الإجراء ، كان خطر الولادة المبكرة في الحمل اللاحق 1 من 143 حالة. بالإضافة إلى ذلك ، يعتقد 42 مجموعة من الباحثين أن الخطر المنخفض يرتبط بعمق التعرض لموجات الراديو أقل من 10 ملم.
مؤشرات فعالية العلاج وسلامة طرق التشخيص والعلاج الموصوفة في البروتوكول:
الكشف في الوقت المناسب عن أمراض عنق الرحم قبل التدخل الجراحي مع الشفاء اللاحق.
العلاج في المستشفيات
مؤشرات لدخول المستشفى تشير إلى نوع العلاج في المستشفى:رقم
الوقاية
إجراءات إحتياطيه:
الوقاية الأولية ( أسلوب حياة صحيالحياة مع استبعاد عوامل الخطر المحتملة ، التطعيم ضد فيروس الورم الحليمي البشري لمجموعات سكانية معينة) ؛
الوقاية الثانوية (فحص عالي الجودة ومنظم جيدًا للإناث ، بما في ذلك الفحص الخلوي لمسحة من عنق الرحم (علم الخلايا التقليدي والسائل) - اختبار عنق الرحم.
مزيد من إدارة:
· في حالة وجود نتائج سلبية لاختبار مسحة عنق الرحم ، يتم إجراء الفحص التالي في غضون المهل الزمنية التي حددها برنامج الفحص ؛
في حالة عدم كفاية المادة ، من الضروري تكرار أخذ العينات ؛
· مع استنتاج ASCUS الخلوي - يوصى بالمراقبة والفحص الخلوي المتكرر بعد 6 و 12 شهرًا ؛ إذا استمرت ASC-US أو الترجيح في الديناميكيات ، فمن الضروري إجراء تنظير مهبلي وخزعة مستهدفة من جميع الآفات المشبوهة ؛
إذا تم الكشف عن آفة ASC-US / LSIL أو آفة أكثر شدة أثناء المتابعة ، فيجب إجراء التنظير المهبلي والخزعة المستهدفة (LE III-B) ؛
· مع الاستنتاج الخلوي HSIL - التنظير المهبلي الإجباري والخزعة المستهدفة. في حالة عدم وجود منطقة تحول ، من الضروري إجراء كشط لقناة عنق الرحم. إذا تم تأكيد HSIL في المراجعة ، يلزم استئصال عنق الرحم العلاجي (LE III-B) ؛
· مع الاستنتاج الخلوي لـ AGC ، فإن التنظير المهبلي ضروري بالاشتراك مع خزعة من قناة عنق الرحم. في النساء اللواتي يعانين من الأعراض المناسبة والنساء فوق سن 35 عامًا ، يجب أن تشمل الدراسة جمع المواد من تجويف الرحم. مطلوب استئصال الحلقة عند تأكيد AGC (LE II-B).
الحمل ، إذا كان الاختبار إيجابيًا وهناك آفة مرئية في عنق الرحم ، فيجب إجراء تنظير مهبلي في غضون 4 أسابيع (LE III-B) وفحص الخلايا لعنق الرحم. بالنسبة لـ ASC-US أو LSIL ، يمكن تكرار علم الخلايا لمدة 3 أشهر بعد الولادة (LE III-B). لا ينصح بأخذ خزعة أثناء الحمل وقد تترافق مع نزيف كبير (LE III-D).
· يتطلب علم الخلايا ASC-US / LSIL لدى النساء الأصغر من 24 عامًا اختبار فيروس الورم الحليمي البشري وتنظير مهبلي وتكرار علم الخلايا في عمر 12 شهرًا (LE II-B). مع اختبار إيجابي لفيروس الورم الحليمي البشري - المتابعة في الديناميات بعد 12 شهرًا. مع اختبار فيروس الورم الحليمي البشري السلبي - الفحص الخلوي الروتيني مرة كل 3 سنوات. إذا استمرت ASC-US / LSIL أو ساءت ، فليست هناك حاجة للعلاج الفوري ، وكرر علم الخلايا في 6 أشهر وتنظير المهبل في 24 شهرًا. إذا استمرت الآفات الظهارية عالية الجودة ، يوصى بالاستئصال الحلقي (LE III-B).
اكتروبيون - انقلاب الغشاء المخاطي لقناة عنق الرحم.
ICD-10 CODE N86 تآكل عنق الرحم والشتر الخارجي.
الوبائيات
لم يتم تقديم البيانات الوبائية (منفصلة عن انتباذ عنق الرحم).
منع
تدابير لمنع تطور الشتر الخارجي:
- إدارة عقلانية للولادة.
- منع الإجهاض (منع الحمل).
تحري
إنهم لا ينفذون.
تصنيف
وفقًا لتصنيف E.B. Rudakova (1996) ، يتم تفسير ectopia عنق الرحم على أنه شتر إذا تم دمجه مع انتهاك للعلاقات الظهارية اللحمية لعنق الرحم. وفقًا لهذا التصنيف ، يتم تصنيف ectropion على أنه معقد الشكل السريري ectopia من عنق الرحم. تخصيص الشتر الخارجي الخلقي والمكتسب.
مسببات (أسباب) الطرح
في الشابات اللاتي لم يحملن ولم يولدن ، يكون للشتر الخارجي أصل وظيفي (خلل الهرمونات). يسمى هذا النوع من الشتر الخلقي. الشتر الخلقي نادر الحدوث. لمعرفة أسباب انتباذ عنق الرحم الخلقي ، انظر قسم "اكتباذ عنق الرحم".
سبب الشتر الخارجي المكتسب (ما بعد الصدمة) هو تمزق عنق الرحم بعد الولادة (غالبًا ما يكون التمزق الجانبي الثنائي). أقل شيوعًا ، يظهر الشتر الخارجي بعد الإجهاض (عادةً بعد إجهاض طويل الأمد).
طريقة تطور المرض
التسبب في الشتر الخارجي الخلقي ، راجع قسم "اكتباذ عنق الرحم".
مع الشتر الخارجي المكتسب (ما بعد الصدمة) ، هناك انتهاك للعلاقات الظهارية اللحمية على خلفية ضعف دوران الأوعية الدقيقة والتعصيب وتطور التصلب اللحمي.
الأعراض والصورة السريرية للتطعيم
ليس للشتر الخارجي محدد الاعراض المتلازمة، وعادة ما يتم اكتشافه أثناء الفحص الروتيني.
يتم تشخيص الشتر الخارجي الخلقي في أول زيارة لطبيب أمراض النساء لامرأة بدأت مؤخرًا نشاطًا جنسيًا.
غالبًا ما يقترن الشتر الخلقي بخلل الدورة الشهرية.
عند إجراء تشخيص للشتر الخارجي المكتسب ، يؤخذ في الاعتبار ظهوره على عنق الرحم الذي لم يتغير من قبل.
عندما يتم الجمع بين الشتر الخارجي والعمليات الالتهابية في الجهاز التناسلي السفلي ، يشكو المرضى من إفراز الدم ، والحكة ، وعسر الجماع ، ونادرًا ما يحدث نزيفًا.
التشخيص
الفحص البدني
لتشخيص الانتباذ ، يتم إجراء فحص لعنق الرحم باستخدام المرايا. باستخدام ecropion ، يمكنك رؤية انقلاب الظهارة الأسطوانية لقناة عنق الرحم في منطقة الشفة الأمامية أو الخلفية لعنق الرحم.
أبحاث معملية
للتشخيص ، يتم إجراء فحص خلوي (انظر قسم "اكتباذ عنق الرحم").
كما يتم استخدام الطرق البكتيرية والبكتريولوجية و PCR.
سطح الشتر الخارجي مغطى بظهارة أسطوانية ، وبالتالي ، يتم الحفاظ على جميع العلامات المورفولوجية للخارج وأنماط الشفاء. في الوقت نفسه ، في مناطق الشتر الخارجي ، يمكن للفحص النسيجي أن يكشف عن خيوط من النسيج الضام الليفي الخشن وحزم من ألياف العضلات التي تحركت هنا نتيجة للتمزق.
يدرسون وظائف المبايض: إجراء اختبارات التشخيص الوظيفي ، وفحص الحالة الهرمونية (في المرضى الذين يعانون من الشتر الخارجي الخلقي).
دراسات الأدوات
يتم تعريف الشتر الخارجي بالمنظار المهبلي على أنه منطقة من الظهارة الأسطوانية مع نخيل عنق الرحم (plica palmatae). بالما عنق الرحم (plica palmatae) هي طي الغشاء المخاطي لقناة عنق الرحم. مع الشتر الخلقي ، يتم توزيع النخاع عنق الرحم بالتساوي ، في شكل فروع شجرة التنوب ، مع شتر بعد الصدمة - بشكل عشوائي. غالبًا ما يقع الشتر الخارجي على الشفة الأمامية لعنق الرحم. في بعض الأحيان يتم تحديد منطقة التحول مع قنوات الغدة المغلقة والمفتوحة على طول المحيط. مزيج من الظهارة العمودية مع منطقة التحول ومتغيرات من علامات التنظير المهبلي غير طبيعية مماثلة لتلك الموجودة في عنق الرحم خارج الرحم. في مثل هذه الحالات ، يتم إجراء خزعة مستهدفة من عنق الرحم من خلال الفحص النسيجي لعينات الخزعة (انظر قسم "اكتباذ عنق الرحم").
مؤشرات لاستشارة المتخصصين الآخرين
بالتشاور مع المتخصصين الآخرين ، لا تنشأ الحاجة عادة.
تشخيص متباين
صياغة مثال للتشخيص
اكتروبيون عنق الرحم.
علاج الإكتئاب
أهداف العلاج
أهداف علاج الشتر الخارجي:
- ترميم التشريح والهندسة المعمارية لعنق الرحم ؛
- القضاء على الالتهاب المصاحب.
- تصحيح التكاثر الميكروبي في المهبل.
دواعى التنويم
مطلوب دخول المستشفى ل العلاج الجراحي، وهي أيضًا خزعة.
العلاج غير الدوائي
في المرضى الذين يعانون من الشتر الخارجي الخلقي ، قد يكون التدمير بالتبريد هو الطريقة المفضلة. مع عدم فعالية التدمير بالتبريد ، يشار إلى العلاج الجراحي.
العلاج الطبي
انظر قسم "اكتباذ عنق الرحم".
الجراحة
يشار إلى العلاج الجراحي لجميع المرضى الذين يعانون من شتر عنق الرحم. إجراء استئصال أو استئصال مخروطي لعنق الرحم (كهربائي ، ليزر ، فوق صوتي ، موجات الراديو). يوصى بإجراء الجراحة التجميلية الترميمية في حالة التمزق الشديد في عنق الرحم.
الأوقات التقريبية لعدم القدرة على العمل
بعد العلاج الجراحي في العيادة الخارجية ، تكون المريضة قادرة على العمل ، أو يتم تسريحها من العمل لمدة يوم أو يومين.
بعد الجراحة التجميلية الترميمية أو استئصال عنق الرحم أو استئصال عنق الرحم في المخروطية التي يتم إجراؤها في المستشفى ، يتم إصدار شهادة إعاقة للمريضة لمدة 7-14 يومًا.
يمكن ممارسة النشاط الجنسي بعد أخذ عينة من عنق الرحم بعد 4 أسابيع ، بعد استخدام طرق العلاج المدمرة والجراحية - بعد 6-8 أسابيع.
مزيد من إدارة
انظر قسم "اكتباذ عنق الرحم".
معلومات للمريض
التغيرات المرضية في عنق الرحم في معظم الحالات تكون بدون أعراض. الفحوصات الوقائية المنتظمة مطلوبة (مرة واحدة في السنة).
تنبؤ بالمناخ
إن تشخيص ectropion موات.
فهرس
باور ج.أطلس ألوان التنظير المهبلي. - م: جيوتار ، 2002.
Prilepskaya V.N. ، Rudakova E.B. ، Kononov A.V. انتباذ وتآكل عنق الرحم. - م: MEDpressinform، 2002.
خميلنيتسكي أوك. التشخيص الخلوي والنسيجي لأمراض عنق الرحم وجسم الرحم. - سان بطرسبرج: SOTIS ، 2000.
كريتشلو C.W. ، WolnerHanssen P. ، Eschenbach D.A. وآخرون. محددات انتباذ عنق الرحم والتهاب عنق الرحم: العمر ، موانع الحمل الفموية ، عدوى عنق الرحم المحددة ، التدخين ، الغسل // صباحا. J. Obstet. جينيكول. - 1995. - المجلد. 173. - ص 534-543.