Строение женских наружных пол органов у женщин. Анатомическое строение женских половых органов
Половые органы женщины принято разделять на наружные и внутренние. Наружные половые органы – это лобок, большие и малые половые губы, клитор, преддверие влагалища, девственная плева. К внутренним относятся влагалище, матка, маточные трубы и яичники.
Наружные половые органы
Лобок представляет собой область, богатую подкожно-жировой клетчаткой, в половозрелом возрасте покрытого волосяным покровом, треугольной формы, основанием обращенным вверх.
Большие половые губы образованы двумя складками кожи, содержащими жировую клетчатку, сальные и потовые железы. Соединены они между собой передней и задней спайкой, а разделены половой щелью. В толще нижней трети больших половых губ располагаются большие железы преддверия – бартолиниевы железы, щелочной секрет которых увлажняет вход во влагалище и разжижает семенную жидкость. Выводные протоки этих желез открываются в бороздке между малыми половыми губами и девственной плевой.
Малые половые губы представляют собой слизистую оболочку в виде двух складок. Они расположены кнутри от больших половых губ. В норме внутренние поверхности больших и малых половых губ соприкасаются, половая щель сомкнута.
Клитор представляет собой орган, аналогичный мужскому половому члену, находится в переднем углу половой щели, состоит из двух пещеристых тел, богато снабженных кровеносными сосудами и нервными сплетениями.
Преддверие влагалища – пространство, ограниченное малыми половыми губами. В нем открываются наружное отверстие мочеиспускательного канала, выводные протоки больших желез преддверия, вход во влагалище.
Девственная плева представляет собой тонкую соединительно-тканную перегородку, разделяющую наружные и внутренние половые органы. В ней имеется отверстие, в зависимости от его формы и расположения плева бывает полулунной, кольцевидной, зубчатой, лопастной формы. Девственная плева надрывается при первом половом сношении, остатки ее носят название гименальных сосочков, а после дополнительных разрывов в родах – миртовидных сосочков.
Внутренние половые органы
Влагалище представляет собой мышечно-фиброзную трубку длиной 8–10 см. Оно располагается в полости малого таза, примыкая спереди к мочеиспускательному каналу и мочевому пузырю, сзади – к прямой кишке. Стенки влагалища соприкасаются между собой и в верхнем отделе, вокруг влагалищной части шейки матки образуют куполообразные углубления – передний, задний, правый и левый боковые своды влагалища. Наиболее глубоким из них является задний свод. В нем скапливается содержимое влагалища. Стенки влагалища состоят из слизистой оболочки, мышечного слоя и окружающей клетчатки. Слизистая оболочка влагалища покрыта многослойным плоским эпителием, имеет розовый цвет и многочисленные поперечные складки, которые обеспечивают растяжимость его в родах. Желез в слизистой оболочке влагалища нет, но оно всегда находится в увлажненном состоянии за счет пропотевания жидкости из кровеносных, лимфатических сосудов и присоединения секреташеечных, маточных желез, отторгающихся клеток эпителия, микроорганизмов и лейкоцитов. У здоровой женщины эти выделения имеют слизистый характер, молочный цвет, характерный запах и кислую реакцию. В соответствии с характером микрофлоры принято различать четыре степени чистоты влагалищного содержимого. При первой степени чистоты во влагалищном содержимом, имеющем кислый характер, обнаруживаются только влагалищные палочки и отдельные эпителиальные клетки. При второй степени чистоты влагалищных палочек становится меньше, появляются отдельные кокки, единичные лейкоциты, реакция остается кислой. Обе степени чистоты считаются нормальными. Третья степень чистоты характеризуется щелочной реакцией, преобладанием лейкоцитов, кокков и других видов бактерий. При четвертой степени чистоты влагалищные палочки отсутствуют, в содержимом обнаруживаются разнообразная микробная патогенная флора (кокки, кишечная палочка, трихомонады и др.), большое количество лейкоцитов.
Матка – полый гладкомышечный орган грушевидной формы, уплощенный в переднезаднем направлении. В матке различают тело, перешеек и шейку. Верхняя выпуклая часть тела называется дном матки. Полость матки имеет форму треугольника, в верхних углах которого открываются отверстия маточных труб. Внизу полость матки, сужаясь, переходит в перешеек и заканчивается внутренним зевом.
Шейка матки – это узкая цилиндрической формы нижняя часть матки. В ней различают влагалищную часть, вдающуюся во влагалище ниже сводов, и надвлагалищную верхнюю часть, располагающуюся выше сводов. Внутри шейки матки проходит узкий шеечный (цервикальный) канал длиной 1–1,5 см, верхний отдел которого заканчивается внутренним зевом, а нижний – наружным. Канал шейки матки содержит слизистую пробку, препятствующую проникновению микроорганизмов из влагалища в матку. Длина матки у взрослой женщины составляет в среднем 7–9 см, толщина стенок 1–2 см. Масса небеременной матки 50–100 г. Стенки матки состоят из трех слоев. Внутренний слой – слизистая оболочка (эндометрий) с множеством желез, покрытая мерцательным эпителием. В слизистой оболочке различают два слоя: слой, прилегающий к мышечной оболочке (базальный), и поверхностный слой – функциональный, который подвергается циклическим изменениям. Большую часть стенки матки составляет средний слой – мышечный (миометрий). Мышечная оболочка образована гладкомышечными волокнами, составляющими наружный и внутренний продольные и средний циркулярный слои. Наружный – серозный (периметрий) слой представляет собой брюшину, покрывающую матку. Матка расположена в полости малого таза между мочевым пузырем и прямой кишкой на одинаковом расстоянии от стенок таза. Тело матки наклонено кпереди, к симфизу (антеверзия матки), имеет тупой угол по отношению к шейке (антефлексия матки), открытый кпереди. Шейка матки обращена кзади, наружный зев примыкает к заднему своду влагалища.
Маточные трубы начинаются от углов матки, идут в стороны к боковым стенкам таза. Имеют длину 10–12 см, толщину 0,5 см.
Стенки труб состоят из трех слоев: внутреннего – слизистого, покрытого однослойным мерцательным эпителием, реснички которого мерцают в сторону матки, среднего – мышечного и наружного – серозного. В трубе различают интерстициальную часть, проходящую в толще стенки матки, истмическую – наиболее суженную среднюю часть и ампулярную – расширенную часть трубы, заканчивающуюся воронкой. Края воронки имеют вид бахромок – фимбрий.
Яичники являются парными железами миндалевидной формы, размером 3,5–4, 1–1,5 см, массой 6–8 г. Располагаются по обе стороны матки, позади широких связок, прикрепляясь к их задним листкам. Яичник покрыт слоем эпителия, под которым располагается белочная оболочка, глубже размещается корковое вещество, в котором находятся многочисленные первичные фолликулы в разной стадии развития, желтые тела. Внутри яичника располагается мозговой слой, состоящий из соединительной ткани с многочисленными сосудами и нервами. В период половой зрелости в яичниках ежемесячно ритмично происходит процесс созревания и выхода в брюшную полость зрелых яйцеклеток, способных к оплодотворению. Этот процесс направлен на осуществление репродуктивной функции. Эндокринная функция яичников проявляется в выработке половых гормонов, под влиянием которых в период полового созревания происходит развитие вторичных половых признаков и половых органов. Эти гормоны участвуют в циклических процессах, подготавливающих организм женщины к беременности.
Связочный аппарат половых органов и клетчатка малого таза
Подвешивающий аппарат матки состоит из связок, к которым относятся парные круглые, широкие, воронкотазовые и собственные связки яичников. Круглые связки отходят от углов матки, кпереди от маточных труб, идут через паховый канал, прикрепляются в области лонного сочленения, притягивая дно матки вперед (антеверзия). Широкие связки отходят в виде двойных листков брюшины от ребер матки до боковых стенок таза. В верхних отделах этих связок проходят маточные трубы, к задним листкам прикреплены яичники. Воронкотазовые связки, являясь продолжением широких связок, идут от воронки трубы до стенки таза. Собственные связки яичников идут от дна матки кзади и ниже отхождения маточных труб прикрепляются к яичникам. К закрепляющему аппарату относятся крестцово-маточные, основные, маточно-пузырные и пузырно-лобковые связки. Крестцово-маточные связки отходят от задней поверхности матки в области перехода тела в шейку, охватывают с двух сторон прямую кишку и прикрепляются на передней поверхности крестца. Эти связки притягивают шейку матки кзади. Основные связки идут от нижнего отдела матки к боковым стенкам таза, маточно-пузырные – от нижнего отдела матки кпереди, к мочевому пузырю и далее к симфизу, как пузырно-лобковые. Пространство от боковых отделов матки до стенок таза занимает околоматочная параметральная клетчатка (параметрий), в которой проходят сосуды и нервы.
Молочные железы
Они являются видоизмененными потовыми железами. В период половой зрелости молочная железа имеет гроздьевидное строение и состоит из множества пузырьков – альвеол, образующих крупные дольки. Число долек – 15–20, каждая из которых имеет свой выводной проток, самостоятельно открывающийся на поверхности соска. Каждый молочный проток перед выходом на поверхность соска образует расширение в виде мешочка – молочный синус. Междольковые пространства заполнены прослойками волокнистой соединительной и жировой ткани. Дольки молочных желез содержат клетки, продуцирующие секрет – молоко. На поверхности железы располагается сосок, покрытый нежной, морщинистой кожей и имеющий коническую или цилиндрическую форму. Функцией молочных желез является продукция молока.
| |
Женские половне органи по анатошіческому принципу делят на наружньїе її внутренние. Граница между ними проходит на уровне девствєнной плевьі.
К наружнмм половьім органам женщиньї (§єпііа1іа єхієгпа, уиіуа) относятся: лобок, большиє и мальїе половне губи, клитор, девственная плева, преддверие влагалИща, промежность, а также железистьіе и сосудистне структури, которьіе расположеньї в промежутке между лобком и про- межностью (рис. 1).
Лобок (топн риЬіе) - участок нижней части брюшнай стенки, расположенннй в виде треугольника между двумя паховьіми складками. Влагодаря подкожной жировой клетчатке лобок вьгступает в виде возвьішения. У зрельїх в половом отношении женщин он покрьіт коротким волосом, с горизонтальной верхней границей (оволосение по женскому типу). Рост волос вверх по средней линии живота по направленню к пупку указшвает на вндокринньїе на- рушения в женских половьіх органах по мужскому типу. У девочек в пубертатном периоде оволосение На лобке от- сутствует; в постменопаузе оно значительно редеет, что свя- зано с гормональними изменениями.
Бопьшие половше губш (ІаЬіа рийепйі шаіога) - две продольньїе кожньїе складки с соединительно-тканной и жировой основой, которьіе соединяются в области лобка и промежности, образуя переднюю и заднюю спайки. Внут- ренняя поверхность больших половьіх губ содержит саль- ньіе и потовьіе железьі, она покрьгта нежной кожей, имею- щей вид слизистой. В нижней трети больших ПОЛОВЬІХ губ расположеньї большие вестибулярнме (бартолиниевьіе) же- лезьі, вьірабатьівающие секрет щелочной реакции, которьій увлажняет вход во влагалище. Вартолиниевьіе железьі имеют альвеолярно-трубчатое строение, их вьіводнме протоки открьіваются в борозде между мальїми половими губами и девственной плевой (область преддверия влагали- ща). В верхней трети больших половьіх губ закрепляются кругльїе связки матки. В период менопаузьі большие поло- вьіе губьі подвергаются атрофическим изменениям.
Маліле половше губш (ІаЬіа рийетіі шіпога) представлена двумя кожними складками, которьіе размещаются параллельно и кнутри от больших половьіх губ. Впереди они раздваиваются на две меньшие складки, охвативаю- щие клитор, и образуют его крайнюю плоть (ргаерийіит сШ,огі(1І5) и уздечку (Ггепиіиш сШогідів),
Сзади мальїе половьіе губьі переходят в большие. У по- л о во зрельїх женщин мальїе поло виє губьі содержат боль- шое количество сальньїх желез, продуцирующих смегму, у девочек сальньїе железьі отсутствуют. В толще мальїх по- ловьіх губ проходят многочисленньїе сосудьі, гладкомьі- шечньїе волокна, нервние окончания, что характерно для типичннх зректильньїх структур.
Клитор (сіііогій) - расположен в переднем углу поло- вой щели и состоит из двух пещеристьіх тел (согрога сауегпоза сШогісїіз), которие с помощью ножек соединяют- ся с ветвями лобковьіх костей и, сходясь возле нижнего края лобкового сочленения, образовьівают тело клитора (согриз сіііогійіз), которое заканчивается головкой (^Іипз сІііогШе). Снарудаи клитор покрьіт нежной кожей с боль- шим ісоличеством сальньїх же лез, вьіделяющих смегму, он способен к зрекции, хорошо снабжен нервами и кровенос- ннми сосудами.
Преддверие влагалища (уезііЬгіїиш уа§іпае) - часть влагалища, ограниченная по бокам мальшн половими губами, впереди клитором, сзади задней спайкой влагалища, сверху - девственной плевой. В преддверии открьіваются: мочеиспускательньїй канал, протоки парауретральньїх и бартолиниевьіх желез.
Мочеиспускательньїй канал (игейга) относится к мо- чевмделительной системе. Его длина 3-4 см, 2/3 уретрьі находится непосредствепно над передней стенкой влагали- ща. Он имеет внутренний и наружньгй сфинктерьі. Наруж- ное отверстие мочеислускательного канала располагается на 2-3 см кзади от клитора.
Промежность (регіпеїші). В акушерсТве и гинекологии рассматривается более узкое понятие промежности, чем в общей анатомии. Оно означает пространство между задней спайкой и анусом (акушерская промежность). Внсота про- межности 3-4 см, основу ее составляет мочеполовая и тазовая диафрагма.
Девственная плева (Ііитеп) - соединительно-тканная перепонка, которая является дном преддверия влагалища и гранидей между наружньїми н внутренними половьіми органами. Отверстие девственной плевм может иметь раз- личную форму, иногда таких отверстий бьівает несколько. Девственная плева богата мелкими кровеносньїми сосудами и нервньїм"и волокнами. С началом сексуальних отно- шений девственная плева надрнвается, как правило, в ра- диальном направлений с образованием гименальньїх со- сочков (сапдпсиїа Ьишепаїіз), а после родов остатки ее напо- минают миртоподобньїе сосочки (сагипспіа тігШогтеб).
Внутренние половьіе органьї (§епі1;а1іа іп1:егпа) представлена влагалищем, маткой, маточними трубами и яич- никами (рис. 2).
Влагатіище (уа^іпа, соїроз) - трубчато-мьішечно-мемб- ранозньїй орган, которьій начинается от девственной шгевьі и заканчивается у места прикрепления шейки матки. Передняя стенка влагалища в верхнем отделе граничит с мо-
Рис, 2, Матка, маточная труба, яичник и часть влагалища: І - интерстициальная часть трубьг; 2 - истмическая часть трубм; З - ампулярняя часть трубьі; 4 - фимбрии трубьі;
5 - круглая связка матки; 6 - полость матки; 7 - наружиьій зев; 8 - складки влагалища; 9 - цервикальиьій каиал;
10 - шсйка матки; 11 - широкая связка матки; 12 - мезова- риум; 13 - мезосальпинкс; 14 - собственная связка яичннка;
15 - дно матки (по Р. Д. Синельннкову)
чевьім пузьірем, в нижнем - с уретрой, Задняя стенка влагалища пршгегает к передней стенке прямой кишки. Длина влагалища по передней стенке равна 7-8 см, по зад- ней - 9-10 см. Вокруг шейки матки влагалище образует углубления - сводм влагалища (передний, задний и боко- вьіе). Задний свод влагалища граничит с дугласовьім про- странством.
Стенки влагалища состоят из трех слоев: ммшечного, еоедительно-тканного, в котором располагаются нервм, кровеносньїе и лимфатические сосудьі, и слизистого. Слизистая оболочка влагалища вьістлана многослойньїм плоским зпиТелием, передняя и задняя стенки ее складчатьіе, у девочек раннего возраста складки не вьіраженьї.
Влагалище не нмеет желез. Вагинальньїй секрет форми- руется за счет транссудации из сосудов влагалшцной стенки. 9то содержимое имеет кислую реакцию за счет молоч- ной кислотьі. образущщейся вследствие жизнедеятельноети її її и її иїї віііі її і іЧі іИ і иііііҐІ (и і її" її і" Додерлейна). Молочная кислота» концентрация которой во влагалище здоровой женщинн достигает 0,5%, уничтожает патогенньїе микро- бьі, проникающие во влагалище извне. «Самоочйщение влагалища» возможно лишь при условии достаточной зн- докринной функдии яйчішков, так как зстрогенньїе гормо- ньі усиливают процесом пролиферации клеток слизистой влагалища, способствуют накопленито в них г лико гена, ко- торнй необходим для жизнедеятельности палочек Додерлейна. В зависимости от состава влагалищного содержимо- го различают 4 степени «чистоти влагалища»:
Первая степень: в содержимом влагалища определяется большое количество палочек Додерлейна, умеренное коли- чество зпителиальньїх клеток, лейкоцитоз, другой флорьі нет. Ріі - кислая. Вторая степень: большое количество палочек Додерлейна и зпителиальньїх клеток, имеются еди- ничньїе лейкоцитьі и посторонняя флора, РЬ - кислая. Третья степень: палочки Додерлейна отсутствуют, много лейкоцитов, умереиное количество посторонней флорьі (чаЩе - кокковой). РЬ - слабощелочная. Четвертая степень: палочек Додерлейна нет, много посторонней микро- флорш, умеренное количество клеток зпителия. РЬ - ще- лочная.
Микробиоценоз влагалища имеет возрастнне особенности.
До периода полового созревания флора в основном кок- ковая; в ггубертатном возрасте - кокковая с преобладани- ем палочкоподобньїх форм. С началом менструаций флора становится йсключительно палочковой (І или II степень чистотьі влагалища).
Влагалище - многофункциональньїй орган. Начиная с периода полового созревания, через влагалище вьіводится менструальная кровь. Влагалище является женским органом копуляции и частью родового канала при вагиналь- ном родоразрешении. Влагалище осуществляет также и «барьерную функцию» - естественное «само очище ниє», препятствующее проникновению в матку патогенньїх мик- роорганизмов.
Сосудистая система влагалища включает цервиковаги- нальнне ветви маточной артерии, которьіе кровоснабжают верхнюю ее треть; средняя треть влагалища получает кровь с нижних пузнрньїх артерий; нижняя треть - из средних геморроидальиьіх (ректальних) артерий и внут- ренних пудендальньїх артерий. Вевоаное сосудистое спле- тение размещается вокруг влагалища, веньГсопровождают ход артерий и идут к внутренней седалищной вєне; вєньї нижней трети влагалища и вульвьі впадают в фемораль- ньіе вєньї. Лимфатичєскнй дренаж нижней трети влагалища, как и вульвьі, осуществляется в направлений паховьіх лимфоузлов; средней и верхней трети - в седалйщнме лимфоузльї.
Матка (иіегив) - мьішечньїй польїй орган, расположен- ньій в малом тазу жєнщинн. Матка имеет грушевидную форму, длина ее равна 7-8 см, 2/3 длиньї приходится на тело, 1/3 - на шейку (у девочек ймеется обратная завнсй- мость).
Анатомически в матке различают тело (согриз иїегї), пе- решеек (ізІіЬтиз іНегі) и шейку (сеглгіх иіегі). Верхняя часть тела маткн вьіше места прикрепления маточних труб назьівается дном (£ишіи8 иіегі).
Тело. матки имеет две поверхности - переднюю й заднюю - и два края - правьій й левьій (тагдо иіегі йехі. еі віп.), к которьім прикрепляются Шйрокие маточньїе связкй.
Передняя (пузьірная) поверхность матки (ііасіез уезісаііз) предлежит к мочевому пузьірю; задняя, йлй кишечная (Гасіез іпіезііпаїіа). граничит с прямой кншкой.
Перешеек - часть матки между телом й шейкой дли- ной окола 1 см. Верхней гранйцей перешейка является места интимнога прикрепления брюшиньї к матке спереди (зто соответствуе-г анатомическому внутреннему зеву матки), нижней - гистологический зев матки (граница пере- хода слйзистой матки в слизйстую цервнкального кавала). В процессе родов перешеек трансформируется в нижний сегмент матки.
Шейка матки имеет две части - влагалищную й над- влагалищную. Влагалищная часть шейки матки находится в просвете влагалища й доступна осмотру с поМощью вла- галищньгх зеркал. Надвлагалищная часть расположена више места прйкрепления к шейке стенок влагалйща (вла- галйщнме сводьт).
В толще шейки матки проходит цервикальньїй канал, в котором различают наружньїй й внутренний зев. Наруж- ньій зев у нерожааших женщин ймеет округлую точечную форму, после родов он приобретает форму поперечной щели.
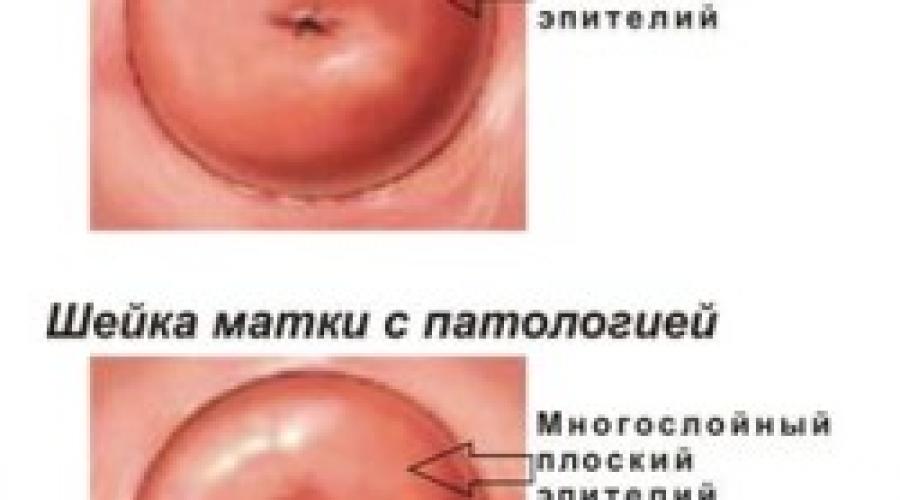
Слизистая оболочка цервнкального канала представлена однослойнмм дшіиндрическим зпйтелием и содержит многочислеиньїе железм. При зпителизаций псевдозрозий
шейки матки, в случаях закрьітия вьіводньтх протоков же- лез на поверхности шейки матки образуются ретенцион- иьіе кистьі, наполненньге цервикальним секретом (набото- вьге кистьі).
Влагалищная часть шейки матки снаружи покрьіта миогослойньїм плоским зпителием и желез не содержит.
Миогослойньїй зпителий влагалищной части шейки матки и цилиндрический зпителий цервикального канала имеют вьіраженную границу раздела, особенио четко замет- ную у нерожавших женщин. Она расположена вблизи к наружпому зеву (сквамозно-цилиндрическое соединение).
Стенка матки состоит из слизистой (егиіотеігштп), мн- шечной (шуошеігіит) и серозной (регішеїгіит) оболочек. В зоне перешейка между серозной и мьішечной оболочка- ми расположена клетчатка (рагатеЬгіитп).
Серозная оболочка образуется брюшиной, переходящей с передней брюшной стенки на мочевой пузьірь и матку, об- разуя при зтом пузьірно-маточное углубление (ехсауаііо уе8ісо-и1:егіпа). Переходя с матки иа прямую кишку, брю- шина образует прямокишечно-маточное или дугласово пространство (ехсауаіііо гесіо-и^егіпа).
Воковьіе поверхности матки брюшиной не покрьітьі.
Мьішечиая оболочка состоит из трех слоев мьішц, кото- рьіе имеют различнне направлення: наружньгй (поверхно- стньїй) - продольное и косое, средний (сосудистьій) - циркулярное и продольное, внутренний (подсосудистьій) - преимухцественно циркулярное. В дне н теле матки преоб- ладают продольньїе пучки, а в перешейке и шейке - цир- кулярньге.
Слизистая оболочка матки (епсІоте"Ьгіиіп) состоит из двух слоев - функционального, где происходят цикличес- кие изменения, связанньїе с менструальним циклом, и базального, которьш прилегает непосредственно к миомет- рию. Зндометрий содержит железьі, вьіделяющие секрет.
В зависимости от фазьі овариальио-менструального цик- ла и возраста женщиньї толщина зндометрия варьирует от 0,5 до 5 мм.
Полость матки (сауит иіегі) на фронтальном разрезе имеет треугольную форму. Верхние угльї треугольника пе- реходят в просвет фаллопиевьіх труб, иижний - в участок внутреннего зева (оз іпЬешит сеп/Ісіз).
Полость матки у девочек невнражена, поскольку стенки ее прилегагот одна к другой, образуя узкую щель.
Матка располагается в центре малого таза. Продольная ось матки наклонена вперед (апЬеуегеіо). Между телом и шейкой матки ймеется тупой угол около 120а, открьітьій кпереди (апііейехіо).
Связки матки предоставленьг парпьіми широкими, круглими и крестцово-маточиьіми связками. Широкие связки матки состоят из переднего и заднего листка брюшиньї, ко- торьіе идут от латеральних краев матки к стенкам таза. Внугренние 2/3 верхиего края широкой связки матки об- разуют мезосальпинкс (брьіжейку маточних труб). Наруж- ная треть верхнего края широких связок матки, которая проходит от ампулярного отдела трубьі к тазовод стенке, образует воронко-тазовьіе связки (додвешивающие связки яичников, в которьіх проходят яичниковьіе артерий).
С латеральной стороньї каждой широкой связки брю- шина переходит на стенки таза. Уплотненная часть ниж- ией части широких связок получила иазвание карди- (Иальньїх, или поперечних шеечньїх связок. Клиническое значение кардинальних связок состоит в том, что в иих проходят маточньїе сосудьі и нижняя часть мочеточни- ков. Простраиство между листками широкой связки в иижних ее отделах заполнено клетчатой и назьівается параметрием.
Кругльїе связки отходят с каждой стороньї от латеральной части матки несколько ниже и кпереди от маточних труб и заканчиваются в паховьіх каналах, в верхней пор- ции больших полових губ.
Крестцово-маточньїе связки проходят в задне-латераль- ном направлений от супровагинальной порции шейки по направлению к прямой кишке и заканчиваются в тазовой фасции на уровне второго и третьего крестдового позвон- ка. Крестцово-адаточньїе связки содержат соединительно- тканньге и мьішечньїе волокна, покрьітьіе брюшиной.
Кровоснабжеиие матки обеспечивается маточиьіми и яичниковьіми артериями. Маточньїе артерий отходят от внутренних подвздошньїх артерий (а. іііаса іпіегпа, а. Ьур- го£аз1;гіа) и в основании широких связок подходят к матке на уровне виутреннего зева. Яичниковьіе артерий отходят непосредетвенио от аортьі (или а. гепаїіз) и в составе вороико-тазовой связки достигают ворот яичиика. Лим- фатический дренаж матки осуществляется через паховне, феморальньїе, подвздошние и парааортальньїе лимфати- ческие узльї.
Иннервацня матки главньїм образом обеспечнвается симпатической нервной системой. Парасимпатическая система представлена ветвями сакральних и тазовьіх первов, Маточньїе трубгн, (іиЬае иіегіпае, іиЬае ГаПорії) отхо- дят от матки в области ее углов и идут в верхних отделах широкой связки матки к боковьім стенкам таза. Длина маточньїх труб - 10-12 см.
Различагот следующие отделн трубьі: интерстициаль- ньтй (рагз іпі.егзШдаИз, рагз іпігатигаїів), находигся в ма- точной стенке, его диаметр достигает 0,5-1 мм; перешееч- ньщ (рагз ізіЬтпіса) - располонсенньїй сразу после внхода трубьі из матки; ампулярньїй (рагз атриііагіа) - более широкая часть, заканчивающаяся воронкой (іпіипйіЬиІит ІиЬае), диаметр трубьг в атом отделе достигает 5-8 мм. Во~ ронка имеет многочислеігаьіе тонкие отростки, которьге на- змваются фимбриями (йшЬгіае ІиЬае)
Стенка трубьі состоит из брюїнинного покрова (ііпіса зегоза), мьгаїечного слоя (Іипіса тизсиїагіз), слизистой оболонки (Іипіса тисова), соединительной ткани и сосудов.
Мьшіечная оболочка трубьі содержит три слоя гладких мьішц: внешний продольньїй, средний - круговой и внут- ренний - продольньїй.
Слизистая оболочка трубн тонкая, образует продольньге складки, число которьіх увеличивается в инфундибуляр- ном отделе трубн. Слизистая трубн представлена високим однослойнмм цилиндрическим реснитчатнм зпителием, между клетками которого имеются низкие зііитєли- альнне секреторнне клетки.
В детском и пубертатном возрасте перистальтика труб практически отсутствует. Перистальтические сокращения обусловленьї нервно-зндокринннми факторами и характер- нн только для репродуктивного периода.
Возбудимость мьіпіц трубн и характер их сокращений зависят от фаз менструального цикл а. Наиболее интеисив- ио труба сокращается в пер йод овуляции, что может спо- собствовать ускорениому транспорту сперматозоидов в ам- пуляриую часть трубн. В лютеииовую фазу цикла под вли- янием прогестерона начииают функциоиировать секретор- иьіе клетки слизистой, труба заполняется секретом, ее перистальтика замедляетея. Зтот фактор иаряду с движениями ресничек мерцательиого зпителия ускоряет продвижеиие ошіодотвореиной яйцеклетки по маточной трубе в матку.
Яичники (оиагіит) - парньїе женские половьіе железьі, функцией которьіх является развитие и освобождение яй- цеклетки, синтез и секреция стероидньїх гормонов. Размерьі яичников варьируют, и в репродуктивном возрасте имеют длину 2,5-5 см, ширину - 1,5-3 см и толщнну 0,6-1,5 см. Б постменопаузе величина яичников уменьшается.
Яичники прикрепляготся к широкой связке матки пу- тем собственной связки яичника. Маточно-яичниковая связка, или собственная связка яичника, идет от заднелате- ральной поверхности матки, позади места отхождения труб, к маточному (нижнему) полюсу яичника. Воронкотазовая (подвешивагогцая) связка яичника проходит от верхнего (трубного) полюса яичника к стенке таза и содержит ова- риальньїе сосудьі и нервьі.
В яичнике разделяют корковий (согіех) и мозговой слой (тесіиііа). Кора (внещний слой яичника) варьирует по толщине и с возрастом истончается. В корковом слое на- ходятся фолликули. Наружная поверхноеть корьі яичника, іипіса аїЬи^іпеа, вьістлана кубическим зпителием. Мозго- вое вещество содержит соединительную ткань, артерии, вєньї и небольшое количество мьішечньїх волокон, которьге являются продолжением подвешивающей связки яичника и имеют значение в двнжении янчника.
Возрастньїе особенности анатомии и физиологии женских половьіх органов
В жизни женщиньї различают следующие возрастньїе периодьі: змбриональньш, период детства, полового созрева- ния, половой зрелости, климактеричсский период, менопау- за, и старческий период.
Каждьій из них имеет свои характерньге физнологичес- кие особенности.
дмбриональньїй период (антенатальний) д лите я с момеита оплодотворения до рождеиия реббика. В конце первого месяца змбриогенеза начииают формироваться по- ловьіе органьї; матка, маточньїе трубьі и верхняя часть влагалища. В частиости, из мюллеровнх каиалов образуетея иижияя часть влагалища, из мочеполового сииуса - иа- ружиьіе половьіе органьї, Яичники - из первичиой гоиадьі.
Мюллеровьі протоки в процессе змбриогеиеза еближа- тотея и соединяются, с каждого из иих формируетея половина матки, влагалища и по одиой маточиой трубе.
С третьего месяца внутриутробной. жизни матка суще ствует уже как непарньгй орган и с седьмого месяда анте-.: натального периода начинает активно увеличиваться под денствием плацеитарньїх зстрогеиньгх гормонов.
К моменту родов отмечается значительное увсличеяие матки, так, если к шестому месяду внутриутробного развития длина ее составляет 8±0,2 мм, то перед родами она достигает 38,0±1 мм. Причем, длина тела матки составляет меньше 1/3 общей длиньг органа.
Резкое уменьшение уровня зстрогенньтх гормонов после рождения девочки приводит к уменьшению размеров и массьг матки до уровня семимесячного плода. И лишь после 2-годичного возраста начинается ее медленньхй рост.
Период детпства (препубертатпьій) длится с момен- та рождения до 10 лет. В атом возрасте изменеиия в полових органах вьіраженьї незначительно.
Влагалище девочек отличается сглажеяностью сводов. Поскольку в ранием детстве мочеполовьіе органьї (мочевой пузьірь, тело матки с придатками) находится за пределами малого таза, влагалище имеет почти вертикальное направ- ление. Передняя стенка влагалища прилегает к задней, вследствие чего его просвет представляет собой капилляр- ную щель. При зтом передняя стенка влагалища не каса^ ется мочевого пузьіря, а задняя ■- прямой кишки. Ось влагалища изменяется постепеино, по мере опускання матки в малий таз.
Длина влагалища также увеличивается с возрастом и в 9-10 лет достигает 4 см. Слизистая оболочка влагалища девочек в раннем возрасте имеет сравнительно немного складок. Они вьіраженьї недостаточно, легко виравнивают- ся. Зластичньїх волокон в подзпителиальном слое практя- чески нет. Сосудистая сеть развита слабо.
С развитием сосудов и зластических волокон складча- тость влагалища становится более внраженной. Складки имеют поперечное иаправление, нежяьіе, в особенности хорошо развитьіе в нижних двух третях передней и задней стенок влагалища по средней линии. Мишечньїй слой сла- боразвит.
Поверхность слизистой оболочки влагалища устлана многослойньїм плоским зпителяем. Влагалищньїй зпнте- лий у новорождеиной високий, состоит из ЗО и более слоев, богатьій гликогеном.
Слизистая оболочка влагалища в период детства тонкая, лишена гликогена.
У новорожденной девочки реакції я влагалшцного секре- та иа 3-4-й день жизни кислая (рН=4-5), к концу первого глесяца - щелочная, рН влагалищних вьіделений новорож- деииьіх равеи 6,0-6,8 и не изменяется до периода полового созреваиия.
В зависимости от реакции секрета изменяется микро- флора влагалища. В первьіе часьі после рождеиия флорьі во влагалище нет. Микроорганизмьі проникают во влагалище в течение 1 суток жизни. На 3~4 день под влиянием палочек Додерлейна начииается процесе самоочищення влагалища. Тем не менее, через месяц после рождения по мере сиижения концентрации пладентарньїх зстрогенньїх гормонов в крови ребенка, рН вагииального содержимого становится щелочной, во влагалище появляготся коккк, реже - палочковидиьіе микроорганизмьі.
Матка у девочек находится в положений антеверзно или не резко вьіраженной антефлексии, очень подвижна. С возрастом положеиие матки изменяется. На ее рас по ложе- ниє влияет много факторов: недостаточное раз витне соеди- нительиой ткаии связочиого аппарата, возраст, топографо- аиатомические изменеиия взаиморасположение органов малого таза, состояние смежньїх органов, недостаточное влияние половьіх гормонов на развитие и тонус мншц тела матки, изменение напряжения мьішц бргошного пресса.
Соотношение длиньї тела и шейкн матки также изменяется с возрастом. В пубертатиом периоде оно равно 1:1, к периоду полового созревания тело матки представляет 2/3 длииьі всего органа.
Лимфо- и кровоснабжение матки в препубертатиом периоде снижеио. В средней частн передней и задией стенок матки сосудов нет (безсосудистая зона змбриоиальной ли- нии), в участке перешейка они также почти полиостью от- сутствуют. Маточньїе артерии смещеньї на 1-1,2 см киару- жи от ребра маткн.
Слизистая оболочка полостн маткн у девочек складча- тая. Складки тянутся от два и переходят на слизистую оболочку шеечиого канала (агЬог VІ1;ае). К 6-7 годам вследствие роста миометрия складки слизистой оболочки тела матки сглаживаются, исчезая полностью к периоду половой зрелости.
До 5-7-летнего возраста железистьш аппарат матки находится в рудиментарном состоянии. ЗКелези иедоразви- тм, размещеньї, в основном, у дна матки.
Матка у девочек не имеет сформированного закрьітогД внутреннего зева, позтому инфекция может проникать чеш рез цервикальньїй канал. Я
Маточньге трубьі в детском возрасте длинньге, нзвилис-Д тьіе, с узким просветом я слаборазвитьім мишечньш сло* ем. щ
До 5 лет маточньїе трубьі не имеют стойкого положенши относительно соседних органов малого таза. По мере увели* чения поперечника таза и растяжения широких связок (5-е 7 лет) маточньїе трубьі вьгравниваются, уменьшается их изЯ вилистость, они становится толще, ігросвет их расширяется;* Яичники у девочек в препубертатном периоде располов женьї вьісоко над входом в мальїй таз. В возрасте 2-5 лев они постепенно опускаются в мальїй таз и занимают своН постоянное место. щ
Длина янчннков у девочек колеблется в пределах 0,5-Я см, они нмеют веретенообразную форму с округльіми краяв ми и гладкой поверхностью. В корковом слое (а в нервьіД месяцьі жизни и в мозговом) содержнтся большое количев ство примордиальннх фолликулов. щ
С возрастом значительная часть растущих и нерасту-Ш щих фолликулов атрезируется. У девочек рост фолликулоД происходит ацикличпо, без овуляции. З
Периоб полового созревания (пубертатний периодщ длится с 10 до 16 лет. Он представляет собой переходнуюі стадию от детства к сексуальной зрелости, МенструациЯІ является одним из признаков пубертатного периода. Ко-| личество половьїх гормонов в зтот период значительно уве-1 личивается, их вьіделение становится циклическим. Ц
В зто же время происходит разделенне зндометрия наЗ базальний и функциональньїй слой, образуется угол междуІ телом и шейкой матки, влагалище удлиняется, измеияеія своє положение, в клетках зпителия появляется гликоген,! начинаются процессьі самоочищення влагалища, маточньїе! трубн благодаря развитию мншечного слоя становятся ко-1 роче, толще, их просвет увеличивается. 1
Средний ьозраст начала менархе составляет 12-13 лет.І Первьіе менструации могут бьіть нерегулярними, цикльї -1 ановуляторньїми. Однако через 1-2 года менструальний! цикл становится стабильньїм (28-30 дней), двухфазньім.1 Продолжительность менструального кровотечения, как| правило, составляет 3-7 дней. Об"ьем кровопотери не пре- і вьішает 30-80 мл. *
Период половой зрелости (репродуктивншй период)
начинается с 18 и длится до 45 лет. В зтот период орга- низм жепщиньї становится функдионально зрельїм и реа- лизует половую и репродуктивную функции.
Климактперический период (климакс), как правило, начинается с 45-50 лет и длится 2-3 года. В зтот период происходит физнологическое прекращение менструальной функдии, развивается на первьіх порах недостаточность лютеиновой фази, потом цикльї становятся ановуляторни- ми и, наконец, наступает аменорея, Климакс может проте- кать без нарушений общего состояния жеищини (физиоло- гический климакс) и с вегетососудистьгми нарушениями - патологический климакс. С лрекращением менструаций у женщиньї утрачивается репродуктивная функция, но со- храняется половая.
Период менопаузьі (постпклимакпіерический период) начинается со стойкого прекращения менструаций и длится до 70 лет. В атот период снижается функция яичников, вследствие чего компенсаторно усиливается продукция гонадотропних гормонов. ПодвергаютСя возрастной ииволю- ции половьіе органьї, нарушается обмен веществ, снижается тургор кожи, может развиваться ожирение или исхудание. Постклимактерический период постепенно переходит в старческий период жизни.
Старческий период (сенильньїй период) начинается после 70 лет и длится до конца жизни. Он характеризует- ся возрастньїми изменениями во всех органах и системах, в том числе и в половьіх. Матка и придатки значительно уменьшаются, влагалище суживается, зпителий его становится атрофичньїм, прекращается процесе самоочищення влагалища. Функция яичннков угасает, однако зстрогеньї в небольщом количестве продолжают синтезироваться над- почечниками.
Регуляция овариально-менструального цикла
Комплекс циклических процессов, которьіе происходят в женском организме и внешне проявляются менструаци- ями, иазьгвается менструальним циклом. Регуляция менструального цикла является сложньім нейрогуморальним механизмом, которьгй осуществляется с участием 5 основ- НЬГХ звеньев регуляции. К ним относятея: кора головного мозга, подкорковьіе центрьі (гипоталамус), гипофиз, поло-
вьіе железьі, периферические органи и ткани (матка, маточ- : ньіе трубьі, влагалище, молочние железьі, волосяньїе фолли- " кульг, кости, жировая ткань), Последние носят названий ор- \ ганов-мишеней, благодаря наличию рецеїіторов, чувстви- ’ тельньїх к действию гормонов, которме вьірабатьіваст яич- ] ник иа протяжении менструального цикл а. \
Циклические функциональньїе изменения, происходя- ‘ щие в организме жеищиньї условно можио разделить на * изменеиия в системе гипоталамус-гипофиз-яичники (яич- никовьій цикл) и матке, в первую очередь в ее слизистой оболочке (маточний цикл). Наряду с атим, как правило, происходят циклические сдвиги во всех органах и систе-= мах женщиньї, в частности в ЦНС, сердечно-сосудистой системе, системе термо регуляции, обменньїх процессах и т. д. (на рис. З представлена схема регуляции менструального цикла).
Кора головного мозга коррегирует и регулирует процес-1 сьі, связаииьіе с становлением и функционированием менструального цикла. Благодаря корковим структурам осуще- ствляется влияние внешней средьі иа другне отдельї не- рвиой системи, которьге принимают участие в регуляции| менструального цикла. ЛокалиЗация в коре головного моз-І га центров, которьіе отвечают за функционіфование органов *1 половой системьі, до настоящего времени точно не установці лена. Но проведенньїе исследования безусловно свидетель- 1 ствугот, что разнообразньїе психогенньїе фактори могут при-1 водить к нарушениям в органах женской половой сфери, в А том числе и бьіть причиной менструальних расстройств.
К данному уровню регуляции менструального цикла от- носятся и зкстрагипоталамические церебральнне структури, которьіе с помощью нейротрансмнттеров передают им- пульси с интерорецепторов и внешней средн в нейросекре- торнме ядра гипоталамуса.
Среди нейротранСмиттеров значительная роль в регуля- \ ции менструальной функции отводится дофамину (ДА), но-^ радреналину (НА), серотонину и морфиноподобньїм опио-" идпьім нейропептидам. ,
Осиовньїе дофаминергичньїе нейрони расположенм гипофизотропних участках гипоталамуса, а их аксоньй идут к аркуатньгм и паравентрикулярним ядрам. НА-сек-| ретируемие иейронн находятся виє гипоталамуса, в про-^ долговатом мозге. НА регулирует передачу импульсов В"і циклический центр (преоптичєские ядра гипоталамуса) Иі
Матка и её придатки
Матка
, uterus
, является производной мюллеровых каналов, закладывающихся в раннем эмбриональном периоде. Из этих каналов в верхнем отделе развиваются маточные трубы, а в нижнем в результате их слияния формируется матка и влагалище. В тех случаях, когда не наступает слияния мюллеровых каналов, возникают те или иные формы пороков развития. Таким образом, механизм развития маточных труб, матки и влагалища объясняет нам нередко возникающие аномалии развития этих органов.
Пороки развития женских половых органов довольно разнообразны, и в основном по происхождению могут быть двух типов: в одних случаях, как было сказано, мюллеровы протоки в их нижних отделах совсем не сливаются или сливаются очень низко, в других случаях один из мюллеровых протоков полностью не развивается, в результате чего наступает одностороннее развитие матки. В первом случае наблюдается различная степень раздвоения матки и влагалища. Таким образом, если матка и влагалище полностью разделены на две половины с образованием как бы двух маток, мы имеем удвоенную матку, uterus didelphys
, если мы наблюдаем раздвоение лишь области дна - двурогую матку, uterus blcornis
, если внутри матка разделена перегородкой на две полости, такая матка обозначается как uterus blloculari"s
. При слабой степени раздвоения дна матки, когда образуется в сагиттальном направлении в области дна перехват, или желоб, такая матка получает наименование uterus arcuatus
.
При недоразвитии одного из мюллеровых протоков возникает другой вид протока - однорогость, uterus unicornis.
Для такой матки характерна слабость мускулатуры и часто наличие недоразвитого придаточного рога. Если в придаточном роге возникает беременность, возможны при последующем его разрыве сильные, подчас смертельные кровотечения.
Местоположение матки осуществляется в малом тазу. Расположенная между мочевым пузырем и прямой кишкой матка в нормальных условиях представляет собой весьма мобильный орган. Она значительно изменяет свое местоположение в зависимости от наполнения прилегающих к ней органов. Так, при наполнении ампулы прямой кишки матка значительно подается кпереди, при наполнении мочевого пузыря, напротив, она оттесняется кзади. При одновременном наполнении обоих указанных органов, матка приподнимается кверху, она как бы вытесняется из полости малого таза. Форма матки приближается к грушевидной, но несколько сдавленной в переднезаднем направлении. Ее суженная часть имеет цилиндрическую форму и направлена книзу, где и вдается в начальную часть влагалищного канала. Расширенная часть матки направлена в основном кверху, где в зависимости от индивидуальных особенностей и наполнения тазовых органов занимает различное положение. Матка делится на три отдела: 1.Дно, fundus uteri,
2.Тело, corpus uteri
,
3.Шейку, cervix uteri.
Шейка в свою очередь делится на над влагалищную и влагалищную порции, portlo suprava-ginalis и portlo vaginalis
.Под дном матки понимается расширенный верхний отдел, расположенный выше отхождения маточных труб. К телу матки относится средний ее отдел, расположенный между местом впадения маточных труб и суженным перехватом матки, Isthmus uteri, за которым следует шейка матки. Почти 2/з протяженности шейки матки надо отнести к надвлагалищной порции. Лишь незначительная часть шейки вдается во влагалище в виде окружной формы выступа. Свободный конец влагалищной части шейки матки имеет две губы - переднюю, labium anterius
, и заднюю, labium posterius
.
Помимо этого, в матке различают две поверхности: переднюю пузырную, facies veslcalis
, и заднюю - кишечную, facies intestlnalis
, и два боковых края - margines laterales
, dexter и sinister.
Размеры матки в нормальных условиях у нерожавшей женщины - nullipara
: длина около 7-8 см,
ширина - 4 см
при толщине 2,5 см.
Все указанные размеры матки у многорожавших, multipara
: больше на 1 - 1,5 см.
Средний вес матки 50 г,
у многорожавших - 100 г.
Стенки матки представлены следующими тремя слоями: слизистой оболочкой, мышечной и не полностью покрывающим матку слоем серозного покрова. Слизистая оболочка
, endometrium
, без образования подслизистого слоя плотно фиксирована к мышечной оболочке. Она содержит двоякого рода железы: маточные железы, glandulae uterinae
, и шеечные железы, glandulae cervicales
. Из шеечных железок могут развиваться слизистые кисты, получившие название ovula Nabothi
.
Слизистая матки имеет складчатый характер, причем с возрастом наблюдается сглаживание складок. Более интенсивно развитые продольно расположенные с ответвлениями складки в пределах шейки получают название ветвистообразных складок, plicae palmatae.
Мышечная оболочка, myometrium
- наиболее мощный слой матки, состоящий из гладких мышечных волокон. В теле матки пучки мышечных волокон располагаются в основном в три слоя: наружный и внутренний с продольным расположением мускулатуры и средний - кольцевой. В пределах шейки-один кольцевой слой с примесью значительного количества эластичных волокон, благодаря чему шейка обладает весьма большой плотностью и упругостью (В. А. Тонков).
Три слоя мышц матки: ) stratum musculare submucosum
- наименее выраженный слой с продольным направлением волокон.
) stratum musculare vasculare
- самый мощный средний слой мышц с громадным количеством кровеносных сосудов и с кольцевым направлением волокон.
) stratum musculare subserosum
- незначительно выраженный наружный слой с продольным направлением мышечных волокон.
Серозная оболочка матки, perimetrium
, или брюшинный ее покров выстилает матку не полностью.
Отношение к брюшине.
Передняя поверхность матки выстлана брюшиной только в верхней ее половине; задняя поверхность выстлана брюшиной полностью, причем серозная оболочка сзади выстилает надвлагалищную часть шейки матки, задний свод и одну верхнюю четверть задней стенки влагалища. Таким образом, большая часть серозной оболочки матки располагается на задней ее поверхности. Боковые края матки совершенно лишены брюшинного покрова, так как передние и задние листки брюшины, образующие по бокам так называемые широкие маточные связки, находятся на некотором расстоянии друг от друга, благодаря чему и образуются лишенные брюшины дорожки по бокам матки. Брюшина в области дна и тела плотно приращена к матке; в пределах шейки она фиксирована более рыхло. Этим могут быть объяснены так называемые передние и задние параметриты, при которых инфекция локализуется между передней и задней поверхностью матки и покрывающими ее листками брюшины. Полость матки подразделена на два пространства: собственно полость матки,
cavum uteri,
и канал шейки, canalis cervicis
.
Границей между ними является внутренний маточный зев, orificium uteri internum
, а снаружи - перешеек матки, isthmus uteri,
отделяющий тело матки от шейки.
На фронтальном разрезе
полость матки имеет треугольную форму. Вершина треугольника представлена внутренним маточным зевом, основание- дном матки, а верхними углами треугольника являются отверстия маточных труб.
На сагиттальном разрезе
полость матки имеет пылевидную форму. Полость эта невелика: у nullipara
емкость ее равна 3-4 мл
жидкости, у multipara
- 5-6 мл.
Канал шейки имеет веретенообразную форму и заключен между наружным и внутренним маточными зевами. Полость матки сообщается двумя отверстиями с маточными трубами и одним - с влагалищем. Вместе с внутренним маточным зевом в матке можно описать следующие четыре отверстия: 1.
Orificium uteri externum
- наружный маточный зев. У nullipara
он имеет овальную форму; у multipara
представляет в поперечном направлении растянутую щель, отграничивающую переднюю губу влагалищной порции шейки от задней. Наружный маточный зев может быть осмотрен глазом при помощи введения во влагалище гинекологических зеркал.
2. Orificium uteri internum
- внутренний маточный зев -наиболее суженная часть маточного канала, отграничивает канал шейки от полости матки.
3 и 4. Маточные отверстия фаллопиевых труб.
Расположены в области углов матки и в поперечнике достигают около 1 мм.
Связочный аппарат матки.
Связочный аппарат матки представлен целым рядом связок. Следует подчеркнуть, что большее значение в укреплении матки имеет мышечно-фасциальное тазовое дно и меньшее - связки. Поэтому к фиксирующему матку аппарату надо отнести прежде всего тазовую диафрагму
, а затем уже систему укрепляющих связок. При этом тазовая диафрагма
относится к „поддерживающему"
аппарату, связки - к „подвешивающему".
По современным воззрениям, таким образом, поддерживающий аппарат, состоящий из прочной мышечно-фасциальной ткани, является истинно укрепляющим аппаратом матки, связочный аппарат, напротив, имеет только вспомогательное значение: связки лишь ограничивают подвижность матки в том или ином направлении.
К связкам матки относятся: I. big. latum uteri (dextrum et sinistrum)
- шиpокая маточная связка
(правая и левая)
представляет собой парную дупликатуру во фронтальной плоскости в малом тазу. В процессе развития матка, постепенно увеличиваясь, приподнимает брюшину кверху, как бы „одевается" ею и отдает в стороны удвоенные ее листки, которые и получают название широких маточных связок. Подойдя к боковым стенкам малого таза, широкая связка матки непосредственно переходит в пристеночную брюшину.
Растянутая широкая связка
имеет четырехугольную форму. Ее медиальный край фиксирован к margo lateralis
uteri с образованием узкой межбрюшинной дорожки. Латеральный край фиксирован к боковой стенке pelvis minor
в области articulatio sacroiliaca.
Верхний край является свободным; в его толще проходит труба матки. Нижний край расположен на дне малого таза. Оба листка здесь расходятся кпереди и кзади и превращаются в пристеночную брюшину.
По нижним краям широких маточных связок в стороне от матки расходятся уплотненные соединительнотканные тяжи - так называемые кардинальные связки.
Широкие маточные связки не являются гладкими на всем их протяжении. В их толще находятся маточные трубы, яичники, собственные связки яичников и круглые маточные связки. Все эти образования выпячивают брюшину широкой маточной связки с развитием для каждого из них как бы брыжейки. В широкой маточной связке различают: 1.
Mesometrium
- собственная брыжейка матки, занимающая большую часть широкой маточной связки (приблизительно ее нижние 2/3). В ее дупликатуре залегает значительное количество жировой клетчатки, постепенно увеличивающееся по направлению книзу. Воспаление этой клетчатки получает название бокового параметрита, parametritis lateralis.
2.
Mesosalpinx
- брыжейка маточной трубы, занимает верхнюю ⅓ широкой маточной связки. Это прозрачная дупликатура брюшины, не содержащая между листками жировой клетчатки.
3.
Mcsovarium
- брыжейка яичника и собственной связки яичника образована вытягиванием заднего листа широкой связки кзади. Является границей между вышележащими листками mesosalpinx и ниже расположенной дупликатурой mesometrium. Это также прозрачная дупликатура, не содержащая жировой клетчатки.
4.
Mesodesma
- тесьма - брюшинная полоска, под которой располагается круглая маточная связка, несколько приподнимающая брюшину.
В отличие от брыжейки тонкой кишки широкая маточная связка представляет собой парную брыжейку; ее дупликатура расположена справа и слева от матки. II. Кардинальные связки матки, ligamenta cardljialla uteri
, представляют собой по существу основание широких маточных связок.
Нижний край широких маточных связок, утолщаясь за счет развития фиброзных элементов и гладких мышечных волокон, образует расходящиеся в стороны от шейки матки округлой формы плотные тяжи, получившие название кардинальных связок матки. Эти связки препятствуют боковым смещениям матки и являются как бы осью, вокруг которой осуществляются физиологические перемещения тела и дна матки кпереди и кзади. Эти связки отходят на уровне oriflclum
uteri internum
и фиксируют матку по обеим ее сторонам. Можно заключить, следовательно, что эти связки препятствуют возникновению lateropositlo (dextra или sinistra).
III. Круглая маточная связка, llg. rotundum uteri
, является аналогом, так же как и llg. ovarii proprium, гунтеровского тяжа мужчин, gubernaculum hunteri. Она отходит от боковой поверхности тела, точнее, от угла матки кпереди от начала tuba uterina
, направляясь вперед и кнаружи и вступает в anulus ingulnalis Internus
. На пути связка перекрещивает n
. и vasa obturatorla, llg.
umbilicale laterale, vena iliaca externa
и vasa eplgastrlca Inferlora.
В паховый канал lig. teres uteri
вступает вместе с a. spermatica externa
и n.spermaticus externus.
Основу круглой маточной связки составляет фиброзная ткань. От матки до anulus ingulnalis
internus
связка имеет значительную примесь гладких мышечных волокон, в паховом канале она состоит из фиброзной ткани, гладкой мускулатуры, производной мышечных элементов самой матки, и поперечнополосатых волокон за счет присоединения мышечных пучков от внутренней косой и поперечной мышц, а по выходе из пахового канала - в пределах labia majora
только из одной фиброзной ткани, пучки которой веерообразно расходятся в верхних 2/3 больших губ.
По выходе из наружного пахового кольца круглая маточная связка окружается разветвленными жировыми дольками, образующими гроздь Имлаха.
В некоторых случаях круглая маточная связка увлекает за собой в паховой канал участок брюшины подобно processus vaginalis peritonaei мужчин. Такой участок брюшины получает название нуккова
дивертикула, diverticulum Nuckii
, который нередко служит местом развития кист Нукка, наполненных серозной жидкостью. В тех случаях, когда накапливается большое количество такой жидкости, развиваются настоящие водянки этих дивертикулов, получивших название hydrocele femlnlnum.
Функционально круглые связки имеют некоторое значение, препятствуя запрокидыванию матки кзади. IV. Крестцово-меточные связки, lig. sacrouterine
, представляют собой мышечно-фиброзные пучки, несколько вытягивающие на той и другой стороне в виде складки брюшину. Мышечные элементы этой связки получают название m. rectouterinus s. secrouterinus
. Эта парная мышца в виде округлой формы стволика с каждой стороны тянется от задней поверхности шейки матки, начинаясь приблизительно на середине ее протяженности, направляется назад и вплетается в мышечные элементы прямой кишки; часть волокон идет дальше и фиксируется к крестцовой кости на уровне II-III крестцового позвонка. Отсюда и название m. rectouterinus s. sacrouterinus. Вместе с окружающими эти мышцы пучками фиброзной ткани и покрывающей их брюшиной описанные образования получили название крестцово-маточных связок, lig. sacrouterine. Эти связки вместе с их мышцами до известной степени препятствуют отклонению матки кпереди и являются по существу антагонистами круглых маточных связок.
V. Собственная связка яичника, lig. ovarii proprium
, тянется от боковой поверхности тела матки к яичнику. Эта связка имеет большее значение для яичника, чем для матки и потому будет более подробно рассмотрена при описании топографии яичников.
Положение матки как в физиологических, так и в патологических условиях варьирует в весьма значительной степени. Здесь возможны следующие варианты. 1.
Antepositio uteri
- вся матка перемещена несколько кпереди.
2.
Retropositio uteri
- вся матка перемещена несколько кзади.
3.
Lateropositio uteri (dextra или sinistra)
- вся матка перемещена от средней линии вправо или влево.
Если наблюдается угол между шейкой и телом матки, возможны также следующие варианты. 4.
Anteflexio uteri
- угол между телом и шейкой открыт кпереди, следовательно, тело матки наклонено вперед.
5.
Retroflexlo uter
i - угол между телом и шейкой открыт кзади, следовательно, тело матки наклонено назад.
6.
Lateroflexio uteri (dextra или sinistra)
- угол между телом и шейкой открыт вправо или влево, следовательно, тело матки имеет соответственный наклон вправо или влево.
Если ось матки уклоняется в том или ином направлении от оси малого таза, возможны следующие варианты. 7.
Anteversio uteri
- вся матка наклонена кпереди.
8.
Retroversio uteri
- вся матка наклонена кзади.
9.
Lateroversio uteri
- вся матка наклонена вправо или влево.
Нормальным положением матки является нерезко выраженное состояние anteversio
и anteflexio uteri.
Параметрий, parametrium
, представляет собой пространство в виде щелевидной полости в толще листков мезометрия. Пространство это, весьма важное в клиническом отношении, имеет следующие границы:
спереди - передний листок мезометрия; сзади - задний листок мезометрия; изнутри- латеральный край матки; снаружи - латеральный край широкой связки; сверху - mesovarium (resp. яичник u lig. ovarii proprium) снизу - свободно сообщается с прилегающей клетчаткой соседних областей, так как листки мезометрия постепенно расходятся книзу. Таким образом, при параметритах инфекция в силу описанных анатомических условий может через открытую книзу щель сообщаться с четырьмя пространствами малого таза - со spatlum paravesical, spatium parauterinum, spatium paravaginale и spatium pararectal.
Синтопия матки.
Впереди от матки, между нею и мочевым пузырем, располагается пузырно-маточное углубление, excavatio vesicouterina. Оно простирается книзу приблизительно до половины матки. Позади от матки располагается более глубокое прямокишечно-маточное углубление, excavatio rectouterina, которое достигает проксимальной части влагалища. Это углубление служит весьма часто вместилищем для всякого рода патологических выпотов. При внематочной беременности
здесь скапливается выделяющаяся после инсульта кровь.
При пельвиоперитонитах
здесь же локализуется стекающий в силу тяжести гной либо иной экссудат.
Так как excavatio rectouterina простирается вниз до верхней части влагалища, скопившийся здесь гной оказывается очень близко расположенным к заднему своду влагалища. Этим пользуются для вскрытия таких гнойных скоплений, прокалывая скальпелем заднюю стенку влагалища в области заднего свода и отвлекая гной через влагалище. При подозрении на внематочную беременность через задний же свод производится пункция excavatio rectouterina для обнаружения излившейся сюда после инсульта крови. Ниже excavatlo vesicouierina матка с помощью соединительной ткани приращена к мочевому пузырю. Этим могут быть объяснены самопроизвольные прорывы гноя прямо в мочевой пузырь через заднюю его стенку при так называемых передних параметритах. В этих случаях инфекция, исходящая из матки, инфильтрирует клетчатку между маткой и мочевым пузырем, вызывает parametritis anterior, а в дальнейшем может перфорировать стенку пузыря и проникнуть в него. По бокам от тела матки в параметральных пространствах сосредоточено большое количество жировой клетчатки, сосуды, нервы и лимфатические пути. Проникающая сюда инфекция лимфогенным путем или per continuitatem из пораженной воспалительным процессом матки вызывает parametritis lateralis (dextra или sinistra).
Так как параметральное пространство свободно сообщается через нижний край маточной связки с окружающей тазовой клетчаткой, может возникнуть диффузная флегмона таза с проникновением инфекции в spatium parauterinum, spatium paravesicale
и spatium pararectale.
В этих случаях нередко матка, мочевой пузырь и прямая кишка оказываются прямо замурованными в общем инфильтрате (К. К. Скробанский
). Сдавливая прилежащие соседние органы, инфильтрат нарушает их кровообращение, что может повести к прободению стенок прямой кишки или мочевого пузыря и к прорыву гноя в эти органы.
Следуя по пути наименьшего сопротивления, гной тазовой клетчатки может прорваться: 1)
через foramen ischiadicum majus или minus
- в ягодичную область;
2)
через canalls obturatorius
к системе приводящих мышц;
3)
через canalis inguinalis
в подпаховую область;
4)
через поясничные треугольники Пти и Грюнфельда
под кожу поясничной области.
В редких случаях параметральные гнойники вскрываются в брюшную полость, точнее в excavatio rectouterina. Весьма важным в синтопии тазовых органов является отношение мочеточников к матке и маточной артерии. Мочеточники проникают в малый таз, перекидываясь через подвздошные сосуды, причем левый мочеточник перекрещивает a. iliaca communis
, а правый- а. iliaca externa
.
Ниже мочеточники перекрещивают изнутри n
. и vasa obturatoria
и на уровне середины шейки матки на расстоянии 1-2 см
от нее перекрещиваются с a. uterina.
Необходимо помнить при этом, что артерия проходит впереди от мочеточника. Этот перекрест весьма важен при операции тотальной экстирпации матки по Вертгейму, так как иногда захватывается в зажим вместе с маточной артерией и мочеточник, который в этом случае может быть случайно перерезан.
Сверху к матке прилежат петли тонких кишок и S - образная кишка. Сзади в excavatio rectouterina
располагаются также петли тонких кишок.
Спереди залегает excavatio vesicouterina
.
С боков в иараметральных пространствах залегают, касаясь тела и шейки матки, мощные венозные сплетения, plexus venosl uterovaginales
, а на уровне середины шейки расположен уже описанный перекрест мочеточника с маточной артерией.
Порядок расположения органов, отходящих от каждого угла матки и расходящихся в стороны от нее: несколько кпереди направляется - lig. teres uteri и ее mesodesma; в сторону от ребра матки - tuba uterina и ее mesosalpinx; несколько кзади - lig. ovarii proprium и ее mesovarium. Кровоснабжение.
Артериальное снабжение
матки осуществляется за счет парной маточной артерии, a. uterina
, являющейся ветвью внутренней подвздошной артерии, a. iliaca interna
. Отойдя от нее, маточная артерия делает дугу, проникает в основание широкой маточной связки и по ребру матки в параметральном пространстве, сильно извиваясь, восходит ко дну, где анастомозирует своей яичниковой ветвью с яичниковой артерией, a. ovarica
, отходящей непосредственно от аорты.
На расстоянии 1-2 см
от шейки матки обычно на уровне ее внутреннего зева маточная артерия перекрещивается с мочеточником, располагаясь при этом спереди от него. В этом участке артерия залегает горизонтально, а мочеточник - вертикально.
Артерия весьма варьирует в своем положении, чем объясняется нередкое ранение мочеточника при проведении операции расширенной экстирпации матки по Вертгейму
. Поэтому перевязка артерии при этой операции требует особой осторожности.
Маточная артерия часто дает различное количество ветвей и имеет разные типы ветвления, что очень важно знать при проведении операции на этом органе. В анатомических руководствах обычно описывается нисходящая - влагалищная ветвь, ramus vaginalis
, идущая по бокам влагалища вниз, яичниковая ветвь, ramus ovaricus,
направляющаяся по маточной трубе к яичнику и трубная ветвь, ramus tubarlus
, сопровождающая трубу и разветвляющаяся в ней.
Венозный отток
от матки осуществляется по трем направлениям, беря начало от мощного венозного сплетения, расположенного, главным образом, по бокам матки, влагалища. Сплетение это получило название plexus venosus uterovaginalis.
От дна матки венозный отток происходит по преимуществу по системе v. ovaricae
прямо в нижнюю полую вену,
Слева - в левую почечную вену. В этой же системе вен оттекает кровь от яичников и маточных труб. От тела матки и надвлагалищной части шейки венозная кровь оттекает по системе vv. uterinae
, которые впадают в vv. illacae internae
.
От влагалищной части шейки и от влагалища кровь оттекает непосредственно в v. Iliaca interna.
Описанные три направления оттока венозной крови являются в значительной мере условными, так как провести, точную границу „кровораздела" между отдельными частями матки, разумеется, невозможно. Необходимо помнить также, что plexus venosus uterovaginalis
широко анастомозирует впереди с plexus vesicalis
и plexus pudendus
и сзади - с plexus rectalis
.
Иннервация.
Парасимпатическими и симпатическими нервами. Парасимпатические волокна направляются к матке в составе n. pelvicus s, erigens, s. slpanchnicus sacralis. Ядро этого нерва, nucleus parasympathicits, располагается в боковом роге спинного мозга III и IV крестцовых сегментов. Из этого ядра исходят импульсы, направляющиеся к прямой кишке, мочевому пузырю и матке, приводящие к опорожнению этих органов. Симпатические волокна, тормозящие опорожнение этих органов, идут в составе n. iliacus internus. Работами, вышедшими из лаборатории Б. И. Лаврентьева и А. Н. Миславского, установлено, что шейка и тело матки имеют разную иннервацию: тело
- по преимуществу симпатическую,
шейка
- преимущественно парасимпатическую
.
Это было доказано следующими экспериментами: при перерезки n. pelvicus вскоре наступала дегенерация нервных волокон шейки матки и влагалища. при перерезке n. iliacus internus дегенерировали постганглионарные волокна в пределах тела матки. В области тела матки располагается нервное пристеночное сплетение с небольшим содержанием ганглиозных элементов. В пределах шейки, напротив, количество отдельных узелков весьма значительно и образует целые их скопления (Найдич
). Эти шеечные скопления ганглиев, расположенные по бокам от шейки, известны под названием ganglion cervicale.
Лимфооток.
Осуществляются по различным направлениям. Схематически: 1) тела и дна матки и яйцеводов ) от шейки матки и от большей части влагалища. Образовав на поверхности мышечного слоя сеть лимфатических сосудов, plexus lymphaticus uterinus.,
основные лимфатические коллекторы vasa lymphatica
- направляются от тела и дна матки и яйцеводов:
1)
по ходу v. spermatica interna
- в околоаортальные лимфатические узлы;
2)
по ходу lig. rotundum uteri
- в l-di inguinales
(от области дна матки);
3)
по ходу v. uterina
- в 1-di iliaci inferiores
и далее - 1-dus interiliacus
.
От шейки матки и влагалища лимфа направляется: 1)
по ходу v. iliaca interna
- в 1-di iliaci inferiores.