Лекарственные средства, влияющие на цнс. Средства, влияющие на центральную нервную систему Основной клинический эффект нейролептиков
К данной группе лекарственных средств относятся вещества, которые изменяют функции ЦНС , оказывая прямое воздействие на различные ее отделы - головной, продолговатый или спинной мозг.
По морфологическому строению ЦНС можно рассматривать как совокупность множества отдельных нейронов (Нейрон - нервная клетка со всеми ее отростками), число которых у человека достигает 14 млрд. Связь между нейронами обеспечивается путем контакта их отростков друг с другом или с телами нервных клеток. Такие межнейронные контакты называются синапсами (sinapsis - связь, соединение). Передача нервных импульсов в синапсах ЦНС, как и в синапсах периферической нервной системы, осуществляется с помощью химических передатчиков возбуждения - медиаторов. Роль медиаторов в синапсах ЦНС выполняют ацетилхолин, норадреналин, дофамин и другие вещества.
Лекарственные вещества , влияющие на ЦНС, изменяют (стимулируют или угнетают) передачу нервных импульсов в синапсах. Механизмы действия веществ на синапсы ЦНС различны. Так, некоторые вещества могут возбуждать или блокировать в синапсах рецепторы, с которыми взаимодействуют определенные медиаторы.
Лекарственные средства , влияющие на ЦНС, обычно классифицируют по их основным эффектам. Например, вещества, вызывающие наркоз, объединяют в группу средств для наркоза, вызывающие сон - в группу снотворных и т. д.
Лекарственные средства, влияющие на ЦНС
Средства для наркоза ; Спирт этиловый; Снотворные средства; Противоэпилептические средства; Противопаркинсонические средства; Анальгетические средства; Аналептики; Психотропные средства. Среди перечисленных веществ имеются лекарственные средства, которые оказывают угнетающее влияние на большинство функций ЦНС. К таким веществам относятся средства для наркоза, спирт этиловый, снотворные средства. Наряду с этим многие вещества (противоэпилептические средства, нейролептики, транквилизаторы, седативные средства) оказывают более избирательное угнетающее влияние на функции ЦНС.
В противоположность указанным веществам некоторые лекарственные средства действуют на ЦНС стимулирующим образом (например, аналептики, психостимуляторы).
Имеются также вещества, которые могут оказывать угнетающее влияние на одни нервные центры и стимулирующее влияние - на другие. Например, наркотические анальгетики угнетают восприятие боли, центр дыхания, кашлевой центр, но стимулируют центры блуждающих и глазодвигательных центров.
Лекарственные вещества, влияющие на ЦНС, изменяют (стимулируют или угнетают) передачу нервных импульсов в синапсах. Механизмы действия веществ на синапсы ЦНС различны. Некоторые вещества могут возбуждать или блокировать в синапсах рецепторы, с которыми взаимодействуют определенные медиаторы. Влияя на синаптическую передачу нервных импульсов, лекарственные вещества изменяют функции ЦНС и вследствие этого вызывают различные фармакологические эффекты. Лекарственные средства, влияющие на ЦНС, обычно классифицируют по их основным эффектам. Например, вещества, вызывающие сон - в группу снотворных и т. д. В свою очередь, каждую из этих групп подразделяют на средства общего и избирательного действия. Если средства "общего действия" вмешиваются в деятельность ЦНС на всех ее уровнях (средства для наркоза), то средства с избирательным действием влияют преимущественно на определенные центры или функциональные системы, не нарушая деятельности ЦНС в целом (транквилизаторы, наркотические анальгетики).
Объем мировых продаж средств, действующих на ЦНС, чуть меньше, чем сердечнососудистых средств, причем 1/3 из них – анксиолитики и антидепрессанты. Своеобразными мировыми блокбастерами для лечения заболеваний ЦНС, являются антидепресанты флуоксетин, серталин, пароксетин.
Задания для самостоятельной подготовки.
СРЕДСТВА, УГНЕТАЮЩИЕ ЦНС (общего действия). Снотворные средства из группы производных барбитуровой кислоты (барбитураты). Снотворные средства из группы производных бензодиазепина. Снотворные средства иного химического строения. Противоэпилептические средства. Препараты для лечения симптоматических судорог. Противопаркинсонические средства. Психотропные средства (угнетающие избирательного действия). Седативные средства. Транквилизаторы или анксиолитики - препараты для снятия тревоги из группы бензодиазепинов и других химических групп. Нейролептики или антипсихотические средства - производные фенотиазина, тиоксантена, бутирофенона. Антидепрессанты (трициклические, тетрациклические, селективные ингибиторы обратного захвата сератонина, ингибиторы МАО); нормотимические средства. СРЕДСТВА, ВОЗБУЖДАЮЩИЕ ЦНС (стимулирующие ЦНС): психостимуляторы (психомоторные и психометаболические); аналептики; стимуляторы спинного мозга; общетонизирующие (адаптогены). Анальгетические средства (наркотические анальгетики, ненаркотические анальгетики, нестероидные противовоспалительные средства).
РИС 16 Центральная (головной и спинной мозг) и переферическая нервная система
ЭКСПЕРИМЕНТАЛЬНАЯ РАБОТА.
Задание 1 . Назовите основные снотворные средства.
Решение ситуационных задач проводится с учетом того, что СНОТВОРНЫМИ называются лекарственные вещества, которые у человека вызывают состояние, близкое к естественному физиологическому сну. В малых дозах снотворные оказывают седативное (успокаивающее) действие.
Среди снотворных различают:
Производные БАРБИТУРОВОЙ КИСЛОТЫ: длительного действия - ФЕНОБАРБИТАЛ (люминал), БАРБИТАЛ (мединал, веронал), средней продолжительности действия - АМОБАРБИТАЛ (эстимал), короткодействующие - ПЕНТОБАРБИТАЛ (этаминал-натрий, нембутал), СЕКОБАРБИТАЛ (секонал);
Снотворные - бензодиазепины: ФЛЮНИТРАЗЕПАМ (рогипнол), ТЕМАЗЕПАМ (сигнопам), ТРИАЗОЛАМ (хальцион), НИТРАЗЕПАМ (радедорм, эуноктин); МИДАЗОЛАМ (дормикум);
Агонисты бензодиазепиновых рецепторов другого действия. ЗОЛПИДЕМ, ЗОПИКЛОН (релаксон) - селективные агонисты омега 1 - бензодиазепиновых рецепторов макромолекулярного ГАМК А -рецепторного комплекса. ИМОВАН является представителем циклопирролонов, структурно отличающихся от бензодиазепинов и барбитуратов.
Аналог гормона эпифиза МЕЛАТОНИН (мелаксен);
Антигистаминные препараты ДИФЕНГИДРОМИН (димедрол);
Средство для наркоза НАТРИЯ ОКСИБУТИРАТ, назначаемое с этой целью в малых дозах.
Барбитураты угнетают функции ЦНС, механизм действия до конца не изучен, они являются агонистами тормозного медиатора ЦНС - гамма-аминомасляной кислоты (ГАМК). Обладают широким спектром фармакологической активности, в зависимости от дозы вызывают угнетение (седативное действие), сон и анестезию (наркоз), угнетают дыхание, индуцируют активность микросомальных ферментов печени. Отдельные препараты отличаются друг от друга по скорости наступления снотворного эффекта и длительности действия, что обусловлено особенностями химического строения. Барбитураты НЕ ДЛИТЕЛЬНО применяются в качестве седативно-снотворных препаратов в случае противопоказания к приему бензодиазепинов. Кроме того, длительно действующие барбитураты - ФЕНОБАРБИТАЛ - применяют для лечения эпилепсии. Препараты ультракороткого действия - ТИОПЕНТАЛ-НАТРИЙ (тиопентал), ГЕКСОБАРБИТАЛ (гексенал) применяются в качестве средств для наркоза. Побочные эффекты барбитуратов многочисленны, включая нарушения функции ЦНС (сонливость, судороги, нарушения речи, депрессия, парадоксальное возбуждение у пожилых людей). Возможны нарушение дыхания вследствие угнетающего действия на дыхательный центр ЦНС, брадикардия, ортостатическая гипотензия, тошнота, рвота, диарея, поражение кожи, головная боль, лихорадка, гепатотоксичность, мегалобластическая анемия (при длительном применении фенобарбитала). Может развиться синдром отмены (бессонница при прекращении приема препарата). Для всех барбитуратов характерна способность нарушать структуру сна.
Лучше переносятся ПРОИЗВОДНЫЕ БЕНЗОДИАЗЕПИНОВ, вызывающие сон, близкий к физиологическому сну. Производные бензодиазепинов - ФЛУНИТРАЗЕПАМ (рогипнол), ТРИАЗОЛАМ (сомнетон, хальцион), ТЕМАЗЕПАМ (сигнопам), НИТРАЗЕПАМ (радедорм), МИДАЗОЛАМ (флормидал) - оказывают седативно-снотворное и анксиолитическое действие (снимают тревогу, страх), взаимодействуя с бензодиазепиновыми рецепторами (БД 1 и БД 2) ЦНС. Снотворный эффект обусловлен тропностью к БД 1 - рецепторам. Взаимодействие с бензодиазепиновыми рецепторами сопровождается активацией ГАМК- рецепторов, что приводит к ингибированию функциональной активности клеток ЦНС. Основное значение для снотворного эффекта имеет угнетение активности клеток ретикулярной формации. Ретикулярная формация представляет скопление нервных клеток в центральных отделах ствола мозга. Нейроны ретикулярной формации благодаря большому числу ветвящихся и переплетающихся отростков образуют густую нервную сеть, откуда и возникло название ретикулярная, или сетевидная формация. Благодаря притоку соответствующих импульсов от органов чувств, ретикулярная формация создает рабочую «атмосферу» в клетках коры и тем самым поддерживает состояние бодрствования. В отличие от барбитуратов, производные бензодиазепинов не вызывают индукции микросомальных ферментов печени. Применяются для облегчения засыпания, увеличения продолжительности сна, для подготовки к оперативному вмешательству (премедикации), для лечения неврозов, сопровождающихся чувством тревоги и страха, как противосудорожные средства при парентеральном введении, для снятия алкогольной абстиненции. Препараты отличаются по длительности действия, что обусловлено особенностями химического строения.

Рис. 17. Схематическое изображение специфических и активирующих систем головного мозга (по Бредли) 1 - ядра зрительных бугров; 2 - ретикулярная формация; 3 - специфический афферентный путь; 4 - ответвления от специфического пути к клеткам ретикулярной формации; 5 - активирующая система
Побочное действие со стороны нервной системы - дневная усталость, вялость, ощущение головокружения, оцепенелости, нарушение координации движений, нарушение способности сосредоточиться. При приеме снотворных, включая бензодиазепины, следует воздерживаться от опасных видов деятельности, требующих внимания - вождения машины, работы с движущимися механизмами, избегать приема алкоголя. При применении больших доз, длительном лечении возможно нарушение артикуляции, походки, двоение в глазах, галлюцинации. Возможны “парадоксальные реакции” - повышенная агрессивность, возбуждение, страх, суицидальные наклонности, расстройства засыпания и сна. В редких случаях у предрасположенных пациентов возникает угнетение дыхания. Возможны аллергические реакции, весьма редко - повышение аппетита.
Препараты противопоказаны при лекарственной и алкогольной зависимости, наркомании, остром отравлении алкоголем, снотворными и другими психотропными препаратами, при беременности и лактации.
ЗОЛПИДЕМ возбуждает омега рецепторы в альфа-субъединице ГАМК рецепторных комплексов, локализованных в коре головного мозга и ряде подкорковых структур. Взаимодействие с омега- бензодиазепиновыми рецепторами приводит к открытию каналов для хлора в клетках ЦНС и снотворному действию. Не обладает способностью к кумуляции. При транзиторной и хронической инсомнии (бессоннице) у пожилых пациентов улучшает способность к засыпанию, увеличивает продолжительность и качество сна, уменьшает число пробуждений. Побочные действия возникают редко. Противопоказан при гиперчувствительности, острой или тяжелой дыхательной недостаточности, миастении, тяжелых нарушениях функций печени, беременности, грудном вскармливании, возрасте до 15 лет.

Рис. 18. Наружная поверхность головного мозга (схема) 1 - лобная доля; 2 - теменная доля, 3 - височная доля, 4 - затылочная доля
ЗОПИКЛОН (релаксон) производное циклопирролона агонист омега-1 и омега-2 бензодиазепиновых рецепторов ЦНС повышает чувствительность ГАМК – рецептора к медиатору (ГАМК), что обуславливает повышение частоты открытия в мембране нейронов каналов для входящих токов хлора и усиление тормозного влияние ГАМК в различных отделах ЦНС. Зопиклон назначают при ситуационной бессоннице кратковременной и хронической бессоннице, вторичных нарушения сна при психических расстройствах. Сон наступает в течение 20-30 минут после приема и продолжаеться 6-8 часов. Противопоказания те же, что и у золпидема, за исключением возраста до 18 лет. В связи с возможностью развития лекарственной зависимости длительно не применяется. Отмену следует проводить постепенно. Парадоксальные (бессонница) реакции чаще наблюдаются у пациентов пожилого возраста.
МЕЛАТОНИН (мелаксен) - синтетический аналог железы внутренней секреции (эпифиза), получают из аминокислот растительного происхождения. Регулирует цикл сон - бодрствование, суточные изменения физической активности и температуру тела адаптирует организм к быстрой смене часовых поясов, понижает стрессовые реакции. Тормозит секрецию гормонов гипофиза. Не вызывает лекарственной зависимости при применении в физиологических дозах. Побочные действия в виде аллергических реакций, отеков, головной боли, тошноты, рвоты, диареи, утренней сонливости развиваются редко. Не следует применять водителям транспорта и людям, профессия которых связанна с повышенной концентрации внимания.
АНТИГИСТАМИННЫЕ ПРЕПАРАТЫ - ДИФЕНИЛГИДРАМИН (димедрол), ДОКСИЛАМИН (донормил) оказывают снотворное, М-холинолитическое действие. Сокращают время засыпания, повышает длительность и качество сна. Побочные эффекты связаны с М-холинолитическим действием - сухость во рту, запоры, задержка мочи. Противопоказания: глаукома, заболевания, сопровождающиеся задержкой мочи, возраст до 15 лет.
СЕДАТИВНО-СНОТВОРНЫЕ СРЕДСТВА МОГУТ ВЫЗВАТЬ ЛЕКАРСТВЕННУЮ ЗАВИСИМОСТЬ!
Все препараты снотворного действия замедляют реакции человека на внешние раздражители, поэтому снотворные НЕЛЬЗЯ НАЗНАЧАТЬ до работы и во время работы лицам, ПРОФЕССИЯ КОТОРЫХ ТРЕБУЕТ БЫСТРЫХ ДВИГАТЕЛЬНЫХ И ПСИХИЧЕСКИХ РЕАКЦИЙ (водитель транспорта).
В результате неосторожного применения снотворных средств или при попытке к самоубийству возникает ОСТРОЕ ОТРАВЛЕНИЕ снотворными средствами. В начальных стадиях отравления пострадавшие жалуются на слабость, сонливость, усталость, головную боль. В дальнейшем развиваются признаки глубокого угнетения ЦНС: потеря сознания, отсутствие реакции на болевые раздражители, ослабление рефлексов, угнетение дыхания, снижение температуры тела, расслабление скелетной мускулатуры, падение АД. Для удаления яда необходимо промыть желудок, внутрь назначается активированный уголь, солевые слабительные (магния и натрия сульфат). Кислородотерапия, искусственная вентиляция легких, гемодиализ, профилактика пневмонии и пролежней проводится в специализированном медицинском учреждении.
У человека судороги могут возникнуть вследствие различных причин: у детей - вследствие гипоксии, родовой травмы, врожденных заболеваний, метаболических нарушений, менингита, травмы головы. У взрослых судороги могут быть связаны с травмой, опухолью головного мозга, сосудистыми заболеваниями ЦНС, алкогольной и лекарственной интоксикацией. Одной из наиболее частых причин судорог у детей и взрослых является ЭПИЛЕПСИЯ.
Эпилепсия - хроническое заболевание ЦНС, проявляющееся периодически наступающими припадками. Различают три вида эпилептических припадков:
1. Большие судорожные припадки (генерализованные) - охватывают все тело, характеризуются клоническими и тоническими судорогами на фоне потери сознания. После большого судорожного припадка обычно наступает продолжительный сон.
2. Малые припадки - протекают в виде кратковременного - на несколько секунд - потери сознания, без заметных судорог.
3. Психомоторный эквивалент - проявляется нарушением сознания - двигательным и психическим беспокойством, немотивированными, безрассудными поступками, бесцельным разрушением, нападением.
В каждом конкретном случае эпилепсия протекает с преобладанием тех или иных припадков. Возможно изменение характера (мелочность, подозрительность, педантизм, злобность), возникающее при неадекватной терапии. При отсутствии лечения может возникнуть эпилептический статус - состояние, при котором большие припадки следуют один за другим, так часто, что больной не приходит в сознание, возможно наступление летального исхода вследствие нарушения дыхания.
Задание 2 . Назовите основные препараты для лечения эпилепсии, учитывая, что до сих пор широко используются традиционные средства - длительно действующие барбитураты: ФЕНОБАРБИТАЛ (люминал), ПРИМИДОН (гексамидин), гидантоины: ФЕНИТОИН (дифенин); сукцинимиды: ЭТОСУКСИМИД (суксилеп); дионы: ТРИМЕТАДИОН (триметин), КАРБАМАЗЕПИН (тегретол, финлепсин). Наряду с этим появились и относительно новые средства, различные по структуре: дериваты бензодиазепинов: КЛОНАЗЕПАМ (антилепсин), диалкилацетаты: ВАЛЬПРОЕВАЯ КИСЛОТА (конвулекс), ВАЛЬПРОАТ НАТРИЯ (депакин), МЕТИНДИОН, МОРСУКСЕМИД (морфолеп), ЛАМОТРИДЖИН (ламиктал), ХЛОРМЕТИАЗОЛ (геминеврин), ТОПИРАМАТ.
Противоэпилептические средства снижают судорожную активность эпилептического очага в ЦНС. Механизмы действия препаратов различны, так гидантоины (дифенин) изменяют ток натрия в клетках ЦНС; барбитураты, бензодиазепины, вальпроевая кислота усиливают действие тормозного медиатора ЦНС - ГАМК. Противоэпилептические средства не излечивают эпилепсию, но при длительном систематическом применении уменьшают частоту и тяжесть припадков, замедляют прогрессирование заболеваний. Выбор противоэпилептического средства определяется характером припадка.
Задание 3. Назовите препараты для купирования эпилептического статуса, учитывая, что в этих целях используются инъекционные формы препаратов разных групп.
Таблица 7.
Показания к применению противоэпилептических препаратов при различных проявлениях эпилепсии и основные побочные эффекты препаратов
|
Препарат |
Большие припадки |
припадки |
Психомоторные припадки |
Побочные эффекты |
|
Карбамазепин |
Тошнота, головная боль, изменение картины крови. |
|||
|
Фенитоин |
Тошнота, рвота, зуд, изменение слизистой десен. |
|||
|
Вальпроевая |
Тошнота, панкреатит, гепатотоксичность, нарушение свертываемости крови и кроветворения. |
|||
|
Фенобарбитал |
Сонливость, головная боль, угнетение психики. |
|||
|
Примидон |
Сонливость, головокружение, головная боль, изменение крови. |
|||
|
Этосуксимид |
Тошнота, головная боль, головокружение, сыпь. |
|||
|
Клоназепам |
Тошнота, сонливость, головокружение, нарушение кроветворения, почечная недостаточность, гепатотоксичность. |
Средство выбора, + - эффективный препарат второго ряда (назначается при противопоказаниях или неэффективности основного средства)
Не эффективен.
Особенно эффективен для купирования эпилептического статуса ДИАЗЕПАМ (седуксен), препарат в этом случае вводят внутривенно. Иногда используют средство для наркоза - ТИОПЕНТАЛ НАТРИЯ (гексенал).
Задание 4. Назовите основные ПРОТИВОПАРКИНСОНИЧЕСКИЕ СРЕДСТВА – препараты для лечения болезни Паркинсона.
Болезнь Паркинсона (дрожательный паралич) и сходные с ней состояния, обозначаются термином “паркинсонизм”. Характеризуются такими симптомами, как резко повышенный тонус скелетных мышц, затруднение движения, тремор (дрожание) рук, маскообразное (гипомимичное) лицо, характерная семенящая походка. Заболевание связано с повреждением одного из подкорковых образований - черной субстанции. Черная субстанция - структура, находящаяся в среднем мозге, клетки содержат тирозингидроксилазу - фермент синтеза дофамина. Дофамин - нейромедиатор участвующий в регуляции движения, эмоций. Нарушения синтеза дофамина приводят к развитию тяжелых неврологических и нервно-психических заболеваний. При всей важности дофамина, синтезирующих его клеток в мозге относительно немного и значительная их часть раположена в черной субстанции. Область черной субстанции на срезе мозга действительно выглядит темной за счет накопления в клетках меланина - пигмента связанного с обменом дофамина. В норме нейроны черной субстанции с помощью медиатора дофамина оказывают тормозное влияние на некоторые подкорковые образования (в частности, на хвостатое ядро). При болезни Паркинсона и “паркинсонизме” тормозное дофаминергическое влияние черной субстанции уменьшается и начинают преобладать возбуждающее влияние холинергических нервов, что приводит к возникновению выше указанных симптомов. Таким образом, для терапии болезни Паркинсона применяются средства, активирующие дофаминергические механизмы или средства, уменьшающие холинергические влияния.
ДОФАМИНЕРГИЧЕСКИЕ СРЕДСТВА:
1. ЛЕВОДОПА (допар) - является предшественником дофамина, проникает через ГЭБ, превращается в дофамин и вызывает свойственные ему эффекты.

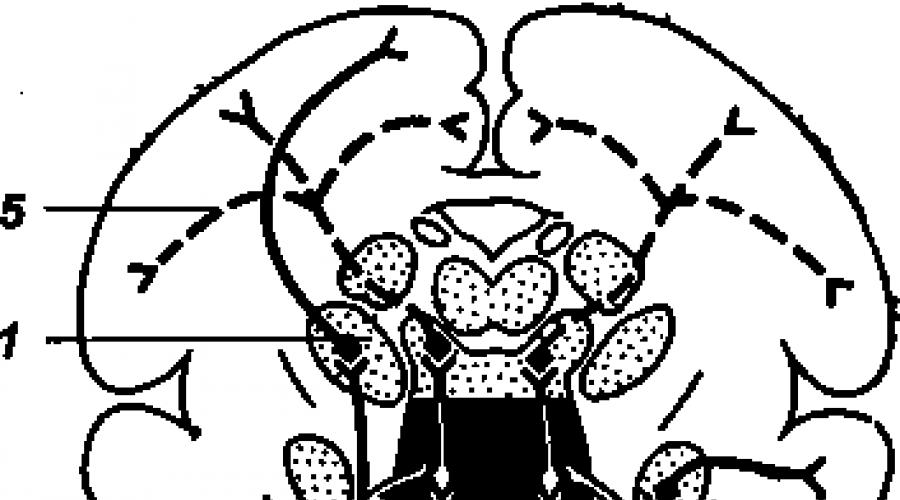
Рис. 19. Поперечный разрез через ножки мозга: 1 - Сильвиев водопровод; 2 - крыша среднего мозга; 3 - медиальная петля; 4 - черная субстанция; 5 - основание ножек; 6 - глазодвигательный нерв; 7 - красное ядро; 8 - ядро глазодвигательного нерва
Леводопа применяется при всех формах паркинсонизма (болезни Паркинсона, постэнцефалитном, атеросклеротическом паркинсонизме). Побочные эффекты: тошнота, рвота, гиперсаливация, ортостатическая гипотензия. Возможны тахикардия, аритмия, головная боль, бессонница, галлюцинации, судороги, психозы, депрессия.
Применяют также комбинированные препараты леводопы с карбидопой или бенсеразидом. Карбидопа препятствует превращению леводопы в дофамин в периферических тканях, поэтому леводопа в больших количествах поступает в мозг. К числу комбинированных препаратов леводопы с карбидопой относятся наком, синемет . Они отличаются от леводопы более высокой эффективностью и менее выраженными побочными действиями. Бенсеразид также препятствует декарбоксилированию леводопы в периферических тканях, не влияя на процессы в ЦНС (так как не проникает через ГЭБ). Комбинация леводопы с бенсеразидом позволяет повысить активность и уменьшить выраженность побочных эффектов леводопы: комбинированный препарат леводопы и бенсеразида - мадопар .
2. АМАНТАДИН (мидантан)- противовирусный препарат, стимулирует выделение дофамина в дофаминергических структурах. Амантадин назначают при всех формах паркинсонизма, а также при экстрапирамидных (паркинсонических) нарушениях, вызванных нейролептиками. Препарат может вызвать слабость, бессонницу, неясную речь, задержку мочи, отеки, галлюцинации, судороги.
3. БРОМОКРИПТИН (парлодел) - агонист рецепторов дофамина, подобно дофамину, возбуждает дофаминовые рецепторы ЦНС. Бромокриптин назначают при болезни Паркинсона, паркинсонизме, после перенесенного энцефалита (воспаление мозга). Побочные эффекты: тошнота, гипотензия, судороги, галлюцинации, нарушение движений.
4. ЛИЗУРИД (лизенил) - производное алкалоидов спорыньи. Обладает антисеротониновым и дофаминомиметическим действием. Применяют лизурид для лечения мигрени (главным образом для профилактики приступов). Снижает частоту и интенсивность приступов. В связи с дофаминергической активностью, лизурид эффективен при паркинсонизме. В первые дни приема возможно появление головных болей, головокружения, ортостатической гипотензии. Возможно ПРИСТРАСТИЕ К ПРЕПАРАТУ.
5. ПИРИБЕДИЛ (проноран), ПРАМИПЕКСОЛ (мирапекс) не являются алкалоидами спорыньи, но так же возбуждают дофаминорецепторы, по сравнению с леводопой характеризуются меньшей клинической эффективностью.
6. СЕЛЕГИЛИН (юмекс депренил) - является избирательным блокатором моноаминооксидазы (МАО), участвующей в метаболизме дофамина и других катехоламинов. Тормозит разрушение дофамина, повышает уровень дофамина (не влияет на МАО кишечника, не препятствует расщеплению тирамина). Побочные явления: сухость во рту, тошнота, рвота.
7. ТОЛКАПОН (тасмар) блокирует КОМТ и тормозит биотрансфармацию одновременно назначаемого препарата леводопа, увеличивая эффект леводопы.
СРЕДСТВА, УМЕНЬШАЮЩИЕ ХОЛИНЕРГИЧЕСКИЕ ВЛИЯНИЯ (эффективны при всех видах паркинсонизма, включая лекарственный паркинсонизм).
ТРИГЕКСИФИНИДИЛ (циклодол), БИПЕРИДЕН (акинетон) обладают центральным холиноблокирующим действием, снижают регидность и тремор при болезни Паркинсона, устраняют экстрапирамидные нарушения, вызываемые нейролептиками. Препараты не лишены периферической холинолитической активности, поэтому вызывают сухость во рту, задержку мочи, запоры. Центральные М-холинолитики противопоказаны при глаукоме.
При недостаточном эффекте леводопы в отношении тремора и других симптомов паркинсонизма, используется комбинированная терапия леводопы с центральными М-холинолитиками.
ДИФЕНГИДРАМИН - антигистаминное средство с холиноблокирующей активностью, используется в комбинациях со средствами, активирующими дофаминергические механизмы.

Рис. 20. Продольный разрез мозга (схема)1 - продолговатый мозг; 2 - средний мозг; 3 - промежуточный мозг; 4 - мозжечок; 5 - передний мозг
Задание 5. Определите, какая группа психотропных средств оказывает успокаивающее, тормозящее действие на нервную систему?
В настоящее время под психотропными или психофармакологическими средствами подразумевают широкий круг веществ, оказывающих влияние на психические функции, эмоциональное состояние и поведение. Первые современные психотропные препараты были созданы в начале 50-х годов ХХ века. До этого при неврастенических расстройствах использовали главным образом бромиды, седативные средстварастительного происхождения, снотворные в малых (седативных) дозах. В 1952 г. была обнаружена специфическая эффективность хлорпромазина (аминазина) и резерпина при лечении психически больных. Вскоре были синтезированы и изучены многочисленные аналогиаминазинаи резерпина, и было показано, что производные этих и других классов химических соединений могут оказывать благоприятное действие при лечении шизофрении и других психозов, маниакальных синдромов, невротических расстройств, острых алкогольных психозов и других нарушений функций ЦНС. В 1957 г. были открыты первыеантидепрессанты(ипрониазид, имипрамин). Затем обнаружили транквилизирующие свойства мепробамата (мепротана) и производных бензодиазепина. Новая группа психотропных препаратов «ноотропов», первым представителем которых был пирацетам, появилась в начале 70-х годов.
СЕДАТИВНЫЕ СРЕДСТВА (от sedatio - успокоение) с давних пор применяются для лечения нервных болезней. По сравнению с современными транквилизаторами, особенно бензодиазепинами, седативные средства оказывают менее выраженный успокаивающий и антифобический эффект. Они не вызывают миорелаксации, атаксии, сонливости, явлений психической и физической зависимости и могут широко применяться в амбулаторной практике, особенно при относительно легких невротических состояниях. Препараты этой группы оказывают регулирующее влияние на функции ЦНС, усиливая процесс торможения или понижая процесс возбуждения. Они усиливают действие снотворных, аналгетиков и других нейротропных успокаивающих средств. Снотворного действия не оказывают, но облегчают наступление естественного сна и углубляют его. К седативным средствам относятся вещества разной природы и прежде всего препараты растительного происхождения (препараты из КОРНЯ ВАЛЕРИАНЫ, ТРАВЫ ПУСТЫРНИКА и других лекарственных растений самостоятельно и в различных комбинациях – персен, ново-пассит, дормиплант). Седативными средствами являются БРОМИДЫ. Часто в качестве седативных средств используются барбитураты и другие снотворные. С этой целью их назначают в небольших дозах, нередко в комбинации с другими нейротропными веществами (седальгин, беллоид, беллатаминал, корвалол, микстура Кватера и др.). Длительное применение снотворных в качестве седативных средств нецелесообразно.
Задание 6. Определите, к какой группе лекарственных средств относятся препараты, снимающие тревогу, беспокойство, снижающие психическую напряженность, вызывающие мышечную релаксацию, стабилизирующие нарушение вегетативных функций.
Для решения задания необходимо помнить, что в 1967 году ВОЗ введен термин АНКСИОЛИТИКИ, для определения препаратов, в России чаще всего называемых ТРАНКВИЛИЗАТОРАМИ (от лат. tranquilloare - делать спокойным, безмятежным). Основными препаратами этой группы являются производные бензодиазепина. Транквилизаторы другого химического строения (ТРИМЕТОЗИН (триоксазин), БЕНЗОКЛИДИН (оксилидин)) применяются гораздо реже.
В отличие от нейролептических веществ большинство транквилизаторов не оказывает выраженного антипсихотического эффекта на бредовые и галлюцинаторные расстройства. Они обладают в разной степени четырьмя фармакодинамическими свойствами: анксиолитическим, гипнотическим, миорелаксантным и противосудорожным. Анксиолитическое (антифобическое) и общеуспокаивающее действие - наиболее важная особенность транквилизаторов. Транквилизаторы устраняют чувство страха, тревоги, напряжения, беспокойства. Поэтому они используются для лечения различных психогенных расстройств: неврастении, неврозов навязчивых состояний, истерии, психопатии. В связи с тем, что страх, тревога, могут проявиться при ожидании хирургической операции, серьезными стрессовыми воздействиями, транквилизаторы применяются не только в психиатрии. Гипнотический эффект выражается в облегчении наступления сна, усилении действия снотворных средств; усиливается также действие наркотических и обезболивающих средств. Миорелаксантный эффект транквилизаторов связан с влиянием на ЦНС, а не с периферическим курареподобным действием, поэтому их иногда называют центральными миорелаксантами. Этот эффект часто является положительным фактором при применении транквилизаторов для снятия напряжения, чувства страха, возбуждения, однако он ограничивает использование препаратов, обладающих, выраженным миорелаксантным свойством, у больных, работа которых требует быстрой, сконцентрированной реакции (водители транспорта и др.). При выборе транквилизатора необходимо учитывать различия в спектре их действия. Одни препараты обладают всеми характерными для транквилизаторов свойствами (например, диазепам), у других более выражено анксиолитическое действие. Некоторые препараты (МЕЗАПАМ (рудотель)) имеют относительно слабое миорелаксантное свойство, поэтому они более удобны для применения в дневные часы и их часто называют дневными транквилизаторами. Однако в относительно больших дозах все транквилизаторы могут проявить все характерные для этой группы препаратов фармакологические свойства. Механизмы действия транквилизаторов связан с уменьшением под влиянием транквилизаторов возбудимости подкорковых областей головного мозга (лимбическая система, таламус, гипоталамус), ответственных за осуществление эмоциональных реакций, и торможении взаимодействия между этими структурами и корой большого мозга. Возникновение эмоций обычно связывают с лимбической системой, основу которой составляет круг Пейпеца (в него входят гиппокамп, мамиллярные ядра гипоталамуса, передние ядра таламуса и поясная извилина). Согласно этим представлениям, эмоциональное возбуждение возникает в гиппокампе, затем переходит в гипоталамус и через передние ядра таламуса в поясную извилину. Транквилизаторы оказывают также тормозящее действие на полисинаптические спинальные рефлексы, вызывая этим миорелаксацию. Вместе с тем бензодиазепиновые транквилизаторы активно воздействуют на ГАМК-эргические системы; потенцируя центральное ингибиторное, действие гамма-аминомасляной кислоты. В клетках ЦНС обнаружены специфические "бензодиазепиновые" рецепторы (и их подгруппы), для которых бензодиазепины являются экзогенными лигандами. Бензодиазепины способствуют высвобождению ГАМК и ее влиянию на синаптическую передачу. Основное свойство - снижение психической активности без нарушения сознания, физического, интеллектуального статуса, связано с подавлением лимбической системы мозга за счет усиления действия тормозного медиатора ГАМК. Производные дифенилметана (АМИЗИЛ (бенактизин))активно влияют на холинергические системы мозга, поэтому их называют также центральными холинолитиками. Производные пропандиола (МЕПРОТАН (мепробамат).) выраженного влияния на бензодиазепиновые и холинергические рецепторы не оказывают.

РИС 21 Ход возбуждения по кругу Пейпеца в мозге показан стрелками. Мозолистое тело - скопление нервных волокон, связывающих правое и левое полушария
Триоксазин (производное бензоила) оказывает умеренное транквилизирующее действие, сочетающееся с активацией, некоторым повышением настроения без сонливости и интеллектуальной заторможенности. Не подавляет моно- и полисинаптические рефлексы, поэтому не оказывает миорелаксирующего действия. Применяют при невротических расстройствах, протекающих с преобладанием гипостенических проявлений (адинамия, вялость, заторможенность).
Разные транквилизаторы эффективны при различных невротических и неврозоподобных состояниях. Поэтому они нашли широкое применение не только в психиатрической и неврологической практике, но и в других областях практической медицины. Несмотря на относительно небольшую токсичность основных транквилизаторов (бензодиазепины, производные пропандиола), их можно применять только при наличии соответствующих показаний и под врачебным наблюдением. Необоснованное и бесконтрольное их применение может вызвать побочные явления, психическую зависимость и другие нежелательные эффекты. Транквилизаторынельзя назначать для приема до работы и во время работы водителям машин и лицам других профессий, требующих быстрой психической и двигательной реакций. Следует также учитывать, что алкоголь потенцирует действие транквилизаторов, поэтому во время их применения нельзя употреблять алкогольные напитки.
Бензодиазепины: ХЛОРДИАЗЕПОКСИД (элениум), ДИАЗЕПАМ (седуксен, сибазон, реланиум), МЕДАЗЕПАМ, ФЕНАЗЕПАМ, ТОФИЗОПАМ (грандоксин), АЛПРАЗОЛАМ (ксанакс), обладают различной длительностью действия.
Основные показания для использования транквилизаторов:
1. Лечение состояний, сопровождающихся тревогой.
2. Премедикация - подготовка к оперативному вмешательству.
3. Снотворные средства.
4. Внутривенное введение диазепама используется для снятия судорог.
5. Лечение алкогольной абстиненции.
Побочные действия связаны с нарушением деятельности ЦНС: депрессия, сонливость, нарушение координации движений (атаксия), судороги, нарушение речи (дизартрия). Возможны психотические эффекты (парадоксальное возбуждение, бессонница), другие нежелательные эффекты отмечаются со стороны органов ЖКТ - тошнота, понос, рвота.
ВОЗМОЖНО ПРИВЫКАНИЕ К БЕНЗОДИАЗЕПИНАМ И ВОЗНИКНОВЕНИЕ ЛЕКАРСТВЕННОЙ ЗАВИСИМОСТИ.
Лицам, выполняющим работу, требующую быстрой психической реакции и точной координации движений (водители автотранспорта, летчики) большинство препаратов назначаются только при условии отстранения от работы. Производные бензодиазепинов, не обладающие снотворным действием, мало влияющие на тонус мускулатуры - ”дневные транквилизаторы“ - МЕДАЗЕПАМ (рудотель), ТОФИЗОПАМ (грандоксин), ТРИМЕТОЗИН (триоксазин). ОПИПРАМОЛ (прамолон) реже вызывают сонливость в дневные часы. Транквилизаторы не снимают депрессию и не применяются для лечения депрессивных состояний.
Задание 7. Определите, какая группа психотропных средств оказывает успокаивающее, тормозящее и даже угнетающее действие на нервную систему, особенно активно действуя на аффективные расстройства, состояние возбуждения, бред, галлюцинации, психические автоматизмы и другие проявления психозов?
НЕЙРОЛЕПТИКИ (АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА) по химическому строению относятся к производным фенотиазина, тиоксантена и бутирофенона и других групп. Нейролептики, ранее обозначавшиеся как «большие транквилизаторы», или «атарактики» оказывают терапевтический эффект при психозах и других психических расстройствах. Характерно вызываемое этими веществами побочное действие - экстрапирамидные симптомы (паркинсонозм).
Нейролептики оказывают многогранное действие на организм. Одна из их основных фармакологических особенностей - нейролептическое успокаивающее действие, сопровождающееся уменьшением реакций на внешние стимулы, ослаблением психомоторного возбуждения и аффективной напряженности, подавлением чувства страха, ослаблением агрессивности. Их основной особенностью является способность подавлять бред, галлюцинации, автоматизм и другие психопатологические синдромы и оказывать лечебный эффект у больных шизофренией и другими психическими заболеваниями. Ряд нейролептиков (группы фенотиазина, бутирофенона и др.) обладает противорвотной активностью; этот эффект связан с избирательным угнетением хеморецепторных пусковых (триггерных) зон продолговатого мозга. Различают нейролептики, антипсихотическое действие которых сопровождается седативным (алифатические производные фенотиазина, резерпин и др.) или активирующим (энергезирующим) эффектом (пиперазиновые производные фенотиазина, некоторые бутирофеноны). Некоторым нейролептикам присущи элементы антидепрессивного действия. Эти и другие фармакологические свойства у разных нейролептических препаратов выражены в различной степени. В физиологических механизмах центрального действия нейролептиков существенное значение имеет их влияние на ретикулярную формацию мозга; оказывая угнетающее влияние на этот отдел мозга, нейролептики устраняют его активирующее влияние на кору больших полушарий. Их разнообразные эффекты связаны также с воздействием на возникновение и проведение возбуждения в разных звеньях центральной и периферической нервной системы. Из нейрохимических механизмов действия нейролептиков наиболее изучено их взаимодействие с дофаминовыми структурами мозга. Это действие обусловливает антипсихотическую активность, а угнетение центральных норадренергических рецепторов (в частности, в ретикулярной формации) обусловливает преимущественно седативное действие и гипотензивные эффекты. Антипсихотическая активность ФЕНОТИАЗИНОВ связана с азотсодержащим радикалом. Атом азота должен быть отделен от основной фенотиазиновой структуры тремя атомами углерода. Фенотиазины, содержащие в этом положении два атома углерода, теряют антипсихотическую и проявляют только антигистаминную и седативную активность.
С угнетением медиаторной активности дофамина связаны в значительной мере не только антипсихотическая активность нейролептиков, но и вызываемый ими основной побочный эффект (экстрапирамидные расстройства, сходные с паркинсонизмом). Это действие объясняют блокирующим влиянием нейролептиков на подкорковые образования мозга (черная субстанция и полосатое тело, бугорная, межлимбическая и мезокортикальная области), где локализовано значительное количество рецепторов, чувствительных к дофамину. Из наиболее известных нейролептиков на норадренергические рецепторы сильнее влияют ХЛОРПРОМАЗИН (аминазин), ЛЕВОМЕПРОМАЗИН (тизерцин), ТИОРИДАЗИН (меллерил, сонапакс), на дофаминергические - ФЛУФЕНАЗИН (модитен, фторфеназин), ГАЛОПЕРИДОЛ, СУЛЬПИРИД (догматил, эглонил). Менее выраженное побочное экстрапирамидное действие наблюдается обычно у нейролептиков, обладающих большей антихолинергической активностью. Одним из нейролептиков с выраженной антипсихотической активностью, практически не вызывающим экстрапирамидного побочного действия, является препарат АЗАЛЕПТИН (клозапин, лепонекс). По химической структуре является трициклическим соединением, имеющим элементы сходства с трициклическими антидепрессантами и частично с бензодиазепиновыми транквилизаторами. Обладает сильной нейролептической активностью в сочетании с седативными свойствами. Оказывает мышечно-расслабляющее действие, потенцирует действие снотворных и аналгетиков.
Влиянием на центральные дофаминовые рецепторы объясняют механизм некоторых эндокринных нарушений, вызываемых нейролептикамн, в том числе стимуляцию лактации. Блокируя дофаминовые рецепторы гипофиза, нейролептики усиливают секрецию пролактина. Действуя на гипоталамус, нейролептики тормозят также секрецию кортикотропина и соматотропного гормона.
Основное показание нейролептиков - лечение психозов (шизофрении, маниакально-депрессивного психоза, алкогольного делирия). Галлюцинации, возбуждение - хорошо поддаются лечению нейролептиками. Апатия, социальная изоляция, менее эффективно снимаются антипсихотическими средствами.
Нейролептики обладают противосудорожной активностью. Препараты способствуют снижению температуры тела. Тиоридазин вызывает сексуальные расстройства. Хлорпромазин, тиоридазин обладают фотосенсибилизирующим действием. Разнообразные побочные действия нейролептиков можно объединить в основные побочные эффекты, связанные с действием на ЦНС и периферические нежелательные эффекты действия. ОСНОВНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫ: сонливость, экстрапирамидные симптомы, нарушение терморегуляции. К экстрапирамидным симптомам относится нарушение координации - атаксия, акинезия - отсутствие движений, замедленные движения. К основным нежелательным эффектам действия относится также повышение аппетита и увеличение массы тела, нарушение эндокринной функции.
Таблица 8.
Особенности действия некоторых нейролептиков
|
Препарат |
Седативное действие |
Экстрапирамидные расстройства |
Холинолитическое действие |
Альфа-адренолитическое действие /влияние на ССС/ |
|
ФЕНОТИАЗИНЫ | ||||
|
Алифатические производные | ||||
|
ХЛОРПРОМАЗИН | ||||
|
Пиперидиновые производные | ||||
|
ТИОРИДАЗИН | ||||
|
Пиперазиновые производные | ||||
|
ФЛЮФЕНАЗИН | ||||
|
ТРИФЛЮОПЕРАЗИН | ||||
|
Тиоксантены | ||||
|
ХЛОРПРОТИКСЕН | ||||
|
Бутирофеноны | ||||
|
ГАЛОПЕРИДОЛ | ||||
|
Производные бензодиазепинового ряда | ||||
|
КЛОЗАПИН |
выс - высокая активность;
ср - умеренно выраженная активность;
низ - низкая активность.
ПЕРИФЕРИЧЕСКИЕ побочные эффекты выражаются в возникновении ортостатической гипотензии (снижение АД при переходе из горизонтального положения в вертикальное положение). Возможны гепатотоксичность и желтуха, депрессия костного мозга, фотосенсибилизация, сухость во рту и нечеткость зрения.
Задание 8 . Определите, к какому классу фармакологических веществ относятся препараты, устраняющие признаки депрессии - тоску, угнетение психомоторики, устранение заторможенности ассоциативных процессов - наблюдаемых при шизофрении, маниакально-депрессивном психозе, реактивных психозах.
Для выполнения задания важно помнить, что АНТИДЕПРЕССАНТЫ делятся на три основные группы:
1. Антидепрессанты - ингибиторы моноаминоксидазы (ИМАО):
а) ингибиторы МАО необратимого действия;
б) обратимые ингибиторы МАО.
2. Антидепрессанты - ингибиторы нейронального захвата:
а) неизбирательные ингибиторы нейронального захвата;
б) избирательные ингибиторы нейронального захвата.
3. Антидепрессанты разных групп.
В 1957 г. при изучении некоторых производных гидразида изоникотиновой кислоты в качестве противотуберкулезных средств было обращено внимание на их эйфоризирующее действие (необоснованное повышение настроения у больных). Изучение механизма действия первого антидепрессанта ипрониазида показало, что он обладает способностью ингибировать моноаминоксидазу (МАО).
МАО - фермент, вызывающий окислительное дезаминирование и инактивацию моноаминов, в том числе норадреналина, дофамина, серотонина, т.е. основных нейромедиаторов, способствующих передаче нервного возбуждения в ЦНС. При депрессивных состояниях наблюдается снижение активности норадренергической и серотонинергической синаптической передачи, поэтому вызываемое ипрониазидом торможение инактивации и накопление в мозге этих нейромедиаторов может рассматриваться как ведущий компонент в механизме их атидепрессивного эффекта. Ипрониазид и аналогичные ему препараты составили группу антидепрессантов - ингибиторов моноаминоксидазы (ИМАО). ИМИПРАМИН (имизин, мелипрамин) отличается по механизму действия от ипрониазида. Он не является ингибитором МАО, но тоже стимулирует процессы синаптической передачи в мозге. Объясняется это тем, что имипрамин блокирует "обратный захват" нейромедиаторных моноаминов пресинаптическими нервными окончаниями, в результате чего происходит их накопление в синаптической щели и активация синаптической передачи. По химической структуре имипрамин является трициклическим соединением, поэтому этот антидепрессант и синтезированные в дальнейшем близкие ему препараты получили название трициклических антидепрессантов.

РИС 22 Структурная формула трициклического антидепрессанта имипрамина
Длительное время антидепрессанты - ингибиторы МАО и трициклические антидепрессанты были двумя основными "типичными" группами антидепрессантов. Со временем появились данные о новых антидепрессантах, отличающихся от "типичных" (ингибиторов МАО и трициклических).
Возникла необходимость в уточнении классификации препаратов этой группы. Важную роль сыграло установление неоднородности моноаминоксидаз. Оказалось, что существуют два типа этого фермента - МАО типа А и типа Б, различающиеся по субстратам, подвергающимся их действию. МАО типа А ингибирует в основном дезаминирование норадреналина, адреналина, дофамина, серотонина, тирамина, а МАО типа Б - дезаминирование фенилэтиламина и некоторых других аминов. Ингибиторы МАО могут оказывать либо "смешанное" влияние, воздействуя на оба типа фермента, либо избирательно влиять на один тип фермента. Выделяют ингибирование конкурентное и неконкурентное, обратимое и необратимое. Все это может существенно сказываться на фармакологических и лечебных свойствах разных ингибиторов МАО. Ипрониазид и его ближайшие аналоги (другие препараты первого поколения) оказались эффективными антидепрессантами, но в связи с неизбирательностью и необратимостью действия при их применении наблюдались нежелательные побочные эффекты. Невозможным оказалось их использование одновременно с рядом других лекарственных средств (вследствие нарушения их метаболизма). Препараты этой группы полностью разрушают МАО, и для ресинтеза фермента требуется не менее 2 нед. Одним из серьезных побочных явлений при использовании этих препаратов является так называемый «сырный» (вернее тираминовый) синдром. Он выражается в развитии гипертензивных кризов и других осложнений при одновременном применении ипразида и его аналогов с пищевыми продуктами, содержащими тирамин или его предшественник тирозин (сыры, копчености и др.), а также с лекарствами тираминоподобной структуры. Основной причиной этих осложнений является ингибирование ферментативного расщепления тирамина, обладающего прессорной активностью. Эти осложнения и общая высокая токсичность (повреждающее влияние на печень и другие органы) привели к тому, что почти все ингибиторы МАО первого поколения были исключены из номенклатуры лекарственных средств. Ограниченное применение имеет лишь НИАЛАМИД (ниамид, новазид, нуредал). Со временем выяснилось, что существуют средства, оказывающие избирательное ингибирующее действие на МАО типа А или типа Б. Ингибиторы МАО типа А обратимого короткого действия (ТЕТРИНДОЛ, ИНКАЗАН, (метралиндол) БЕФОЛ, МОКЛОБЕМИД (аурорикс)) активно ингибируют дезаминирование нораденалина и серотонина и в меньшей степени - тирамина, что практически исключает опасность развития «сырного» (тираминового) синдрома.
Трициклические антидепрессанты, как правило, ингибируют одновременно обратный нейрональный захват разных нейромедиаторных аминов (норадреналина, дофамина, серотонина). Трициклические антидепрессанты являются препаратами выбора для лечения эндогенных депрессий. ИМИПРАМИН также применяется для лечения недержания мочи. Имипрамин у больных в состоянии депрессии ослабляет чувство страха, апатии, безразличия к окружающим, улучшает настроение, повышает психическую и двигательную активность, обладает “уравновешенным” действием. АМИТРИПТИЛИН проявляет более выраженную седативную активность. Амитриптилин - самый активный антидепрессант при “ажиатированной” депрессии (депрессии, сопровождающейся психомоторным возбуждением).
Вместе с тем имеются антидепрессанты, относительно избирательно ингибирующие захват разных моноаминов. Так, МАПРОТИЛИН (людиомил) является соединением четырехциклической структуры, близким, однако, по строению, особенно по боковой цепи, к трициклическим антидепрессантам. По фармакологическим свойствам тоже мапротилин близок к антидепрессантам этой группы: ослабляет депримирующие эффекты резерпина, усиливает действие фенамина. Является ингибитором обратного захвата моноаминов, но отличается тем, что относительно сильно тормозит обратный захват пресинаптическими нервными окончаниями норадреналина. Он усиливает прессорное действие норадреналина и адреналина, обладает умеренной холинолитической активностью. Ингибирования МАО не вызывает. Мапротилин оказывает антидепрессивное действие, сопровождающееся анксиолитическим и умеренным седативным эффектом. Применяют при различных формах депрессий, включая реактивные, невротические, циклотимические, инволюционные и др. состояния, сопровождающиеся страхом, раздражительностью. Тетрациклические антидепрессанты - ПИРЛИНДОЛ (пиразидол), МАПРОТИЛИН (людиомил) из группы дибензоцикло-октадиенов - избирательно тормозят обратный захват норадреналина в ЦНС, не подавляют (в отличие от ингибиторов МАО) обратный захват серотонина. ПИРЛИНДОЛ проявляет ноотропную активность, улучшает познавательные или когнитивные функции ЦНС. Пиразидол (пирлиндол) является оригинальным отечественным антидепрессивным препаратом. По структуре отличается от других антидепрессантов тем, что является четырехциклическим соединением. Это производное индола, имеющее элементы структурного сходства с серотонином, а также с резерпином и другими конденсированными индольными производными. Пиразидол обладает выраженной антидепрессивной активностью, причем особенностью его действия является сочетание тимолептического эффекта с регулирующим влиянием на ЦНС, выражающимся в активирующем действии у больных с апатическими, анергическими депрессиями и седативном эффекте у больных с ажитированными состояниями. Особенность пиразидола - избирательное кратковременное и полностью обратимое ингибирование МАО типа А. Этим он существенно отличается от неизбирательных - необратимых - ингибиторов МАО.
Антидепрессивное влияние людиомила сопровождается анксиолитическим и умеренным седативным, антигистаминным действием. Показания - возрастные депрессии, реактивные и невротические депрессии, климактерические депрессии, подавленное настроение с элементами раздражительности, депрессия и угнетенное настроение у детей и подростков. Необходим контроль психического и неврологического статуса. Со стороны психического статуса отмечается усталость, вялость, сонливость. Редко возникают нарушение сна и ночные кошмары, в отдельных случаях - шум в ушах, нарушение вкусовых ощущений. Со стороны нервной системы - головная боль, головокружение, редко - судороги, тремор, нарушение речи. Явления, связанные с антихолинергическим действием препаратов - сухость во рту, задержка мочеиспускания. Возможна кожная сыпь, иногда - тошнота, рвота. Со стороны сердечнососудистой системы возникает ортостатическая гипотензия, тахикардия, аритмии, в отдельных случаях - гинекомастия (увеличение молочных желез у мужчин), лакторея (образование и выделение молока), иногда возникает повышение массы тела, редко - выпадение волос или облысение, сексуальные нарушения.
В последнее годы стали уделять большее внимание роли серотонина в механизме действия антидепрессантов. Получены антидепрессанты новых химических групп (ФЛУОКСЕТИН (прозак), ФЛУВОКСАМИН, ТРАЗОДОН (триттико)). Эти препараты являются активными ингибиторами обратного захвата нервными окончаниями серотонина, мало влияют на захват норадреналина и дофамина. Слабо действуют на холинергические и Н 1 - гистаминовые рецепторы. Применяют ингибиторы обратного захвата серотонина (ИОЗС) при разных видах депрессии (особенно при депрессиях, сопровождающихся страхом).
Наряду с антидепрессантами - ингибиторами МАО и трициклическими антидепрессантами в настоящее время известен ряд антидепрессантов, отличающихся от "типичных" как по структуре, так и по механизму действия. Получены антидепрессанты трициклического строения (МИАНСЕРИН (леривон)). Этот «атипичный» антидепрессант не оказывает тормозящего влияния на нейрональный захват нейромедиаторов, также как на активность МАО. Леривон увеличивает высвобождение норадреналина в синаптическую щель вследствие блокады пресинаптических А2-адренорецепторов; блокирует также 5-НТ2-серотониновые рецепторы. Холинолитическими свойствами не обладает. Тимоаналептическое действие сочетается с анксиолитическим и умеренным седативным эффектом. Получены также антидепрессанты бициклического строения и другой химической структуры.
Общее свойство всех антидепрессантов - их тимолептическое действие, т.е. положительное влияние на настроение и общее психическое состояние. Разные антидепрессанты различаются, однако, по сумме фармакологических свойств. Ингибитор МАО НИАЛАМИД оказывает стимулирующее действие. По имеющимся данным, ингибиторы МАО часто более эффективны, чем другие антидепрессанты (трициклические), при «атипичных» депрессиях. Применяют ниаламид в психиатрической практике при депрессивных состояниях различных нозологических форм, сочетающихся с вялостью, заторможенностью, безынициативностью, в том числе при инволюционных, невротических и циклотимических депрессиях. У некоторых других антидепрессантов (имипрамина, ИНКАЗАНА (метралиндол)) тимолептическое действие сочетается со стимулирующим эффектом, а у АМИТРИПТИЛИНА, АЗАФЕНА, ФТОРАЦИЗИНА выражен седативный компонент. Азафен является оригинальным отечественным антидепрессантом трициклической структуры. По фармакологическим свойствам азафен близок к имипрамину, но не обладает холинолитической активностью. Азафен нашел широкое применение при лечении различных депрессий.
Антидепрессанты - избирательные ингибиторы нейронального захвата, блокирующие преимущественно (избирательно) обратный захват серотонина. ФЛУОКСЕТИН, СЕРТАЛИН (стимулон), ФЛУВОКСАМЕН (феварин), ТРАЗОДОН (триттико) проявляют сбалансированное действие на ЦНС без выраженного седативного или стимулирующего эффекта, оказывают меньше побочных действий на сердечнососудистую систему при длительном применении, по сравнению с трициклическими антидепрессантами. Антидепрессанты нашли применение не только в психиатрической практике. Они используются для лечения при хронических болевых синдромов, ряда нейровегетативных и соматических заболеваний, которые иногда можно рассматривать как проявление "маскированных" депрессий.
Некоторые трициклические антидепрессанты (имизин, амитриптилин) в больших дозах и при длительном применении могут оказывать кардиотоксическое действие. Ряд трициклических антидепрессантов (амитриптилин, фторацизин, имипрамин) обладает выраженной холинолитической активностью, что затрудняет их применение у больных с гипертрофией предстательной железы, атонией кишечника и мочевого пузыря, глаукомой, сердечнососудистыми заболеваниями. Кроме того, ингибиторы МАО часто вызывают со стороны ЦНС возбуждение, тремор, ажиотацию, бессонницу, сменяющиеся слабостью, вялостью, сонливостью. Со стороны ЦНС возможна ортостатическая гипотензия, со стороны ЖКТ - тошнота, боли в животе, запоры, М-холинолитическое действие препаратов проявляется сухостью во рту, задержкой мочеиспускания, запорами.
Из большого количества веществ, угнетающих центральную нервную систему используют: наркотические, снотворные, нейролептические, транквилизирующие, седативные, болеутоляющие и жаропонижающие.
К данной группе лекарственных средств относятся вещества, которые изменяют функции ЦНС, оказывая прямое воздействие на различные ее отделы - головной, продолговатый или спинной мозг.
По морфологическому строению ЦНС можно рассматривать как совокупность множества отдельных нейронов, число которых у человека достигает 14 млрд. Связь между нейронами обеспечивается путем контакта их отростков друг с другом или с телами нервных клеток. Такие межнейронные контакты называются синапсами (sinapsis - связь, соединение).
Передача нервных импульсов в синапсах ЦHC, как и в синапсах периферической нервной системы, осуществляется с помощью химических передатчиков возбуждения - медиаторов. Роль медиаторов в синапсах ЦНС выполняют ацетилхолин, норадреналин, дофамин и другие вещества.
Лекарственные вещества, влияющие на ЦНС, изменяют (стимулируют или угнетают) передачу нервных импульсов в синапсах. Механизмы действия веществ на синапсы ЦНС различны.
Так, некоторые вещества могут возбуждать или блокировать в синапсах рецепторы, с которыми взаимодействуют определенные медиаторы (6, стр.45).
Например, наркотические анальгетики стимулируют так называемые опиатные рецепторы, а нейролептики блокируют дофаминовые и адренергические рецепторы. Имеются также вещества, которые изменяют синаптическую передачу нервных импульсов за счет влияния на процессы выделения определенных медиаторов.
Например, противопаркинсоническое средство мидантан усиливает выделение медиатора дофамина. Отдельные вещества изменяют синаптическую передачу нервных импульсов путем влияния на инактивацию определенных медиаторов. Так, антидепрессанты из группы ингибиторов фермента моноаминоксидазы (МАО) препятствуют инактивации норадреналина под влиянием этого фермента.
Влияя на синаптическую передачу нервных импульсов, лекарственные вещества изменяют функции ЦНС и вследствие этого вызывают различные фармакологические эффекты. Лекарственные средства, влияющие на ЦНС, обычно классифицируют по их основным эффектам.
Например, вещества, вызывающие наркоз, объединяют в группу средств для наркоза, вызывающие сон - в группу снотворных и т.д.
Ниже приводится общая классификация лекарственных средств, влияющих на ЦНС.
1. Средства для наркоза.
2. Спирт этиловый.
3. Снотворные средства.
4. Противоэпилептические средства.
5. Противопаркинсонические средства.
6. Анальгетические средства.
7. Аналептики.
8. Психотропные средства:
нейролептики;
транквилизаторы;
седативные средства;
соли лития;
антидепрессанты;
психостимулирующие средства;
ж) ноотропные средства.
Среди перечисленных вeществ имеются лекарственные средства, которые оказывают угнетающее влияние на большинство функций ЦНС. К таким веществам относятся средства для наркоза, спирт этиловый, снотворные средства. Наряду с этим многие вещества (противоэпилептические средства, нейролептики, транквилизаторы, седативные средства) оказывают более избирательное угнетающее влияние на функции ЦНС.
В противоположность указанным веществам некоторые лекарственные средства действуют на ЦНС стимулирующим образом (например, аналептики, психостимуляторы).
Имеются также вещества, которые могут оказывать угнетающее влияние на одни нервные центры и стимулирующее влияние - на другие. Например, наркотические анальгетики угнетают восприятие боли, центр дыхания, кашлевой центр, но стимулируют центры блуждающих и глазодвигательных центров.
Хотелось бы привести еще одну классификацию лекарственных средств, влияющих на ЦНС
Средства группы стрихнина (лекарственные средства, стимулирующие преимущественно функции спинного мозга)
Средства для лечения психических заболеваний и неврозов (психотропные лекарственные средства)
Средства для наркоза
Средства для неингаляционного наркоза
Средства, возбуждающие центральную нервную систему аналептические лекарственные средства
Средства, оказывающие "тонизирующее" воздействие на центральную нервную систему
Средства, применяемые для лечения паркинсонизма
Средства, улучшающие интеллектуальную деятельность мозга/внимание, память, обучение и т.д. / ноотропные и гамкергические лекарственные средства)
Трициклические антидепрессанты
Точки приложения действия лекарств, влияющих на центральную нервную систему
1 - импульс в пресинаптическом волокне;
2 - синтез медиатора;
3 - хранение медиатора;
4 - обмен веществ в пресинаптическом окончании (метаболизм);
5 - высвобождение медиатора;
6 - обратный захват медиатора;
7 - разрушение медиатора (деградация);
8 - рецептор;
9 - повышение или понижение ионной проводимости
Заключение
Таким образом, вещества влияющие на вегетативную нервную систему можно классифицировать таким образом:
Адренергические средства
Антиадренергические средства
Холинергические средства
Холинолитические средства
Однако неумеренное или длительное употребление веществ, влияющих на функции центральной нервной системы, приводит к развитию пристрастия, психической и физической зависимости человека от таких средств. И то, что было полезно и помогало вчера, становится ядом, разрушающим наш организм. Человек уже не может обойтись без очередной, с каждым разом все более высокой дозы (в особенности это относится к наркотическим средствам и алкоголю). Но вслед за временным облегчением вновь наступает тяжелый период, настолько тяжелый, что ради получения новой дозы человек перестает контролировать свои действия и согласовывать их с нормами морали, он деградирует. Постепенно наносится ущерб другим органам и системам (сердечно-сосудистой системе, системе пищеварения и так далее). Человек становится инвалидом и погибает. Наркоман уже не в состоянии сам изменить свою жизнь, только помощь врачей может спасти его от неминуемой смерти.
Список литературы
1. Вейн А.М., Соловьева А.Д. и Колосова О.А. Вегетососудистая дистония, М., 1981;
2. Гусев Е.И., Гречко В.Е. и Бурд Г.С. Нервные болезни, с. 199, 547, М., 1988;
3. Лобко П.И. и др. Вегетативная нервная система. Атлас, Минск, 1988;
4. Ноздрачев А.Д. Физиология вегетативной нервной системы, Л., 1983, библиогр.;
5. Патолого-анатомическая диагностика опухолей человека, под ред. Н.А. Краевского и др., с.86, М., 1982;
6. Пачес А.И. Опухоли головы и шеи, с.90, М., 1983;
Снотворные средства -- фармакологические вещества, способствующие наступлению сна.
Механизм действия: ослабляют активное влияние ретикулярной формации на кору головного мозга.
Показания к применению: различные формы бессонницы. В небольших дозах они используются как седативные и противосудорожные средства. При длительном употреблении может развиться лекарственная зависимость, аллергические реакции.
● фенобарбитал -- в порошках и таблетках обладает снотворным и противосудорожным эффектом.
● нитразепам (радедорм) -- успокоительное снотворное, противосудорожное средство. Выпускается в таблетках.
● барбитал натрий (мединал) -- выпускается в таблетках.
● диазепам и хлордиазепоксид. Относятся к транквилизаторам, но могут применяться при расстройствах сна.
Нейролептики устраняют или ослабляют симптомы психических заболеваний:
бред, галлюцинации, удлиняют действие средств для наркоза, снотворных, анальгетиков и анестетиков.
Хлоропромазин обладает успокоительным и антипсихотическим действием, уменьшает двигательную активность и тонус скелетных мышц, снижает температуру тела, усиливает действие для наркоза, снотворных лекарственных средств и наркотических анальгетиков, понижает возбудимость рвотного центра, снижает АД. Применяется в психиатрической практике, у возбуждённых и агрессивных больных, при неукротимой рвоте и судорожных состояниях.
При операциях на сердце его используют для понижения температуры тела до 30-33 градусов (уменьшение обменных процессов в организме). Выпускается в виде драже для приёма внутрь и раствор в ампулах для внутримышечного введения. При длительном применении возможны явления паркинсонизма, депрессии, нарушения функций печени и картины крови. Противопоказан при заболеваниях печени, почек, язвенной болезни желудка и двенадцатиперстной кишки, при гипотонии и декомпенсации сердечной деятельности.
● дроперидол обладает более быстрым и сильным, но не продолжительным действием;
● сульпирид обладает антипсихотическим и противорвотным действиями;
● клозапин -- антипсихотическое действие;
● клопиксол;
● солиан;
● резерпин;
● риспопент.
Транквилизаторы это ЛС, обладающие успокаивающим действием. Они подавляют чувство тревоги, страха, эмоционального напряжения. Обладают противосудорожным действием, усиливают действие снотворных средств, алкоголя, наркотических анальгетиков, средств для наркоза. (анксиолитики=транквилизаторы=успокаивающие). Но они не устраняют бредовых идей, галлюцинаций.
Наиболее широко используются сибазон, диазепам, феназепам, нитразепам, лорззепам, элениум (хлозепид, хлордиазепоксид), бромазепам, реланиум, гандаксин, ксанакс, атаракс, оксилидин, клоназепам (антилепсин).
Они показаны при различных невротических состояниях, сопровождающихся возбуждением, тревогой, бессонницей. Они принимаются также при функциональных неврозах сердечно-сосудистой системы. ЖКТ, при климактерических расстройствах. При бесконтрольном и необоснованном их применении может развиться лекарственная зависимость, аллергические реакции, нарушения функции печени и почек. Их нельзя назначать водителям транспорта до и во время работы. В период лечения транквилизаторами нельзя употреблять спиртные напитки.
Седативные средства - понижая возбудимость ЦНС, оказывают на организм умеренное успокаивающее действие.
К этой группе относят: соли брома (натрия бромид, калия бромид, бромкамфора), препараты растений (настойка валерианы, настойка пустырника, настойка пиона, пассифлоры). Ионы брома усиливают процессы торможения, особенно в коре головного мозга, бромиды используются для лечения неврастении, истерии. Они медленно выводятся из организма и при длительном их употреблении могут накапливаться. При этом развивается хроническое отравление - 6ромизм. Оно проявляется сонливостью, ослаблением памяти, апатией. Появляются также кожная сыпь, насморк, кашель.
На тему: «Лекарственные средства, влияющие на ЦНС»
Введение
Лекарственные средства, угнетающие ЦНС
Антидепрессанты
Нейролептики
Лекарственные средства, стимулирующие ЦНС
Используемая литература
Введение
К данной группе лекарственных средств относят вещества, которые изменяют функции ЦНС, оказывая прямое влияние на различные ее отделы головной или спинной мозг.
По морфологическому строению ЦНС можно рассматривать как совокупность множества нейронов. Связь между нейронами обеспечивается путем контакта их отростков с телами или отростками других нейронов. Такие межнейронные контакты называют синапсами.
Передача нервных импульсов в синапсах ЦНС, как и в синапсах периферической нервной системы, осуществляется с помощью химических передатчиков возбуждения - медиаторов. Роль медиаторов в синапсах ЦНС выполняют ацетилхолин, норадреналин, дофамин, серотонин, гамма-аминомасляная кислота (ГАМК) и др.
Лекарственные вещества, влияющие на ЦНС, изменяют (стимулируют или угнетают) передачу нервных импульсов в синапсах. Механизмы действия веществ на синапсы ЦНС различны. Вещества могут возбуждать или блокировать рецепторы, на которые действуют медиаторы, влиять на выделение медиаторов или их инактивацию.
Лекарственные вещества, действующие на ЦНС, представлены следующими группами:
средства для наркоза;
спирт этиловый;
снотворные средства;
противоэпилептические средства;
противопаркинсонические средства;
анальгетики;
психотропные средства (нейролептики, антидепрессанты, соли лития, анксиолитики, седативные средства, психостимуляторы, ноотропные средства);
аналептики.
Одни из этих средств оказывают угнетающее влияние на ЦНС (средства для наркоза, снотворные и противоэпилептические средства), другие - стимулирующее (аналептики, психостимуляторы). Некоторые группы веществ могут вызывать как возбуждающий, так и угнетающий эффект (например, антидепрессанты).
Лекарственные средства, угнетающие ЦНС
Наиболее сильно угнетают ЦНС группа препаратов - общие анестетики (средства для наркоза). Далее идут снотворные. Эта группа уступает общим анестетикам по силе действия. Далее по мере убывания силы действия идут алкоголь, противосудорожные, противоипаркенсонические препараты. Существует также группа препаратов, оказывающих угнетающее влияние на психоэмоциональную сферу - это центральные психотропные средства: из них наиболее сильная группа - нейролептики антипсихотические, вторая группа, уступающая по силе нейролептикам - транквилизаторы, и третья группа - обще седативного средства.
Существует такой вид общей анестезии как нейролептаналгезия. Для этого вида аналгезии используются смеси нейролептиков и аналгетиков. Это состояние наркоза, но с сохранением сознания.
Для общей анестезии используют: ингаляционные и неингаляционные методы. К ингаляционным методам относят использование жидкостей (хлороформ, фторотан) и газов (закись азота, циклопропан). Средства ингаляционного ряда сейчас обычно идут в комплексе с препаратами неингаляционного ряда, к которым относятся барбитураты, стероиды (преулол, веадрин), производные эугенала - сомбревин, производные - оксимасленной кислоты, кетамин, кеталяр. Достоинства неингаляционных препаратов - для получения наркоза не нужна сложная аппаратура, а только шприц. Недостаток такого наркоза в том, что он неуправляем. Применяется в виде самостоятельного, вводного, базисного наркоза. Все эти средства - короткого действия (от нескольких минут до нескольких часов).
Различают 3 группы неингаляционных препаратов:
Ультракороткого действия (сомбревин, 3-5 минут).
Средней продолжительности до получаса (гексенал, термитал).
Длительного действия - оксибутират натрия 40 мин - 1,5 часа.
Сегодня широко применяются нейролептаналгетики. Это смесь, в состав которой входят нейролептики и аналгетики. Из нейролептиков можно использовать дроперидол, а из аналгетиков фентамин (в несколько сот раз сильнее морфина). Эта смесь называется таломонал. Можно использовать аминазин вместо дроперидола, а вместо фентамина - промедол, действие которого будет потенцировать какой-либо транквилизатор (седуксен) или клофелин. Вместо промедола можно использовать даже анальгин.
АНТИДЕПРЕССАНТЫ
Эти средства появились в конце 50-х годов, когда оказалось, что гидразид изоникотиновой кислоты (изониазид) и его производные (фтивазид, солюзид и др.), применяемые в терапии туберкулеза, вызывают эйфорию, повышают эмоциональную активность, улучшают настроение (тимолептический эффект). В основе их антидепрессивного действия лежит блокада моноаминоксиназы (МАО) с накоплением моноаминов - дофамина, норадреналина, серотонина в центральной нервной системе, что и приводит к снятию депрессий. Существует и другой механизм усиления синаптической передачи - блокада обратного захвата норадреналина, серотонина пресинаптической мембраной нервных окончаний. Этот механизм характерен для так называемых трициклических антидепрессантов
Антидепрессанты делят на следующие группы:
Антидепрессанты - ингибиторы моноаминоксидазы (МАО):
а) необратимые - ниаламид;
б) обратимые - пирлиндол (пиразидол).
Антидепрессанты - ингибиторы нейронального захвата (три и тетрациклические):
а) неизбирательные ингибиторы нейронального захвата - имипрамин (имизин), амитриптилин, пипофезин (азафен);
б) избирательные ингибиторы нейронального захвата - флуоксетин (прозак).
Тимолептический эффект (от греч. thymos - душа, leptos - нежный) является основным для антидепрессантов всех групп.
У больных с выраженной депрессией снимаются подавленность, чувство ненужности, немотивированной глубокой тоски, безысходности, суицидальные мысли и т.д. Механизм тимолептического действия связывают с центральной серотонинергической активностью. Эффект развивается постепенно, через 7-10 дней.
Антидепрессанты обладают стимулирующим психоэнергезирующим действием (активация норадренергической передачи) на центральную нервную систему - повышается инициативность, активируется мышление, обычная повседневная деятельность, пропадает физическая утомляемость. Этот эффект больше всего проявляется у ингибиторов МАО. Они не дают седации (в отличие от трициклических антидепрессантов - амитриптилина и азафена), но у обратимого ингибитора МАО пиразидола может проявиться успокаивающий эффект у больных с тревожно-депрессивным состоянием (препарат имеет регулирующее седативно-стимулирующее влияние). Ингибиторы МАО тормозят быструю фазу сна.
Угнетая активность МАО печени и других ферментов, в том числе гистаминазы, они замедляют биотрансформацию ксенобиотиков и многих препаратов - неингаляционных наркозных средств, наркотических анальгетиков, алкоголя, нейролептиков, барбитуратов, эфедрина. Ингибиторы МАО усиливают действие наркотических, местноанестезирующих и болеутоляющих веществ. Блокадой печеночной МАО объясняется развитие гипертонического криза (так называемого "сырного синдрома") при приеме ингибиторов МАО с пищевыми продуктами, содержащими тирамин (сыр, молоко, копчености, шоколад). Тирамин разрушается в печени и в стенке кишечника моноаминоксидазой, но при применении ее ингибиторов он накапливается, высвобождается депонированный норадреналин из нервных окончаний.
Ингибиторы МАО являются антагонистами резерпина (даже извращают его эффект). Симпатолитик резерпин снижает уровень норадреналина и серотонина, приводя к падению артериального давления и угнетению центральной нервной системы; ингибиторы МАО, напротив, увеличивают содержание биогенных аминов (серотонина, норадреналина).
Ниаламид - необратимо блокирует МАО. Применяется при депрессиях с повышенной заторможенностью, вялостью, при невралгиях тройничного нерва и других болевых синдромах. К его побочным эффектам относятся: бессонница, головная боль, нарушение деятельности желудочно-кишечного тракта (понос или запор). При лечении ниаламидом необходимо также исключить из диеты продукты, богатые тирамином (профилактика "сырного синдрома").
Пирлиндол (пиразидол) - четырехциклическое соединение - обратимый ингибитор МАО, также угнетает обратный захват норадреналина, четырехциклическое соединение, обладает тимолептическим эффектом с седативно-стимулирующим компонентом, имеет ноотропную активность (повышает познавательные функции). В основном блокируется разрушение (дезаминирование) серотонина и норадреналина, но не тирамина (в результате "сырный синдром" развивается очень редко). Пиразидол хорошо переносится, не обладает М-холинолитическим действием (в отличие от трициклических антидепрессантов), осложнения наблюдаются редко - небольшая сухость полости рта, тремор, тахикардия, головокружение. Все ингибиторы МАО противопоказаны при воспалительных заболеваниях печени.
Другая группа антидепрессантов - ингибиторы нейронального захвата. Кнеизбирательным ингибиторам относятся трициклические антидепрессанты: имипрамин (имизин), амитриптилин, азафен, флуацизин (фторацизин) и др. Механизм действия связан с угнетением нейронального захвата норадреналина, серотонина пресинаптическими нервными окончаниями, вследствие чего содержание их в синаптической щели увеличивается и повышается активность адренергической и серотонинергической передачи. Определенную роль в психотропном эффекте этих препаратов (кроме азафена) играет центральное М-холинолитическое действие.
Имипрамин (имизин) - один из первых препаратов этой группы, обладает выраженным тимолептическим и психостимулирующим действием. В основном применяется при депрессиях с общей заторможенностью и вялостью. Препарат имеет центральный и периферический М-холиноблокирующий, а также противогистаминный эффект. Основные осложнения связаны с М-холинолитическим действием (сухость в полости рта, нарушение аккомодации, тахикардия, запоры, задержка мочи). При приеме препарата может быть головная боль, аллергические реакции; при передозировке - бессонница, возбуждение. Имизин близок по химической структуре к аминазину и подобно ему может вызывать желтуху, лейкопению, агранулоцитоз (редко).
В амитриптилине удачно сочетается тимолептическая активность с выраженным успокаивающим действием. Психостимулирующий эффект у препарата отсутствует, выражены М-холиноблокирующие и антигистаминные свойства. Широко применяется при тревожно-депрессивных, невротических состояниях, при депрессиях у больных с соматическими хроническими заболеваниями и болевыми синдромами (ИБС, гипертония, мигрени, онкология). Побочные эффекты в основном связаны с М-холиноблокирующим действием препарата: сухость в полости рта, нарушение зрения, тахикардия, запоры, нарушение мочеиспускания, а также сонливость, головокружение, аллергия.
Флуацизин (фторацизин) по действию близок к амитриптилину, но обладает более выраженным успокаивающим действием.
Азафен в отличие от других трициклических антидепрессантов не имеет М-холинолитической активности; умеренное тимолептическое действие в сочетании с мягким седативным эффектом обеспечивает применение препарата при депрессиях легкой и средней тяжести, при невротических состояниях и длительном применении нейролептиков. Азафен хорошо переносится, не нарушает сна не дает сердечных аритмий, может применяться при глаукоме (в отличие от других трициклических антидепрессантов, блокирующих М-холинорецепторы).
В последнее время появились препараты флуоксетин (прозак) и тразодон, являющиеся активными избирательными ингибиторами обратного захвата серотонина (именно с повышением его уровня связывают антидепрессивный эффект). Эти средства почти не влияют на нейрональный захват норадреналина, дофамина, холинергические и гистаминовые рецепторы. Хорошо переносятся больными, редко вызывают сонливость, головную боль. тошноту.
Антидепрессанты - ингибиторы нейронального захвата нашли более широкое применение в психиатрии, однако препараты этой группы нельзя назначать одновременно с ингибиторами МАО, так как могут возникнуть тяжелые осложнения (судороги, кома). Антидепрессанты стали широко применяться при лечении неврозов, нарушении сна (при тревожно-депрессивных состояниях), у пожилых людей при соматических заболеваниях, при длительных болях для пролонгирования действия анальгетиков, для снижения тяжелых депрессий, связанных с болевым синдромом. Антидепрессанты обладают и собственным болеутоляющим эффектом.
ПСИХОТРОПНЫЕ ЛЕКАРСТВЕННЫЕ СРЕДСТВА. НЕЙРОЛЕПТИКИ
К психотропным средствам относят препараты, влияющие на психическую деятельность человека. У здорового человека процессы возбуждения и торможения находятся в равновесии. Огромный поток информации, различного рода перегрузки, отрицательные эмоции и другие факторы, воздействующие на человека, являются причиной стрессовых состояний, приводящих к возникновению неврозов. Эти заболевания характеризуются парциальностью психических расстройств (тревожные опасения, навязчивость, истерические проявления и др.), критическим отношением к ним, соматическими и вегетативными расстройствами и др. Даже при затяжном течении неврозов они не приводят к грубым нарушениям поведения. Различают 3 типа неврозов: неврастения, истерия и невроз навязчивых состояний.
Психические заболевания характеризуются более серьзными нарушениями психики с включением бреда (нарушение мышления, обусловливающее неверные суждения, умозаключения), галлюцинаций (мнимое восприятие несуществующих вещей), которые могут быть зрительными, слуховыми и т.д.; нарушениями памяти, возникающими, например, при изменении кровоснабжения клеток головного мозга при склерозе мозговых сосудов, при различных инфекционных процессах, травмах, при изменении активности ферментов, участвующих в метаболизме биологически активных веществ, и при других патологических состояниях. Эти отклонения в психике являются результатом нарушения метаболизма в нервных клетках и соотношения в них важнейших биологически активных веществ: катехоламинов, ацетилхо- лина, серотонина и др. Психические заболевания могут протекать как с резким преобладанием процессов возбуждения, например маниакальные состояния, при которых наблюдаются двигательное возбуждение и бред, так и с чрезмерным угнетением этих процессов, появлением состояния депрессии - психического расстройства, сопровождаемого подавленным, тоскливым настроением, нарушением мышления, попытками самоубийства.
Психотропные средства, применяемые в медицинской практике, можно разделить на следующие группы: нейролептики, транквилизаторы, седативные средства, антидепрессанты, психостимулирующие средства, среди которых выделена группа ноотропных средств.
Препараты каждой из указанных групп назначают при соответствующих психических заболеваниях и неврозах. Нейролептики. Препараты оказывают антипсихотическое (устраняют бред, галлюцинации) и успокаивающее (уменьшают чувство тревоги, беспокойства) действие. Кроме того, нейролептики понижают двигательную активность, уменьшают тонус скелетной мускулатуры, обладают гипотермическим и противорвотным действием, потенцируют эффекты лекарственных препаратов, угнетающих ЦНС (средства для наркоза, снотворные, анальгетики и др.). Нейролептики действуют в области ретикулярной формации, уменьшает ее активирующее влияние на головной и спинной мозг. Они блокируют адрен- и дофаминергические рецепторы разных отделов ЦНС (лимбической системы, неостриатума и др.), влияют на обмен медиаторов. Влиянием на дофаминергические механизмы можно объяснить и побочный эффект нейролептиков - способность вызывать симптомы паркинсонизма. По химической структуре нейролептики подразделяют на следующие основные группы: ■ производные фенотиазина; ■ производные бутирофенона и дифенилбутилпиперидина; ■ производные тиоксантена; ■ производные индола; ■ нейролептики разных химических групп. К стимуляторам ЦНС относятся лекарственные средства, способные увеличивать умственную и физическую работоспособность, выносливость, скорость реакции, устранять чувство усталости и сонливости, увеличивать объем внимания, способность к запоминанию и скорость обработки информации. Наиболее неприятными характеристиками данной группы являются общее утомление организма, наступающее после прекращения их воздействия, снижение мотивации и работоспособности, а также относительно быстро возникающая сильная психологическая зависимость. Среди стимуляторов мобилизующего типа можно выделить следующие группы препаратов: Адреномиметики непрямого или смешанного действия: фенилалкиламины: амфетамин (фенамин), метамфетамин (первитин), центедрин и пиридитол; производные пиперидина: меридил; производные сиднонимина: мезокарб (сиднокарб), сиднофен; производные пурина: кофеин (кофеин-бензоат натрия). Аналептики: · действующие преимущественно на дыхательный и сосудодвигательный центры: бемегрид, камфора, никетамид (кордиамин), этимизол, лобелин; · действующие преимущественно на спинной мозг: стрихнин, секуринин, эхинопсин. Фенилалкиламины являются наиболее близкими синтетическими аналогами всемирно известного психостимулятора - кокаина, но отличаются от него меньшей эйфорией и более сильным стимулирующим действием. Они способны вызывать необычайный душевный подъем, стремление к деятельности, устраняют чувство усталости, создают ощущение бодрости, ясности ума и легкости движений, быстрой сообразительности, уверенности в своих силах и способностях. Действие фенилалкиламинов сопровождается приподнятым настроением. Применение амфетамина началось во время Второй мировой войны как средства для снятия усталости, борьбы со сном, повышения бдительности; затем фенилалкиламины вошли в психотерапевтическую практику, приобрели массовую популярность. Механизмом действия фенилалкиламинов является активация адренергической передачи нервных импульсов на всех уровнях ЦНС и в исполнительных органах за счет: · вытеснения норадреналина и дофамина в синаптическую щель из легкомобилизуемого пула пресинаптических окончаний; · усиления выброса адреналина из хромаффинных клеток мозгового вещества надпочечников в кровь; · торможения обратного нейронального захвата катехоламинов из синаптической щели; · обратимого конкурентного ингибирования МАО. Фенилалкиламины легко проникают через ГЭБ и не инактивируются КОМТ и МАО. Они реализуют симпато-адреналовый механизм срочной адаптации организма к чрезвычайным условиям. В условиях длительного напряжения адренергической системы, при тяжелых стрессах, истощающих нагрузках, в состоянии утомления применение этих препаратов может привести к истощению депо катехоламинов и срыву адаптации. Фенилалкиламины оказывают психостимулирующий, актопротекторный, анорексигенный и гипертензивный эффекты. Для препаратов этой группы характерны ускорение обмена веществ, активация липолиза, повышение температуры тела и потребления кислорода, снижение резистентности к гипоксии и гипертермии. При физических нагрузках избыточно увеличивается лактат, что свидетельствует о неадекватном расходовании энергетических ресурсов. Фенилалкиламины подавляют аппетит, вызывают сужение кровеносных сосудов и повышение давления. Наблюдаются сухость во рту, расширение зрачков, учащенный пульс. Углубляется дыхание и увеличивается вентиляция легких. Метамфетамин обладает более выраженным действием на периферические сосуды. В очень малых дозах фенилалкиламины применяются в США для лечения сексуальных расстройств. Метамфетамин вызывает резкое усиление полового влечения и сексуальной потенции, хотя амфетамин обладает незначительной активностью. Фенилалкиламины показаны: · для временного быстрого повышения умственной работоспособности (операторской деятельности) в экстренных условиях; · для разового повышения физической выносливости в экстремальных условиях (спасательные работы); · для ослабления побочного психоседативного действия лекарственных препаратов, угнетающих ЦНС; · для лечения энуреза, адинамии, депрессии, абстинентного синдрома при хроническом алкоголизме. В психоневpологической пpактике амфетамин огpаниченно пpименяется пpи лечении наpколепсии, последствий энцефалита и дpyгих заболеваний, сопpовождающихся сонливостью, вялостью, апатией, астенией. При депpессиях препарат малоэффективен и yстyпает антидепpессантам. Для амфетамина возможно следующее лекарственное взаимодействие: ·усиление обезболивающего и снижение седативного действия наркотических анальгетиков; ·ослабление периферических симпатомиметических эффектов амфетамина под влиянием трициклических депрессантов в связи с блокадой поступления амфетамина в адренергические аксоны, а также усиление центрального стимулирующего действия амфетамина в связи со снижением его инактивации в печени; ·возможно потенцирование эйфоризирующего действия при применении в комбинации с барбитуратами, что повышает вероятность развития лекарственной зависимости; ·препараты лития могут уменьшить психостимулирующее и анорексигенное действие амфетамина; ·нейролептические средства также снижают психостимулирующее и анорексигенное действие амфетамина, за счет блокады дофаминорецепторов и могут применяться при отравлении амфетамином; ·амфетамин снижает антипсихотическое действие производных фенотиазина; · амфетамин повышает выносливость организма к действию спирта этилового (хотя сохраняется угнетение двигательной активности); ·под влиянием амфетамина снижается гипотензивное действие клофелина; ·амфетамин усиливает стимулирующее действие мидантана на ЦНС. Среди побочных эффектов возможны тахикардия, гипертензия, аритмии, привыкание, лекарственная зависимость, обострение тревоги, напряженности, бреда, галлюцинаций, нарушения сна. При многократном применении возможно истощение нервной системы, срыв регуляции функций ССС, нарушения обмена веществ. Противопоказаниями к применению фенилалкиламинов являются тяжелые заболевания ССС, сахарный диабет, ожирение, продуктивная психопатологическая симптоматика. Из-за разнообразных побочных эффектов, главное - возможности развития лекарственной зависимости, фенилалкиламины находят ограниченное применение в медицинской практике. В то же время постоянно растет количество больных наркоманией и токсикоманией, употребляющих различные производные фенилалкиламинов. Использование мезокарба (сиднокарба) вызывает психостимулирующий эффект медленнее, чем у амфетамина, и оно не сопровождается эйфорией, речевой и двигательной расторможенностью, не вызывает такого глубокого истощения энергетического резерва нервных клеток. По механизму действия мезокарб также несколько отличается от амфетамина, так как стимулирует, в основном, норадренергические системы мозга, вызывая высвобождение норадреналина из стабильных депо. В отличие от амфетамина, у мезокарба менее выражена стимуляция при однократном приеме, наблюдается ее постепенное усиление от приема к приему. Переносится сиднокарб обычно хорошо, зависимости и привыкания не вызывает, при его применении возможны повышение артериального давления, понижение аппетита, а также явления гиперстимуляции. Применяют мезокарб при разных видах астенических состояний, после переутомления, травм ЦНС, инфекций и интоксикаций. Он эффективен при вялотекущей шизофрении с преобладанием астенических расстройств, абстинентном синдроме при хроническом алкоголизме, задержке развития у детей в результате органических поражений ЦНС с адинамией. Мезокарб является эффективным средством, купирующим астенические явления, связанные с применением нейролептических препаратов и транквилизаторов. Сиднофен близок по строению к мезокарбу, но слабее стимулирует ЦНС и обладает выраженной антидепрессивной активностью (за счет обратимого ингибирующего влияния на активность МАО), поэтому используется для лечения астенодепрессивных состояний. Меридил подобен мезокарбу, но действует менее активно. Увеличивает активность, ассоциативные способности, оказывает аналептическое действие. Кофеин является мягким психостимулятором, эффекты которого реализуются за счет торможения активности фосфодиэстеразы и, следовательно, пролонгирования жизни вторичных внутриклеточных медиаторов, в большей степени цАМФ и несколько меньше цГМФ в ЦНС, сердце, гладкомышечных органах, жировой ткани, скелетных мышцах. Действие кофеина имеет ряд особенностей: он не возбуждает адренергическую передачу во всех синапсах, а усиливает и удлиняет работу тех нейронов, которые в данный момент вовлечены в текущие физиологические реакции и в которых в ответ на действие своих медиаторов синтезируются циклические нуклеотиды. Есть сведения об антагонизме ксантинов по отношению к эндогенным пуринам: аденозину, инозину, гипоксантину, которые являются лигандами тормозных бензодиазепиновых рецепторов. В состав кофе входят вещества - антагонисты эндорфинов и энкефалинов. Кофеин действует только на нейроны, способные реагировать на медиаторы выработкой циклических нуклеотидов. Эти нейроны чувствительны к адреналину, дофамину, ацетилхолину, нейропептидам, и лишь немногие нейроны чувствительны к серотонину и норадреналину. Под действием кофеина реализуются: · стабилизация дофаминергической передачи - психостимулирующий эффект; · стабилизация b-адренергической передачи в гипоталамусе и продолговатом мозге - повышение тонуса сосудо-двигательного центра; · стабилизация холинергических синапсов коры - активация корковых функций; · стабилизация холинергических синапсов продолговатого мозга - стимуляция дыхательного центра; · стабилизация норадренергической передачи - усиление физической выносливости. Кофеин оказывает сложное влияние на сердечно-сосудистую систему. За счет активации симпатического влияния на сердце происходит усиление сократимости и проводимости (у здоровых людей при приеме в малых дозах возможно замедление частоты сокращений из-за возбуждения ядер блуждающего нерва, в больших дозах - тахикардия из-за периферических влияний). Кофеин оказывает прямое спазмолитическое влияние на сосудистую стенку в сосудах мозга, сердца, почек, скелетных мышц, кожи, но не конечностей! (стабилизация цАМФ, включение натриевого насоса и гиперполяризация мембран), повышает тонус вен. Кофеин повышает секрецию пищеварительных желез, диурез (уменьшает канальцевую реабсорбцию метаболитов), усиливает основной обмен, гликогенолиз, липолиз. Препарат увеличивает уровень циркулирующих жирных кислот, что способствует их окислению и утилизации. Однако кофеин не подавляет аппетит, а, напротив, возбуждает его. Кроме того, он усиливает секрецию желудочного сока так, что употребление кофеина без пищи может привести к гастриту и даже язвенной болезни. Кофеин показан: · для повышения умственной и физической работоспособности; · для неотложной помощи при гипотензиях различного происхождения (травмы, инфекции, интоксикации, передозировке ганглиоблокаторов, симпато- и адренолитиков, дефиците объема циркулирующей крови); · при спазмах сосудов головного мозга; · при легких формах обструкции бронхов как бронхолитик. Для кофеина характерны следующие побочные эффекты: повышение возбудимости, нарушения ритма сердца, загрудинные боли, бессонница, тахикардия, при длительном применении - миокардит, трофические расстройства в конечностях, гипертензия, кофеинизм. Острое отравление кофеином дает ранние симптомы анорексии, тремора и беспокойства. Затем появляются тошнота, тахикардия, гипертония и спутанность сознания. Сильная интоксикация может вызвать делирий, судороги, наджелудочковые и желудочковые тахиаритмии, гипокалиемию и гипергликемию. Хронический прием высоких доз кофеина может привести к нервозности, раздражительности, гневливости, постоянному тремору, мышечным подергиваниям, бессоннице и гиперрефлексии. Противопоказаниями к применению препарата служат состояния возбуждения, бессонница, гипертензия, атеросклероз, глаукома. Для кофеина также характерны различные виды лекарственного взаимодействия. Препарат ослабляет действие средств, угнетающих ЦНС, поэтому возможно сочетать кофеин с гистаминоблокаторами, противоэпилептическими средствами, транквилизаторами для предупреждения угнетения ЦНС. Кофеин уменьшает угнетение ЦНС, вызванное спиртом этиловым, но не устраняет нарушение психомоторных реакций (координация движений). Препараты кофеина и кодеина применяют в сочетании при головных болях. Кофеин способен усиливать анальгезирующий эффект ацетилсалициловой кислоты и ибупрофена, усиливает эффект эрготамина при лечении мигреней. В комбинации с мидантаном возможно усиление возбуждающего действия на ЦНС. При одновременном приеме с циметидином вероятно усиление побочных эффектов кофеина за счет снижения его инактивации в печени. Пероральные контрацептивы также замедляют инактивацию кофеина в печени, возможно появление симптомов передозировки. При совместном приеме с теофиллином почти в 2 раза уменьшается общий клиренс теофиллина. При необходимости совместного применения препаратов следует уменьшить дозу теофиллина. Аналептики (от греч. analeptikos - восстанавливающий, укрепляющий) - группа лекарственных средств, которые способствуют возвращению сознания у пациента, находящегося в состоянии обморока или комы. Среди аналептических препаратов выделяют группу лекарственных средств, возбуждающих в первую очередь центры продолговатого мозга: сосудодвигательный и дыхательный. В больших дозах они могут стимулировать моторные зоны головного мозга и вызывать судороги. В лечебных дозах их применяют обычно при ослаблении сосудистого тонуса, коллапсе, угнетении дыхания, нарушении кровообращения при инфекционных заболеваниях, в послеоперационном периоде, отравлениях снотворными и наркотическими средствами. Ранее из этой группы выделяли специальную подгруппу дыхательных аналептиков (лобелин), оказывающих рефлекторное стимулирующее влияние на дыхательный центр. В настоящее время эти препараты имеют ограниченное применение. Одним из самых безопасных аналептиков является кордиамин. По структуре он близок к никотинамиду и обладает слабым антипеллагрическим действием. Кордиамин стимулирует ЦНС при непосредственном воздействии на дыхательный центр и рефлекторно через хеморецепторы каротидного синуса. В небольших дозах препарат не оказывает воздействия на ССС. Токсические дозы могут повышать артериальное давление, вызывать тахикардию, рвоту, кашель, аритмии, мышечную ригидность, а также тонические и клонические судороги. Этимизол помимо стимуляции дыхательного центра, индуцирует секрецию кортиколиберина в гипоталамусе, что приводит к повышению уровня глюкокортикоидов в крови; угнетает фосфодиэстеразу, что способствует накоплению внутриклеточной цАМФ, усиливает гликогенолиз, активирует метаболические процессы в ЦНС и мышечной ткани. Угнетает кору головного мозга, устраняет состояние тревоги. В связи со стимуляцией адренокортикотропной функции гипофиза этимизол может применяться как противовоспалительное средство при артритах. К аналептикам, в первую очередь повышающим рефлекторную возбудимость, относятся: стрихнин (алкалоид из семян африканской лианы чилибухи), секуринин (алкалоид из травы дальневосточного кустарника секуринеги) и эхинопсин (получаемый из семян мордовника обыкновенного). По механизму действия они являются прямыми антагонистами тормозного медиатора глицина, блокирующими чувствительные к нему рецепторы нейронов головного мозга. Блокада тормозных влияний приводит к усилению потока импульсов в афферентных путях активации рефлекторных реакций. Препараты стимулируют органы чувств, возбуждают сосудодвигательный и дыхательный центры, тонизируют скелетные мышцы, показаны при парезах, параличах, быстрой утомляемости, функциональных нарушениях зрительного аппарата. Основными эффектами препаратов данной группы являются: · повышение мышечного тонуса, ускорение и усиление двигательных реакций; · улучшение функций органов малого таза (при параличах и парезах, после травм, инсультов, полиомиелита); · повышение остроты зрения и слуха после интоксикаций, травм; · некоторое повышение АД и работы сердца. Основные показания к применению данной группы: парезы, параличи, быстрая утомляемость, астенические состояния, функциональные нарушения зрительного аппарата. Ранее стрихнином пользовались для лечения острых отравлений барбитуратами, теперь основным препаратом, применяемым в этом случае, является бемегрид. Секуринин менее активен по сравнению со стрихнином, но и значительно менее токсичен, он также применяется при гипо- и астенической форме неврастении, при половом бессилии на почве функциональных нервных расстройств. При передозировке препаратов возникают напряжение в жевательных и затылочных мышцах, затруднение дыхания, глотания, приступы клонико-тонических судорог. Противопоказаны они при повышенной судорожной готовности, бронхиальной астме, тиреотоксикозе, ИБС, артериальной гипертензии, атеросклерозе, гепатите, гломерулонефрите.