Диагностика глаукомы. Клиническая оценка глазодвигательной системы Техника проведения прямой ригидной ларингоскопии
Читайте также
Диагностика глаукомы
НАЦИОНАЛЬНОЕ РУКОВОДСТВО ПО ГЛАУКОМЕ
Под редакцией Е.А. Егорова Ю.С. Астахова А.Г. Щуко
Авторы и оглавление
Москва. 2008
Ранняя диагностика имеет целью выявление глаукомы до развития атрофических процессов в нервных волокнах ГЗН, сетчатки и в ГКС. Постановка раннего диагноза глаукомы возможна при учете асимметрий в состоянии парных глаз (глаукома в большинстве случаев возникает и прогрессирует не симметрично), а также факторов риска.
Практически невозможно определить реальное начало глаукоматозного процесса. Даже диагноз подозрение на глаукому, если он в дальнейшем подтверждается, обозначает, что глаукомный процесс к этому времени уже начался, причем неизвестно когда. Клинические проявления при этом минимальны.
Факторы риска при ПОУГ.
1. Наследственность. Распространенность глаукомы среди кровных родственников больных ПОУГ в 5-6 раз выше, чем в общей популяции.
2. Возраст. ПОУГ редко возникает в возрасте меньше 40 лет и заболеваемость увеличивается в более старших возрастных группах.
3. Миопия. Для близорукости характерны снижение ригидности фиброзных оболочек глаза и внутриглазных структур (трабекулярной и решетчатой диафрагм) и увеличенный размер склерального канала зрительного нерва.
4. Раннее развитие пресбиопии, ослабление цилиарной мышцы.
5. Выраженная пигментация трабекулярного аппарата.
6. Псевдоэксфолиативный синдром.
7. Органические (атеросклероз) и функциональные (сосудистые спазмы) нарушения кровообращения в сосудах головного мозга и в глазничной артерии.
8. Перипапиллярная хориоретинальная дистрофия.
9. Возникновение асимметрий в показателях, характерных для глаукомного процесса между парными глазами.
К факторам антириска относят:
- молодой возраст (до 40-45 лет)
- гиперметропия
- хорошая функция цилиарной мышцы
- сохранность пигментного и стромального листков радужки
- отсутствие дистрофических изменений в структурах РРУ
- живая реакция зрачка на свет
- отсутствие симптомов нарушения внутриглазного и церебрального кровообращения.
Кардинальными признаками глаукомы являются повышение ВГД, атрофия зрительного нерва с экскавацией и характерные изменения поля зрения.
В начальной стадии глаукомы два последних признака могут отсутствовать или носить неопределенный характер. Обнаружение повышенного ВГД при отсутствии характерных изменений в головке зрительного нерва (ГЗН) и в состоянии поля зрения не позволяет поставить диагноз глаукомы. Вместе с тем ГОН может возникать и при нормальном уровне офтальмотонуса.
В связи с этим ранняя диагностика глаукомы сопряжена со значительными трудностями и нередко правильный диагноз может быть поставлен только при динамическом наблюдении квалифицированным врачом с учетом всех дополнительных симптомов болезни и факторов риска. Во время динамического наблюдения за больным ставится диагноз "подозрение на глаукому". Решение о назначении гипотензивного лечения решается индивидуально.
Учитывая практическую бессимптомность начальной стадии ПОУГ, ее ранняя диагностика существенно затруднена.
- биомикроскопию переднего отдела глаза,
- исследование внутриглазного давления и гидродинамики глаза,
- глазного дна,
- периферического и центрального поля зрения.
Биомикроскопические исследования.
Конъюнктива
При биомикроскопии конъюнктивы может понадобиться проведение дифференциальной диагностики застойной инъекции, характерной для глаукомы с цилиарной, встречающейся при воспалениях роговой и сосудистой оболочки. Следует оценивать локализацию и цветность гиперемии. Отличительной особенностью цилиарной и смешаной инъекции является преобладание перикорнеальной локализации и синеватый оттенок гиперемии. В сомнительных случаях при выраженной гиперемии однократная инстилляция адреналина может помочь для уточнения характера инъекции.
При осмотре бульбарной конъюнктивы обращают внимание на состояние конъюнктивальных и эписклеральных сосудов. Стойкое повышение офтальмотонуса может сопровождаться воронкообразным расширением и извитостью передних цилиарных артерий непосредственно перед местом прободения склеры (симптом кобры). Выраженная инъекция передних цилиарных артерий с развитием последующей компенсаторной гиперемии всего сосудистого бассейна бульбарной конъюнктивы характерна для резкого повышения офтальмотонуса (острый/подострый приступ глаукомы). Застойная инъекция также возникает при нарушении кровообращения глаза в результате сдавления вортикозных вен и может сопровождается хемозом. Отечная конъюнктива с выраженной гиперемией встречается при вторичной глаукоме с высоким уровнем офтальмотонуса.
Расширение эписклеральных сосудов может быть при повышении эписклерального венозного давления при синдроме Стерджа-Вебера, при наличии артериовенозных анастомозов, тиреоидной офтальмопатии. Локальная цепь расширенных эписклеральных сосудов (сентинеловы сосуды) могут быть признаком новообразования в глазном яблоке.
При местном применении аналогов простагландинов также характерно развитие гиперемии конъюнктивальных сосудов различной степени, вплоть до появления петехиальных кровоизлияний, при отмене препарата гиперемия проходит. Длительное применение местных гипотензивных препаратов может сопровождаться снижением продукции слезной жидкости, развитием реакций гиперчувствительности и аллергии, проявляющихся явлениями папиллярного и фолликулярного конъюнктивитов.
При наличии фильтрационных подушек необходимо обращать внимание на их ширину, высоту, толщину стенки, степень васкуляризации и кистозных изменений.
Роговица
Эпителиальный отек в виде микроцист свидетельствует о значительном, чаще остром, повышении офтальмотонуса.
Единичные или множественные горизонтальные разрывы десцеметовой мембраны (полосы Хааба) сопровождают увеличение диаметра роговицы при врожденной глаукоме. Такие же, но вертикальные дефекты свидетельствуют о перенесенной родовой травме).
Патологические изменения роговичного эндотелия, перечисленные ниже, могут служить признаками различных, в т.ч. вторичных, форм глаукомы.
- веретена Крукенберга (скопление на эндотелии роговицы пигмента из радужки в форме вертикально расположенного столбика) при пигментной глаукоме;
- отложения псевдоэксфолиаций (белковых комплексов) при псевдоэксфолиативном синдроме при первичной глаукоме, кроме эндотелия покрывают капсулу и связки хрусталика, зрачковый край радужки и угол передней камеры глаза;
- эндотелиальные преципитаты при увеальной глаукоме;
- мелкоочаговые помутнения глубоких слоев центральной роговицы (guttatae) при эндотелиальной дистрофии Фукса. Характерно для начальных стадий, далее развивается отек роговицы вплоть до буллезной кератопатии;
- хаотичные мелкие дефекты эндотелия, окруженные неотчетливыми ореолами или несколько вакуолеобразных изменений с плотными помутнениями вокруг в десцеметовой оболочке полосы из измененных эндотелиальных клеток при задней полиморфной дистрофии роговицы. Эти клетки, принимающие черты эпителиальных, могут покрывать трабекулярную сеть, что в 10-15% приводит к развитию глаукомы;
- серый цвет заднего коллагенового слоя при иридокорнеальном эндотелиальном синдроме. Синдром включает эссенциальную атрофию радужки (прогрессирующая атрофия, дефекты в радужке, изменение формы зрачка и периферические передние синехии), синдром Чендлера (изменения заднего коллагенового слоя роговицы при диффузном отеком), синдром Когана-Рииза (атрофия радужки, эндотелиопатия и отек роговицы, невус радужки).
Следует отметить дисгенез роговицы при синдроме Аксенфельда-Ригера, который в несиндромальной форме проявляется также гипоплазией радужки со смещением зрачка, смещением кпереди линии Швальбе.
Также обращают внимание на наличие рубцовых повреждений роговицы хирургического или травматического характеров.
Передняя камера
При глаукоме оценивают глубину передней камеры. В норме в области зрачка она составляет составляет 2,75-3,5 мм. В зависимости от глубины различают глубокую камеру (при артифакии, миопии высокой степени), средней глубины, мелкую или щелевидную при закрытоугольной глаукоме, передняя камера также может отсутствовать.
Следует обращать внимание на равномерность ее глубины. Глубокая камера в центре и мелкая по периферии может быть признаком зрачкового блока вследствие задних синехий. Необходимо также проводить сравнительную оценку глубины камеры на обоих глазах.
Косвенную оценку ширины угла передней камеры проводят по методу Ван Херика: за щелевой лампой узкой световой щелью освещают периферию роговицы под углом 60° максимально близко к лимбу. Как правило, исследование начинают с освещения непрозрачной области лимба, плавно переводя световую щель к роговице до момента появления полоски света на периферии радужки. Визуализируют световую полосу оптического среза роговицы, полосу света на поверхности радужки и расстояние от внутренней поверхности роговицы до радужки.
Схема оценки ширины угла передней камеры по методу Ван Херика.
О ширине угла передней камеры судят по отношению толщины оптического среза роговицы (СР) к расстоянию роговица-радужка (РР).
Данный тест позволяет проводить косвенную оценку УПК и не может служить альтернативой гониоскопии.
Для дифференциальной диагностики первичной и вторичной глауком необходимо оценить прозрачность внутрикамерной влаги, наличие воспалительных клеток, эритроцитов, фибрина, стекловидного тела. Все признаки воспалительной реакции необходимо фиксировать перед назначением местной (гипотензивной) терапии.
Радужка
Осмотр радужки следует проводить до расширения зрачка. Отмечают гетерохромию, атрофию стромы и зрачковой каймы радужки, трансиллюминационные дефекты, пигментные новообразования и отложения псевдоэксфолиаций.
При вторичной неоваскулярной глаукоме или в терминальных стадиях возможно обнаружение сети мелких новообразованных сосудов на поверхности радужки или по краю зрачка.
Следует обращать внимание на признаки перенесенной травмы, такие как дефекты сфинктера, иридоденез, на наличие базальной колобомы, следов лазерной иридэктомии.
Уровень пигментации радужки отмечают до назначения местной гипотензивной терапии (аналогов простагландина F2а).
При осмотре зрачка следует учесть, что его размер может изменяться под влиянием местной терапии. Так, медикаментозный миоз указывает на применение миотиков.
Степень деструкции зрачковой пигментной каймы может служить косвенной оценкой продолжительности и степени повышения офтальмотонуса. Отложения псевдоэксфолиаций свидетельствуют о наличии псевдоэксфолиативного синдрома. Изменение формы и расположения зрачка могут наблюдаться при различных формах вторичной глаукомы, при закрытоугольной глаукоме как следствие секторальной атрофии радужки.
Хрусталик
Биомикроскопия хрусталика наиболее информативна в состоянии мидриаза. Наряду с прозрачностью, размерами и формой отмечают отложения псевдоэксфолиаций, факодонез, сублюксацию и дислокацию хрусталика.
При факоморфической глаукоме чаще выявляют одностороннюю набухающую катаракту. При биомикроскопии хрусталика в таком случае наблюдаются неравномерное помутнение, водяные щели и напряженная капсула хрусталика, а также мелкая передняя камера, бомбаж периферии радужки, узкий или закрытый угол.
Белые отложения в виде небольших пятен на передней капсуле хрусталика часто обнаруживают при факолитической глаукоме, обусловленной появлением мелких дефектов в капсуле хрусталика, через которые в камеры глаза выходят крупные белковые молекулы и макрофага с хрусталиковым веществом, забивающие трабекулярные щели и поры.
Вывих хрусталика в переднюю камеру, в стекловидное тело и подвывих хрусталика могут осложняться факотопической глаукомой.
Различают сублюксацию и дислокацию (вывих) хрусталика. При сублюксации происходит ослабление или частичный разрыв цинновых связок. Хрусталик дрожит при движении глаза, но сохраняет правильное положение в задней камере. Для дислокации характерны нарушение целости цинновых связок (полное или на значительном протяжении) и смещение хрусталика. При этом он может оказаться в передней камере, стекловидном теле или, оставаясь в задней камере, сместиться в ту сторону, где сохранились цинновы связки.
При наличии интраокулярной линзы отмечают ее тип и положение, а также состояние задней капсулы.
Гониоскопия.
В настоящее время гониоскопия является одним из базовых диагностических методов исследования при глаукоме. Осмотр угла передней камеры необходимо проводить при постановке диагноза, при решении вопроса о дальнейшей тактике лечения (терапевтическое, лазерное, хирургическое), а также в послеоперационном периоде.
Как было сказано выше, без гониоскопии возможно проведение лишь косвенной оценки ширины иридокорнеального угла. Известно, что свет, отражаемый структурами угла передней камеры, падает на границу раздела двух сред «слезная пленка – воздух» под углом 46°, полностью отражаясь от неё в строму роговицы. Этот оптический эффект препятствует возможности прямой визуализации угла передней камеры (УПК). Гониоскоп из стекла или пластика, помещённый на поверхность роговицы, устраняет эффект отражения, а щелевидное пространство между гониоскопом и роговичным эпителием заполняется слезой пациента, физиологическим раствором или прозрачным гелем.
Методика гониоскопии. После стерилизации гониоскопа и инстилляционной анестезии голову пациента плотно фиксируют за щелевой лампой. Установку гониоскопа желательно производить после ориентации щелевой лампы на глаз пациента для облегчения центровки прибора. Пациента просят смотреть прямо. Осветитель отводят в сторону. При пользовании гониоскопами с гаптической частью, ее вначале вводят за веки. Гониоскоп с гаптикой следует вводить до фиксации головы за щелевой лампой, после предварительной настройки лампы на исследуемый глаз.
Контактную поверхность гониоскопа приводят в соприкосновение с роговицей исследуемого глаза. В этой позиции гониоскоп удерживают пальцами одной руки (чаще левой) на протяжении всего исследования. Вторая рука управляет щелевой лампой.
Однозеркальные гониоскопы обычных типов позволяют видеть в каждый момент только противолежащий участок иридокоренального угла. Для осмотра УПК на всём протяжении необходимо вращать гониоскоп вокруг его продольной оси.
Как правило, при скриннинговом осмотре достаточно исследовать только нижний и верхний участок угла передней камеры.
Опознавательные зоны угла. Зоны УПК рассматривают в узком оптическом "срезе", поскольку при диффузном освещении в широком пучке света детали УПК сглаживаются.
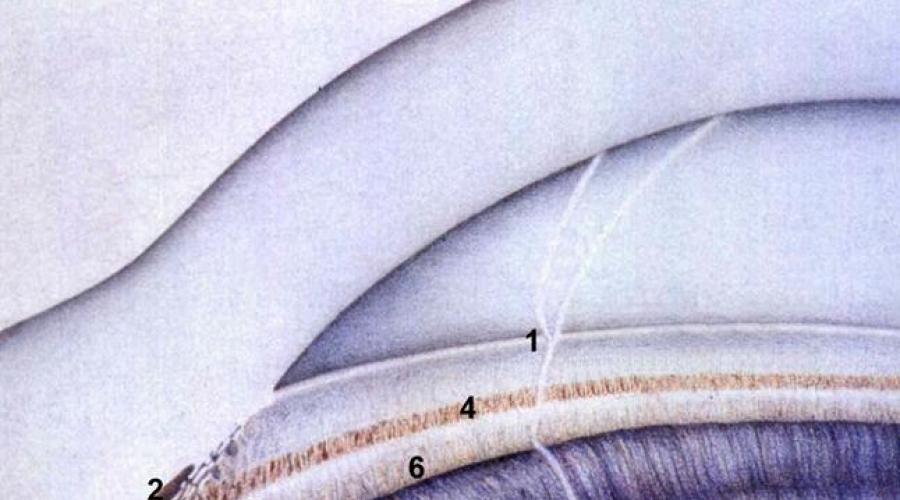
К опознавательным зонам угла относят: переднее пограничное кольцо Швальбе, вырезку, трабекулу, шлеммов канал (ШК), склеральную шпору, цилиарное тело и корень радужки.

Рис. Схема угла передней камеры.
- переднее пограничное – кольцо Швальбе;
- вырезка;
- трабекула;
- шлеммов канал;
- склеральная шпора;
- лента цилиарного тела;
- периферия корня радужки
Ван Бойнинген (1965) так описывает опознавательные зоны угла ПК.
1. Переднее пограничное кольцо Швальбе. Различные степени покатости пограничного кольца Швальбе распознаются по направлению узкого пучка света. Часть переднего пограничного кольца Швальбе имеет вид пологого возвышения роговицы с постепенно спускающимся в сторону центра роговицы склоном, и с более крутым склоном, идущим в сторону УПК. Пограничное кольцо выражено в различной степени и не так прозрачно, как роговица.
2. Вырезка – более или менее выраженное углубление в месте перехода заднего склона переднего пограничного кольца Швальбе к корнеосклеральной трабекуле. Здесь, особенно в нижних отделах УПК, находят скопление пигмента. Его количество варьирует в зависимости от возраста и характера патологического процесса в глазу.
3. Корнеосклеральная трабекула – просвечивающая треугольная призматическая полоска меняющейся окраски, большей частью бледно-серая, желтоватая до белой. Степень мутности трабекулы может варьировать в зависимости от возраста или заболевания глаза.
4. Шлеммов канал в большинстве случаев представляется в виде серой тени, лежащей примерно в середине трабекулы, и больше выделяется при узкой щели. При просачивании в ШК крови, он отсвечивает красным цветом. Данное явление возможно при повышении давления в эписклеральных венах выше уровня офтальмотонуса, чаще – при компрессии эписклеральных вен гаптической частью гониоскопа. Также наблюдается при гипотонии глаза и при патологическом повышении давления в эписклеральных венах (каротидно-кавернозный анастомоз, синдром Стерджа-Вебера).
5. Склеральная шпора – довольно резкая белая линия, отграничивающая трабекулу от полоски цилиарного тела. Склеральная шпора или заднее пограничное кольцо Швальбе неодинаковой ширины и не всегда одинаково светла. Её цвет зависит от плотности покрывающей шпору ткани.
6. Полоска цилиарного тела серо-коричневого цвета, слегка блестит. Иногда на ней определяют неправильную циркулярную исчерченность. С возрастом, а также при глаукоме она становится матово-серой, рыхлой и более узкой. Кроме того, на ней также могут наблюдаться патологические отложения в виде пигмента и эксфолиаций.
7. У корня радужки образуются две или три циркулярно расположенные складки. Последняя складка ("борозда Фукса") является периферической частью корня радужки. Обычно циркулярные складки более или менее выражены. Но иногда, как вариант физиологической нормы, они могут и отсутствовать. В нормальных условиях периферия корня радужки занимает различное положение в отношении корнеосклеральной стенки: она может располагаться непосредственно и напротив шпоры, и напротив ШК, и напротив переднего пограничного кольца Швальбе. Эти различные положения периферии корня радужки не всегда означают наличие патологических изменений УПК.
У некоторых лиц можно увидеть идущие поперёк полоски цилиарного тела тонкие волоконца гребенчатой связки. Она состоит из волокон радужки, которые тянутся от её корня к трабекуле, приблизительно в области склеральной шпоры и доходят до области ШК.
Если гребенчатая связка не является патологическим признаком, то образование гониосинехий или передних синехий в области УПК наблюдается при первичной и вторичной глаукоме и может быть связано с воспалительными процессами. Можно наблюдать спаяние корня радужной оболочки с полосой цилиарного тела, склеральной шпорой, трабекулой, кольцом Швальбе и роговицей. В зависимости от этого гониосинехии разделяются на цилиарные, трабекулярные и корнеальные. По сравнению с гребенчатой связкой гонеосинехии внешне как правило более плотные и широкие, и могут частично закрывать иридокорнеальный угол.
Важным диагностическим признаком является пигментация шлеммова канала и трабекулы, развивающаяся вследствие оседания пигментных гранул, поступающих в водяную влагу при распаде пигментного эпителия радужки и цилиарного тела. Интенсивность пигментации увеличивается с возрастом и выражена в большей степени у лиц с густопигментированной радужкой. Часто отложение пигмента носит сегментарный характер с преимущественной локализацией в нижнем секторе.
При скоплении пигмента в самом ШК говорят об эндогенном или внутреннем характере пигментации. При этом пигмент визуализируется как однородная светло-коричневая полоска, расположенная внутри канала. При отложении пигмента на самой трабекуле со стороны передней камеры (экзогенная или внешняя пигментация), отмечают слегка выступающую тёмно-коричневую или чёрную пигментную цепочку или коврик. При сочетании обоих типов пигментации говорят об ее смешанном характере.
А.П.Нестеров предлагает оценивать степень пигментации трабекулы в баллах от 0 до 4-х.
- Отсутствие пигмента в трабекуле обозначают цифрой "0"; слабую пигментацию её задней части – 1 балл;
- интенсивную пигментацию той же части – 2;
- интенсивную пигментацию всей трабекулярной зоны – 3 балла;
- интенсивную пигментацию всех структур передней стенки УПК – 4 балла.
В здоровых глазах пигментация чаще появляется в среднем и пожилом возрасте и выраженность её по приведенной шкале оценивается в 1-2 балла.
В норме в УПК изредка могут встречаться кровеносные сосуды. Это ветви передних цилиарных артерий или артериального круга цилиарного тела, ориентированные либо радиально по радужке, или идущие змеевидно вдоль цилиарного тела. Новообразованные тонкие сосуды, идущие по поверхности радужки, через склеральную шпору к трабекуле, носят патологический характер. Новообразованные сосуды при гетерохромном циклите Фукса тонкие ветвистые и извитые. Для сосудов при неоваскулярной глаукоме характерен прямой ход по поверхности цилиарного тела через склеральную шпору к трабекуле с множественным ветвлением в зоне последней. Считается, что сокращение миофибробластов в этих сосудах может приводить к развитию синехий.
Формы угла передней камеры. Ширина УПК определяется расстоянием между корнем радужки и передним пограничным кольцом Швальбе (вход в бухту угла), а также взаиморасположением корня радужки и корнеосклеральной стенкой.
При определении формы УПК необходимо пользоваться узкой щелью, стремясь получить оптический срез тканей, образующих угол. При этом можно наблюдать, как в области вырезки происходит раздвоение падающего пучка света с образованием так называемой «вилки». Форма угла определяется по степени закрытия радужной оболочкой опознавательных зон угла и по степени отстояния корня радужной оболочки от вилки. Последним признаком целесообразно пользоваться в случаях, когда опознавательные зоны бывают нечетко выраженными, стушеванными. Следует учесть, что правильная оценка ширины УПК при гониоскопии возможна только в том случае, если пациент смотрит прямо перед собой, а гониоскоп расположен по центру роговицы. Изменяя положение глаза или наклон гониоскопа, можно увидеть все опознавательные зоны даже при узком угле.
Существует несколько систем, определяющих степень ширины УПК. В отечественной офтальмологии получила распространение схема Ван Бойнингена (1965):
1. Широкий или открытый угол, в форме канавки или тупого клюва – видны все указанные выше опознавательные зоны. Полоса цилиарного тела обычно представляется широкой. Широкий УПК чаще встречается при миопии и афакии.
2. Угол средней ширины в форме тупого или острого клюва – видны указанные выше образования без передней части цилиарного тела, полоса которого почти полностью прикрыта корнем радужки. Большая часть трабекулярной зоны открыта. Угол средней ширины встречается гораздо чаще других форм.
3. Узкий угол. При наличии узкого угла опознавательные зоны можно видеть лишь до склеральной шпоры. Полоса цилиарного тела и склеральная шпора прикрыты корнем радужной оболочки. Иногда оказывается частично прикрытой и зона корнеосклеральной трабекулы. Узкий угол чаще всего наблюдается у пациентов с гиперметропической рефракцией.
4. Закрытый угол. Закрытый угол характеризуется тем, что радужная оболочка прикрывает все его зоны и прилежит вплотную к переднему пограничному кольцу Швальбе. При этом корень радужной оболочки касается места раздвоения пучка света – «вилки»; последняя как бы упирается в ткань радужной оболочки. Закрытая форма угла является патологической и встречается при остром приступе глаукомы, в случае блокады зон угла опухолью радужной оболочки и пр.
Часто при осмотре узкого или закрытого УПК необходимо решение вопроса – носит ли его блокада функциональный или органический характер. Гониоскопическая проба с корнеокомпрессией (проба Форбса) позволяет решить, в какой степени корень радужки фиксирован к фильтрующей зоне и в какой мере он поддаётся репозиции.
Проба Форбса может быть проведена в рамках обычной гониоскопии с помощью гониоскопа без гаптической части. Наблюдая за углом передней камеры (обычно за верхним его сектором), довольно сильно надавливают гониоскопом на роговицу. Появляющиеся складки задней пограничной пластинки при еще более сильном давлении несколько разглаживаются и наблюдение за углом передней камеры становится возможным. Жидкость передней камеры при этом оттесняется к периферии и отдавливает прикорневую часть радужки назад. Если синехии выражены нерезко, то при отхождении корня радужки назад открывается большая часть фильтрующей зоны; если же синехии обширные, то экскурсия корня незначительна или отсутствует.
Ультразвуковая биомикроскопия.
Ультразвуковая биомикроскопия (предложена Charles Pavlin в 1990 году) – сканирующая ультразвуковая иммерсионная диагностическая процедура с линейным сканированием, которая предоставляет количественную и качественную информацию о структуре переднего сегмента глаза.
Позволяет детально визуализировать переднюю и заднюю камеры глаза без нарушения целостности глазного яблока, провести качественную и количественную оценку его структур, уточнить пространственные взаимоотношения роговицы, цилиарного тела, радужки, хрусталика при непрозрачных преломляющих средах, оценить состояние хирургически сформированных путей оттока.
Исследование проводили в иммерсионной среде под местной инстилляционной анестезией раствором 1% дикаина в положении больного лежа на спине.
Исследование внутриглазного давления и гидродинамики глаза
Важнейшее значение в установлении диагноза глаукомы имеет состояние офтальмотонуса. Нормальное ВГД – понятие статистическое.
Для интегральной оценки офтальмотонуса нужно различать:
- · статистическую норму ВГД,
- · его индивидуальный уровень,
- · понятие толерантного ВГД,
- · давление «цели»
Статистическая норма истинного ВГД составляет от 10 до 21 мм Hg.
Толерантное ВГД – термин, введенный А.М.Водовозовым в 1975 году. Он уже относится непосредственно к глаукоматозному процессу и обозначает уровень офтальмотонуса, не оказывающий повреждающего действия на внутренние структуры глазного яблока. Толерантное ВГД определяется при помощи специальных разгрузочных функциональных проб.
И, наконец, термин «уровень «давления цели» введен в практику только в последнее время. «Давление цели» определяется эмпирически с учетом всех факторов риска, имеющихся у данного конкретного больного, и так же, как толерантное, не должно оказывать на глазное яблоко повреждающего действия. Определение «давления цели» является результатом детального обследования каждого конкретного больного.
В настоящее время для целей ранней диагностики мы рекомендуем основное внимание уделять проведению суточной тонометрии. Для исследования используются тонометр Маклакова, аппланационный тонометр Гольдмана или различные типы бесконтактных тонометров.
Для скрининговых целей или для домашнего использования самим больным может быть рекомендован транспальпебральный тонометр типа ПРА-1 (Рязанский приборостроительный завод).
При анализе данных тонометрии учитывают абсолютные цифры ВГД, суточные колебания и разницу офтальмотонуса между глазами. Суточные колебания ВГД, а также его асимметрия между двумя глазами у здоровых лиц, как правило, находится в пределах 2-3 мм рт.ст. и лишь в редких случаях достигает 4-6 мм рт.ст.
При подозрении на глаукому суточная тонометрия проводится без применения антиглаукоматозных гипотензивных средств. Общее количество измерений, как правило, составляет не менее 3 утренних и 3 вечерних. Они могут проводиться дискретно, с перерывом в течение недели или 10 дней.
При проверке эффективности медикаментозного режима у больных с установленным диагнозом глаукомы суточная тонометрия производится с соблюдением следующих условий: ВГД измеряется утром и вечером до инстилляции гипотензивных препаратов для определения уровня давления в конце действия капель.
В настоящее время мы рекомендуем основное внимание уделять проведению суточной тонометрии. При анализе суточной многоразовой тонометрии учитывают абсолютные цифры ВГД, суточные колебания и разницу ВГД между глазами. Суточные колебания ВГД, а также асимметрия офтальмотонуса между глазами у здоровых лиц, как правило, находятся в пределах 2-3 мм рт. ст. и лишь в редких случаях достигают 4 мм рт. ст.
При подозрении на глаукому суточная тонометрия проводится без применения антиглаукоматозных гипотензивных средств. Количество измерений, как правило, составляет не менее 3 утренних и 3 вечерних. Они могут проводиться дискретно, с перерывом в течение недели или 10 дней.
При тонографических исследованиях наибольшее значение имеют данные истинного ВГД (норма до 21 мм рт.ст.) и коэффициента легкости оттока (норма для пациентов старше 50 лет - более 0,13).
Водно–питьевые или позиционные пробы используются для косвенной оценки легкости оттока ВГЖ. Пациента просят выпить определенное количество жидкости (обычно 0,5 литра) за короткий промежуток времени (обычно за 5 минут), затем укладывают на живот с закрытыми глазами на 30-40 минут и измеряют ВГД в течение первого часа. Если ВГД повышается на 5 и более единиц, пробу считают положительной.
Влияние анестезии на измерение ВГД
Измерение ВГД методом аппланационной тонометрии требует местной анестезии, которая не влияет на давление. Однако у детей обычно применяется общая анестезия. Как правило, галотан снижает ВГД, а кетамин может приводить к преходящему подъему ВГД. При применении кетамина, ВГД обычно на 4 мм рт.ст выше, чем при применении галотана. Кислород, используемый во время наркоза, обладает гипотензивным эффектом, а двуокись углерода – гипертензирвным. Сукцинилхолин и оксид азота может вызывать преходящую гипертензию до 15 мм рт.ст.
Норма ВГД у детей
ВГД возрастает приблизительно на 1 мм рт.ст. за 2 года в период от рождения до 12-летнего возраста, увеличиваясь от 12-14 мм рт.ст при рождении до 18 ± 3 мм рт.ст. к 12 годам.
Факторы, влияющие на уровень ВГД
Одним из факторов, влияющих на уровень измеряемого ВГД, является степень ригидности роговицы. Тонкая роговица (менее 510 мкм), состояние после ФРК и ЛАСИК может привести к ошибочно низкому измерению ВГД. Толстая роговица (более 560- 580 мкм), состояние после перенесенных кератитов, после кератотомии, может привести к ошибочно высокому уровню ВГД.
Кроме того, тесный воротник или туго завязанные галстук, феномен Вальсальва, задержка дыхания, применение векорасширителя или надавливание на веки могут привести к ложно завышенным результатам измерений ВГД.
Исследование глазного дна
Наиболее оптимальным методом определения изменений структуры диска зрительного нерва является стереоскопия:
- · непрямая офтальмоскопия на щелевой лампе с линзами 60Д или 90Д;
- · прямая офтальмоскопия на щелевой лампе через центральную часть линзы Гольдмана или линзы Ван – Бойнингена.
Перед обследованием для повышения эффективности осмотра необходимо расширить зрачки мидриатиками короткого действия. Противопоказанием к мидриазу является острый приступ глаукомы или перенесенный приступ на парном глазу.
Обычно физиологическая экскавация диска зрительного нерва имеет горизонтально-овальную форму. Увеличенная физиологическая экскавация при большом размере диска чаще имеет округлую форму. В норме экскавация на обоих глазах симметричная. При этом в 96% случаев соотношение Э/Д находится в пределах 0,2ДД.
Для глаукомы характерны атрофические изменения в ГЗН. Клинически они проявляются в деколорации (побледнении) атрофических участков диска, в расширении и деформации его экскавации. В начальной стадии глаукомы четких различий между физиологической и глаукоматозной экскавацией не существует. Постепенно происходит уменьшение ширины нейроретинального кольца. Истончение может быть равномерным по всей окружности, локальным краевым или сочетанным. Обычно принимают во внимание форму и относительный размер экскавации, ее глубину, характер височного края.
При осмотре ГЗН фиксируют следующие признаки: относительную величину экскавации (отношение максимального размера экскавации к диаметру диска – Э/Д), глубину экскавации (мелкая, средняя, глубокая), характер височного края (пологий, крутой, подрытый), цвет нейроглии (розовый, деколорирован, сужение нейроретинального ободка, тенденция к вертикальному продвижению экскавации), наличие в - зоны (склеральный ободок перипапиллярно). Расширение экскавации д.з.н. обычно происходит во всех направлениях, однако чаще расширение экскавации происходит в вертикальном направлении за счет истончения нейроретинального кольца в верхнем и нижнем секторах, что связано с особенностями строения решетчатой пластинки.
Однократное исследование ГЗН не позволяет сделать окончательные выводы о наличии или отсутствии глаукоматозных изменений в связи с большой вариабельностью его строения и возрастных изменений. Однако, следует учесть, что размер экскавации от 0 до 0,3 следует относить к нормальным размерам, от 0,4 до 0,6 следует отнести к группе относительного увеличения в пределах возрастных изменений для лиц старше 50 лет, а больше 0,6 - к группе повышенного риска развития глаукоматозной атрофии.
При обследовании пациента с повышенным ВГД следует придерживаться принципа: чем больше экскавация, тем больше вероятность, что она глаукоматозная.
Определенное значение имеет побледнение поверхности диска, видимое офтальмоскопически смещение сосудистого пучка, наличие перипапиллярной атрофии сосудистой оболочки.
Рекомендуется обращать внимание на рельеф и картину хода нервных волокон на сетчатке, который при глаукоме выглядит стушеванным и прерывистым. Эти детали лучше просматриваются при использовании бескрасного или синего фильтра.
У больных глаукомой могут появляться атрофия хориоидеи в перипапиллярной области, атрофические изменения сетчатки в слое нервных волокон и возникать мелкие, линейные кровоизлияния, чаще расположенные по периферии или по краю диска.
Таким образом, при дискоскопии проводится качественная оценка
- · контура нейроретинального кольца, его отсутствие (краевая экскавация) или тенденция к его прорыву к краю
- · кровоизлияний на поверхности д.з.н.
- · перипапиллярной атрофии
- · сдвига сосудистого пучка
Количественная оценка
- · соотношения экскавации к диску (Э/Д)
- · соотношения нейроретинального кольца к диску
Для документирования состояния д.з.н. удобно использовать цветные фотографии, при отсутствии фундус - камеры можно использовать схематические рисунки.
Кроме клинических методов обследования д.з.н., сегодня всё чаще используются методы, позволяющие провести качественную оценку состояния нервных структур. Это конфокальная сканирующая лазерная офтальмоскопия (гейдельбергский ретинальный томограф – HRT), сканирующая лазерная поляриметрия (GD) и оптическая когерентная томография (ОСТ). Необходимо подчеркнуть, что данные, полученные с помощью этих приборов, не следует трактовать как окончательный диагноз. Диагноз должен быть выставлен с учетом совокупности всех клинических данных, таких как состояние диска, поля зрения, ВГД, возраста и семейного анамнеза. Но в то же время, подтвержденное ухудшение состояния д.з.н. является важным прогностическим признаком прогрессирования глаукомы.
МЕТОДЫ ВИЗУАЛИЗАЦИИ СЕТЧАТКИ И ГОЛОВКИ ЗРИТЕЛЬНОГО НЕРВА.
В последние годы в диагностике глаукомы все большее применение находят методы структурно-топографического анализа (визуализации) сетчатки и головки зрительного нерва (ГЗН). Под визуализацией (imaging – имиджинг) понимают получение и регистрацию прижизненных изображений в цифровом формате. Исследования проводят различными аппаратами, использующими и различные методы измерения. На практике наиболее часто применяют следующие
1. оптическая когерентная томография – ОКТ (прибор Stratus OCT 3000 фирмы Carl Zeiss Meditec);
2. сканирующая лазерная поляриметрия – СЛП (прибор GDx VCC фирмы Carl Zeiss Meditec);
3. конфокальная сканирующая лазерная офтальмоскопия - КСЛО (прибор Heidelberg Retina Tomograph – HRT 2, HRT 3 фирмы Heidelberg Engineering);
4. лазерная биомикроофтальмоскопия (прибор Retinal Thickness Analyzer – RTA фирмы Talia Technology).
При глаукоме все рассматриваемые методы используются для оценки состояния слоя нервных волокон сетчатки (СНВС) и, кроме СЛП, – для исследования ГЗН. Как показано в предыдущем разделе, определенные данные о состоянии ГЗН, в том числе количественные, могут быть получены с помощью офтальмоскопии и фотографирования глазного дна. В отношении же СНВС рассматриваемые методы открывают принципиально новые возможности. Опытные исследователи способны уловить гнездные дефекты СНВС при прямой офтальмоскопии или биомикроофтальмоскопии. Более информативны офтальмоскопия и фотография в бескрасном свете. Однако только рассматриваемые методы позволяют детально оценить изменения СНВС и дать им всестороннюю количественную оценку.
Проведение исследований не требует специальной подготовки пациентов. Важную роль играет прозрачность оптических сред глаза. Даже небольшие помутнения могут искажать количественные результаты измерений. Менее чувствительным к подобным помутнениям является прибор Stratus OCT 3000. Определенное значение имеет также ширина зрачка. При очень узком зрачке (менее 2 мм) исследование может быть затруднено, особенно на приборе Stratus OCT 3000. Однако в большинстве случаев при естественной ширине зрачка исследование выполнимо на всех приборах.
Визуализация (исследование морфометрических критериев) головки зрительного нерва.
Роль исследований ГЗН в диагностике глаукомы и оценке ее прогрессирования не вызывает сомнений и подробно обсуждена в предыдущем разделе. Значение методов визуализации ГЗН заключается в том, что они обеспечивают наиболее точную количественную оценку и статистический анализ параметров ГЗН, что позволяет перевести этот раздел диагностики глаукомы на качественно более высокий уровень.
Следует отметить, что при возникновении глаукомы изменения ГЗН, как правило, проявляются несколько позже, чем изменения СНВС, и обладают меньшей специфичностью. Поэтому в плане ранней диагностики глаукомы визуализация ГЗН менее информативна, чем исследования СНВС. В отношении же оценки прогрессирования заболевания динамика изменений ГЗН имеет столь же важную роль.
Прибор HRT 2 регистрирует детальную «топографическую» карту поверхности ГЗН. Производятся точные измерения основных параметров ГЗН: ее площади; площади, глубины и объема экскавации, площади и объема нейро-ретинального пояска (НРП), отношения Э/Д и др. Для оценки экскавации используется также специальный показатель ее формы (cup shape measure). Полученные значения сравниваются с диапазонами нормальных значений. Помимо этого проводится углубленный статистический (мурфилдский) анализ (Moorfields regression classification) параметров ГЗН в 6 ее секторах, каждый из которых оценивается как нормальный, пограничный либо находящийся за границами нормы. Показатель формы экскавации и результаты мурфилдского анализа считаются наиболее информативными в диагностике глаукомы на HRT 2.
Имеются также программы анализа, позволяющие оценить динамику параметров ГЗН при повторных измерениях.
Практически те же показатели, кроме мурфилдского анализа, рассчитываются и на приборе RTA. Отличие каждого показателя от нормы оценивается статистически как не значимое или значимое с той или иной вероятностью (<5%, <1% и т.д.). Относительно меньшее распространение прибора в клинике ограничивает информацию о его достоинствах и недостатках.
Оптический когерентный томограф Stratus OCT 3000 для анализа ГЗН проводит 6 поперечных срезов в разных меридианах. Программное обеспечение прибора определяет края решетчатой пластинки и рассчитывает все необходимые параметры – площадь ГЗН, площадь и объем экскавации и нейро-ретинального пояска, отношения Э/Д линейные и по площади (рис.2). Однако не производится статистической оценки указанных параметров (сравнения с нормативной базой данных), что несколько снижает значимость выполненных измерений. Имеет также место элемент интерполяции, так как ГЗН измеряется только в тех участках, где проходят оптические срезы, которые характеризуют состояние ГЗН лишь частично, особенно по ее краям. С другой стороны, важным достоинством прибора является использование надежных опознавательных точек при проведении измерений (краев решетчатой пластинки), в то время как в двух других приборах контуры диска определяются оператором вручную, что содержит большой элемент субъективизма и является потенциальным источником ошибок.
С учетом изложенного, все рассмотренные приборы обеспечивают адекватную оценку ГЗН у больных глаукомой. Оптический когерентный томограф Stratus OCT 3000 в отличие от HRT2 и RTA, не производит статистического сравнения с нормативной базой данных, но обеспечивает более объективное определение границ ГЗН.
Визуализация слоя нервных волокон сетчатки (СНВС).
Количественная оценка СНВС в перипапиллярной области является одним из наиболее информативных методов ранней диагностики глаукомы и оценки динамики ее прогрессирования. Многие авторы отмечают, что нарушения в СНВС, как правило, не только опережают изменения ГЗН, но и часто развиваются ранее периметрических изменений и могут являться основным клиническим признаком так называемой «препериметрической» глаукомы.
СНВС неравномерно распределен вокруг ГЗН, имея наибольшую толщину у верхнего и нижнего ее полюсов. Кривая зависимости толщины СНВС от положения вокруг ГЗН на круговом перипапиллярном срезе имеет двугорбую форму с максимумами в верхнем и нижнем, и минимумами – в височном и носовом квадрантах.
Исследования СНВС на Stratus OCT 3000 могут проводиться по нескольким программам (протоколам) сканирования. В качестве стандартного принят протокол «RNFL thickness (3.4 mm)». Согласно этому протоколу измерения СНВС выполняются по окружности диаметром 3,4 мм, центрируемой вручную относительно ГЗН. Метод ОКТ позволяет прямо измерить толщину СНВС, оптически более плотного, чем прилежащие слои сетчатки. Результаты графически выражаются в виде кривой толщины СНВС. Количественно прибор рассчитывает среднюю толщину СНВС в 12 секторах, 4 квадрантах и общую среднюю (по всему периметру). Вычисляются дополнительные расчетные показатели и их различия (разность) для правого и левого глаза. Результаты и относительные расчетные показатели сравниваются статистически с обширной нормативной базой, учитывающей возраст и пол пациента. Кривая толщины СНВС оценивается по ее положению на графике относительно зон нормы, пограничных величин и патологии, выделенных соответственно зеленым, желтым и красным цветами. Такими же цветами помечаются полученные количественные значения показателей, что облегчает оценку результатов (рис.3)
GDx VCC является специализированным прибором, предназначенным исключительно для исследования СНВС. Данный слой обладает поляризующими свойствами, и степень поляризации, определяемая методом лазерной поляриметрии, пропорциональна его толщине. Прибор проводит измерения в каждой точке прямоугольного участка размером 15° х 15° вокруг ГЗН. Подобно Stratus OCT строится кривая толщины СНВС, определяется ряд суммарных показателей толщины СНВС (общая средняя - TSNIT, и ее стандартное отклонение, средние в верхнем и нижнем квадрантах), и проводится статистическое сравнение всех результатов измерений и показателей с обширной нормативной базой с учетом возраста и пола пациента. Только на этом приборе статистически оценивается асимметрия данных на обоих глазах. Рассчитывается также весьма информативный «индикатор» состояния СНВС (Nerve Fiber Indicator - NFI), дающий интегральную оценку отклонений всех измеряемых параметров от нормальных значений. Кроме того, на распечатке результатов (рис.4) даются карты толщины СНВС во всем исследуемом участке и карты отклонений от нормы (Deviation Map), где отличие толщинs СНВС от нормативной базы в каждой точке оценивается статистически и степень отклонения выделяется соответствующей окраской (красной – в случае наиболее выраженных изменений).
Оба рассмотренных прибора имеют программы анализа, позволяющие оценить динамику параметров СНВС при повторных измерениях.
В отличие от описанных, два другие прибора (HRT2 и RTA) не обладают возможностью точного измерения СНВС. Это обусловлено недостаточной их разрешающей способностью по глубине (соответственно 300 и 52 µм по сравнению, например с 8-10 µм для ОКТ).
Как уже отмечено выше, метод КСЛО, используемый в приборе HRT 2, позволяет получать детальную карту топографии (рельефа поверхности) ГЗН и окружающей сетчатки. Но толщина СНВС измеряется не прямо, а косвенно – как выстояние края ДЗН по отношению к относительной (референтной) плоскости сетчатки (образно это можно сравнить с оценкой общей величины айсберга путем измерения только надводной его части). Кривая толщины СНВС оценивается качественно по ее виду и выстоянию над референтной плоскостью (рис.5). Количественно оценивается только один показатель – средней толщины СНВС в сравнении с нормативным диапазоном, не учитывающим возраста и пола испытуемых.
На таких же принципах основана и оценка СНВС на приборе RTA. Наряду со средней толщиной СНВС, RTA оценивает количественно также показатель площади поперечного сечения СНВС.
Таким образом, адекватными методами исследования СНВС у больных с глаукомой и подозрением на нее являются сканирующая лазерная поляриметрия на приборе GDx VCC и оптическая когерентная томография с использованием Stratus OCT 3000. Как показано в целом ряде работ, оценка СНВС на приборах HRT 2 и RTA недостаточно информативна и может использоваться лишь в качестве вспомогательного метода. Только один из рассмотренных методов и приборов – ОКТ на Stratus OCT 3000 одновременно обеспечивает качественную характеристику и СНВС, и ГЗН.
Исследование поля зрения
Поле зрения – это область пространства, воспринимаемая глазом при неподвижном взоре. Периметрия – метод исследования поля зрения с использованием движущихся (кинетическая периметрия) или неподвижных стимулов (статическая периметрия).
Видимое глазом пространство имеет границы. Однако внутри этих границ возможности зрительного восприятия весьма неравномерны. В центре (в области точки фиксации) глаз способен различить самые незначительные перепады освещенности, в то время, как на периферии поля зрения способность к различению на несколько порядков ниже. Количественной характеристикой указанной способности служит световая чувствительность. Измерение светочувствительности в различных участках поля зрения позволяет получить его 3-мерную модель в виде так называемого «острова поля зрения» (рис.1). Горизонтальное сечение «острова» показывает удаленность различных участков поля зрения от зрительной оси в градусах, а положение относительно вертикальной оси характеризует светочувствительность любой точки в децибелах (дБ). В норме максимальная светочувствительность (вершина «острова») наблюдается в точке фиксации. По направлению к периферии поля зрения светочувствительность постепенно снижается. Слепое пятно выглядит в виде глубокой «шахты» в височной части поля зрения.
В отличие от кампиметрии (см. ниже) периметрия, как кинетическая, так и статическая, выполняется с использованием полусферических или дуговых периметров, поэтому расстояния от зрительной оси измеряются в градусах, а радиус сферы (дуги) значения не имеет (обычно он равен 30 или 33 см).
Результаты периметрии представляют в виде 2-мерных (плоскостных) карт (схем) 3-мерного «острова» поля зрения. В зависимости от вида периметрии эти карты выглядят по-разному. При кинетической периметрии отмечают только границы поля зрения (в градусах по дуге). В зависимости от свойств стимула (тест-объекта) границы могут быть несколько шире или уже (рис.1Б). Поэтому в международной практике используют стандартные стимулы, имеющие определенные размеры и яркость. При статической периметрии определяют конкретную светочувствительность тех или иных областей поля зрения и показывают ее на схемах в виде конкретных цифр или с помощью условной черно-белой шкалы (рис.1В).
Исторически разрабатывались и использовались многочисленные разновидности периметрии. К настоящему времени требования клинической практики применительно к глаукоме значительно ограничили число таких методик. Основные из них будут охарактеризованы ниже.
Кинетическая периметрия. Основной ее целью является исследование периферических границ поля зрения, до некоторой степени возможно также выявление крупных участков полной или частичной утраты светочувствительности (абсолютных и относительных скотом), в частности определение границ слепого пятна. Исследование проводится последовательно в нескольких, чаще – в 8 меридианах, путем плавного перемещения тестового объекта по поверхности периметра от периферии к центру до момента, когда его замечает испытуемый. Важными условиями получения надежных результатов является постоянная фиксация взора испытуемого на центральной метке, а также стабильная скорость перемещения тестового объекта (порядка 2° в 1 с). Исследование выполняют без очков, чтобы исключить влияние на его результаты краев очковой оправы.
Применяется преимущественно ручная периметрия , хотя в современных компьютерных периметрах, подробно описываемых в следующем разделе, имеются программы кинетической периметрии.
Ручная периметрия проводится с помощью периметров типа Ферстера (например ПНР-2-01), представляющего собой дугу черного цвета, вращающуюся относительно центра для установки в необходимом меридиане, по которой перемещают тестовый объект в виде кружка белого или другого цвета на конце стержня черного цвета. Более удобны проекционные периметры. В России производится дуговой периметр – анализатор проекционный поля зрения АППЗ-01 (модификация выпускавшегося ранее ПРП-60). Ряд зарубежных фирм предлагают полушаровые периметры (типа Гольдмана).
Проекционные, особенно полушаровые периметры обеспечивают стандартизацию яркости фона и тестового объекта, что несколько повышает точность исследования. Кроме того, путем использования тест-объектов нескольких размеров (и/или уровней яркости – на полушаровых периметрах) удается получить более полную, комплексную оценку состояния границ поля зрения. Эта методика – так называемая квантитативная (количественная) периметрия позволяет, по существу, определить границы нескольких срезов «острова поля зрения» на разных уровнях от его основания. Однако при этом в несколько раз увеличивается продолжительность исследования.
В настоящее время у больных глаукомой кинетическая периметрия имеет ограниченное значение, обеспечивая преимущественно контроль состояния границ поля зрения. В большинстве случаев данным методом удается определять уже существенные изменения в начальной стадии или при прогрессировании заболевания. В отношении ранней диагностики глаукомы или выявления нерезких явлений прогрессирования болезни ручная кинетическая периметрия существенно уступает статической и должна использоваться только как вспомогательный метод, либо в условиях, когда проведение компьютерной статической периметрии остается недоступным по тем или иным причинам.
Метод статической периметрии заключается в определении световой чувствительности в различных участках поля зрения с помощью неподвижных объектов переменной яркости. Исследование проводится с помощью компьютеризированных приборов, обеспечивающих выполнение исследования в полуавтоматическом режиме; такой модификации метода было дано название компьютерной или автоматической статической периметрии.
На медицинском рынке представлены компьютерные периметры многих производителей. Однако эталонными для обследования больных глаукомой признаны периметры Humphrey фирмы Carl Zeiss Meditec и Octopus фирмы Haag-Streit (ниже условно называются стандартными периметрами).
Выпускаемые в настоящее время компьютерные периметры имеют обычно 25-30 программ, в соответствии с которыми осуществляется процесс исследования. При этом программой задается локализация исследуемых точек в поле зрения, размер, яркость и последовательность предъявления применяемых тест-объектов.
Программы реализуют определенные стратегии исследования, основными из которых являются пороговая и надпороговая (скрининговая); возможна также их комбинация. Пороговая стратегия заключается в определении порога световой чувствительности в каждой исследуемой точке поля зрения; она является наиболее точной, но требует больших затрат времени и длительного напряжения внимания пациента, что не всегда выполнимо. При надпороговой стратегии регистрируется факт снижения световой чувствительности относительно ожидаемого ее уровня (среднестатистического, или рассчитываемого на основе измерения светочувствительности в небольшом числе точек у конкретного пациента). Использование подобной стратегии позволяет значительно сократить продолжительность исследования, однако точность его также намного снижается. Некоторые надпороговые программы в точках со сниженной светочувствительностью дополнительно производят грубую оценку степени снижения, разделяя скотомы на абсолютные и относительные. Единственный серийно выпускаемый в России автоматический статический периметр осуществляет исследование только по надпороговой стратегии; прибор определяет скотомы как абсолютные и относительные, которые, в свою очередь, подразделяются на 2 уровня.
Возможны также компромиссные варианты. Один из них - это комбинированные программы, предусматривающие надпороговое исследование всего поля зрения с последующим определением порога светочувствительности в участках ее снижения. Другой вариант это использование специальных алгоритмов, сокращающих время порогового исследования за счет оптимизации многих его элементов. В периметре Humphrey это алгоритмы SITA Standard и SITA Fast, в периметре Octopus – алгоритм TOP. С учетом значительного (в 3-4 раза) сокращения времени исследования использование указанных алгоритмов следует считать оправданным, несмотря на некоторое снижение точности исследования.
При глаукоме в качестве стандартных используют пороговые программы для исследования центральной области поля зрения (30-2 или 24-2 на периметре Humphrey либо программы 32 или G1 на периметре Octopus).
Исследование проводят монокулярно. При исследовании центрального поля зрения у пациентов старше 40 лет используют пресбиопическую корригирующую линзу, соответствующую возрасту. При аметропии вносят поправку, равную ее сферическому эквиваленту. Сила корригирующей линзы может быть рассчитана и самим периметром после ввода данных о возрасте испытуемого и результатов рефрактометрии. Линзу следует располагать достаточно близко к глазу пациента, чтобы ее края не ограничивали поле зрения и не создавали ложных скотом. Ложные скотомы бывают также связаны с наличием птоза или «нависания» брови. В таких случаях глазную щель можно расширить при помощи полоски лейкопластыря. Встроенная видеокамера позволяет точно позиционировать глаз пациента, а также измерить диаметр зрачка. Оптимальным является размер зрачка 3,5-4 мм. При очень узком зрачке менее 2 мм в отдельных случаях могут применяться слабые мидриатики. Однако наличие мидриаза также является нежелательным, так как сопровождается повышением показателей светочувствительности, что может приводить к ошибочным заключениям. При первом исследовании пациента его необходимо тщательно проинструктировать и провести пробный (demo) тест, чтобы уменьшить роль «эффекта обучения».
Оценка правильности выполнения теста.
Существует ряд показателей, позволяющих оценить качество выполнения теста пациентом. Ошибки (errors на Humphrey, catch trials на Octopus) могут быть ложно-позитивными, когда пациент дает ответ без предъявления стимула, реагируя на звук проекционного механизма, и ложно-негативными, когда пропускается более яркий тест-объект в той точке, где ранее пациент видел менее яркий стимул. Наличие большого числа (20% и более) ошибок того или другого рода указывает на низкую надежность полученных результатов. Периметр Octopus дает также суммарный показатель надежности (RF – reliability factor), отражающий общее число ошибок в %.
Периметр Humphrey также периодически проверяет правильность фиксации, подавая стимул в область слепого пятна и регистрируя потери фиксации – Fixation Losses, когда пациент реагирует на стимул, которого он не должен был видеть; доля потерь фиксации не должна превышать 20%. Кроме того, ведется постоянная регистрация и запись отклонений направления взора. При большой их амплитуде и частоте данные также малодостоверны. В периметре Octopus отклонения взора не регистрируются, а приостанавливают выполнение программы до момента восстановления правильного положения глаза.
Оценка результатов.
Распечатка результатов теста содержит большой объем информации, характеризующей состояние центрального поля зрения. Пример распечатки периметра Humphrey представлен на рис.2. Черно-белая или цветная (Octopus) карта отражает светочувствительность графически. Схемы с нанесенными числами демонстрируют количественные показатели светочувствительности и их отклонения от возрастной нормы. Наиболее информативны две нижние парные схемы «Total deviation» и «Pattern deviation» на Humphrey, «Probability» и «Corrected probability» на Octopus, практически равноценные в обоих периметрах. Эти схемы демонстрируют вероятность наличия тех или иных отклонений в норме; чем меньше вероятность отклонения, тем интенсивнее штриховка соответствующего символа. Наиболее важное значение имеют последние (правые) из рассматриваемых парных схем - «Pattern deviation» и «Corrected probability». В этих схемах исключено влияние диффузного общего снижения светочувствительности, имеющего место, например, при наличии начальной катаракты или других помутнений оптических сред глаза. Тем самым выделяются даже незначительные локальные дефекты, играющие важную роль в ранней диагностике глаукомы. На других схемах такие небольшие изменения часто остаются незамеченными.
Наряду со схемами распечатки содержат также ряд суммарных показателей (индексов), дающих общую количественную характеристику состояния центрального поля зрения (там, где названия индексов на двух периметрах различаются, первым приведено название для Humphrey, вторым, после знака «/» - для Octopus).
1. MD – mean deviation (среднее отклонение) – отражает среднее снижение светочувствительности.
2. PSD – pattern standard deviation (стандартное отклонение (сигма) паттерна [центрального поля зрения]) / LV – loss variance (дисперсия потери [светочувствительности]) – характеризует выраженность локальных дефектов.
3. SF – short term fluctuation (краткосрочные флюктуации, только Humphrey) – говорит о стабильности (повторяемости) измерений светочувствительности в точках, которые проверялись дважды в ходе исследования. SF>7,0 дБ рассматривается как признак ненадежности полученных результатов.
4. CPSD – corrected PSD / CLV – corrected LV – скорректированные с учетом величины краткосрочных флюктуаций значения PSD / LV (см. п.2).
(При использовании алгоритмов SITA Standard и SITA Fast индексы CF и CPSD не указываются)
На периметре Humphrey оценивается вероятность наличия данной величины индексов в норме. Например, запись «MD -9.96 dB P<0.5%» указывает, что снижение индекса MD на 9,96 дБ встречается реже, чем в 0,5% (то есть реже, чем у 1 из 200 здоровых лиц).
Суммарные индексы, особенно первые два из них, используются преимущественно в научных исследованиях, а также, у отдельных пациентов,– при оценке динамики изменений. Однако в целом они намного менее информативны, чем схемы «Pattern deviation» или «Corrected probability».
Распечатка периметра Humphrey содержит также результат GHT –Glaucoma Hemifield Test – Глаукомного теста полуполей (сравнения верхнего и нижнего полуполей по 5 соответственным участкам) в виде сообщений: GHT within / outside normal limits (в пределах / за пределами нормы) или GHT borderline (на пограничном уровне).
Распечатка периметра Octopus включает кривую Bebie Curve, называемую также Cumulative Defect Curve (кумулятивная кривая дефектов). На кривой слева направо последовательно отложена светочувствительность всех точек от наибольшей к наименьшей. Данная кривая, если она равномерно снижена относительно кривой нормы, указывает на наличие общего (диффузного) снижения светочувствительности. При наличии же локальных дефектов левый край кривой остается на нормальном уровне, в то время, как правый край резко отклоняется книзу.
Значимыми критериями для установления диагноза глаукомы считаются следующие:
1. патологический Глаукомный тест полуполей (GHT) – при двух последовательных проверках поля зрения, или
2. наличие трех точек со снижением светочувствительности, имеющем вероятность P<5%, а хотя бы для одной из этих точек P<1%, при отсутствии смыкания этих точек со слепым пятном (указанные изменения также должны иметь место при двух последовательных проверках поля зрения);
3. повышение вариабельности (скорректированного стандартного отклонения) паттерна центрального поля зрения (CPSD), имеющей вероятность P<5% при нормальном в остальных отношениях поле зрения (также должно наблюдаться при двух последовательных проверках поля зрения).
По мере прогрессирования глаукомы изменения в центральном поле зрения нарастают и могут выявляться уже не только с помощью компьютерной статической периметрии, но и при кампиметрии и при тщательном исследовании соответствующих участков поля зрения методами кинетической периметрии. Часто обнаруживаются характерные дефекты в области, расположенной в 10-20° от точки фиксации (так называемой зоне Бьеррума), в виде очаговых или дугообразных скотом, которые могут сливаться со слепым пятном. Несколько реже имеет место изолированное расширение слепого пятна либо мелкие скотомы в пределах 10° от точки фиксации. Может наблюдаться так называемая «назальная ступенька», которая проявляется в виде скотомы в верхненосовых (реже – нижненосовых) отделах центрального поля зрения, строго ограниченной горизонтальным меридианом (в периметре Humphrey обнаруживается также с помощью Глаукомного теста полуполей). Подобная горизонтальная граница нередко отмечается и у дугообразных скотом в зоне Бьеррума.
Оценка динамики поля зрения. Одним из важнейших признаков прогрессирования глаукомного процесса служит отрицательная динамика поля зрения. Для ее оценки в большинстве периметров, в том числе в стандартных периметрах содержатся специальные программы. Достаточно обоснованное суждение о характере изменений поля зрения обеспечивает сравнение не менее трех, а лучше – 5-6 последовательных измерений (учитывая субъективность исследования, в том числе «эффект обучения»). Для обеспечения возможности сравнения все исследования должны проводиться строго по одной и той же программе. Повторные исследования целесообразно проводить 2 раза в год.
Не выработано жестких критериев для оценки прогрессирования глаукомы по полю зрения. Однако считается, что снижение светочувствительности группы точек в одном полуполе на 5 дБ и более, либо одной точки, более, чем на 10 дБ, подтвержденное при двух последовательных проверках поля зрения, свидетельствует о достоверном ухудшении. Кроме того, в каждом периметре имеются собственные критерии. Например, в периметре Humphrey программа Glaucoma Change Probability Maps оценивает и обозначает специальным символом каждую точку, в которой имеет место достоверное снижение светочувствительности. Считается, что наличие трех таких (одних и тех же) точек при трех последовательных осмотрах четко подтверждает прогрессирование, а при двух осмотрах служит основанием для предположительного заключения.
Сине-желтая периметрия, называемая также коротковолновой автоматической периметрией (Short Wavelength Automated Perimetry – SWAP), доступна на стандартных и некоторых других современных периметрах. От обычной (white-on-white «белой-по-белому») периметрии внешне ее отличает только использование желтой окраски фона (100 кд/м?) и стимулов синего цвета (максимум в области 440 нм, размер V по Гольдману). Однако указанные условия стимуляции позволяют выделить и изолированно оценить функцию так называемых «синих» колбочек, а также соответствующих им ганглиозных клеток (мелких бистратифицированных) и вышележащих отделов зрительных путей.
Показано, что сине-желтая периметрия обеспечивает наиболее раннее выявление изменений поля зрения при глаукоме. Вместе с тем метод весьма чувствителен к расфокусировке, помутнениям оптических сред глаза и поэтому имеет несколько меньшую специфичность (надежность), чем обычная статическая периметрия. Повышенная вариабельность результатов затрудняет оценку прогрессирования глаукомы. Кроме того, не внедрены алгоритмы сокращающие время исследования (типа SITA или TOP), поэтому сине-желтая периметрия требует значительных затрат времени, что ограничивает ее использование в практике.
Периметрия с удвоением частоты (frequency doubling technology perimetry – FDT perimetry) основана на оптической иллюзии, заключающейся в том, что черно-белая решетка, альтернирующая (изменяющая окраску черных полос на белую, а белых – на черную) с определенной частотой, создает иллюзию наличия вдвое большего числа полос. Данная иллюзия использована в оригинальном приборе – Humphrey FDT периметре фирмы Carl Zeiss Meditec. Прибор исследует центральное поле зрения размером 20° (программа C-20; возможно расширение дополнительно до 30° с носовой стороны – программа N-30). Используют 16 стимулов в виде квадратов размером 10° по 4 в каждом квадранте и 17-й в виде круга 5° в центре (рис.3). Продолжительность стимула 720 мс, пространственная частота решетки с синусоидальным профилем освещенности – 0,25 цикла на градус, частота альтернирования – 25 Гц, средняя яркость – 50 кд/м?. Контраст решетки последовательно изменяется до момента, когда ее замечает испытуемый. Так же, как при обычной статической периметрии используются надпороговая и пороговая стратегии. Важно, что надпороговое исследование занимает всего 35 с, а пороговое – 3,5-4 минуты. Скорость исследования, а также слабая зависимость от расфокусировки и размеров зрачка позволяют использовать метод и прибор для скрининговых исследований на глаукому. Использую два варианта скрининговой программы C-20-1 и C-20-5, отличающиеся тем, что в первом случае 99%, а во втором – 95% здоровых людей замечают решетки при исходном уровне контраста. Показана высокая чувствительность и специфичность метода в диагностике глаукомы; хорошее соответствие получаемых результатов данным обычной статической периметрии.
Кампиметрия относится к наиболее простым и старым методам исследования поля зрения. Широко использовалась в нашей стране для ранней диагностики глаукомы в 40-70-е годы прошлого века.
Для проведения кампиметрии требуется ровная черная поверхность размером 2?2 м с равномерным освещением. Пациента усаживают на расстоянии 1 м от этой плоскости с закрытым неисследуемым глазом и просят фиксировать метку в виде светлого кружка или креста в центре данной поверхности. Затем тестовый объект в виде белого кружка диаметром 5 мм на длинной темной палочке ведут от периферии к центру в разных меридианах и отмечают мелом или булавкой место появления метки. Полученные таким образом границы поля зрения пересчитывают в угловые градусы. Для этого следует измерить расстояние от точки фиксации до отметки мелом в сантиметрах и разделить его на 100. Это тангенс угла, под которым пациент видит объект. Затем по логарифмическим таблицам нужно найти значение соответствующего угла по его тангенсу.
В практике применялись кампиметр с двумя пантографами (для правого и левого глаза) профессора А.И. Горбаня с прозрачным транспортиром В.С. Красновидова для определения угловых размеров скотом без пересчетов и кампиметр фирмы «Bausch & Lomb».
Диагностика врожденной глаукомы.
При обследовании ребенка с врожденной глаукомой следует обращать внимание на следующие признаки, характерные для этого заболевания.
Отек роговицы. Чаще он представлен микрокистозным отеком ее эпителия, реже (при разрывах задней пограничной пластинки) – выраженным отеком стромы. Для врожденной глаукомы характерна асимметрия отека на парных глазах.
Для дифференциации отека роговицы на почве врожденной глаукомы от сходной по внешним признакам физиологической опалесценции роговицы (в первые недели жизни ребенка), следует воспользоваться следующим приемом. В конъюнктивальную полость исследуемого глаза закапывают 1-2 капли осмотического препарата (40%- раствор глюкозы, глицерин и т.п.). Если помутнение роговицы связано с ее отеком (на почве врожденной глаукомы), то плотность его уменьшится, либо помутнение исчезнет вовсе. Если эта процедура не изменяет плотности помутнения роговицы, то причина его кроется в физиологической опалесценции роговицы новорожденного, которое через несколько дней самостоятельно исчезнет.
Растяжение роговицы. Величина горизонтального диаметра роговицы, превышающая 9.5мм у новорожденных и 11.5мм – у двухгодовалых детей, свидетельствует о ее растяжении.
Дифференцируют растяжение роговицы с мегалокорнеа. У детей с врожденной глаукомой процесс растяжения роговицы, как правило, асимметричен на парных глазах. На роговице у них часто обнаруживают следы разрывов задней пограничной пластинки (т.н. стрии Гааба). Кроме того, для рассматриваемого заболевания более характерно растяжение лимба. И, наконец, дальнейшее растяжение роговицы, зарегистрированное по результатам динамического наблюдения, склоняет врача к диагнозу врожденной глаукомы.
Рефлекторное слезотечение и светобоязнь являются следствием микроэрозий эпителиальной поверхности роговицы, возникающих на почве нарастающего отека и буллеза эпителия.
Клиническая рефракция глаза ребенка с врожденной глаукомой чаще миопическая. Характерен рост степени миопии, по мере прогрессирования глаукомного процесса.
Рассмотренная взаимосвязь врожденной глаукомы и миопии имеет и другой практически значимый аспект: при обследовании детей с миопией следует обращать внимание на возможность наличия у них врожденной глаукомы, имеющей следствием развитие симптоматической миопии.
Увеличение глубины передней камеры, с вялой реакцией зрачка на свет служат дополнительным подтверждением развития в глазу глаукомного процесса.
Повышение офтальмотонуса (или его асимметрия на парных глазах) новорожденного свидетельствует о наличии у него врожденной глаукомы. Вместе с тем, достоверно измерить внутриглазное давление у ребенка первых месяцев жизни становится возможным лишь под наркозом: традиционное пальпаторное исследование ВГД, как правило, не информативно. Измерение же офтальмотонуса с помощью пневмотонометра или тонометра ИГД весьма проблематично из-за измененной эластичности растянутой роговицы и склеры.
Экскавация и «растяжение» головки зрительного нерва служат важными признаками глаукомного процесса, позволяют оценить его выраженность и функциональные перспективы лечения ребенка с врожденной глаукомой.
Гониоскопия позволяет дополнить сведения, полученные при клиническом обследовании ребенка. Обычно удается визуализировать в углу передней камеры мезодермальную ткань, а также признаки гониодисгенеза радужно-роговичного угла. С учетом того, что в большинстве случаев гониоскопия у детей раннего возраста осуществима лишь в условиях наркоза, ее целесообразно планировать одновременно с хирургической операцией (ориентированной на результаты гониоскопии).
Эхобиометрия дополняет сведения о прогрессировании глаукомного процесса, путем регистрации темпов физиологического роста (или растяжения при глаукоме) глазного яблока.
Рефрактометрия также позволяет косвенно оценить динамику растяжения фиброзной капсулы глаза, о котором свидетельствует постепенное усиление клинической рефракции глаза от гиперметропии к миопии.
В целом, рассмотренные направления комплексной диагностики врожденной глаукомы достаточно результативны. Особое значение при этом имеет асимметрия и отрицательная динамика выявляемых изменений, свидетельствующие в пользу глаукомы. Безусловно, при обследовании детей с врожденной глаукомой диагностические сведения позволяют дополнить и другие инструментальные методы оценки ВГД, диска зрительного нерва и других структур органа зрения. Однако у детей раннего возраста они применимы лишь в условиях наркоза и потому требуют обоснования к их использованию.
Онлайн-вопрос офтальмологу - врач ответит на любой Ваш вопрос о диагностике и лечении глаукомы в течение часа.
- Диагностика глаукомы
_____________________________________________
* «Периком» представляет собой полусферу с общим количеством предъявляемых тест-объектов – 206 (центральное поле зрения – 152, периферическое – 74). Прибор имеет следующие программы исследований: «центральное поле зрения», «тотальная периметрия», «глаукома», «периферическое поле зрения», «макула», «специальный скрининг» и др. Для первых трех программ предоставляется возможность выбора объема исследования: «быстрый скрининг» (объем исследования около 30% от общего объёма тест-объектов в выбранном режиме); «сокращённый скрининг» (около 70% от общего объёма); «все точки» (100%). Кроме того, в программе «специальный скрининг» предлагается следующее расширение проводимых исследований – «носовая граница», «парцентральные очаговые и дугообразные скотомы», «назальная ступенька», «темпоральный дефект», «исследование слепого пятна».
_______________________________________________
Медлайн-поиск
Проникающие травмы глаза с внутриглазными (ВИТ) входят в перечень наиболее серьезных и тяжелых состояний, с которыми сталкивается офтальмолог. Диагностика требует детального сбора анамнеза и подробного обследования. Для подтверждения диагноза часто требуется лучевая диагностика. После подтверждения диагноза ведение пациентов зависит от локализации инородного тела и сопутствующих повреждений глаза. При расположении инородных тел в заднем сегменте глаза рекомендуется консультация витреоретинального хирурга.
Ежегодно в США регистрируется около 2,5 млн. травм глаза. Хотя травмы с ВИТ составляют небольшой процент от этого числа, они зачастую требуют большого объема хирургических вмешательств. Внутриглазные инородные тела встречаются в 20-40% проникающих травм глаза. В большинстве случаев (86-96%) встречаются металлические ВИТ. Другие инородные тела чаще всего представляют собой стекло, пластик и ресницы. Отмечена склонность к возникновению травм с ВИТ у молодых мужчин, особенно у работающих с металлом. В недавнем исследовании было обнаружено, что из 297 пациентов с внутриглазными инородными телами 98% составляли мужчины, и 80% случаев произошло при обработке металла.
Инородные тела , проникающие в глаз, обычно имеют небольшие размеры, острые края и большую скорость. Такие травмы особенно часто происходят при обработке металла, строгании, шлифовании. Небольшие острые предметы, обладающие большой скоростью, проникают в глаз с минимальными повреждениями окружающих тканей. Часто такие небольшие роговичные или корнеосклеральные раны могут заживать самостоятельно.
Напротив, большие инородные тела , особенно с тупыми краями, для проникновения в глаз должны двигаться с огромной скоростью, при этом вызывают его контузию и значительные сопутствующие повреждения, что значительно ухудшает прогноз для зрительных функций.
Обследование при внутриглазных инородных телах
Жизненно
важно, чтобы врач обладал высокой степенью настороженности, предполагая возможность внедрения внутриглазных инородных тел, поэтому тщательный сбор анамнеза является важнейшим компонентом в диагностике внутриглазных инородных тел. При этом следует задать несколько ключевых вопросов:
1. Когда произошла травма?
2. Каков механизм травмы?
3. Были ли на глазах защитные средства во время происшествия?
4. При производственных травмах важно выяснить, с каким материалом выполнялась работа (железо, стекло, дерево и т.д.)?
Собранный клинический анамнез позволяет заподозрить или исключить наличие внутриглазного инородного тела, а также уточнить направление дальнейшего обследования и необходимость дополнительных исследований. Также следует собрать анамнез жизни, включая сведения о применении лекарственных средств на настоящий момент. При планировании хирургического вмешательства следует выяснить время последнего приема пищи, а также получить сведения о проведении профилактики столбняка.
В первую очередь проверяют остроту зрения , которая может варьировать от неизмененной до отсутствия светоощущения. Хотя для диагностики внутриглазных инородных тел острота зрения имеет небольшое значение, этот показатель является важным прогностическим фактором. Измерение внутриглазного давления проводят с осторожностью. В поврежденном глазу часто, но не всегда, отмечается относительная гипотония.
Отмечают ряд признаков
, которые часто сочетаются с внутриглазными инородными телами:
1. Субконъюнктивальное кровоизлияние;
2. Трансиллюминационный дефект радужки;
3. Гифема;
4. Локальное помутнение хрусталика;
5. Ранение склеры;
6. Ранение роговицы;
7. Повреждение передней и/или задней капсулы хрусталика;
8. Кровоизлияние в стекловидное тело;
9. Интра- или субретинальное кровоизлияние;
10. Относительная гипотония;
11. Глубокая передняя камера по сравнению с другим глазом;
12. Видимое инородное тело;
13. Нижний локальный отек роговицы.
Решающее значение имеют осмотр глаза на щелевой лампе и осмотр глазного дна в условиях медикаментозного мидриаза. Явный дефект склеры, роговицы, радужки или капсулы хрусталика с визуализацией инородного тела позволяет уверенно поставить диагноз. Однако склеральные раны часто скрываются за субконъюнктивальным кровоизлиянием, а осмотр заднего сегмента часто затруднен кровоизлияниями в переднем или заднем отрезке глаза, что делает чрезвычайно важным осмотр глаза в поисках входной раны. Более того, всегда следует помнить о возможности внедрения нескольких инородных тел. При подозрении на наличие ранения следует провести тест Зейделя.
Гониоскопия в ряде случаев помогает выявить скрытые инородные тела с локализаций в нижней части угла и показана при наличии стабильной сквозной раны роговицы без повреждения передней капсулы хрусталика или трансиллюминационных дефектов радужки. Трансиллюминация используется для выявления дефектов радужки и капсулы хрусталика и сначала проводится при узком зрачке (для выявления дефектов радужки), а затем - при широком (для выявления дефектов капсулы хрусталика), если расширение зрачка допустимо.
При обследовании глаза с предполагаемым дефектом оболочек следует руководствоваться здравым смыслом и избегать чрезмерных манипуляций. Контактные методы исследования (аппланационнная тонометрия, гониоскопия) должны выполняться с осторожностью и при условии, что ранение небольшое, и глаз сохраняет свою форму, как это часто бывает в случаях с внутриглазными инородными телами. При обширных повреждениях стенки глаза или при явных деформациях глаза использование контактных методов исследования недопустимо до хирургической стабилизации глаза. В таких случаях выполняют обследование в ограниченном объеме и помещают на глаз защитное покрытие, затем проводят необходимое дополнительное обследование для подтверждения диагноза и приступают к хирургическому вмешательству.
Если механизм травмы вызывает подозрение на наличие внутриглазных инородных тел, а результаты обследования неубедительны, для подтверждения или исключения такого диагноза необходимо проведение диагностической визуализации. Обзорная рентгенография, ранее являвшаяся основным методом диагностики внутриглазных инородных тел, с наступлением эпохи компьютерной томографии (КТ) применяется только при недоступности других, более современных методов исследования. В многочисленных исследованиях был выявлен неприемлемо высокий процент ложнонегативных результатов, особенно при неметаллических инородных телах.
В настоящее время основными методами для локализации внутриглазных инородных тел являются компьютерная томография и ультразвуковое исследование. КТ остается наиболее часто используемым методом исследования для выявления внутриглазных инородных тел.
Хотя обычная КТ остается приемлемым методом для выявления ВИТ, в ряде работ она сравнивается со спиральной КТ. Сканирование при спиральной КТ происходит значительно быстрее, с меньшим количеством артефактов, более высоким разрешением и меньшей радиационной нагрузкой. При подозрении на инородное тело небольшого размера следует выполнять КТ с тонкими срезами (предпочтительно толщиной 1 мм).
В руках опытного специалиста ультразвук может быть очень ценным методом исследования для выявления и локализации внутриглазных инородных тел. Однако здесь существует ряд трудностей. Ложные эхо-сигналы могут быть расценены как инородное тело. При помощи УЗИ можно переоценить размеры инородного тела, следовательно, УЗИ не следует использовать для определения его размера. Результаты УЗИ сильно зависят от интерпретации, и им следует доверять, только если исследование проводит специалист, имеющий большой опыт в УЗИ глаза.
Введение . Нарушения подвижности глазного яблока или глазодвигательные нарушения (ГДН) встречаются у пациентов с различными заболеваниями. Сопровождаются тягостными субъективными ощущениями двоения, головокружением, тошнотой, нарушением ориентировки в пространстве, а также косметическим дефектом (расходящееся или сходящееся косоглазие, отсутствие подвижности глазного яблока, опущение века). Различают миогенные и неврогенные нарушения подвижности глазного яблока. Миогенные офтальмопатии обусловлены поражением мышц глаза в орбите, чаще всего наблюдаются при травмах глаза, воспалительных процессах в орбите, эндокринологической патологии, аутоимунных процессах. Неврогенные офтальмопатии – изолированные или сочетанные поражения III (глазодвигательного), IV (блокового), VI (отводящего) черепных нервов (ЧН) наблюдаются у пациентов с различными заболеваниями нервной системы. Особенности клинической картины (клиническая оценка глазодвигательной системы), данные параклинических методов обследования (в т.ч. КТ, МРТ), проведенные в оптимальном объеме, как правило, позволяют определить причину ГДН и выявляют этиологию процесса. Выяснение этиологии ГДН способствует определению тактики дальнейшего лечения больных у профильных специалистов, а ранняя диагностика основного заболевания, приведшего к ГДН позволяет сохранить пациенту жизнь и поддерживать качество жизни.
Клиническая оценка глазодвигательной системы . Исследование окуломоторных функций проводится в определенной последовательности. Обычно вначале оценивается положение головы, так как существуют окуломоторные состояния, приводящие к ее вынужденному наклону. К ним относятся паралич блокового нерва с наклоном головы в здоровую сторону и наклон головы в рамках так называемой реакции глаз на наклон, являющейся частью системы рефлекторного поддержания вертикальности.
Затем оцениваются положение глазных яблок и их отклонение. Проводится тест поочередного прикрывания глаз ладонью. При этом можно зафиксировать отклонение оси глазного яблока кнутри, кнаружи и по вертикальной оси. Очень важно прикрывать глаз на несколько секунд, не перемещая руку слишком быстро, поскольку глазам нужно время для возможной девиации. Если держать глаз прикрытым слишком короткое время, обнаружить патологические изменения будет затруднительно. Наиболее чувствительным является тест на попеременное закрывание-открывание глаз – таким образом можно увидеть максимальный угол отклонения глаза. Вертикальная дивергенция или вертикальное косоглазие обычно указывают на поражение центральной нервной системы, косая девиация является составляющей реакции глаз на наклон.
На следующем этапе проводится оценка плавных содружественных следящих движений глазных яблок. Пациента просят следить за плавно перемещающимся предметом (неврологическим молоточком или пальцем исследователя). Отмечается, является ли слежение действительно плавным или саккадирующим, фиксируются ограничения движений глазных яблок и отсутствие или наличие диплопии. Ошибкой, которую часто допускают при оценке плавных следящих движений глаз, является излишняя быстрота перемещения визуального объекта, за которым следит пациент, а также его отведение слишком далеко. В этом случае легко принять за патологию возникающий установочный нистагм. При проверке вертикального плавного слежения необходимо приподнимать и удерживать веки пациента, чтобы видеть его глаза, когда он смотрит вниз.
Далее исследуются саккады - быстрые согласованные движения глаз, происходящие одновременно и в одном направлении. При выполнении теста саккад глаза пациента должны следить за целью, создаваемой генератором визуальных или звуковых стимулов. Обычно при неврологическом осмотре такими генераторами являются движения или щелчки пальцами. При этом цель движется не непрерывно, как в тесте плавного слежения, а скачко образно, от одной позиции к другой. Пациент должен попытаться зафиксировать взгляд на цели, а затем перевести его на следующую позицию быстрыми движениями глаз (саккадами). Оцениваются инициация, скорость и объем саккадирующих движений глазных яблок. В норме саккады должны состоять из одного быстрого движения, которое приводит к точной фиксации взгляда на новой цели. Частыми ошибками при исследовании саккад являются слишком быстрый темп смены генераторов стимулов либо постепенное его ускорение в ходе исследования. Необходимо выполнять тестирование медленно, с частотой примерно 1 Гц. Еще одна ошибка заключается в том, что саккады проверяются в положении слишком сильно отведенных глазных яблок, при этом можно перепутать саккады с возникающим установочным нистагмом. Необходимо, чтобы глазные яблоки отклонялись при исследовании не более чем на 30°. То же справедливо и для вертикальных саккад - если врач отводит цель слишком далеко вверх и вниз, пациент теряет ее из виду, при этом саккады не могут быть оценены достоверно.
Затем необходимо исследовать функцию фиксации взора при крайних отведениях глазных яблок. При этом иногда отмечается наличие установочного нистагма - единичных подергиваний глазных яблок, возникающих при крайнем отведении взора. В норме может наблюдаться несколько нистагмоидных подергиваний глаз вследствие наступления утомления глазных мышц. При патологии возникают разнообразные варианты нистагма, анализ которых позволяет определить локализацию патологического процесса. При оценке установочного нистагма также не нужно уводить цель слишком далеко в стороны, так как пациент должен быть в состоянии ее зафиксировать. Затем исследуется функция конвергенции/дивергенции глазных яблок. Нарушение конвергенции глаз топически указывает на дисфункцию мезенцефальных структур.
В заключение неврологу необходимо провести некоторые тесты по оценке вестибулярной функции, которая находится в тесной связи с окуломоторной системой. Следует отметить наличие спонтанного нистагма. Для объективной оценки целесообразно применение специальных приспособлений, например очков Френзеля, что позволяет выявить именно периферический вестибулярный спонтанный нистагм, который, как правило, может подавляться при фиксации взора, поэтому его сложно увидеть без подобных очков. Они также подавляют фиксацию взора и, таким образом, позволяют достоверно установить наличие спонтанного нистагма.
Следующим этапом является проведение теста встряхивания головы. Пациента просят закрыть глаза, и исследователь быстрыми движениями производит встряхивание его головы (врач поворачивает голову пациента из стороны в сторону в горизонтальной плоскости) около 20 раз. После открытия глаз отмечают, появляется ли нистагм. К примеру, если имеет место периферический дефицит на левой стороне, встряхивание головы будет вызывать нистагм вправо. Но если в патологический процесс вовлечен мозжечок, то возникает вертикальный нистагм при встряхивании головы в горизонтальной плоскости.
Целесообразно проведение теста поворота головы, который является важным для оценки вестибулоокулярного рефлекса (ВОР). Пациента просят смотреть прямо, исследователь удерживает его голову, предварительно установив, что пассивные движения в шее не ограничены и не вызывают дискомфорта. Затем производится очень быстрый поворот головы, при этом пациента просят сфокусировать взгляд на одной точке. Исследователь отмечает, остается ли взгляд сфокусированным на цели или перемещается вместе с головой, а затем совершаются корригирующие саккады с рефиксацией взора, что является признаком недостаточности ВОР. При проведении теста поворота головы не следует слишком быстро возвращать голову в исходное положение - в таком случае трудно определить функционирование ВОР. Поэтому необходимо сделать одно движение и удерживать взгляд и голову повернутыми. Еще одной частой ошибкой является слишком сильный поворот головы в сторону. В этой ситуации можно перепутать ВОР с возникающим установочным нистагмом. Достаточный угол поворота - примерно 20° - 30°.
Следующим этапом осмотра является исследование так называемого подавления ВОР при фиксации взора. Этот тест важен для оценки функции клочка мозжечка. Пациент должен сфокусировать взгляд на больших пальцах вытянутых вперед рук, а затем одновременно повернуть голову и руки с одинаковой угловой скоростью. Врач при этом оценивает, оставался ли взгляд испытуемого сфокусированным на цели или глаза совершали движения, что указывает на нарушение подавления ВОР, свидетельствующее о патологии мозжечка (флоккулярной и пара-флоккулярной зон).
При наличии технической возможности также проводится оценка оптокинетического («железнодорожного», «зрительного») нистагма (ОКН), являющегося физиологической реакцией на движение различных предметов перед глазами. Медленная фаза нистагма направлена в сторону двигающихся объектов. Для исследования ОКН больному предлагают смотреть на вращающийся перед его глазами (со скоростью 10 оборотов в 20 с) барабан с нанесенными на белом фоне черными полосами. При этом генерируется нистагм, имеющий направление, обратное вращению барабана. При оценке ОКН не следует раскручивать барабан слишком быстро, иначе пациент не сможет как следует фиксировать изображения. Исследование ОКН - полезный прием, особенно у детей или у пациентов, с которыми затруднен контакт, у больных со сниженным уровнем сознания. В норме ОКН вызывается равномерно во всех направлениях. У пациентов можно наблюдать такое явление, когда ОКН возникает в сторону вращения барабана, что бывает при наличии спонтанного нистагма невестибулярного происхождения (подробнее клинической оценке глазодвигательной системы читайте в статье «Глазодвигательные расстройства в практике невролога» С.А. Клюшников, Г.А. Азиатская (журнал «Нервные болезни» №4, 2015 [читать ]).
 ИССЛЕДОВАНИЕ ГЛАЗОДВИГАТЕЛЬНЫХ РЕАКЦИЙ У ПАЦИЕНТА С ГОЛОВОКРУЖЕНИЕМ
ИССЛЕДОВАНИЕ ГЛАЗОДВИГАТЕЛЬНЫХ РЕАКЦИЙ У ПАЦИЕНТА С ГОЛОВОКРУЖЕНИЕМ
по материалам статьи «Клиническое обследование пациента с головокружением» В.Т. Пальчун, А.Л. Гусева, Ю.В. Левина; ГБОУ ВПО Российский национальный исследовательский медицинский университет им. Н.И. Пирогова Минздрава России, Москва (журнал «Consilium Medicum» №2, 2015)
ЧАСТЬ 1 (нистагм )
Исследование глазодвигательных реакций начинают с исследования спонтанного нистагма (SpN) при взгляде прямо и при отведении взора ( статью «Нистагм» на сайт).
«Природа нистагма »:
■ Периферический (вестибулярный), SpN наблюдается при возникновении асимметрии между ампулярными рецепторами полукружных каналов двух лабиринтов при отсутствии физиологического раздражителя в виде угловых ускорений, т.е. в покое при неподвижной голове. Эта асимметрия проявляется в медленном смещении глаз в сторону более слабой стороны (медленный компонент) и следующей за ним быстрой корригирующей саккаде в более сильную сторону (быстрый компонент), генерируемой центральными отделами нервной системы. При наблюдении за глазами со стороны наиболее различима быстрая фаза, поэтому направление нистагма определяют именно по ней. Например, SpN влево означает, что медленная фаза направлена вправо, а быстрая – влево. Таким образом, наличие периферического SpN подтверждает поражение одного из лабиринтов.
■ Центральный SpN наблюдается при наличии патологического очага в разных отделах ЦНС, участвующих в поддержании равновесия и глазодвигательных реакциях (например, мозжечок, медиальный продольный пучок, структуры ретикулярной формации и др.), при сохранной функции обоих вестибулярных анализаторов.
При оценке SpN исследователь должен сделать следующие выводы:
1
- есть ли SpN;
2
- если есть SpN, то в какую сторону он бьет в том или ином положении взора;
3
- уменьшается или увеличивается SpN при отсутствии фиксации взора.
SpN, выявляемый при отсутствии фиксации взора, называют скрытым . Чтобы исключить фиксацию взора, можно попросить пациента закрыть глаза. Это самый легкий и очевидный способ, широко распространенный в прошлом, при котором исследователь аккуратно кладет большие пальцы на верхние веки пациента, ощущая движения глазных яблок. В данном случае при достаточной интенсивности SpN сам факт его наличия устанавливается, однако направление и характер нистагма при разных отведениях взора остаются недоступны для анализа. Для определения скрытого SpN удобными и простыми в использовании являются очки Френзеля.
 Для справки (очки Френзеля). Для более удобного наблюдения за нистагмом больному надевают очки с линзами +20 дптр, предложенные Н. Frenzel (1938). На внутренней стороне оправы вмонтированы миниатюрные лампочки, питающиеся от карманных аккумуляторов. Такие очки, освещающие и увеличивающие глаза, дают возможность уловить наименьшие движения, которые не удается обнаружить при простом визуальном осмотре. Кроме того, очки не позволяют больному фиксировать взгляд на окружающих предметах, что может воспрепятствовать появлению нистагма. Необходимо избегать крайних отведений глаз, поскольку у больного при этом могут появиться кратковременные нистагмовые движения (учредительный нистагм) из-за усталости глазных мышц или слабой фиксации взгляда (при отведении глазных яблок в крайнее положение может возникать мелкоразмашистый «физиологический», т.е. установочный, нистагм, не имеющий клинического значения).
Для справки (очки Френзеля). Для более удобного наблюдения за нистагмом больному надевают очки с линзами +20 дптр, предложенные Н. Frenzel (1938). На внутренней стороне оправы вмонтированы миниатюрные лампочки, питающиеся от карманных аккумуляторов. Такие очки, освещающие и увеличивающие глаза, дают возможность уловить наименьшие движения, которые не удается обнаружить при простом визуальном осмотре. Кроме того, очки не позволяют больному фиксировать взгляд на окружающих предметах, что может воспрепятствовать появлению нистагма. Необходимо избегать крайних отведений глаз, поскольку у больного при этом могут появиться кратковременные нистагмовые движения (учредительный нистагм) из-за усталости глазных мышц или слабой фиксации взгляда (при отведении глазных яблок в крайнее положение может возникать мелкоразмашистый «физиологический», т.е. установочный, нистагм, не имеющий клинического значения).
- SpN, определяемый в крайних отведениях глаз (более 30° от средней линии по горизонтали и более 20° от средней линии по вертикали), называется установочным. Он часто выявляется у здоровых лиц и при отсутствии нарушений в других глазодвигательных тестах считается физиологическим, так как возникает из-за нарушения координации глазодвигательных мышц при их избыточном нефизиологичном отведении.
Кроме SpN в этом тесте исследователь может обнаружить прямоугольные саккадические осцилляции (square-wave jerks), представляющие мелкоразмашистые саккады 0,5 - 5°, повторяющиеся через небольшие временные интервалы. У них нельзя определить направление, так как глаза осциллируют в разные стороны от центрального положения с примерно одинаковой скоростью. Наличие таких прямоугольных саккадических осцилляций может наблюдаться в норме, чаще у злостных курильщиков и при сильном волнении, а также являться одним из признаков прогрессирующего надъядерного паралича взора или некоторых мозжечковых синдромов.
1
- горизонтальный нистагм, может быть с ротаторным компонентом;
2
- интенсивность периферического SpN значительно увеличивается при отсутствии фиксации взора;
3
- периферический SpN всегда однонаправлен и подчиняется закону Александера, т.е. направление и плоскость нистагма остаются постоянными при взоре в любую сторону, а интенсивность уменьшается при взгляде в сторону медленного компонента.
Центральный SpN имеет следующие характеристики :
1
- разнонаправленный SpN, как при взоре прямо, так и при отведении взора в разные стороны (например, при патологии мозжечка, особенно клочка или околоклочка, а
также при нейродегенеративных заболеваниях характерно наличие SpN при отведении взора в разные стороны;
2 - исключительно горизонтальный SpN, возникающий при отведении взора, может свидетельствовать о структурных изменениях в области ствола мозга, а именно в предлежащем ядре языкоглоточного нерва (nucleus prepositus hypoglossi), в мозжечке (клочок, околоклочок), т.е. в областях нейронального интегратора, отвечающих за удержание горизонтального взора;
3 - исключительно вертикальный SpN, наблюдаемый при отведении взора (характерен для повреждения областей среднего мозга, включающих ядро Кахаля, т.е. области нейронального интегратора, отвечающей за удержание вертикального взора;
4 несодружественный горизонтальный SpN, более выраженный в находящемся в состоянии отведения глазе и менее выраженный в глазе, находящемся в состоянии приведения (свидетельствует о наличии межъядерной офтальмоплегии вследствие поражения медиального продольного пучка);
5 - вертикальный нистагм вниз, как правило, усиливается при взгляде вниз и в сторону, (является признаком двустороннего поражения клочка или околоклочка мозжечка).
Общие отличия периферического SpN от центрального представлены в таблице:

Тест встряхивания голоы позволяет выявить динамические нарушения вестибулярной функции. Его проводят тогда, когда SpN в покое и при отведении взора сомнительный или не определяется вовсе. Методика его проведения следующая: пациент надевает очки Френзеля. Далее врач поворачивает голову пациента из стороны в сторону в горизонтальной плоскости примерно 20 раз, резко останавливает голову в среднем положении, просит пациента широко открыть глаза и наблюдает за их движениями. В норме глаза остаются неподвижными либо определяются 1 - 2 нистагменных толчка. Продолжительный нистагм после встряхивания головы возникает из-за имеющейся вестибулярной латентной асимметрии, которая проявляется при растормаживании центрального механизма сохранения скорости при многократных поворотах головы.
Чаще всего появляющийся в этом тесте нистагм свидетельствует об одностороннем периферическом поражении вестибулярного анализатора, а его направление будет указывать на сохранный лабиринт. Так, при поражении левого лабиринта нистагм в тесте встряхивания головы будет направлен вправо. При поражении мозжечка в этом тесте тоже может быть зафиксирован нистагм, однако он будет вертикальным.
ЧАСТЬ 2 (движение глаз )
Помимо исследования SpN при разных отведениях взора обязательно проводить исследование всех видов движений глаз, которые осуществляются под контролем премоторных центров, лежащих в стволе мозга.
Физиологи выделяют 4 глазодвигательные системы (которые постоянно активно взаимодействуют, чередуются друг с другом для того, чтобы человек в обычной жизни четко различал интересующие его объекты внешней среды):
1 - саккады;
2 - плавное слежение;
3 - оптокинетическая система (оптокинез) ;
4 - вестибулярная система (вестибулоокулярный рефлекс – ВОР).
При проведении теста саккад пациента просят переводить взгляд с одной мишени на другую по команде врача. В качестве мишени можно использовать карандаши разного цвета или указательные пальцы врача, расположенные по обе стороны от пациента на небольшом расстоянии. Следует обязательно исследовать как вертикальные, так и горизонтальные саккады, при этом оценивать задержку, скорость, точность саккад, а также сочетанность движений обоих глаз.
Замедление саккад свидетельствует о наличии нарушений в стволе. Избирательное замедление только горизонтальных саккад характерно для нарушений в области моста (парамедианная ретикулярная формация моста), а избирательное замедление только вертикальных саккад – для нарушений в области верхних отделов среднего мозга в ростральном промежуточном ядре медиального продольного пучка (rostral interstitial nucleus). Замедление саккад только одного глаза, как правило, проявляющееся в виде нарушения приведения глаза, часто наблюдается при межъядерной офтальмоплегии.
Дисметрия саккад легко определяется по направлению возникающих дополнительных корректирующих саккад, направленных на фиксацию взора на мишени. В норме глаза переводятся с мишени на мишень одним большим скачком, при этом возможно возникновение одной маленькой (около 2°) коррекционной саккады, особенно в тесте вертикальных саккад. Эта физиологическая дисметрия, как правило, исчезает в повторных тестах между неподвижными мишенями. Различные виды дисметрии («недолет», «перелет») в основном встречаются при поражении разных областей мозжечка. «Недолеты» характерны для поражения червя, «перелеты» – для двустороннего поражения заднего ядра шатра (posterior fastigial nucleus).
Задержка саккад, как правило, является следствием поражения высших корковых центров, вызывая так называемую глазодвигательную апраксию.
Плавное слежение . Плавное слежение позволяет человеку четко различать объект, движущийся в поле зрения.
При исследовании плавного слежения пациента просят следить глазами за мишенью (например, за кончиком карандаша), которую врач медленно перемещает (со скоростью примерно 10°/с) перед глазами пациента на расстоянии до 0,5 м. Тест считается выполненным, если скорость движения глаз пациента соответствует скорости движения мишени. Если плавное слежение замедлено или ускорено, наблюдаются корректирующие саккады, догоняющие или возвращающие взор к объекту.
Нарушение плавного слежения свидетельствует о поражении центральных отделов вестибулярной системы (зрительная кора, медиально-верхние отделы височной доли, средняя часть верхней височной извилины, корковый центр взора в лобных долях,
дорсолатеральные ядра моста, мозжечок, вестибулярные и глазодвигательные ядра).
Однако всегда нужно учитывать, что плавное слежение чрезвычайно зависимо от внимания пациента, ухудшается с возрастом и чувствительно к действию медицинских препаратов.
Как и саккады, плавное слежение нужно оценивать в горизонтальной и вертикальной плоскостях. Нарушения могут выявляться только в одну сторону, например, при поражении задних отделов червя мозжечка наблюдается ипсилатеральное нарушение плавного слежения. Нарушение плавного слежения во все стороны указывает на поражение клочка и/или околоклочка мозжечка, например, при спиноцеребеллярной атаксии, передозировке антиконвульсантами, бензодиазепинами или алкогольной интоксикации.
Оптокинетическая система . Тест на оптокинез. Оптокинетический рефлекс служит для стабилизации всего поля зрения при его движении относительно смотрящего (например, при взгляде из окна движущегося поезда), в отличие от плавного слежения, при котором слежение происходит за одним-единственным объектом. Оптокинетический рефлекс складывается из взаимодействия двух систем: плавного слежения и саккад.
Для его исследования используют оптокинетический барабан, который врач вращает перед глазами пациента, в то время как пациент считает возникающие в поле зрения полоски. При этом медленная фаза нистагма будет направлена в сторону вращения барабана, а быстрая – в противоположную.
Сохранный горизонтальный и вертикальный оптокинетический нистагм, как правило, указывает на отсутствие повреждений в области среднего мозга и моста.
Асимметрия горизонтального оптокинеза (сравнение оптокинеза вправо с оптокинезом влево) указывает на одностороннее поражение коры или ствола мозга, а ухудшение вертикального оптокинеза по сравнению с горизонтальным характерно для надъядерного паралича взора вследствие поражения среднего мозга. Отсутствие содружественности движения глаз при оптокинезе, проявляющееся, как правило, в нарушении приведения одного из глаз, свидетельствует о межъядерной офтальмоплегии.
Вестибулярная система (вестибулоокулярный рефлекс – ВОР).
Исследование ВОР (тест поворота головы, тест Хальмаги). ВОР обеспечивает поворот глаз в орбите со скоростью, эквивалентной скорости поворота головы, только в противоположную сторону. Этим обеспечивается четкость воспринимаемых образов при движении головы, так как образ не смещается с центральной ямки сетчатки. Проще всего проводить и трактовать исследование ВОР с горизонтального полукружного канала.
Методика проведения теста следующая: врач берет голову пациента двумя руками, просит пациента сфокусироваться на кончике носа врача и резко поворачивает голову поочередно то вправо, то влево из срединного положения, но не более чем на 15 - 20° в сторону. Движение врача должно быть коротким, но быстрым и желательно непредсказуемым для пациента.
В норме глаза пациента при резком повороте головы совершают такой же резкий скачок в противоположную сторону так, что складывается впечатление, что глаза остались неподвижными, сфокусированными на кончике носа врача.
При одностороннем поражении одного из лабиринтов, например при поражении правого горизонтального полукружного канала, при повороте головы вправо глаза поворачиваются также вправо, после чего с запозданием возникает корректирующая саккада влево, необходимая для повторной фиксации взора на мишени. Эта корректирующая саккада, визуально регистрируемая в тесте, и является признаком дефицита ВОР вправо в данном примере.
Как правило, нарушение ВОР свидетельствует именно о периферическом поражении вестибулярной системы, потому что его рефлекторная дуга включает вестибулярный анализатор (ампулярный рецептор в полукружном канале), ядра вестибулярного нерва, глазодвигательного, отводящего и блокового нерва, без вовлечения высших отделов ЦНС. В редких случаях ВОР может быть нарушен при центральном поражении вестибулярной системы, в основном мозжечка. При этом можно наблюдать гиперактивность ВОР и появление корректирующей саккады, направленной в сторону поворота головы.
Исследование ВОР можно также проводить в плоскостях сагиттальных полукружных каналов (переднего и заднего), однако без использования специального оборудования (системы видео-импульсного теста) различить корректирующую саккаду крайне сложно, что на практике делает исследование ВОР в сагиттальных плоскостях малоинформативным и редко используемым.
Для подтверждения нарушения ВОР, если при проведении теста поворота головы возникновение корригирующей саккады сомнительно, применяют тест «Динамическая острота зрения » (ДОЗ). Для проведения теста ДОЗ необходимо использовать таблицу для проверки остроты зрения, например таблицу Сивцева. Сначала измеряется острота зрения пациента в покое (голова неподвижна), затем врач начинает поворачивать голову пациента из стороны в сторону на 30° в горизонтальной плоскости с частотой 2 Гц (2 поворота в секунду), при этом повторно измеряя остроту зрения. В норме острота зрения при поворотах головы не меняется или происходит потеря не более 3 строк. Потеря более 3 строк свидетельствует о нарушении ВОР.
Тест встряхивания головы . Этот тест позволяет выявить динамические нарушения вестибулярной функции. Его проводят тогда, когда SpN в покое и при отведении взора сомнительный или не определяется вовсе. Методика его проведения следующая: пациент надевает очки Френзеля. Далее врач поворачивает голову пациента из стороны в сторону в горизонтальной плоскости примерно 20 раз, резко останавливает голову в среднем положении, просит пациента широко открыть глаза и наблюдает за их движениями. В норме глаза остаются неподвижными либо определяются 1 - 2 нистагменных толчка.
Продолжительный нистагм после встряхивания головы возникает из-за имеющейся вестибулярной латентной асимметрии, которая проявляется при растормаживании центрального механизма сохранения скорости при многократных поворотах головы. Чаще всего появляющийся в этом тесте нистагм свидетельствует об одностороннем периферическом поражении вестибулярного анализатора, а его направление будет указывать на сохранный лабиринт. Так, при поражении левого лабиринта нистагм в тесте встряхивания головы будет направлен вправо. При поражении мозжечка в этом тесте тоже может быть зафиксирован нистагм, однако он будет вертикальным.
В диагностике и дифференциальной диагностике заболеваний сетчатки большое распространение получили электрофизиологические методы исследования, к которым относятся электроретинография, электроокулография и регистрация зрительных вызванных потенциалов коры головного мозга.
Электроретинография - метод регистрации суммарной биоэлектрической активности всех нейронов сетчатки (рис. 15.2): негативная а-волна - фоторецепторов и позитивная b-волна - гипер- и деполяризующихся биполяров и мюлле-ровских клеток. Электроретинограмма (ЭРГ) возникает при воздействии на сетчатку световыми стимулами различного размера, формы, длины волны, интенсивности, длительности, частоты следования в различных условиях световой и тем-новой адаптации.
Практическая ценность электроретинографии определяется тем, что она является очень чувствительным методом оценки функционального состояния сетчатки, который позволяет определить как самые незначительные биохимические нарушения, так и грубые дистрофические и атрофические процессы. Электроретинография помогает изучать механизмы развития патологических процессов в сетчатке, облегчает раннюю дифференциальную и топическую диагностику заболеваний сетчатки, ее используют для контроля за динамикой патологического процесса и эффективностью лечения.
ЭРГ может быть зарегистрирована от всей площади сетчатки и от локальной области различной величины. Локальная ЭРГ, зарегистрированная от макулярной области, позволяет оценить функции колбочковой системы макулярной области. ЭРГ, вызываемую реверсивным шахматным стимулом, используют для характеристики нейрона второго порядка.
Выделение функций фотопиуеской (колбочковой) и скотопической (палочковой) систем основано на различии физиологических свойств колбочек и палочек сетчатки, поэтому используют соответствующие условия, в которых доминирует каждая из этих систем. Колбочки более чувствительны к ярким красным стимулам, предъявляемым в фотопических условиях освещения после предварительной световой адаптации, подавляющей палочковую активность, к частоте мельканий свыше 20 Гц, палочки - к слабым ахроматическим или синим стимулам в условиях темновой адаптации, к частоте мельканий до 20 Гц.
Различная степень вовлечения в патологический процесс палочковой и/или колбочковой систем сетчатки является одним из характерных признаков любого заболевания сетчатки наследственного, сосудистого, воспалительного, токсического, травматического и иного генеза, что и определяет характер электрофизиологической симптоматики.
В основе принятой в электроретинографии классификации ЭРГ лежат амплитудные характеристики основных а- и b-волн ЭРГ, а также их временные параметры. Различают следующие виды ЭРГ: нормальную, супернормальную, субнормальную (плюс- и минус-негативную), угасшую, или нерегистрируемую (отсутствующую). Каждый из типов ЭРГ отражает локализацию процесса, стадию его развития и патогенез.
Супернормальная ЭРГ характеризуется увеличением а- и b-волн, что отмечается при первых признаках гипоксии, медикаментозных интоксикациях, симпатической офтальмии и пр. Супернормальная биоэлектрическая реакция при травматическом перерыве зрительного нерва и его атрофии обусловлена нарушением проведения возбуждения по ретино-таламическим центробежным тормозящим волокнам. В ряде случаев трудно объяснить природу супернормальной ЭРГ.
Субнормальная ЭРГ - это наиболее часто выявляемый вид патологической ЭРГ, которая характеризуется снижением а- и b-волн. Ее регистрируют при дистрофических заболеваниях сетчатки и хориоидеи, отслойке сетчатки, увеитах с вовлечением в процесс 1 -го и 2-го нейронов сетчатки, хронической сосудистой недостаточности с нарушением микроциркуляции, некоторых формах ретино-шизиса (Х-хромосомный, сцепленный с полом, синдром Вагнера) и т. д.
Негативная ЭРГ характеризуется увеличением или сохранностью а-волны и небольшим или значительным снижением b-волны. Негативную ЭРГ можно наблюдать при патологических процессах, при которых изменения локализуются в дистальных отделах сетчатки. Минус-негативная ЭРГ встречается при ишемических тромбозах центральной вены сетчатки, лекарственных интоксикациях, прогрессирующей миопии и врожденной стационарной ночной слепоте, болезни Огуши, X-хромосомном ювенильном ретино-шизисе, металлозах сетчатки и других видах патологии.
Угасшая, или нерегистрируемая (отсутствующая) ЭРГ является электрофизиологическим симптомом тяжелых необратимых изменений в сетчатке при ее тотальной отслойке, развитом металлозе, воспалительк ых процессах в оболочках глаза, окклюзии центральной артерии сетчатки, а также патогномоничным признаком пигментного ретинита и амавроза Лебера. Отсутствие ЭРГ отмечено при грубых необратимых изменениях нейронов, которые могут наблюдаться при дистрофических, сосудистых и травматических поражениях сетчатки. ЭРГ этого типа регистрируют в терминальной стадии диабетической ретинопатии, когда грубый пролиферативный процесс распространяется на дистальные отделы сетчатки, и при витреоретинальной дистрофии Фавре - Гольдмана и Вагнера.
Электроокулография - регистрация постоянного потенциала глаза с помощью накожных электродов, накладываемых на область наружного и внутреннего края нижнего века. Данный метод позволяет выявить патологические изменения пигментного эпителия сетчатки и фоторецепторов. Метод основан на том, что глаз представляет собой диполь: роговица имеет положительный заряд, пигментный эпителий - отрицательный, а имеющийся постоянный потенциал меняется при движении глаза в различных условиях адаптации.
Необходимыми условиями для нормальных световых и темновых колебаний постоянного потенциала является нормальное функционирование фоторецепторов и пигментного эпителия, контакт между этими слоями, а также адекватное кровоснабжение хориоидеи. На ЭОГ отмечают следующие показатели: базовый потенциал - постоянный потенциал, измеренный у пациента, длительно находящегося в условиях неизменной освещенности;
потенциал светового подъема: при резком изменении световых условий от умеренного освещения к яркому свету происходит характерное увеличение базового потенциала сетчатки (световой подъем);
потенциал темпового спада: резкий переход от умеренной освещенности к темноте приводит к возникновению серии затухающих колебаний базового потенциала (темновое падение), достигающего минимума на 10-12-й минуте темновой адаптации.
Для клинических целей рассчитывают отношение потенциала светового пика к потенциалу темново-го спада. Полученный результат умножают на 100 и получают так называемый коэффициент Ардена (КА), который считают нормальным, если он превышает 185 %. С целью оценки патологических состояний сетчатки КА подразделяют на субнормальный (135-185 %), анормальный (110-135%), погасший (100-110 %), извращенный (ниже 100 %).
Электроокулографию используют в диагностике различных заболеваний сетчатки дистрофической, воспалительной и токсической природы, при циркуляторных нарушениях и другой патологии, при которой в патологический процесс вовлекаются фоторецепторы и хориоидея.
Зрительные вызванные потенциалы (ЗВП) регистрируют для диагностики поражения зрительных путей, оценивая их состояние от периферических (сетчатка) до центральных отделов (первичные и вторичные зрительные центры). Метод регистрации ЗВП на вспышку света и реверсивный паттерн широко применяют в клинике для диагностики заболеваний зрительных путей и патологии зрительного нерва, при отеке, воспалении, атрофии, компрессионных повреждениях травматического и опухолевого генеза, локализации патологического процесса в хиазме, зрительном тракте и коре головного мозга, амблиопии и заболеваниях сетчатки.
ЗВП отражают в основном электрическую активность макулярной области, что связано с ее бблыпим представительством по сравнению с периферией в шпорной борозде. В качестве стимулов обычно используют диффузные вспышки света и пространственно-структурированные стимулы в виде шахматных паттернов и решеток с прямоугольным профилем освещенности. Виды ЗВП зависят от характера стимула: ЗВП на вспышку света называется вспышечным, на паттерн-стимул - паттерн-ЗВП. При регистрации этой формы ЗВП стимулы предъявляют либо в режиме включения-выключения, когда средняя освещенность паттерна и сменяющего его гомогенного поля постоянна, либо в режиме реверсии, когда в постоянно присутствующем на экране монитора изображении шахматного поля белые квадраты сменяются черными, а черные - белыми. ЗВП на вспышку позволяют получить ориентировочную информацию о состоянии зрительного нерва и зрительного пути выше хиазмы.
ЗВП дополняют результаты электроретинографии и являются единственным источником информации о зрительной системе в тех случаях, когда ЭРГ невозможно зарегистрировать по тем или иным причинам.
Критериями клинически значимых отклонений при оценке ЗВП являются отсутствие ответа или значительное снижение амплитуды, удлинение латентности всех пиков, значительные различия в амплитуде и латентности при стимуляции правого и левого. У новорожденных или неконтактных больных нормальные ЗВП еще не доказывают наличие сознания и восприятие зрительных образов, а могут лишь свидетельствовать о сохранности светочувствительности.
Важную роль в дифференциальной диагностике заболеваний сетчатки и хориоидеи играют также флюоресцентная ангиография, ультразвуковые исследования, сканирующая лазерная офтальмоскопия, оптическая когерентная томография.
60466 0
При встрече с больным, предъявляющим жалобы на боли в горле или затруднение дыхания, врач в первую очередь оценивает его общее состояние, дыхательную функции гортани, прогнозирует возможность возникновения острого стеноза и при соответствующих показаниях оказывает экстренную помощь больному.
Анамнез
Уже с первых слов по характеру звучания голоса больного (гнусавость, осиплость, афоничность, дребезжание голоса, одышка, стридор и др.) можно составить представление о возможном заболевании. При оценке жалоб больного обращают внимание на их характер, давность, периодичность, динамику, зависимость от эндо- и экзогенных факторов, сопутствующих заболеваний.
Внешний осмотр. Внешнему осмотру подвергается область гортани, занимающая центральную часть передней поверхности шеи, поднижнечелюстная и над-грудинная области, боковые поверхности шеи, а также надключичные ямки. При осмотре оценивают состояние кожных покровов, состояние венозного рисунка, форму и положение гортани, наличие отека подкожной клетчатки, припухлостей, свищей и других признаков, свидетельствующих о воспалительных, опухолевых и иных поражениях гортани.
Пальпация
Пальпация гортани и передней поверхности шеи проводится при обычном положении головы и при ее запрокидывании, при этом оценивают рельеф пальпируемой области (рис. 1).
Рис. 1. Выступы и впадины предгортанной области: 1 — выступ подъязычной кости; 2 — подъязычно-щитовидная впадина; 3 — выступ щитовидного хряща (кадык, Адамово яблоко); 4 — межперстневидно-щитовидная впадина; 5 — выступ дуга перстневидного хряща; 6 — подгортанный выступ, образованный первыми кольцами трахеи; 7 — надгрудинная впадина; пяк — подъязычная кость; щх — щитовидный хрящ; пх — перстневидный хрящ; гр — грудина
При поверхностной пальпации оценивают консистенцию, подвижность и тургор кожи, покрывающей гортань и прилегающие области. При глубокой пальпации обследуют область подъязычной кости, пространство около углов нижней челюсти, затем спускаются по переднему и заднему краю грудиноключично-сосцевидной мышцы, определяя состояние лимфоузлов. Пальпируют надключичные ямки и области прикрепления грудиноключично-сосцевидной мышцы, боковые и затылочную поверхности шеи и лишь затем переходят к пальпации гортани. Ее охватывают с обеих сторон пальцами обеих рук, перебирая ее элементы. Оценивают форму, консистенцию, устанавливают возможное наличие болезненности и других ощущений. Затем смещают гортань вправо-влево, оценивая ее подвижность, а также возможное наличие звуковых феноменов — хруста (при переломах хрящей), крепитации (при эмфиземе). При пальпации области перстневидного хряща и конической связки нередко выявляют покрывающий их перешеек щитовидной железы. Ощупывая яремную ямку, просят больного сделать глотательное движение: при наличии эктопированной доли щитовидной железы может ощущаться ее толчок.
Ларингоскопия
Ларингоскопия — основной вид исследования гортани. Сложность метода заключается в том, что продольная ось гортани расположена под прямым углом к оси полости рта, из-за чего гортань не может быть осмотрена обычным путем. Осмотр гортани может быть проведен либо с помощью гортанного зеркала (непрямая ларингоскопия ), при использовании которого ларингоскопическая картина представляется в виде зеркального отображения, либо при помощи специальных директоскопов, предназначенных для прямой ларингоскопии .
Для непрямой ларингоскопии используют плоские гортанные зеркала, подобные тем, которые используют для задней зеркальной эпифарингоскопии. Чтобы избежать запотевания зеркала, его подогревают на спиртовке зеркальной поверхностью к пламени или в горячей воде. Перед введением зеркала в полость рта проверяют его температуру прикосновением задней металлической поверхностью к коже тыльной поверхности кисти исследующего.
Непрямую ларингоскопию проводят в трех позициях обследуемого: 1) в положении сидя с несколько наклоненным вперед туловищем и слегка отклоненной кзади головой; 2) в позиции Киллиана (рис. 2, а) для лучшего обзора задних отделов гортани; в этой позиции врач осматривает гортань снизу, стоя перед обследуемым на одном колене, а он наклоняет голову книзу; 3) в позиции Тюрка (б) для осмотра передней стенки гортани, при которой обследуемый запрокидывает голову, а врач проводит осмотр сверху, стоя перед ним.

Рис. 2. Направление хода лучей и оси зрения при непрямой ларингоскопии в позиции Киллиана (а) и Тюрка (б)
Врач правой рукой берет рукоятку с укрепленным в ней зеркалом, как писчее перо, так чтобы зеркальная поверхность была направлена под углом вниз. Обследуемый широко раскрывает рот и максимально высовывает язык. Врач I и III пальцами левой руки захватывает обернутый в марлевую салфетку язык и удерживает его в высунутом состоянии, в это же время II пальцем этой же руки приподнимает верхнюю губу для лучшего обзора осматриваемой области, направляет луч света в полость рта и вводит в нее зеркало. Тыльной поверхностью зеркало прижимает к мягкому небу, отодвигая его кзади и кверху. При введении зеркала в полость рта не следует касаться корня языка и задней стенки глотки, чтобы не вызвать глоточного рефлекса. Шток и рукоятка зеркала опираются на левый угол рта, а поверхность его должна быть ориентирована таким образом, чтобы она образовала с осью полости рта угол в 45°. Световой поток, направленный на зеркало и отраженный от него, освещает полость гортани. Гортань осматривают при спокойном и форсированном дыхании обследуемого, затем при фонации звуков «и» и «э», что способствует более полному осмотру надгортанного пространства и гортани. При фонации возникает смыкание голосовых складок.
Самым частым препятствием при непрямой ларингоскопии является выраженный глоточный рефлекс. Для его подавления существуют некоторые приемы. Например, обследуемому предлагают производить в уме обратный отсчет двузначных чисел или, сцепив кисти, тянуть их изо всех сил. Предлагают также обследуемому самому удерживать свой язык. Этот прием необходим и в том случае, когда врачу необходимо проводить в гортани некоторые манипуляции, например удаление фибромы на голосовой складке.
При неукротимом рвотном рефлексе прибегают к аппликационной анестезии глотки и корня языка. У детей младшего возраста непрямая ларингоскопия практически не удается, поэтому при необходимости обязательного осмотра гортани (например, при ее папилломатозе) прибегают к прямой ларингоскопии под наркозом.
Ларингоскопическая картина гортани при непрямой ларингоскопии представляется в зеркальном отражении (рис. 3): сверху видны передние отделы гортани, нередко прикрытые у комиссуры надгортанником; задние отделы, в том числе черпаловидные хрящи и межчерпаловидное пространство, отображаются в нижней части зеркала.

Рис. 3. Внутренний вид гортани при непрямой ларингоскопии: 1 — корень языка; 2 — надгортанник; 3 — бугорок надгортанника; 4 — свободный край надгортанника; 5 — черпалонадгортанная складка; 6 — складки преддверия; 7 — голосовые складки; 8 — желудочек гортани; 9 — черпаловидный хрящ с рожковидным хрящом; 10 — клиновидный хрящ; 11 — межчерпаловидное пространство
При непрямой ларингоскопии осмотр гортани возможен только одним левым глазом, смотрящим через отверстие лобного рефлектора (в чем легко убедиться при закрытии этого глаза). Поэтому все элементы гортани видны в одной плоскости, хотя голосовые складки располагаются на 3-4 см ниже края надгортанника. Боковые стенки гортани визуализируются резко укороченными. Сверху, то есть фактически спереди, видна часть корня языка с язычной миндалиной (1), затем бледно-розовый надгортанник (2), свободный край которого при фонации звука «и» поднимается, освобождая для обозрения полость гортани. Непосредственно под надгортанником в центре его края иногда можно увидеть небольшой бугорок надгортанника (3), образованный ножкой надгортанника. Ниже и кзади надгортанника, расходясь от угла щитовидного хряща и комиссуры к черпаловидным хрящам, расположены голосовые складки (7) белесовато-перламутрового цвета, легко идентифицирующиеся по характерным трепетным движениям, чутко реагирующие даже на незначительную попытку фонации.
В норме края голосовых складок ровные, гладкие; при вдохе они несколько расходятся; во время глубокого вдоха они расходятся на максимальное расстояние и становятся обозримыми верхние кольца трахеи, а иногда даже киль бифуркации трахеи. В верхнелатеральных областях полости гортани над голосовыми складками видны розовые и более массивные складки преддверия (6). Они отделены от голосовых складок входом в желудочки гортани. Межчерпаловидное пространство (11), являющееся как бы основанием треугольной щели гортани, ограничено черпаловидными хрящами, которые видны в виде двух булавовидных утолщений (9), покрытых розовой слизистой оболочкой. При фонации видно, как они вращаются навстречу друг другу своими передними частями и сближают прикрепленные к ним голосовые складки. Слизистая оболочка, покрывающая заднюю стенку гортани, при расхождении черпаловидных хрящей на вдохе становится гладкой; при фонации, когда черпаловидные хрящи сближаются, она собирается в мелкие складки. У некоторых лиц черпаловидные хрящи соприкасаются настолько тесно, что как бы заходят друг за друга. От черпаловидных хрящей направляются вверх и вперед черпало-надгортанные складки (5), которые достигают латеральных краев надгортанника и вместе с ним служат верхней границей входа в гортань. Иногда, при субатрофичной слизистой оболочке, в толще черпалонадгортанных складок можно видеть небольшие возвышения над черпаловидными хрящами — это рожковидные (санториниевы) хрящи; латеральнее них располагаются врисберговы хрящи (10).
Цвет слизистой оболочки гортани необходимо оценивать в соответствии с анамнезом заболевания и другими клиническими признаками, поскольку в норме он не отличается постоянством и нередко зависит от вредных привычек и воздействия профвредностей. У гипотрофичных лиц астенического телосложения цвет слизистой оболочки гортани обычно бледно-розовый; у нормостеников — розовый; у лиц тучных, полнокровных (гиперстеников) или курильщиков цвет слизистой оболочки гортани может быть от красного до синюшного без выраженных признаков заболевания этого органа. При воздействии профессиональных вредностей (пыль, пары едких веществ) слизистая оболочка приобретает лакированный оттенок — признак атрофического процесса.
Прямая ларингоскопия
Прямая ларингоскопия позволяет осматривать внутреннее строение гортани в прямом изображении и производить в достаточно широком объеме различные манипуляции на ее структурах (удаление полипов, фибром, папиллом обычными, крио- или лазерохирургическими методами), а также проводить экстренную или плановую интубацию. Этот метод введен в практику М. Кирштейном в 1895 г. и в последующем неоднократно усовершенствовался. Метод основан на применении жесткого директоскопа , введение которого в гортаноглотку через ротовую полость становится возможным благодаря эластичности и податливости окружающих тканей.
Показания к прямой ларингоскопии многочисленны, и их число непрерывно растет. Этот способ широко используется в детской оториноларингологии. Для детей раннего возраста используют цельный ларингоскоп с несъемной рукояткой и неподвижным шпателем. Для подростков и взрослых применяют ларингоскопы со съемной рукояткой и выдвижной пластиной шпателя.
Противопоказаниями служат выраженное стенотическое дыхание, сердечнососудистая недостаточность, эпилепсия с низким порогом судорожной готовности, поражения шейных позвонков, не допускающих запрокидывания головы, аневризма аорты. Временными или относительными противопоказаниями служат острые воспалительные заболевания слизистой оболочки полости рта, глотки, гортани, кровотечения из глотки и гортани.
У детей раннего возраста прямую ларингоскопию проводят без анестезии; у детей младшего возраста — под наркозом; старшего возраста — либо под наркозом, либо под местной анестезией с соответствующей премедикацией, как и у взрослых. Для местной анестезии могут быть применены различные анестетики аппликационного действия в сочетании с седативными и противосудорожными препаратами. Для понижения общей чувствительности, мышечного напряжения и слюноотделения обследуемому за 1 ч до процедуры дают одну таблетку фенобарбитала (0,1 г) и одну таблетку сибазона (0,005 г). За 30-40 мин подкожно вводят 0,5-1,0 мл 1% раствора промедола и 0,5-1 мл 0,1% раствора атропина сульфата . За 10-15 мин до процедуры проводят аппликационную анестезию (2 мл 2% раствора дикаина ). За 30 мин до указанной премедикации во избежание анафилактического шока рекомендуют внутримышечное введение 1-5 мл 1% раствора димедрола или 1-2 мл 2,5% раствора дипразина (пипольфена).
Положение обследуемого может быть различным и определяется в основном состоянием пациента. Исследование можно проводить в положении сидя, лежа на спине, реже в положении на боку или на животе.
Процедура прямой ларингоскопии состоит из трех этапов (рис. 4).

Рис. 4. Этапы прямой ларингоскопии: а — первый этап; б — второй этап; в — третий этап; в кружках приведена эндоскопическая картина, соответствующая каждому этапу; стрелками указаны направления давления на ткани гортани соответствующих частей ларингоскопа
Первый этап (а) может быть проведен в трех вариантах: 1) при высунутом языке, который удерживают посредством марлевой салфетки; 2) при обычном положении языка в полости рта; 3) при введении шпателя со стороны угла рта. При всех вариантах верхнюю губу отодвигают кверху и голову пациента несколько отклоняют назад. Первый этап завершается отдавливанием корня языка книзу и проведением шпателя к краю надгортанника.
На втором этапе (б) конец шпателя слегка приподнимают, заводят за край надгортанника и продвигают на 1 см; после этого конец шпателя опускают вниз, накрывая надгортанник. Шпатель при этом движении давит на верхние резцы (это давление не должно быть чрезмерным; при наличии съемных протезов их предварительно снимают). Правильность введения шпателя подтверждается появлением в поле зрения голосовых складок.
Перед третьим этапом (в) голову больного отклоняют кзади еще больше. Язык, если его удерживали, отпускают. Обследующий усиливает давление шпателя на корень языка и надгортанник (см. направление стрелок) и, придерживаясь срединной плоскости, располагает шпатель отвесно (при положении обследуемого сидя) или соответственно продольной оси гортани (при положении обследуемого лежа). В обоих случаях конец шпателя направляют к средней части дыхательной щели. При этом в поле зрения попадает сначала задняя стенка гортани, затем преддверные и голосовые складки, желудочки гортани. Для лучшего обзора передних отделов гортани следует несколько отжать корень языка книзу.
К особым видам прямой ларингоскопии относится опорная и подвесная ларингоскопия (рис. 5).

Рис. 5. Устройства для опорной (а) прямой ларингоскопии; б — схематическое изображение прямой подвесной ларингоскопии
Современные ларингоскопы для подвесной и опорной ларингоскопии представляют собой сложно устроенные комплексы, в состав которых входят шпатели различных размеров и наборы различного хирургического инструментария, специально приспособленного для эндоларингеальных микроманипуляций. Эти комплексы снабжены устройствами для инжекционной вентиляции легких, наркоза и видеотехникой, позволяющей производить хирургические вмешательства с использованием операционного микроскопа и видеомонитора.
Для визуального исследования гортани широко используют метод микроларингоскопии , позволяющий увеличивать внутренние структуры гортани. Более удобными для осмотра труднодоступных ее участков являются волоконно-оптические устройства, которые применяют, в частности, при функциональных расстройствах гортани.
Показаниями к микроларингоскопии служат: сомнение при диагностике предопухолевых образований и необходимость биопсии, а также необходимость хирургического устранения дефектов, нарушающих голосовую функцию. Противопоказания те же, что и при обычной прямой ларингоскопии.
Применение микроларингоскопии требует проведения эндотрахеального наркоза с использованием интубационного катетера малого калибра. Струйная вентиляция легких показана лишь в особо стесненных анатомических условиях.
Рентгенологическое исследование гортани
Ввиду того что гортань — полый орган, при ее рентгенологическом исследовании нет необходимости в контрастировании, однако в некоторых случаях этот метод применяется путем напыления рентгеноконтрастного вещества.
При обзорной и томографической рентгенографии применяют прямую и боковую проекции. При прямой проекции наложение позвоночника на хрящи гортани практически полностью их затеняет, поэтому в этой проекции применяют рентгенотомографию, которая уводит за плоскость изображения тень позвоночника, сохраняя в фокусе лишь рентгеноконтрастные элементы гортани (рис. 6).

Рис. 6. Рентгенотомографическое изображение гортани в прямой проекции (а) и схема опознавательных элементов (б): 1 — надгортанник; 2 — складки преддверия; 3 — голосовые складки; 4 — грушевидные синусы
С помощью томографического исследования получают четкие рентгенограммы фронтальных срезов гортани, при этом становится возможным выявление в ней объемных образований. При функциональной рентгенографии (во время глубокого вдоха и фонации) оценивают симметричность ее двигательной функции.
При анализе результатов рентгенографического исследования гортани следует учитывать возраст больного и степень кальцификации ее хрящей, островки которой могут появляться с 18-2 0-летнего возраста. Наиболее подвержен этому процессу щитовидный хрящ.
Как уже отмечалось, в некоторых случаях прибегают к контрастной рентгенографии с помощью аэрозольного напыления рентгеноконтрастного вещества (рис. 7).

Рис. 7. Рентгенограмма гортани с использованием рентгеноконтрастного вещества методом напыления: а — рентгенограмма в боковой проекции и схематическое изображение ее опознавательных признаков (б): 1 — ротоглотка; 2 — гортаноглотка; 3 — надскладочное пространство; 4 — под-складочное пространство; 5 — межскладочное пространство; 6 — трахея; 7 — контуры гортани, визуализированные аэрозольным напылением контрастного вещества; в — рентгенограмма гортани с напылением в прямой проекции
Методы функционального исследования гортани
Исследование голосовой функции начинается уже во время беседы с больным при оценке тембра голоса и звуковых парафеноменов, возникающих при нарушении дыхательной и голосовой функций. Афония или дисфония, стридорозное или шумное дыхание, искаженный тембр голоса и другие феномены могут указывать на характер патологического процесса.
При объемных процессах гортани голос сдавлен, приглушен, индивидуальный тембр его утрачен, нередко разговор прерывается медленным глубоким вдохом. При «свежем» параличе суживателей голосовой щели голос утрачивает звучность, через зияющую голосовую щель для произношения слова затрачивается большое количество воздуха, поэтому больному не хватает имеющегося в легких воздуха для произнесения целой фразы, из-за чего его речь прерывается частыми вдохами, фраза фрагментируется на отдельные слова и во время разговора возникает гипервентиляция легких с дыхательными паузами.
При хронической дисфункции голосовых складок, когда возникает компенсация голосовой функции за счет складок преддверия, голос, становится грубым, низким, хриплым. При наличии на голосовой складке полипа, фибромы или папилломы голос становится как бы надтреснутым, дребезжащим с примесями дополнительных звуков, возникающих в результате вибрации находящегося на голосовой складке образования. Стеноз гортани распознается по стридорозному звуку, возникающему во время вдоха.
Исследование голосовой функции гортани
Виброметрия — один из наиболее эффективных методов исследования голосовой функции гортани. Для этого используют акселерометры , в частности так называемый максималъный акселерометр , измеряющий момент достижения вибрирующим телом заданной частоты звука или максимального ускорения в диапазоне фонируемых частот, то есть параметров вибрации. Оценивают состояние и динамику указанных параметров как в норме, так и при различных патологических состояниях.
Реография гортани (глотография)
Метод основан на регистрации изменений омического сопротивления электрическому току, возникающих при сближении и расхождении голосовых складок, а также при изменениях их объема во время фонации. Изменения сопротивления электрическому току происходят синхронно с фонаторной вибрацией голосовых складок и регистрируются в виде осцилляции (реограммы) с помощью специального электрического прибора — реографа. Форма реоларингограммы отражает состояние двигательной функции голосовых складок. При спокойном дыхании (без фонации) реограмма представляется в виде прямой линии, слегка ундулирующей в такт дыхательным экскурсиям голосовых складок. При фонации возникают осцилляции, по форме близкие к синусоиде, амплитуда которых коррелирует с громкостью издаваемого звука, а частота равна частоте этого звука. В норме параметры глотограммы отличаются высокой регулярностью (постоянством). При нарушениях двигательной (фонаторной) функции эти нарушения на записях отображаются в виде характерных изменений, свойственных органическим и функциональным нарушениям. Нередко глотографию проводят одновременно с регистрацией фонограммы . Такое исследование называют фоноглотографией .
Стробоскопия гортани
Стробоскопия гортани является одним из важнейших методов функционального исследования, позволяющим визуализировать движения голосовых складок при разной частоте стробоскопического эффекта. Это позволяет визуализировать движения голосовых складок во время фонации в замедленном темпе или даже «останавливать» их в определенном состоянии разведения или сведения.
Стробоскопия гортани проводится при помощи специальных устройств, названных стробоскопами (от греч. strobos — кружение, беспорядочное движение и skopo — смотрю). Современные стробоскопы подразделяются на механические или оптико-механические, электронные и осциллографические. В медицинской практике широкое распространение получили видеостробоскопические установки с широкими многофункциональными возможностями (рис. 8).

Рис. 8. Блок-схема видеостробоскопической установки (модель 4914; фирма «Брюль и Кьер»): 1 — видеокамера с жестким эндоскопом; 2 — программный электронный стробоскопический блок управления; 3 — видеомонитор; М — гнездо для подключения микрофона; П — гнездо для подключения педали управления стробоскопом; ИТ — индикаторное табло
При патологических состояниях голосового аппарата могут наблюдаться различные стробоскопические картины. При оценке этих картин необходимо учитывать визуально уровень положения голосовых складок, синхронность и симметричность (зеркальность) их колебаний, характер смыкания их и аускультативно тембровую окраску голоса. Современные видеостробоскопы позволяют одновременно записывать в динамике стробоскопическую картину гортани, амплитудно-частотные характеристики фонируемого звука, фонограмму голоса и затем производить корреляционный анализ между регистрируемыми параметрами и видеостробоскопическим изображением. На рис. 9, приведена фотография стробоскопической картины гортани.

Рис. 9. Видеоларингостробоскопические изображения голосовых складок при фонации в норме (по D. М. Tomassin, 2002): а — фаза смыкания голосовых складок: б — фаза размыкания голосовых складок
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин