Профилактика инфицирования вич в медицинских учреждениях. Вич в больнице Случаи заражения вич в больнице
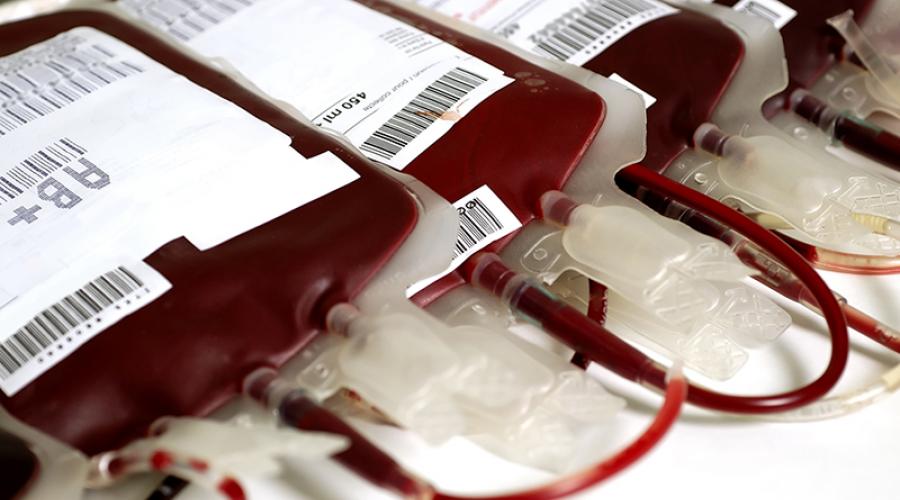
Очередной случай заражения ВИЧ при переливании компонентов крови произошел в Екатеринбурге в конце 2015 года. Он еще не вошел в статистику и находится в стадии документирования. Но кроме него, уже есть сообщения из других регионов о четырех случаях подозрения на инфицирование ВИЧ при переливании компонентов крови, и еще о четырех - при «использовании нестерильного инструментария в медицинских учреждениях».
Внутрибольничное инфицирование не «началось» - оно продолжается, говорят специалисты в Федеральном центре СПИД.
Принято считать, что после того, как кровь стали отправлять на карантин, заражению ВИЧ при переливаниях был положен конец. На самом деле, «карантинизация» - это хранение до вторичной проверки донора через 6 месяцев. При этом элементы крови (лимфоциты и эритроциты) долго не хранятся и карантинизации не подлежат. То есть до определенной степени инфицирование, действительно, предотвратить можно. Но донор может заразиться в самом конце «срока проверки».
Во время загрузки произошла ошибка.
В этом ролике видно, как частицы вируса (они окрашены в зеленый цвет) распространяются из пораженной клетки на здоровые. Именно так вирус поражает одну клетку крови за другой.Первые случаи инфицирования в больнице произошли в 1988-1989 годах на юге России, тогда пострадало 270 детей и 22 взрослых. Несколько лет заражения не было, но с 2008 года опять начали регистрировать по 1-2 случая в год. А в 2014 их было сразу десять: в регионе ХМАО-Югра, Красноярском крае, Башкирской и Чеченской республиках, Свердловской, Псковской, Калужской, Новосибирской, Челябинской и Московской областях. В 2015 году их зарегистрировано пока 8, но это не окончательная цифра.
Расследовать сложно, говорят в Федеральном Центре . Медицинские учреждения зачастую стараются информацию скрыть. А люди, у которых был риск заразиться в больнице, не всегда соглашаются пройти обследование. А ведь иногда приходится проверить до полутора тысяч человек, которые лежали в больнице в момент, когда там было зафиксировано заражение. Именно поэтому точной статистики нет. Расследования могут идти очень долго, между инфицированием и обнаружением могут проходить годы.
Как получают компенсацию за заражение
Историю внутрибольничных заражений можно разделить на две части: массовое инфицирование в конце 1980-х - и еще более 40 человек пострадали в последние 10 лет. В свете последнего события Роспотребнадзор рассылает по регионам письмо «О мерах по предупреждению инфицирования ВИЧ при оказании медицинской помощи».
Первый и пока единственный случай при трансплантации был зафиксирован в 2000 году в Свердловской области - пациенту пересаживали почку. В дальнейшем случаи инфицирования, связанные с оказанием медицинской помощи, регистрировали в 40 регионах. Преимущественно это были дети, зараженные в детских больницах при медицинских манипуляциях.
«Взрослые» случаи пошли с 2011 года: сразу 3 человека в перинатальной клинике в Екатеринбурге, 2 - в Самарской области, 1 - в Чечне. Суд по трем пациенткам в Екатеринбурге шел три года и закончился только сейчас. Женщинам проводили процедуру иммунизации лимфоцитами в частной больнице - Преображенской клинике. Они лечились там от бесплодия, и были инфицированы кровью сотрудницы, которая стала донором. Клинику обязали выплатить каждой пациентке по 5 млн рублей.

Самая большая компенсация за инфицирование ВИЧ в больнице сегодня составляет 5 миллионов рублей. Ее получила каждая из трех жительниц Свердловской области. Они были инфицированы во время лечения бесплодия кровью санитарки, которая вызвалась стать донором. | Depositphotos.com
«Женщины были выявлены в течение года после процедуры, - рассказывает Светлана Смирнова, заместитель главного врача областного Центра СПИД по эпидемиологическим вопросам. - Им была назначена антиретровирусная терапия, благодаря которой у одной из них родился здоровый ребенок. За их здоровье мы не беспокоимся, они все следят за ним, принимают лекарства, инфекционный процесс у них будет развиваться медленно. Но за то время, что шел суд, им пришлось вынести очень много - страх разглашения, проблемы в семье, обвинения в аморальном поведении. Они все через это прошли. Так что - компенсация достойная...»
Также в Екатеринбурге на днях закончился и суд по случаю 2014 года: мужчине в Свердловской областной больнице перелили кровь от пяти доноров, сразу двое из которых оказались инфицированными. Суд также закончился присуждением компенсации в 800 тысяч. В этом же лечебном учреждении произошло инфицирование в конце 2015 года. Пока известно только то, что пациент - девушка около 25 лет, она также инфицировалась при переливании.
В Свердловской области - не самая плохая ситуация. Просто, по словам сотрудников Федерального Центра СПИД, «там очень быстро и хорошо проводят эпидрасследования».
«У нас в области эпидемия генерализовалась, - продолжает Светлана Смирнова. - Это значит, что пораженность ВИЧ превысила 1% от количества населения. Из-за этого у нас очень много скрытых источников, то есть людей, которые считают себя здоровыми. Настолько здоровыми, что они спокойно идут сдавать кровь, как та санитарка в клинике. И если они заразились, условно говоря, вчера, то в ближайшие три месяца - так называемый период "серонегативного окна" - у них нельзя обнаружить вирус стандартными методами. Это увеличивает риски в донорстве крови и органов, и несмотря на то, что сегодня вкладываются огромные средства в меры безопасности, полностью исключить риск невозможно. И чем больше скрытых источников, тем больше вероятность инфицирования.

Пациенты часто не подозревают о своем положительном ВИЧ-статусе, и поэтому спокойно сдают зараженную кровь. | Lori.ru
Реальное количество носителей инфекции - неизвестно
О числе скрытых источников можно судить по тому, что в одной только Свердловской области ежегодно выявляется от 60 до 100 ВИЧ-инфицированных доноров. Если выясняется, что они сдают кровь не в первый раз, начинается поиск тех, кто получал кровь от них.
«Отследить путь крови просто, - говорит Смирнова. - Обычно надо найти от одного до пяти человек, кому переливали ранее кровь от этого донора. Мы обращаемся в лечебное учреждение, и человеку приходит от нас бумага, где черным по белому написано: „Вы подверглись риску заражения, приходите на обследование“. Люди реагируют нормально. Чтобы исключить другие пути, мы запрашиваем наркологию, проверяем полового партнера. А чтобы исключить совпадение, мы проводим генотипирование вируса. ...Но вообще-то, у нас в области карантинизация крови была введена только в 2004 году. Так что всем, кому переливали кровь до того, надо бы к нам прийти. Все это группа риска...»
Группу риска сейчас не определить четко. К примеру, в Свердловской области было введено обследование мужей беременных. В результате, у здоровых женщин за 2014 и 2015 годы было обнаружено более 200 половых партнеров с ВИЧ, чудом не успевших инфицировать их до и во время .
В той же Преображенской клинике иммунизацию лимфоцитами проходили не 3, а 103 человека. Половина из этих женщин недоступна для служб Центра СПИД, и они даже не знают, что могут быть инфицированы. «С Преображенской клиникой все изначально было сложно, - говорит Смирнова. - Это частное учреждение, они засекретили все данные пациентов, и нам было очень сложно их получить. Выяснилось, что из 103 человек 83 - жительницы нашей области. Остальные - из других регионов. Мы всем разослали заказные письма с уведомлением. В других регионах проверились все. А из наших - только 25 человек. А мы даже к ним домой приходили. То есть состояние 58 женщин нам неизвестно. И хотя суд по Преображенке состоялся, возможно, это не конец истории...»
Кстати. Пять миллионов рублей - это, пожалуй, самая крупная компенсация, которую будет выплачивать больница за инфицирование пациента ВИЧ. Так, к примеру, пока не удается добиться приличной компенсации для ребенка, которого инфицировали в перинатальном центре Московской области сразу и ВИЧ, и гепатитом С.
В конце января 2015 года в России , по неофициальной статистике зараженных больше. Самые распространенные пути заражения - это инъекционные наркотики (57,3% инфицированных) и незащищенный секс (40,3%). Распространению вируса, в частности, способствует катастрофический .
Еще лет десять назад заразиться ВИЧ в больнице или в поликлинике было почти невозможно, сегодня это стало реальностью. В федеральном центре СПИД зафиксировано несколько десятков случаев внутрибольничного инфицирования. Самая распространенная причина - халатность медработников. Одноразовые шприцы, венозные катетеры, инструменты для забора крови в целях экономии негласно могут использоваться повторно. До 2011 года фиксировались единичные случаи, но в последние годы их становится все больше. Эксперты говорят, что в группе риска - практически все российские города. Однако хуже всего ситуация в 20 регионах, где официально зафиксирована эпидемия ВИЧ. Каковы шансы выйти из российской больницы, не заразившись смертельной инфекцией, - в материале .
Хватило на 15 лет
В Самарской области расследуется уголовное дело, возбужденное по факту заражения ВИЧ в городской больнице №4 города Тольятти. В 2014 году 59-летняя Ирина М. делала там плановую операцию на коленном суставе. Все прошло успешно. Однако через год женщина обратилась в свою поликлинику с жалобой на сильные боли в колене. Как обычно в таких случаях, врач отправил ее на стандартные анализы. Исследование на ВИЧ дало положительный результат, хотя на момент госпитализации анализ был отрицательным. Поскольку другие возможности заражения были исключены, эпидемиологи проверили стационар, где оперировалась пациентка. Выяснилось, что одновременно с Ириной в отделении реанимации находился ВИЧ-инфицированный пациент. Вероятно, причиной заражения стал венозный катетер. Либо медперсонал не соблюдал банальные правила безопасности - обработка рук, смена резиновых перчаток.
Первое в истории РФ внутрибольничное заражение ВИЧ произошло еще в 1988 году в столице Калмыкии Элисте. При использовании нестерильных инструментов для переливания крови вирус занесли 76 детям и пятерым взрослым. Позже выяснится, что инфицированные уехали из Элисты в Волгоград, Ростовскую область и Ставропольский край, где произошли новые заражения.
В общей сложности в этих регионах зарегистрировано 270 ВИЧ-инфицированных детей и 20 взрослых. Единственное наказание, которое понесли тогда медики, - выговор. Правда, организаторы здравоохранения сделали выводы: эпидемиологическая безопасность в медучреждениях была серьезно усилена.
Того шока хватило, чтобы почти 15 лет в больницах России все было хорошо, - разводит руками директор Федерального научно исследовательского центра СПИД, академик . - Но с середины 2000 годов мы снова начали отмечать случаи заражения в больницах. А в последнее время их число растет в геометрической прогрессии.
Халатность и экономия
По данным центра СПИД, основная причина внутрибольничного заражения ВИЧ - использование нестерильных инструментов. Из-за экономии расходников или от недостатка времени уколы нескольким больным могут сделать одним шприцем. Он только называется одноразовым, но по факту может использоваться неоднократно.
Почему-то многие уверены, что главная причина инфицирования в больницах связана с переливаниями крови, - продолжает Покровский. - Такие случаи есть. Но за 30 лет их зафиксировано только 100. Учитывая, что ежегодно в стране делается до 10 миллионов переливаний - это капля в море. Безопасность донорской крови научились контролировать. А вот что делать с отсутствием настороженности у врачей - непонятно. в разгар эпидемии ВИЧ должного внимания этой проблеме не уделяет.
Сегодня в России число ВИЧ-инфицированных приближается к полутора миллионам человек. В соответствии с критериями (ВОЗ), если в какой-то местности заражены более процента жителей, это значит, что началась стадия генерализованной эпидемии, то есть болезнь вышла за пределы групп риска (наркоманы, гомосексуалисты, проститутки) и распространяется во всей популяции. По данным Роспотребнадзора эпидемиологический порог в один процент превышен в Кемеровской, Ульяновской, Иркутской, Тюменской областях, Пермском крае, Ленинградской, Челябинской и Оренбургской областях, Ханты-Мансийском автономном округе, Томской области, Алтайском крае, Новосибирской, Мурманской, Омской, Ивановской, Тверской и Курганской областях. В лидерах - Самарская и Свердловская области. Тут заражены более 2 процентов беременных. Это значит, что вирус прочно укоренился в широких слоях населения и его дальнейшее распространение уже никак не зависит от групп риска.

Учитывая советский опыт вспышки в Элисте, вероятность встретить в поликлинике или стационаре ВИЧ-инфицированного есть в любом городе. Часто сам человек может и не подозревать о своем статусе. Эксперты считают, что около 500-800 тысяч ВИЧ-положительных россиян не подозревают о своей болезни, так как не относят себя к группам риска и ни разу не проверялись. Бытовым путем вирус не передается, но беда наступает, когда медработники пренебрегают санитарными нормами.
Не ошибиться невозможно
Специально никто никого заразить, конечно, не хочет, - продолжает Покровский. - Но кроме того что эпидемия ВИЧ сама собой разрастается, у нас еще и кадровый кризис в здравоохранении - очень мало медицинского персонала. Мы расследовали одну вспышку больничного инфицирования. Ночью в детском отделении дежурила одна медсестра. И ей надо поставить 70 капельниц. В такой ситуации не ошибиться просто невозможно.
Почти все случаи, которые вошли в официальную статистику больничного распространения ВИЧ, касаются малолетних детей. Такую статистику врачи объясняют тем, что в этом случае легко доказать способ инфицирования. У взрослых - все сложно. Однозначный вывод сделать практически невозможно. Иногда пациенты скрывают свои подозрительные половые контакты и обвиняют в заражении медиков.
Обязательные расследования устраиваются и при диагностировании ВИЧ у граждан старше 70 лет. Предполагается, что их сексуальная жизнь ограниченна. Однако тут ситуация не столь однозначная. На форуме по проблемам СПИДа, который прошел в сентябре в Екатеринбурге, эксперт Федерального научно-методического центра по профилактике и борьбе со СПИДом ФБУН «Центральный НИИ эпидемиологии» Наталья Ладная проинформировала, что сейчас медики регулярно фиксируют заражение ВИЧ половым путем в 80 и 90 лет.
Самым пожилым заразившимся стал 98-летний житель Приволжского федерального округа. «Когда он пришел в Центр СПИД, все испугались - думали тут вина стационара, - сказала Ладная. - Но пациент заявил, что точно знает, как и от кого заразился». И назвал имя женщины - социального работника, которая уже стояла на учете. Когда он услышал диагноз, единственный вопрос был: «А долго ли я еще проживу?..»

Фото: Александр Кряжев / РИА Новости
В интересах государства
Расследования внутрибольничных вспышек могут длиться годами. Почти всегда медучреждения утаивают информацию. В Екатеринбурге несколько лет шла проверка сведений о заражении в частной «Преображенской клинике», специализировавшейся на лечении бесплодия. В расследовании были задействованы семь регионов, жительницы которых были клиентами этой больницы. Выяснилось, что они проходили иммунизацию лимфоцитами. Донором выступала сотрудница клиники, как оказалось, ВИЧ-инфицированная.
В медицинских документах был обнаружен факт замены информации о доноре и о клиентках. Процедуру проходили 103 женщины. У троих вирус подтвердился. Остальные 100 остались недоступными для эпидемиологов. То есть теоретически они также могли пострадать. Зараженные клиентки несколько лет судились с больницей. В качестве компенсации морального вреда суд обязал клинику выплатить каждой по 5 миллионов рублей.
Пока это самая большая судебная компенсация заразившимся ВИЧ по вине медучреждений. В 2014 году суд подмосковной Балашихи обязал Московский областной перинатальный центр выплатить матери ребенка, зараженного ВИЧ и гепатитом С, 10 миллионов рублей. Однако позже Мособлсуд уменьшил компенсацию до миллиона рублей. Прокурор мотивировал это требование тем, что могут пострадать интересы государства: больница от таких компенсаций может разориться.
Девочку инфицировали при рождении, - рассказывает адвокат, защищавший интересы семьи, Петр Домбровицкий. - Следователи установили, что в палате с новорожденной находилось несколько ВИЧ-инфицированных младенцев. При этом забор крови проводился одним шприцем.
О том, что ребенок ВИЧ-положительный, стало ясно лишь спустя семь лет. До этого девочку лечили от всего что можно - бронхиты, пневмония, ОРЗ. Как утверждает юрист, запрошенная сумма компенсаций - вовсе не свидетельство жадности. Деньги были нужны для лечения ребенка. Поскольку, кроме ВИЧ, девочку заразили гепатитом С, а многие бесплатные препараты, которые предлагались в СПИД-центре, - не подходили, так как вызывали побочные реакции. Врачи боялись, что у девочки может отказать печень и она умрет. Поскольку в то время в России не было зарегистрировано современных препаратов против гепатита С, пациентке рекомендовали ехать в Германию. Самостоятельно оплатить нужную терапию семья не могла. Ребенка воспитывала одна мать, работавшая бухгалтером с зарплатой 50 тысяч рублей.
Ситуация патовая, - возмущается адвокат. - Что такое 10 миллионов рублей для государства? Тем более по его вине ребенок стал инвалидом. К сожалению, финансовые интересы государства у нас выше жизни детей.

Фото: Константин Чалабов / РИА Новости
***
Более всего в больницах следует опасаться игл и шприцов. Всегда требуйте, чтобы медработник при вас вскрывал упаковку шприца - нужно быть уверенным в том, что им прежде не пользовались. Однако, по данным Федерального центра СПИД, самые опасные - отделения реанимации. Но там пациенты в большинстве случаев не в состоянии проконтролировать свою безопасность. А врачи и медсестры ввиду большой загрузки теряют бдительность.
***
Операционные - относительно безопасны. Все инструменты стерилизуются. За 30 лет ни одного случая заражения во время операций не зарегистрировано.
***
Во время лечения зубов, маникюра и нанесения тату теоретически заразиться можно. Как и в любом другом случае, когда есть контакт инструментов с кровью. Однако пока ни одного ВИЧ-инфицирования таким способом официально доказано не было. Куда чаще так заражаются гепатитами. Альтернатива так себе. Поэтому стоит убедиться в стерильности инструментов.
Источник информации: письмо Роспотребнадзора от 20.06.2013 № 01/6939-13-32 «О повышении эффективности противоэпидемических мероприятий, направленных на предупреждение инфицирования ВИЧ при оказании медицинской помощи» за подписью Г.Г.Онищенко.
В последние годы в Российской Федерации вновь актуализировалась проблема заражения ВИЧ-инфекцией пациентов в результате оказания медицинской помощи во время госпитализации в учреждения здравоохранения. Эта проблема остается актуальной для многих стран.
Крупные вспышки внутри больничного инфицирования ВИЧ детей зарегистрированы:
- в 2006 г. в Республике Казахстан (инфицировано 133 ребенка, 17 матерей),
- в 2006-2008 гг. в Кыргызской Республике (инфицирован 191 ребенок, 4 матери, 2 медработника),
- в 2007-2008 гг. в Республике Узбекистан (инфицировано 147 детей).
Наиболее вероятными причинами заражения названы переливание инфицированной плазмы и продуктов крови, использование нестерильного медицинского инструментария, использование многократно и без стерилизации инъекционного инструментария.
В Российской Федерации в 1988 — 1989 гг. при заносе инфекции в медицинское учреждение в течение двух лет сформировалось не менее 19 очагов внутрибольничного инфицирования в 7 территориях страны, с общим числом пострадавших более 290 человек, в том числе 270 детей.
В последние годы в Российской Федерации зарегистрирован ряд негативных факторов, свидетельствующих о возрастании риска инфицирования ВИЧ-инфекцией при получении медицинской помощи во время госпитализации и учреждения здравоохранения, в том числе:
- высокая пораженность ВИЧ — инфекцией населения Российской Федерации (0,44 % на 100 тысяч населения в 2012г.),
- увеличение пораженности ВИЧ-инфекцией беременных с 0,3% в 2003г. до 0,62% в 2012г.,
- рост госпитализаций ВИЧ-инфицированных, в том числе по причинам, связанным непосредственно с ВИЧ-инфекцией,
- значительный рост случаев ВИЧ-инфекции у детей, впервые выявленных спустя несколько лет после рождения,
- рост «случайных находок» ВИЧ-инфекции у матерей таких детей при обследовании по эпидпоказаниям.
Так, за период с 2007 г. по май 2013 г. зарегистрировано 15 случаев формирования очагов внутрибольничного инфицирования ВИЧ (доказанные и подозрения на ВБИ), из них в 2012 г. — 5 очагов с подозрением на ВБИ, в период январь — май 2013 г. — 3 очага. Продолжается расследование 8 очагов с подозрением на ВБИ.
Очаги внутрибольничного инфицирования зарегистрированы в Чеченской Республике — 8, по 1 очагу зарегистрировано в Пензенской, Ростовской областях, г. Екатеринбурге, по 2 очага ВБИ в Московской, Самарской областях.
В 11 очагах инфицированы ВИЧ дети, в 4-х взрослые. Общее число инфицированных — 2- человек, в т.ч. 6 взрослых, 22 ребенка.
Кроме того, в одном очаге (Чеченская Республика) выявлен ребенок, заразившийся ВИЧ — инфекцией при грудном вскармливании от матери: предположительно инфицированной во время нахождения в ЛПО. Проведенными управлениями Роспотребнадзора по субъектам Российской Федерации эпидемиологическими расследованиями установлено, что в 5 очагах потенциальным источником инфекции явились пара: ВИЧ-инфицированная мать и ее ребенок. При этом в 4 из 5 случаев химиопрофилактика вертикальной передачи ВИЧ беременным и новорожденным не проводилась. В одном случае ВИЧ-инфицированной беременной с длительным сроком заболевания химиопрофилактика проводилась одним препаратом, только в течение 6 недель беременности, трое ее новорожденных детей, также инфицированных ВИЧ и вирусом гепатита С, послужили источником инфекции для ребенка, находившегося с ними в одной палате. Во всех случаях очаги внутрибольничного инфицирования выявлены ретроспективно при проведении эпидрасследования по поводу выявления ВИЧ-инфекции у детей ВИЧ — отрицательных родителей или взрослых, имевших до поступления в медучреждение отрицательный ВИЧ-статус.
Наличие ВИЧ-инфекции у контактных детей выявлено спустя 4-5 и более лет от рождения, после неоднократных госпитализаций в стационары по поводу соматических заболеваний. В перечне диагнозов, установлениях таким детям, наиболее часто встречаются: бронхит, полисегментарная двухсторонняя пневмоцистная пневмония с обструктивным синдромом, хроническая бронхообструктивная болезнь, деструктивный бронхит, воспалительные заболевания ЛОР — органов, в том числе двухсторонние рецидивирующие гнойные отиты, разрастание лимфоидной ткани в ротоглотке, кандидоз полости рта, онкологическими заболеваниями (гемобластоз?, неходжинская лимфома?, подозрение на тромбоцитопеническую пурпуру, острый лейкоз и др.).
В 2011 г. зарегистрировано 2 случая ВИЧ-инфекции у детей, которым первоначально был установлен диагноз туберкулез и только при госпитализации в профильное медицинское учреждение выявлена ВИЧ-инфекция. При эпидрасследовании ВИЧ-инфекция обнаружена у матери, ранее на учете не состоявшей. Дети также неоднократно лечились в различных стационарах. Отмечается многоступенчатый «вертикальный» маршрут перенаправления таких детей на лечение из муниципальных учреждении федерального значения в г. Москве (от 4 до 10 ЛПО), либо лечение в разных отделениях (пульмонологическом, хирургическом, лор — отделении) многопрофильной детской больницы.
В 50% случаев диагноз ВИЧ-инфекция детям установлен только при госпитализации в федеральные медицинские учреждениях. В связи с отсутствием специфической антиретровирусной терапии у детей с не выявленной ВИЧ-инфекцией, лечение соматических заболеваний у таких пациентов не дает должного эффекта и, как правило, сопровождается возрастанием объема диагностических и лечебных процедур, парентеральных вмешательств, в т.ч. внутримышечных инъекций и внутривенных инфузий с использованием венозных периферических катетеров, что повышает риск внутрибольничного инфицирования при нарушении санэпидрежима в ЛПО.
В упомянутых случаях местами вероятного инфицирования стали инфекционное отделение детской клинической больницы, отделение патологии недоношенных, отделение ОКИ детской клинической больницы, обсервационное отделении родильного дома, хирургическое отделение детской клинической больницы, областной перинатальный центр, муниципальные медицинские учреждения. Период совместного пребывания в палате или отделении с потенциальным источником инфекции от нескольких суток до 2-Зх недель.
Особую тревогу вызывает ситуация с нарастанием случаев поздней диагностики ВИЧ-инфекции у детей, ранее считавшимися здоровыми.
В 2012 г. — при сверке данных Федеральным научно-методическим центром по профилактике и борьбе со СПИДом была получена информация из 28 субъектов Российской Федерации о 73 ВИЧ-инфицированных детях с неустановленной причиной заражения . Не снижается число случаев инфицирования детей при грудном вскармливании.
За период 1987-2010 гг., по данным персонифицированного учета, в Российской Федерации зарегистрировано 107 таких детей среди россиян, в том числе в 2008 г.-10, в 2009-12, в 2010 г.-16, в 2011-22, в 2012 г.- 11 детей (Пермский край (5), Астраханская область (2), Липецкая область (1), Красноярский край (1), Саратовская область (1), Республика Мордовия (1).
При эпидрасследовании установлено, что выявленные случаи инфицирования детей ВИЧ связаны с заражением женщин на поздних сроках беременности или после рождения ребенка. Во время беременности женщины, по имеющейся информации, были обследованы на ВИЧ-инфекцию с отрицательным результатом.
В последние годы стабильно увеличивается число отказов ВИЧ-инфицированных беременных от проведения химиопрофилактики матери и ребенку (до 8% в территориях с большим количеством ВИЧ-инфицированных беременных).
Причину отказов связаны:
- с нежеланием ВИЧ-инфицированных беременных становиться на учет в медицинские учреждения, асоциальным поведением,
- религиозными мотивами,
- полученной в интернете информацией о вреде химиопрофилактики и лечения ВИЧ.
В результате в 2011г. химиопрофилактика не проводилась 558 ВИЧ-инфицированным беременным, в 2012 г. — 599.
До настоящего времени, несмотря на предпринимаемые усилия и большой объем обследований контактных лиц, не удалось установить источник инфекции в 4-х очагах ВБИ детей в Чеченской Республике. Все вышеперечисленные факторы увеличивают вероятность встречи пациентов, особенно детских больниц, с потенциальным источником ВИЧ-инфекции. С 2011 года в Российской Федерации регистрируются случаи внутри больничного заражения ВИЧ-инфекцией взрослых при оказании им медицинской помощи в государственных ЛПО и частных клиниках (г. Екатеринбург — 3 человека, Самарская область — 2 человека, Чеченская Республика — 1 человек).
Установлены причинно-следственные связи и расшифрован один случай ВБИ (г. Екатеринбург). Причиной заражения 3-х женщин — клиенток частного перинатального центра в г. Екатеринбурге послужило грубое нарушение п.8.4.2.4. и п. 8.4.5.1 СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции», а именно вливание взвеси лимфоцитов от доноров, не обследованных на наличие возбудителей гемотрансмиссивных инфекций. В рамках проведения эпидрасследования был установлен факт подмены в медицинских документах информации о доноре, а также выявлен ВИЧ-инфицированный донор, послуживший источником инфекции.
Участие в эпидрасследовании принимали 7 управлений Роспотребнадзора по субъектам Российской Федерации, жительницы которых являлись клиентами упомянутой клиники. При этом была выявлена ВИЧ-инфицированная беременная, проживающая в Челябинской области, которой была своевременно назначена химиопрофилактика.
В Самарской области подозрение на внутрибольничное инфицирование ВИЧ зарегистрировано у двух пациентов старше 60 лет, неоднократно получавших хирургическую помощь в различных стационарах города. ВИЧ-инфекция выявлена ретроспективно, в одном случае при обследовании на ВИЧ в связи с подозрением на лимфогрануломатоз, во втором — при обследовании перед очередной госпитализацией.
Следует отметить, что, несмотря на значительный рост регистрации ВИЧ-инфекции у лиц в возрасте старше 60 и 70 лет (более 700 случаев а 2011г.), донесения с территории о подозрении на инфицирование ВИЧ при оказании медицинской помощи, за исключением упомянутых случаев, в Роспотребнадзор не поступали. За период развития эпидемии ВИЧ-инфекции в Российской Федерации зарегистрировано 79 случаев инфицирования ВИЧ в ЛПО при гемотрансфузии свежезамороженной плазмы и продуктов крови. С 2010 г. ежегодно регистрируются по два подобных случая. В 2012-2013 гг. основной причиной заражения при гемомотрансфузиях стало переливание эритроцитарной взвеси от кадровых доноров в серонегативном периоде (Смоленская, Кемеровская области).
В марте с.г. в г.Санкт — Петербурге зарегистрирован случай переливания ребенку эритроцитарной взвеси до получения результатов, подтверждающих отсутствие ВИЧ — инфекции у донора. Эпидрасследование по данному случаю продолжается. В Республике Бурятия зарегистрирован случай инфицирования ВИЧ в Республиканской клинической больнице им. Н.А. Семашко при проведении гемотрансфузии по медицинским показаниям. ВИЧ-инфекция выявлена при обследовании больной по коду 118 (реципиент), фактор передачи — эритроцитарная масса, полученная от кадрового донора.
Причина заражения — ошибка при прочтении врачом — лаборантом результатов исследования. Внедрение новых современных молекулярно — генетических методов исследований позволило уменьшить число нерасшифрованных очагов внутрибольничного инфицирования ВИЧ-инфекции. В 7 из 15 очагов внутрибольничного инфицирования молекулярно- генетические исследования, проведенные Южным окружным Центром по профилактике и борьбе со СПИДом на базе ФГУН «РостовНИИМП» Роспотребнадзора и ФГУН ЦНИИ эпидемиологии Роспотребнадзора, с высокой долей вероятности подтверждают формирование очагов внутрибольничного инфицирования.
Предполагаемый фактор передачи ВИЧ-инфекции:
- парентеральное медицинские вмешательства с нарушением целостности кожных покровов при повторном использовании нестерильного медицинского инструментария: проведение парентеральных процедур (проба на фенилкетонурию, вакцинация БЦЖ, забор крови), в/венные и внутримышечные инъекции, внутривенные инфузии с использованием венозных периферические катетеров «Вазофикс»;
- контаминация ВИЧ физиологических растворов, применяемых для промывания внутрисосудистых катетеров; — использование медицинского инструментария, обработанного с нарушением требований по проведению дезинфекции и стерилизации; повторное использование скарификатора при заборе крови из пальца;
- щелочные ингаляции, травмирование слизистой ротовой полости при использование общего эдектроотсоса для отсасывании слизи из ротовой полости при кандидозе у ВИЧ-инфицированного и контактного ребенка;
- несоблюдение правил обработки пупочной раны у новорожденных.
При проведении проверок санэпидрежима в ЛПО в связи с подозрением на внутрибольничное инфицирование выявлен ряд нарушений:
- проведение парентеральных вмешательств в условиях стационара неустановленным амбулаторным больным;
- несоответствие объемов использованного одноразового и стерильного медицинского инструментария врачебным назначениям;
- отсутствие записи в журнале: о наименовании и количестве стерилизуемого материала, а также автоклавируемого перевязочного материала;
- отсутствие журнала регистрации малых операций, в том числе при бронхоскопий и гастроскопии;
- отсутствие медицинской документации по стерилизации бронхоскопов;
- использование не по назначению тестов для стерилизации (тесты для контроля изнутри упаковок используются при открытом методе стерилизации);
- время стерилизации стерильного лотка совладает со временем его использования;
- не проводится дезинфекция держателей для вакутейнеров;
- снижен контроль за предстерилизационной очисткой (отсутствует постановка азопирамовой пробы на клинках после очередной дезинфекции);
- нарушаются сроки хранения стерильного инструментария (инструменты хранятся в установке Панмед более 7 суток), на биксах со стерильным материалом отсутствуют даты вскрытия и укладки;
- в журналах контроля предстерилизационной очистки и стерилизации отсутствуют данные об обработке многоразовых игл и шприца для пункции;
- нарушаются требования к проведению дезинфекции использованных капилляров (дезинфицируются при неполном погружении в дезраствор);
- нарушаются требования по организации наблюдения за медицинским персоналом, пострадавшим при аварийных ситуациях;
- нарушаются сроки прохождения медицинскими специалистами отделений реанимации, интенсивной терапии, анестезиологии обследований на ВИЧ — инфекцию.
В ходе проведения эпидрасследования ВИЧ-инфекция выявлена у врача-анестезиолога, не проходившего обследования на ВИЧ-инфекцию более года.
В МБУЗ «Подольская детская городская больница» зарегистрирована недопустимая ситуация длительного, более двух лет, проживания в боксе инфекционного отделения малолетнего ВИЧ-инфицированного ребенка.
Вопрос о направлении ребенка в Республиканский научно-практический центр для таких детей не решался.
В этом же учреждении отмечен факт использования кабинета УЗИ в инфекционном отделении в качестве палаты для изоляции на время лечения другого ВИЧ-инфицированного ребенка. В рамках эпидрасследования с применением метода генотипирования установлено, что именно этот ребенок явился источником инфекции при формировании очага ВБИ.
Распространенным нарушением при ведении медицинских документов является отсутствие информации о номере палаты, койки, перемещении пациентов внутри отделения, указание недостоверных адресов проживания.
Отсутствие данной информации снижает оперативность и эффективность проведения эпидрасследования.
Отмечены факты невыполнения требований:
- Технического Регламента о требованиях безопасности крови, ее продуктов, кровезамешающих растворов и технических средств, используемых в трансфузионно-инфузионной терапии, утвержденного постановлением Правительства Российской Федерации от 26.01.2010 №29;
- СП 2.13.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»;
- СП 3.5.1378-03 «Санитарно-эпидемиологические требования к организации и осуществлению дезинфекционной деятельности»;
- СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции»;
- СП 3.11275-03 «Профилактика инфекционных заболеваний при эндоскопических манипуляциях».
Недостатки в организации работы по выявлению ВИЧ-инфекции у беременных женщин, не обеспечение мер по химиопрофилактике вертикальной передачи ВИЧ-инфекции от матери ребенку, недопустимая халатность при выполнении противоэпидемических мероприятий в ЛПО, неудовлетворительный контроль со стороны госпитальных эпидемиологов и заместителей руководителей учреждения по эпидвопросам, способствуют формированию очагов внутрибольничного инфицирования ВИЧ-инфекцией.
Следует обратить внимание на недостаточное качество проводимых эпидрасследований:
- представление управлениями Роспотребнадзора по субъектам Российской федерации окончательного донесения затягивается на неопределенный срок, от нескольких месяцев до года;
- в донесениях отсутствуют сведения об утвержденном плане мероприятий по проведению расследования;
- информация о контактных лицах, датах и перечне проводимых медицинских процедур не сведена в таблицы и схемы;
- практически отсутствуют данные о полном соблюдении (несоблюдении) санэпидрежима по месту предполагаемого инфицирования;
- отсутствуют предписания по устранению выявленных недостатков санэпидрежима и рекомендации по организационным и техническим решениям по их устранению.
Фото: Портал мэра и правительства Москвы
Как передается ВИЧ, как убить вирус и что делать, чтобы снизить риск заражения – об этом в эфире телеканала рассказала старший научный сотрудник Федерального научно-методического центра по профилактике и борьбе со СПИД ФВУН ЦНИИ эпидемиологии Роспотребназдора Наталья Ладная.
Вирус иммунодефицита человека может жить в организме очень долго. Это хроническая медленная инфекция. После заражения человек всю жизнь является носителем вируса. Вне человеческого организма ВИЧ может существовать только в замороженном виде.
Как уничтожить вирус
ВИЧ может долго существовать в замороженной крови. Недавние исследования показали, что вирус в крови, которую заморозили в конце 1950 годов, остается активным. При этом ВИЧ совершенно не устойчив к высоким температурам. При нагревании до 50–60 градусов он "погибает" в течение получаса. При кипячении ВИЧ умирает почти мгновенно. Также вирус чувствителен ко всем известным дезинфектантам. При высушивании он может сохранять активность в течение нескольких суток. Эксперт отметила, что исследования по выживаемости вируса при высушивании проводились не очень масштабно и некоторые считают, что в этом случае он погибает гораздо быстрее – в течение нескольких часов.
Как передается ВИЧ
ВИЧ-инфекция передается тремя путями. Первой путь – половой, во время сексуальных контактов. Второй способ – через кровь. Заразиться можно через шприцы, прежде всего, при употреблении наркотиков. Иногда заражение происходит в медицинских учреждениях.
По словам медика, случайно заразиться ВИЧ, например, от найденного на улице шприца или царапины, очень сложно. В России таких случаев зарегистрировано не было. Основной путь заражения – передача инфекции от матери к ребенку: во время беременности, при родах и грудном вскармливании.
"У нас нет никаких данных, что ВИЧ-инфекция может передаваться через продукты, комаров, или какие-то брошенные или найденные шприцы", – подчеркнула медик.
При этом чужая кровь – очень опасный субстрат, нужно всячески избегать контакта с ней, не только в шприцах, но и любым другим способом, порекомендовала она.
В среде медработников риск заражения ВИЧ составляет около 0,3 процента. За год в России аварийные ситуации с шприцами, содержащими кровь ВИЧ-инфицированных пациентов, случаются у трех тысяч медиков. Между тем за 30 лет наблюдения было зарегистрировано всего шесть таких случаев заражений. В таких ситуациях медикам назначают антиретровирусные препараты в центре СПИД. Эта мера позволяет еще больше снизить риск инфекции.
Как снизить риск заражения
"Если у вас произошла такая ситуация, вы поранились полой иглой и считаете, что она содержит кровь другого человека, можете обратиться в центр СПИД и захватить с собой этот предмет. Там вас проконсультируют и в случае необходимости назначат профилактическую антиретровирусную терапию, которую нужно будет принимать в течение месяца. В этом случае риск можно будет полностью ликвидировать", – объяснила Ладная.
Где можно сдать тест на ВИЧ
- Инфекционная клиническая больница № 2 (8-я улица Соколиной Горы, дом 15, корпус 8. Время проведения - с 09:00 до 19:30);
- Городская поликлиника № 12 (улица Академика Комарова, дом 5, корпус 1. Время проведения - с 09:00 до 15:30);
- Городская поликлиника № 219, филиал № 3 (проезд Донелайтиса, дом 21. Время проведения - с 09:00 до 15:30);
- Городская поликлиника № 52 (улица Медынская, дом 7, корпус 1. Время проведения - с 09:00 до 15:30);
- Троицкой городской поликлинике ДЗМ, поликлиническом отделении (город Троицк, улица Юбилейная, дом 5. Время проведения - с 09:00 до 15:30).
Московская неделя профилактики ВИЧ-инфекции с 15 по 21 мая. В эти дни все желающие смогут пройти бесплатное анонимное тестирование на инфекцию в столичных кабинетах профилактики ВИЧ.
Вирус иммунодефицита человека называют чумой ХХI века, ведь полностью излечить его невозможно, удается лишь не допустить развития СПИДа, но гораздо важнее - предупредить проникновение возбудителя в организм. Поскольку ретровирус передаётся гемоконтактным путём, то существует вероятность заражения ВИЧ в ЛПУ (лечебно-профилактических учреждениях). При соблюдении норм профилактики внутрибольничное заражение ВИЧ практически невозможно, но ошибки медицинского персонала могут иметь фатальные последствия.
Когда возможно заражение ВИЧ-инфекцией в больнице?

Ретровирус циркулирует в крови человека, а значит при любых манипуляциях, сопровождающихся загрязнением этой биологической жидкостью медицинских инструментов, попадает на них. Если по какой-либо причине они не были правильно обработаны, но при этом применяются у другого пациента, то возбудитель попадает в кровь здорового человека. Так происходит внутрибольничное инфицирование ВИЧ.
В каплях крови вне человеческого тела вирус может жить и сохранять способность к заражению до недели, он устойчив к ультрафиолетовому излучению, поэтому кварцевание его не убивает. Вместе с тем сам по себе без крови возбудитель нестоек и погибает через несколько минут, поэтому невозможно бытовое инфицирование и воздушно-капельным путем.
При каких процедурах возможно заражение пациента ВИЧ?

Риск передачи инфекции существует при следующих манипуляциях:
- Переливание цельной крови, реже - ее компонентов. Максимальный риск при прямом переливании (в современной медицине - крайне редкий метод);
- Хирургические операции, в том числе эндоскопические. Максимальный риск при гинекологических операциях;
- Внутривенные инъекции и инфузии, забор крови из вены (использование одноразовых шприцов практически полностью исключило этот путь);
- Стоматологические процедуры;
- Некоторые гинекологические манипуляции.
При соблюдении правил техники безопасности, гигиены и санитарии передача ВИЧ в ЛПУ - явление довольно редкое, но, к сожалению, медработники могут пренебрегать этими правилами, ставя под угрозу собственное здоровье и пациента.
Меры профилактики заражения ВИЧ-инфекцией в ЛПУ
Поскольку вирус крайне опасен, предупреждение внутрибольничного заражения ВИЧ имеет очень важное значение. Для каждой из манипуляций, которая может привести к инфицированию, существуют свои профилактические мероприятия.
Профилактика ВИЧ-инфекции в медицинских учреждениях при переливание крови

В настоящее время крайне редко практикуется переливание цельной крови, как правило, для гемотрансфузий используются ее компоненты- плазма или эритроцитарная масса. Для профилактики внутрибольничных заражений ВИЧ-инфекцией каждый донор обязательно проходит обследование на заболевания, передающиеся при контакте крови, в том числе на иммунодефицит. Донорская кровь в обязательном порядке подвергается дополнительным исследованиям и специальной обработке, позволяющей не допустить заражения реципиента.
В экстренных случаях иногда применяется один из самых старых способов переливания крови - прямое. Современные инструкции по предупреждению внутрибольничного заражения ВИЧ-инфекцией крайне не рекомендуют использовать этот метод ввиду его очень высокой опасности для реципиента.
Меры профилактики ВИЧ-инфекции в ЛПУ стационарного типа
Стандартная мера профилактики ВИЧ в ЛПУ - анализ крови на наличие ретровируса при поступлении в стационар. Этот анализ берут у всех поступающих пациентов, его могут взять в приёмном покое или в том отделении, куда госпитализировали больного. Результаты получают на следующий день. Если обнаружена инфекция, делается отметка в истории болезни и в листе назначений. Она предназначена только для медицинского персонала.
В качестве профилактики внутрибольничного заражения ВИЧ-инфекцией все манипуляции, связанные с кровью (забор, инъекции, постановка капельниц) должны проводиться строго в перчатках. После каждого пациента их нужно менять. Не допускается повторное использование шприцов, полых игл, скарификаторов, катетеров и вазоканов. Все инструменты, предназначенные для многоразового использования, должны быть тщательно отмыты от следов крови и простерилизованы при температуре на меньше 100˚ (при такой температура ретровирус погибает мгновенно). Использование одних и тех же инструментов у разных пациентов без стерилизации категорически не допускается.
В число мероприятий по профилактике ВИЧ-инфекции в ЛПУ входит и тщательная уборка палат, процедурных кабинетов и особенно - операционных. Применяемые при этом дезинфицирующие средства убивают вирус. В некоторых больницах принято, кроме дезинфектантов, добавлять в воду для мытья пола и рабочих поверхностей перекись водорода. Она способствует лучшему удалению следов крови, и, как следствие, устранению возбудителя иммунодефицита. Поскольку вирус устойчив к ультрафиолету, то кварцевание не относится к мерам профилактики ВИЧ-инфекции в медицинских учреждениях.
Можно ли заразиться ВИЧ в больнице: в хирургии и гинекологии?

Даже эндоскопическая манипуляция невозможна без контакта с кровью пациента, поэтому к операционным предъявляются повышенные требования в плане профилактики ВИЧ-инфекции в лечебном медицинском учреждении. Уборка должна производиться после каждой операции, при этом тщательно вымывается пол, дезинфицируется операционный стол и перестилается бельё. Использованные инструменты должны быть отмыты и отправлены на стерилизацию.
Между вмешательствами в одной операционной должно проходить не менее часа. Поскольку риск заражения при хирургических и гинекологических манипуляциях достаточно высок, требования к санитарному состоянию операционных намного выше, чем к обычным палатам, и это тоже одна из мер профилактики ВИЧ-инфекции в ЛПУ.
Стоматология

При посещении стоматологической клиники на каждого пациента заводится карточка, в которой указано, имеется ли у него иммунодефицит. Чаще всего эта информация записывается со слов пациента, однако он может и не знать о том, что болен, поэтому риск заразиться ВИЧ-инфекцией в ЛПУ существует и в стоматологии. Поскольку в клиниках не всегда берут анализы крови на наличие ретровируса, то предъявляются повышенные требования к персоналу и инструментарию. В таких учреждениях должно быть несколько комплектов инструментов у каждого врача, чтобы иметь возможность полностью сменить его после каждого пациента.
Персонал может работать только в перчатках, опять же, меняя их после очередного больного. Приборы, которые не могут быть подвергнуты обычной дезинфекции, должны тщательно протираться специальными растворами.
Где невозможно заразиться вирусом иммунодефицита?

Если случается заражение иммунодефицитом в больнице, то оно возможно только при контакте с кровью. нельзя инфицироваться, находясь в одной палате с пациентом, страдающим СПИДом, или питаясь с ним за одним столом. Не могут заразить ВИЧ в больнице, если пациенту не делали операций, капельниц и уколов. При посещении врачей терапевтических специальностей, например оториноларинголога, заразиться ВИЧ в больнице невозможно. И, конечно же, нереально подхватить инфекцию, сидя в общей очереди.
Несмотря на существующий риск, известно не так много людей, которые действительно могут сказать: «Меня заразили ВИЧ в больнице», гораздо больше тех, кто, благодаря посещению врача, узнал о своём диагнозе и может замедлить развитие заболевания.